из чего она состоит и как она работает
автор: Maria Yiallouros, erstellt am: 2016/12/01, редактор: Dr. Natalie Kharina-Welke, Переводчик: Dr. Natalie Kharina-Welke, Последнее изменение: 2021/01/20
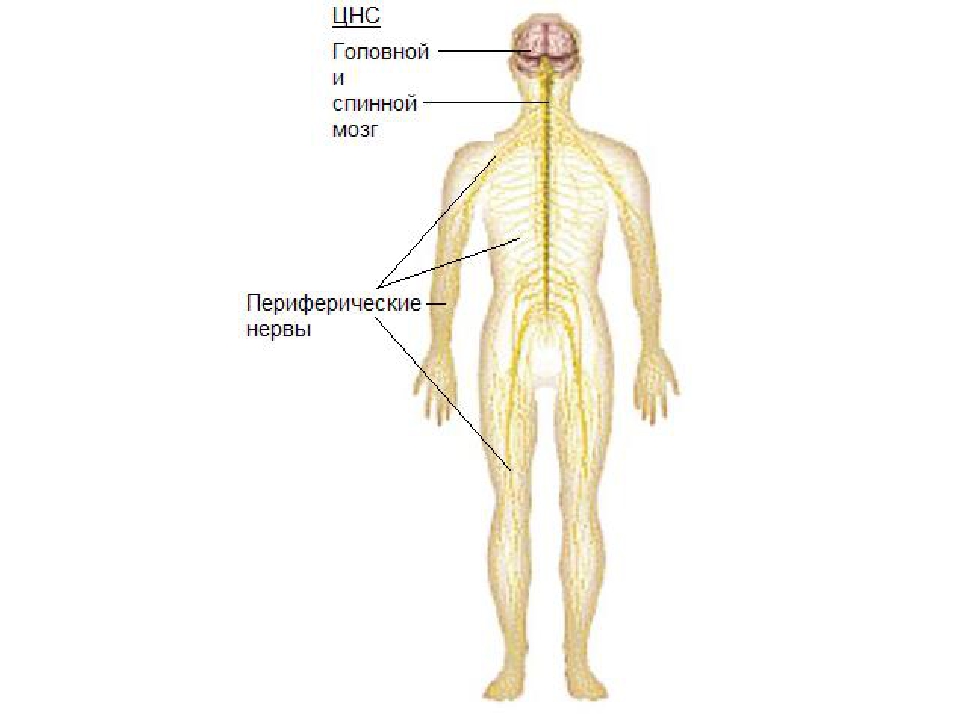
У человека нервная система – это система высшего уровня в организме. Она состоит из различных органов. Через них она взаимодействует с внешним миром и одновременно она управляет всей работой, которая протекает внутри организма. Многочисленные нервы в теле составляют у человека так называемую периферическую нервную систему [периферическая нервная система]. Головной мозг и спинной мозг называют центральной нервной системой [ЦНС].
Часть нервной системы, которую называют автономная или вегетативная нервная система, управляет всей работой организма, на которую не может повлиять воля человека (то есть эти действия организма не находятся под сонательным контролем человека).
Автономная нервная система контролирует все жизненноважные основные функции организма.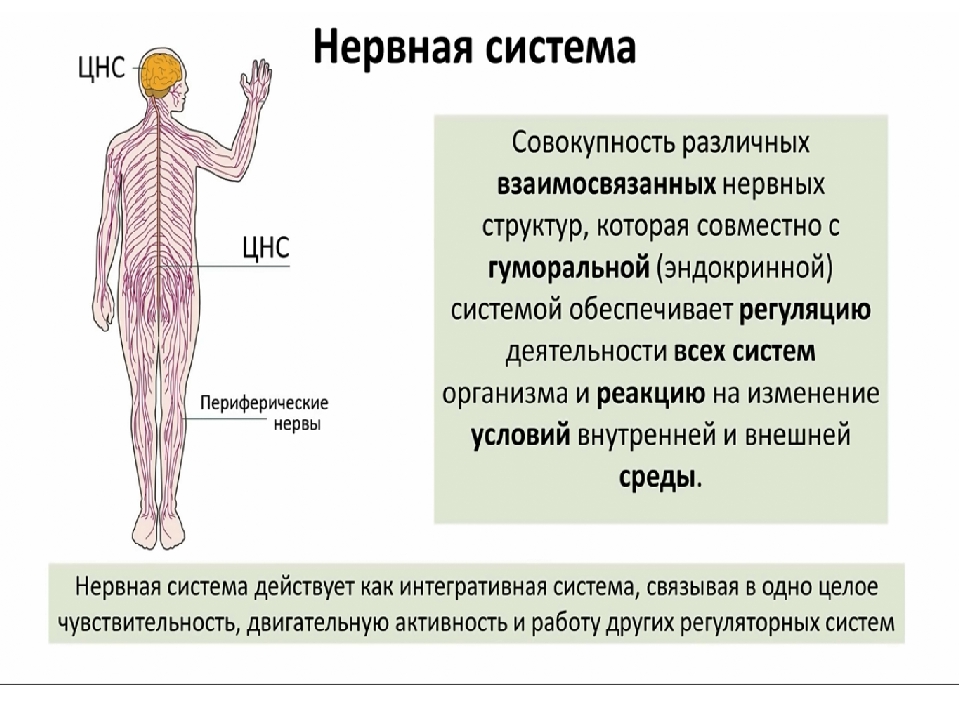
Когда при физической нагрузке у человека выделяется пот и учащается пульс, то это тоже регулирует автономная нервная система.
Сама автономная нервная система состоит из двух отделов: это симпатическая нервная система (она также может называться симпатический отдел) и парасимпатическая нервная система (также может называться парасимпатический отдел). Оба этих отдела регулируют работу одних и тех же органов, но противоположным образом:
- Симпатическая нервная система, когда идёт интенсивная работа или организм находится в стрессовой ситуации, стимулирует затраты энергии. Например, она усиливает у человека работу сердца (учащается пульс), ускоряется дыхание и повышается давление.
- Парасимпатическая нервная система наоборот отвечает за то, чтобы организм во время сна, покая и отдыха накапливал и восстанавливал запасы энергии.
 Например, она ослабляет работу сердца (частота ритма сердца снижается) и стимулирует работ желез и мускулатуры в пищеварительном тракте.
Например, она ослабляет работу сердца (частота ритма сердца снижается) и стимулирует работ желез и мускулатуры в пищеварительном тракте.
ЦЕНТРАЛЬНАЯ НЕРВНАЯ СИСТЕМА • Большая российская энциклопедия
В книжной версии
Том 34. Москва, 2017, стр. 287-288
Скопировать библиографическую ссылку:
Авторы: Н. П. Весёлкин
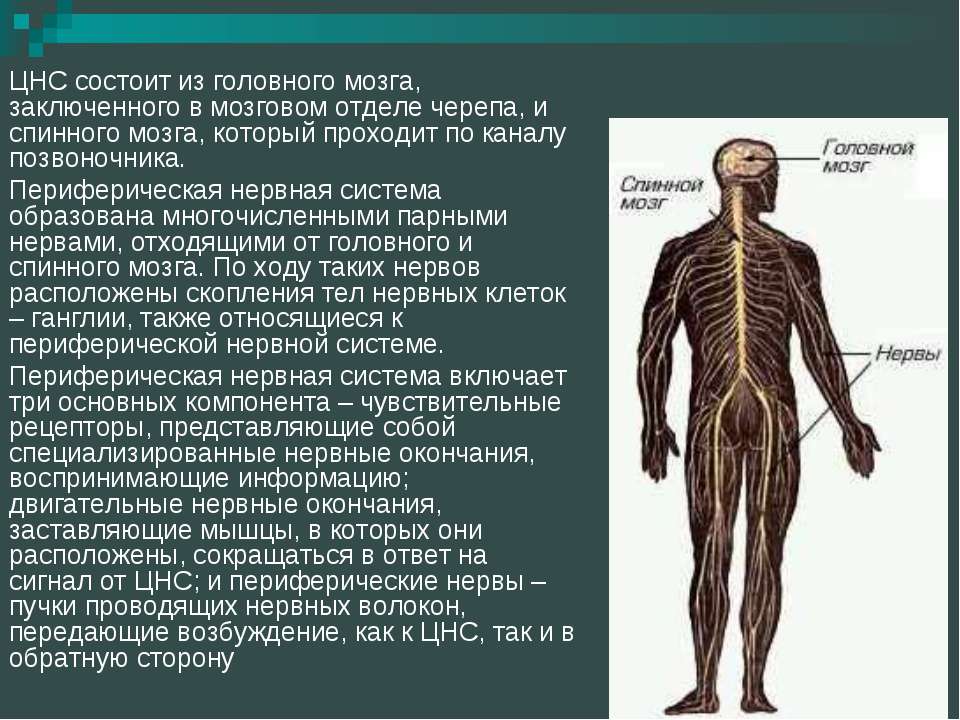
ЦЕНТРА́ЛЬНАЯ НЕ́РВНАЯ СИСТЕ́МА (ЦНС), центральная часть нервной системы животных и человека; получает информацию от окружающей среды, от всех органов и систем организма, обрабатывает и хранит её, регулирует и координирует ответные реакции всех систем организма и его поведение. У позвоночных и человека состоит из головного мозга и спинного мозга, у беспозвоночных – из цепочки ганглиев. На ранних этапах эволюции у многоклеточных возникла диффузная нервная система (впервые у кишечнополостных). В дальнейшем в результате централизации развивается ЦНС с образованием у беспозвоночных нервных ганглиев (кольчатые черви) и преимущественным развитием головных ганглиев (цефализация). У моллюсков и членистоногих вследствие слияния головных ганглиев возникает единый головной мозг или головогрудная нервная масса (у пауков). Нервная система хордовых развивалась др. путём: у них формируется сегментированная нервная трубка (спинной мозг), в результате цефализации из её переднего конца образуется головной мозг, который по мере эволюции претерпевает значит. изменения, хотя осн. принцип его деления на отделы сохраняется.
У позвоночных и человека состоит из головного мозга и спинного мозга, у беспозвоночных – из цепочки ганглиев. На ранних этапах эволюции у многоклеточных возникла диффузная нервная система (впервые у кишечнополостных). В дальнейшем в результате централизации развивается ЦНС с образованием у беспозвоночных нервных ганглиев (кольчатые черви) и преимущественным развитием головных ганглиев (цефализация). У моллюсков и членистоногих вследствие слияния головных ганглиев возникает единый головной мозг или головогрудная нервная масса (у пауков). Нервная система хордовых развивалась др. путём: у них формируется сегментированная нервная трубка (спинной мозг), в результате цефализации из её переднего конца образуется головной мозг, который по мере эволюции претерпевает значит. изменения, хотя осн. принцип его деления на отделы сохраняется.
Расположенный в позвоночном канале спинной мозг обеспечивает восходящие и нисходящие связи с головным мозгом. Осуществляет ряд как моносинаптических рефлексов (без участия вставочного нейрона), когда сигналы от нейрона спинального ганглия переключаются непосредственно на двигат. нейрон, так и полисинаптических (включающих вставочные нейроны) рефлексов (в т. ч. сухожильный и сгибательный рефлексы, рефлекс растяжения). В определённых условиях спинной мозг без участия вышестоящих отделов мозга способен воспроизводить ряд координированных моторных актов (ходьба, поддержание позы). Расположенный в полости черепа головной мозг у высших млекопитающих и человека подразделяется на ромбовидный (включает продолговатый мозг, варолиев мост и мозжечок), средний (ножки мозга и четверохолмие) и передний (промежуточный и конечный) мозг.
Осн. клеточные элементы ЦНС – нейроны с отростками и клетки глии. Первые связаны между собой синапсами, обеспечивающими передачу информации; между нейронами и клетками глии определённого типа также имеются синаптич. контакты. Связанные между собой последовательно нейроны образуют нейронные цепочки, группы нейронов, объединённых функционально, могут составлять нейронные сети. Нейроны, получающие информацию с периферии, посылающие волокно к эффекторному органу, и, часто, вставочные нейроны образуют рефлекторную дугу. Группы нервных волокон, связывающие определённые отделы ЦНС и объединённые функционально и анатомически, обозначаются как проводящие пути.
Формирование ЦНС – основной интегративной системы организма – привело к развитию быстродействующих проводящих путей как в пределах ЦНС, так и связывающих ЦНС со всеми органами и тканями организма. Эту функцию несёт периферическая нервная система, включающая у позвоночных черепно-мозговые и спинномозговые нервы. Афферентные (чувствит.) нервные волокна передают возбуждение в ЦНС от периферич. рецепторов, а эфферентные (двигат.) нервные волокна – из ЦНС к исполнительным органам. Структурно-функциональные особенности рефлекторной дуги определяют осн. закономерности деятельности ЦНС. Многообразные и многочисл. рецепторы организма воспринимают разл. раздражения, преобразуют их в нервное возбуждение, которое передаётся исполнительным органам, вызывая целенаправленные реакции.

Заболевания центральной и периферической нервной системы
Нервная система человека анатомически делится на две части: центральную (ЦНС) и периферическую (ПНС). Это сложная структура, которая пронизывает все органы и ткани нашего тела. Именно благодаря ей возможна саморегуляция всех жизненных функций организма, а также восприятие, хранение и обработка полученной информации. Нервные импульсы позволяют нам ощущать и воспринимать окружающий мир во все его многогранности. Однако из-за сложности и хрупкости строения нервной системы травмы, повреждения и заболевания (в том числе и генетические) могут нарушить ее слаженную работу.
Это сложная структура, которая пронизывает все органы и ткани нашего тела. Именно благодаря ей возможна саморегуляция всех жизненных функций организма, а также восприятие, хранение и обработка полученной информации. Нервные импульсы позволяют нам ощущать и воспринимать окружающий мир во все его многогранности. Однако из-за сложности и хрупкости строения нервной системы травмы, повреждения и заболевания (в том числе и генетические) могут нарушить ее слаженную работу.
Наиболее распространенные заболевания нервной системы:
- Острые патологии, затрагивающие сосуды головного мозга. К ним относятся инсульт, дисциркуляторная энцефалопатия, внутримозговые кровоизлияния, внутричерепные артериальные аневризмы и т.д.
- Последствия черепно-мозговых травм
- Инфекционные заболевания ЦНС: менингиты, энцефалиты, абсцесс головного мозга, полиомиелит и другие
- Рассеянный склероз
- Эпилепсия
- Возрастные заболевания нервной системы – болезнь Паркинсона и болезнь Альцгеймера
- Остеохондроз позвоночника
- Генетические и наследуемые заболевания нервной системы.
 К этой группе принято относить такие патологии, как синдром Лея, синдром Туретта, спинальную мышечную атрофию, болезни Хантингтона и Баттена и т.д.
К этой группе принято относить такие патологии, как синдром Лея, синдром Туретта, спинальную мышечную атрофию, болезни Хантингтона и Баттена и т.д. - Различные нарушения в работе периферической нервной системы: невралгии, невриты, люмбалгии и другие.
Симптомы заболеваний нервной системы
Из-за многообразия форм и видов неврологических расстройств, выделить общие симптомы бывает сложно, однако существует ряд наиболее часто встречающихся признаков, которые могут свидетельствовать о развитии заболевания нервной системы. К ним относятся:
- Нарушения сна – бессонница
- Повышенная тревожность и раздражительность
- Пониженная работоспособность, вялость, сонливость
- Проблемы с запоминанием, снижение внимательности
- Возникновение навязчивых мыслей и фобий
- Нервные тики, непроизвольное сокращение мышц
- Головные боли, мигрени, боли в конечностях
- Частые перепады артериального давления
- Нарушения обоняния, вкусовые отклонения, проблемы со зрением
Лечение заболеваний нервной системы в санатории
При нарушениях в работе центральной или периферической нервной системы, в зависимости от индивидуальных показаний и противопоказаний, пациенту могут быть назначены различные процедуры. Чаще всего в программу лечения заболеваний нервной системы входит бальнеотерапия, водо- и грязелечение, различные виды ручного и аппаратного массажа, физиотерапия. Кроме того, во время отдыха в санатории намного легче придерживаться ежедневного графика активности и сна, соблюдать диету и другие предписания лечащего врача.
Чаще всего в программу лечения заболеваний нервной системы входит бальнеотерапия, водо- и грязелечение, различные виды ручного и аппаратного массажа, физиотерапия. Кроме того, во время отдыха в санатории намного легче придерживаться ежедневного графика активности и сна, соблюдать диету и другие предписания лечащего врача.
Время выполнения скрипта: 0.0028 сек.
Болезни периферической нервной системы
Болезни периферической нервной системы (невриты, полиневриты, невропатии).
В числе наиболее часто диагностируемых заболеваний периферической нервной системы человека выделяют несколько форм невритов, плакситов, невралгий, а также всевозможные разновидности данных патологий, имеющие различную топографию и проявляющиеся чаще всего резкими, а иногда слабыми болями перманентного характера. К слову, столь распространенный радикулит тоже является периферическим поражением.
Болезни периферической нервной системы являются наиболее распространенными в неврологической клинике и составляют до 50% амбулаторных больных.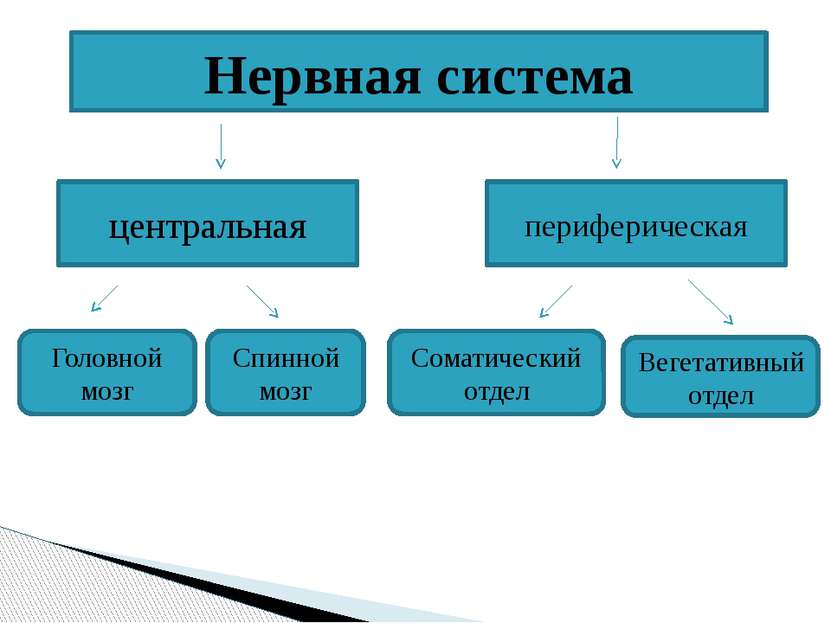 Не представляя, как правило, угрозы для жизни больных, они служат основной причиной утраты трудоспособности.
Не представляя, как правило, угрозы для жизни больных, они служат основной причиной утраты трудоспособности.
Причинами поражения периферической нервной системы могут быть острые и хронические инфекции, травмы, интоксикации, гиповитаминозы, ишемии, переохлаждения, компрессии, дегенеративные изменения в позвоночнике.
Патоморфологически при поражении периферического нерва наблюдается сначала набухание и распад миелиновой оболочки, пролиферация шванновских клеток, а затем наступают структурные изменения в самих нервных волокнах. При этом в соединительнотканных оболочках нерва отмечается расширение сосудов, экссудация, периваскулярный отек, кровоизлияния.
Если в этиопатогенезе преобладают воспалительные явления, то периферичекую патологию обозначают с окончанием «ит», если метаболические — то «ия». Если причиной болезни являются дегенеративные изменения позвоночника, то диагноз дополняют словами «вертеброгенный», «спондилогенный».
Патологии периферической нервной системы по месту локализации
В зависимости от места локализации и патогенеза различают следующие заболевания периферической нервной системы.
Неврит (невропатия) — болезнь, при которой патоморфологические изменения в нерве сопровождаются нарушением двигательных, чувствительных и вегетативных функций. Невралгия характеризуется приступами болей по ходу нерва без признаков его органического поражения.
Эта патология периферической нервной системы обусловливается преимущественно метаболическими, дегенеративными процессами в нервном волокне, при незначительных воспалительных изменениях в нем.
- Полиневрит (полиневропатия) — поражение множества нервов.
- Плексит — поражение нервного сплетения.
- Ганглионит — поражение межпозвонковых узлов.
- Радикулит — поражение корешков спинного мозга.
- Радикулоневрит — одновременное поражение корешков спинного мозга и нервных стволов.
- Миелорадикулоневрит — поражение спинного мозга, корешков и нервных стволов.
Самыми распространенными формами нарушений периферической нервной системы являются вертеброгенная патология (остеохондрозы), невриты (невропатии) и невралгии. Причем наиболее часто страдают те нервы, чьи стволы проходят через узкие костные каналы — лицевой, тройничный, седалищный.
Причем наиболее часто страдают те нервы, чьи стволы проходят через узкие костные каналы — лицевой, тройничный, седалищный.
Нарушения нервной системы периферического характера: лицевые невриты
Неврит глазодвигательного нерва. Заболевание преимущественно сосудистого, воспалительного, диабетического генеза. Наблюдается при интракраниальных опухолях.
Такой периферический неврит проявляется опущением верхнего века (птозом), расширением зрачка (мидриазом), расходящимся косоглазием и двоением в глазах (диплопией).
Лечение соответственно этиологии болезни, витаминотерапия, биостимуляторы.
Невропатия (неврит) лицевого нерва. Встречается чаще поражений других черепных нервов.
Причиной заболевания могут быть переохлаждение, инфекция, травма, воспаление уха или мозговых оболочек, опухоли основания черепа. Поскольку ствол лицевого нерва проходит по узкому костному каналу и конечные ветви его расположены поверхностно, то нерв легко травмируется, а при воспалительных процессах развивается отек тканей, что приводит к сдавлению нерва и питающих его сосудов.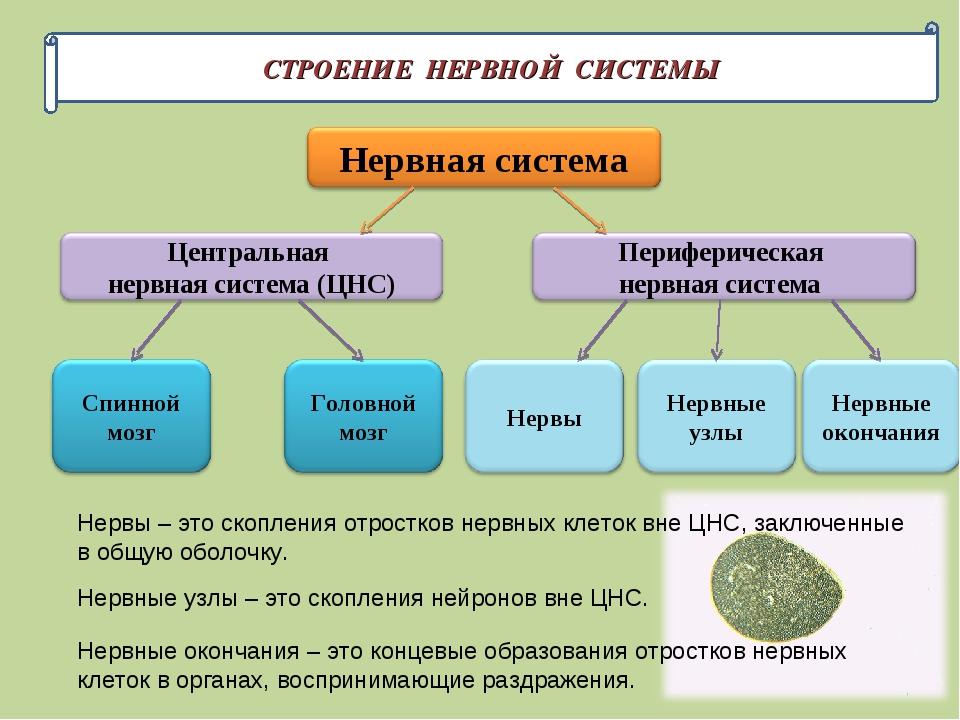
Этот неврит периферического нерва развивается остро или подостро. Различают периферический и центральный паралич лицевого нерва.
Периферический паралич характеризуется асимметрией лица — лицо перекошено в здоровую сторону. На стороне поражения кожные складки сглажены, глаз не закрывается (лагофтальм), при попытке закрыть глаз глазное яблоко подворачивается вверх (симптом Белла), пища застревает за щекой, оскал зубов больше в здоровую сторону. Возможны сухость глаза или слезотечение, расстройства слуха, вкуса и слюновыделения.
При центральном параличе наблюдаются только сглаженность носогубной складки и опущение угла рта.
Осложнением этого заболевания периферических нервов может быть стойкая контрактура пораженных мышц и тонический спазм мышц — лицевой гемиспазм.
Диагностика основывается на клинических данных и для уточнения диагноза иногда проводят ЛOP-исследование, рентгенографию черепа, компьютерную томографию.
Лечение этого заболеванич периферической нервной системы должно начинаться рано и соответствовать причине поражения.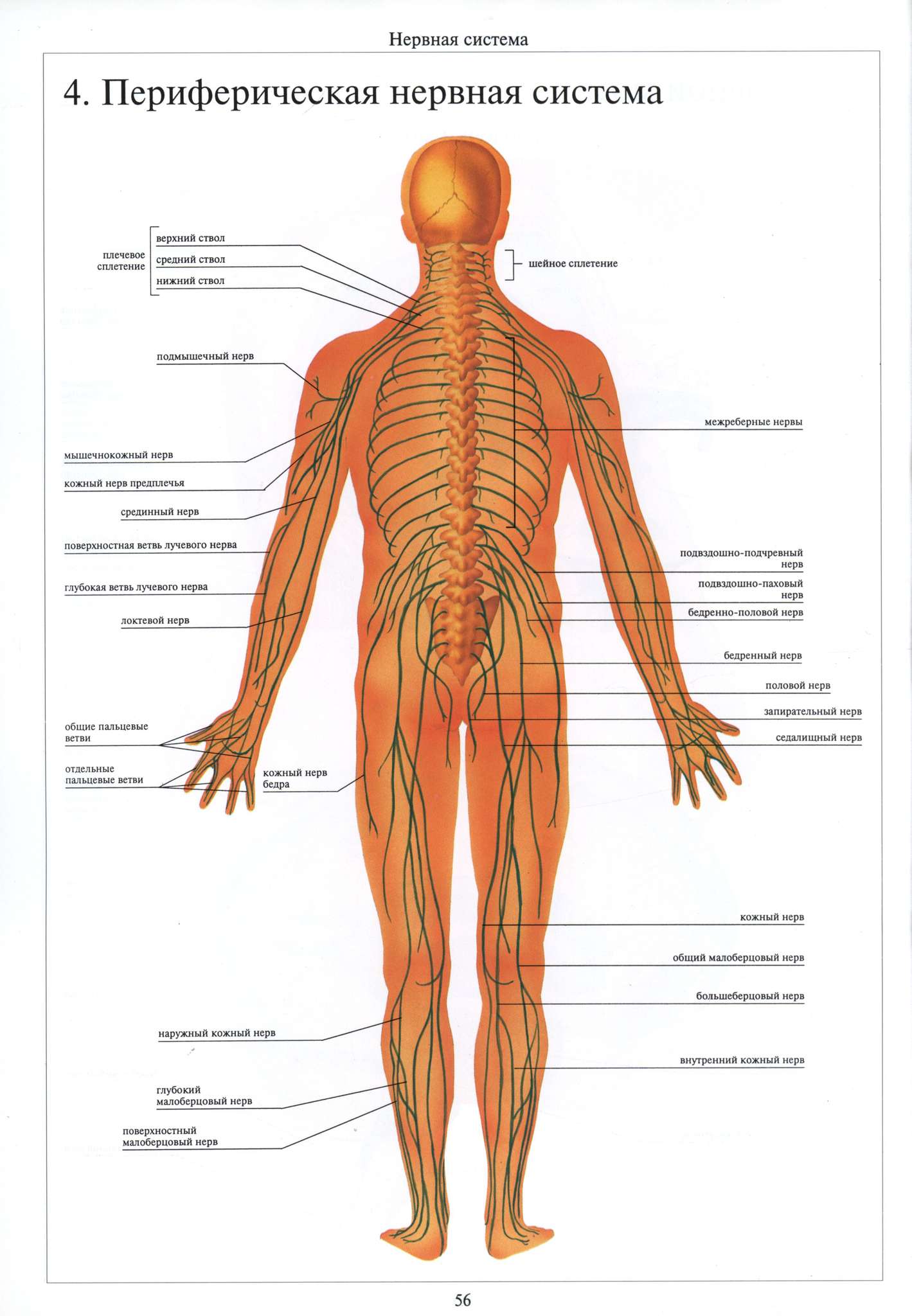 При инфекционно-воспалительном генезе назначают салицилаты, уротропин, индометацин, ацикловир, преднизолон.
При инфекционно-воспалительном генезе назначают салицилаты, уротропин, индометацин, ацикловир, преднизолон.
Параллельно этиологическому лечению назначают сосудорасширяющие препараты дибазол, эуфиллин, трентал, никотиновую кислоту, противоотечные (лазикс, фуросемид, гипотиазид), витамины группы С 5-7 дня заболевания назначают тепловые процедуры (УВЧ, парафин, озокерит). В восстановительном периоде применяют прозерин, алоэ, ФиБС, ультразвук с гидрокортизоном на сосцевидный отросток и пораженную половину лица, электростимуляцию мышц лица, ЛФК, адящий массаж, иглорефлексотерапию. При отсутствии эффекта в течение 12 месяцев прибегают к нейрохирургическому вмешательству.
Уход заключается закапывании увлажняющих глазных капель и ношении очков днем. На ночь закладывают глазную мазь и закрывают глаза повязкой.
Профилактика: избегать переохлаждений, противоэпидемические мероприятия.
Невриты периферических нервов конечностей: симптомы и лечение невропатий
В основе невропатий периферических нервов конечностей чаще всего лежат внешняя травма или компрессия нервного ствола. Возможно ущемление нерва в костном канале, сдавление его в глубоком сне, при запрокидывании руки, при длительном наркозе, при наложении жгута. Также причиной невритов могут быть инфекции, ишемия, интоксикации.
Возможно ущемление нерва в костном канале, сдавление его в глубоком сне, при запрокидывании руки, при длительном наркозе, при наложении жгута. Также причиной невритов могут быть инфекции, ишемия, интоксикации.
Невропатия лучевого нерва. Проявляется симптомом «свисающей кисти», при этом больной не может разогнуть руку в лучезапястном и локтевом суставах, не может отвести большой палец и супинировать ладонь, снижается карпорадиальный рефлекс, нарушается чувствительность на тыльной поверхности 1, 2, 3-го пальцев.
Невропатия локтевого нерва характеризуется деформацией кисти по типу «птичьей лапы» в результате паралича и атрофии мелких мышц кисти; нарушением приведения и разведения пальцев; болями и снижением чувствительности на 5 и 4-м пальцах.
Невропатия срединного нерва. Проявляется нарушением сгибания кисти и пальцев в межфаланговых суставах, противопоставления большого пальца; нарушением чувствительности по латеральной поверхности ладони и 1-4-го пальцев. Также симптомами такой периферической невропатии являются атрофия мышц предплечья и уплощение ладони по типу «обезьяньей лапы». Больной не может сжать пальцы в кулак. Характерны сильные боли с каузалгическим оттенком и выраженные вегетососудистые и трофические расстройства (гипергидроз, гиперкератоз, ломкость ногтей, атрофия и цианоз кожи).
Также симптомами такой периферической невропатии являются атрофия мышц предплечья и уплощение ладони по типу «обезьяньей лапы». Больной не может сжать пальцы в кулак. Характерны сильные боли с каузалгическим оттенком и выраженные вегетососудистые и трофические расстройства (гипергидроз, гиперкератоз, ломкость ногтей, атрофия и цианоз кожи).
Невропатия наружного кожного нерва бедра (болезнь Рота). Возникает в результате инфекции, интоксикации (алкоголь, никотин, сахарный диабет), атеросклероза, длительного травмирования нерва. Эта невропатия периферического нерва проявляется парестезиями и болями по наружной поверхности бедра. Боли усиливаются ночью и, особенно, в вертикальном положении и при ходьбе. Определяется гипер- или гипестезия по наружной поверхности бедра.
Невропатия (неврит) малоберцового нерва. Характеризуется свисанием стопы и невозможностью разгибания ее и пальцев. Больной не может стать на пятку. Атрофируются мышцы передней поверхности голени. Нарушается чувствительность по наружной поверхности голени и тыльной поверхности стопы. Походка становится степпажной, «петушиной».
Нарушается чувствительность по наружной поверхности голени и тыльной поверхности стопы. Походка становится степпажной, «петушиной».
Невропатия (неврит) большеберцового нерва. Приводит к нарушению сгибания стопы и пальцев. Больной не может стать на носок. Атрофируются мышцы задней поверхности голени, и угасает ахиллов рефлекс. Отмечаются нарушения чувствительности по задней поверхности голени, подошве; выраженные боли и вегетативно-трофические расстройства.
Лечение периферической невропатии конечностей включает применение витаминов В, С, никотиновой кислоты, экстракта алоэ, прозерина, при необходимости — противоболевые средства.
Широко используется физиолечение:
- УВЧ
- УФО
- Электрофорез
- Ультразвук
- Лазеро- и магнитотерапия
- Массаж
- ЛФК
Уход заключается в предупреждении стойких парезов и контрактур (подвешивание, повязки, лонгеты для фиксации конечности, ортопедическая обувь), обучении больного элементам лечебной гимнастики. Если нет восстановления в течение двух месяцев, показана операция.
Если нет восстановления в течение двух месяцев, показана операция.
Поражения периферических нервов: невралгии
Невралгия тройничного нерва. Болезнь периферических нервов с выраженным болевым синдромом и рецидивирующим течением.
Причиной могут быть инфекции, интоксикации, атеросклероз, переохлаждение, патологические процессы на основании черепа, в придаточных пазухах носа, зубах, глазницах, сужение костных отверстий.
Основной симптом этого заболевания периферической системы — приступы резкой стреляющей боли в зоне иннервации одной или нескольких ветвей нерва. Боль длится несколько секунд, реже — минут. Провоцируется боль волнением, жеванием, разговором, прикосновением языка к чувствительным точкам (курковым) слизистой рта и десен. У больных поэтому может развиться навязчивый страх, и, чтобы не спровоцировать приступ, они застывают, задерживают дыхание, боятся совершить малейшее движение. Приступы могут сопровождаться покраснением половины лица, судорогами мимических мышц, слезотечением, обильным выделением из носа. В межприступный период можно обнаружить гиперстезию в зоне пораженной ветви и болезненность в точке ее выхода.
В межприступный период можно обнаружить гиперстезию в зоне пораженной ветви и болезненность в точке ее выхода.
При поражении узла тройничного нерва наблюдаются постоянные жгучие боли и герпетические высыпания. Особенно опасен герпетический кератит при поражении первой ветви нерва.
Лечение в первую очередь направлено на устранение причины заболевания.
Далее назначают аналгезирующие и противовоспалительные средства (анальгин, седалгин, реопирин, индометацин, пенталгин):
Для подавления невралгических пароксизмов применяют карбамазепин (финлепсин), триметин, конвулекс клоназепам, нейронтин, ламиктал:
Также стимулируют метаболические процессы (ретаболил, солкосерил, актовегин, витамины группы В):Также применяют баклофен:При герпетических высыпаниях назначают ацикловир, герпесин:
Из физиолечения применяют УВЧ, УФО, диадинамические токи, СМТ, электрофорез новокаина, лазеротерапию.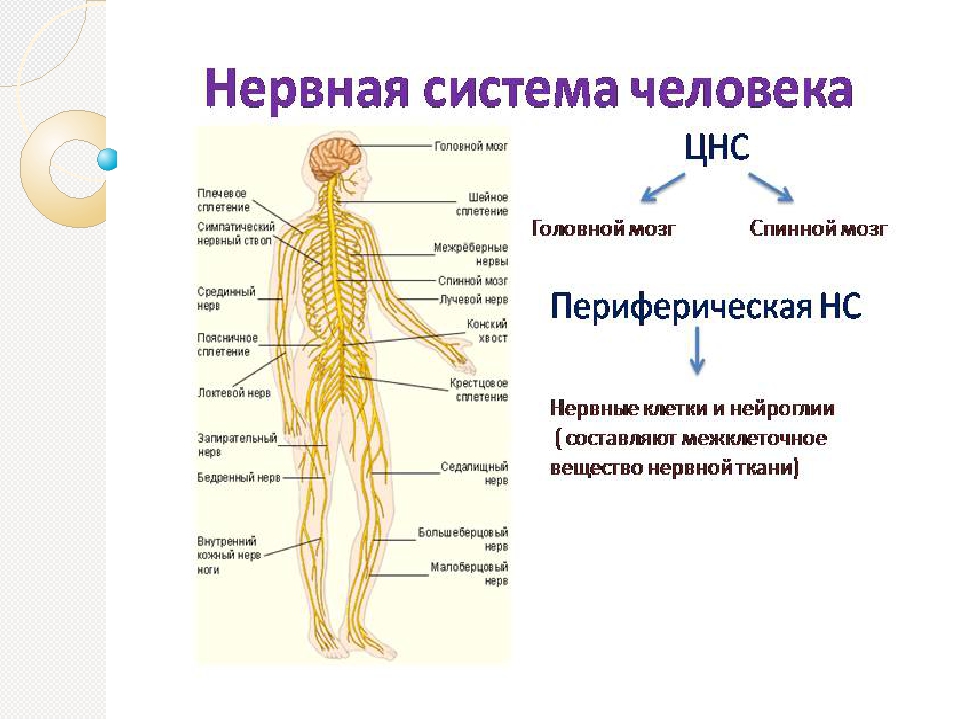 .
.
Уход заключается в создании охранительного режима, профилактики переохлаждения больного и кормления его негорячей, хорошо протертой пищей.
Невралгия крылонёбного узла (синдром Сладера). Болезнь вызывается теми же причинами, что и невралгия тройничного нерва. Симптомами этого заболевания периферической нервной системы являются приступы боли в области глаза, корня носа, челюсти, зубов с распространением на язык, мягкое нёбо, ухо, шейно-плечелопаточную зону. Иногда боль охватывает половину головы, в ней появляются шум, головокружение, звон в ухе. При этом половина лица краснеет, усиливаются слезо- и слюнотечение. Приступ длится до одного часа.
Лечение и уход проводятся по той же схеме, что и при невралгии тройничного нерва. В качестве местной терапии проводят смазывание новокаином среднего носового хода.
Невралгия языкоглоточного нерва. Встречается чаще у пожилых людей. Причины — атеросклероз, опухоли, рубцы, остеофиты.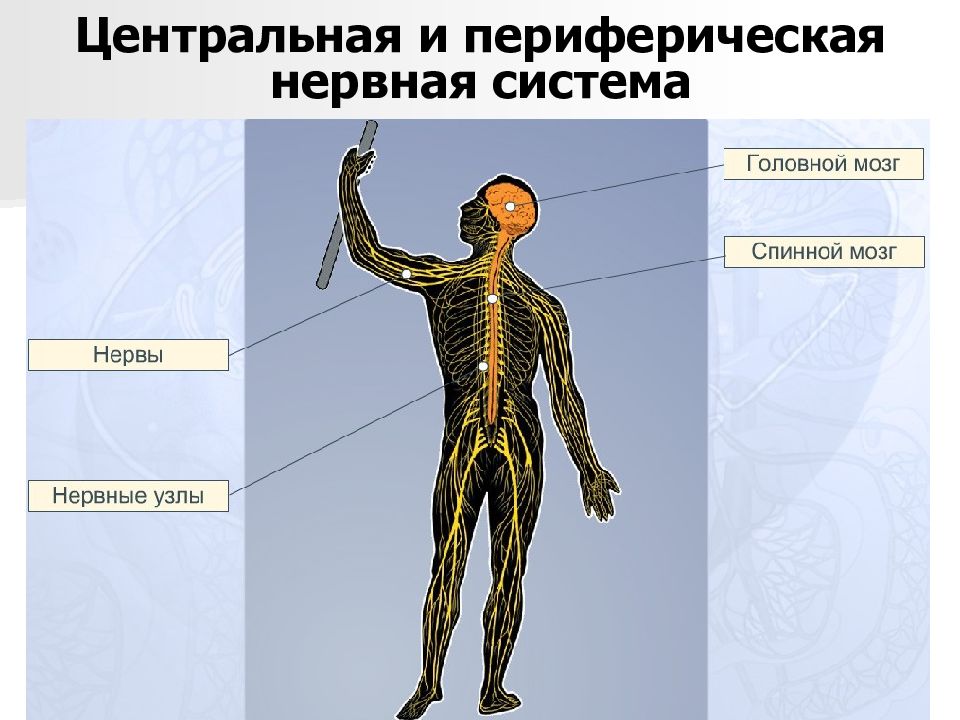 Для этого нарушения периферической системы характерны приступы сильных болей в корне языка, миндалинах, с иррадиацией в ухо, глаз, шею. При этом больной испытывает сухость во рту, кашель, обильное слюновыделение.
Для этого нарушения периферической системы характерны приступы сильных болей в корне языка, миндалинах, с иррадиацией в ухо, глаз, шею. При этом больной испытывает сухость во рту, кашель, обильное слюновыделение.
Лечение проводится, как и при невралгии тройничного нерва; местно — смазывание корня языка кокаином.
Невралгия затылочного нерва. Вызывается переохлаждением, инфекциями, дегенеративными процессами в позвоночнике, арахноидитами и опухолями задней черепной ямки. Болезнь характеризуется приступами боли в одной половине затылка, иррадиирующими в ухо, шею, надплечье, лопатку. Боли усиливаются при движениях, кашле, чихании. Возможно вынужденное положение головы. При этом нарушении периферического характера отмечается болезненность точек выхода нерва и расстройства чувствительности в области затылка.
Лечение основного заболевания, противоболевые препараты, сосудорасширяющие, витамины, местно — УФО, УВЧ.
Межреберная невралгия. Может быть первичной и вторичной, т.е. возникающей на фоне других заболеваний, особенно при патологии позвоночника (остеохондроз, опухоли, туберкулез) и внутренних органов (легких, плевры, печени).
Может быть первичной и вторичной, т.е. возникающей на фоне других заболеваний, особенно при патологии позвоночника (остеохондроз, опухоли, туберкулез) и внутренних органов (легких, плевры, печени).
Для болезни характерны опоясывающие, стреляющие боли, распространяющиеся от позвоночника по межреберным промежуткам вокруг грудной клетки. Боли усиливаются при движениях, глубоком вдохе. Отмечаются расстройства чувствительности в зоне иннервации межреберных нервов, болезненность паравертебральных и межреберных точек. Возможны выпадения брюшных рефлексов и парез мышц брюшного пресса. При вовлечении в процесс межпозвонкового ганглия появляются симптомы опоясывающего лишая. Для уточнения диагноза необходимо тщательное обследование больного с целью исключить вторичный характер невралгии.
Лечение включает устранение причины заболевания, обезболивающие средства (анальгин, баралгин, диклофенак, индометацин):
Противосудорожные (финлепсин, по 0,2 г 1—2 раза в день):
Витамины, физиолечение (УВЧ, ДДТ),
Уход предусматривает создание щадящего режима, выбор удобного положения, профилактику переохлаждения.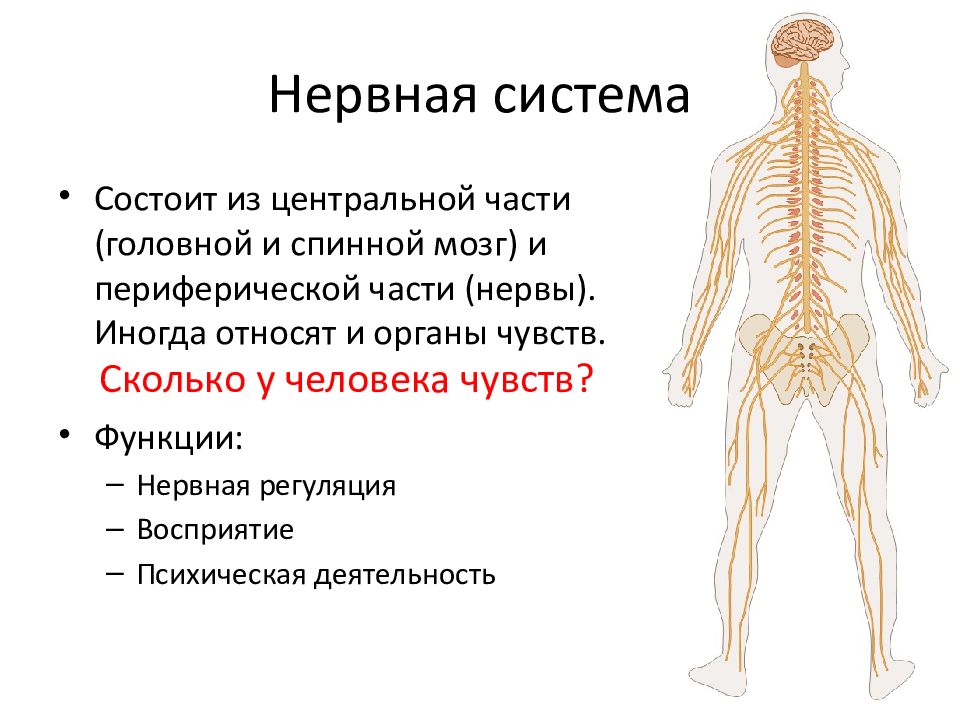
Опоясывающий лишай (ганглионит, герпетическая межреберная невралгия). Болезнь вызывается нейротропным вирусом herpes zoster и провоцируется переохлаждением. В спинномозговых узлах и их черепных аналогах развивается воспалительный процесс, распространяющийся на нервы и корешки.
Болезнь начинается с общего недомогания, повышения температуры и боли в зоне иннервации пораженного ганглия (чаще всего в грудном отделе). Спустя 2-3 дня в месте боли появляются покраснение и высыпания очень болезненных пузырьков, наполненных серозной жидкостью. Везикулы часто нагнаиваются, образуя пустулы, которые покрываются корочкой, отпадающей через несколько дней.
При поражении гассерова узла высыпания появляются на коже лба, верхнего века, спинке носа и на оболочках глаза, что может закончиться кератитом и слепотой.
У некоторых больных, перенесших опоясывающий лишай, надолго остается боль (постгерпетическая невралгия) и возможны рецидивы.
Лечение включает противовирусные препараты (ацикловир 0,8 х 3, ретровир 0,25 х 5, валацикловир), дезинтоксикацию (гемодез), дегидратацию (фуросемид), курантил, противоболевые средства (азафен 0,025 х 6, пиразидол 0,05 х 3, мексилетин, финлепсин, амитриптилин, герпесин):
Местно применяют теброфеновую мазь, гассипол, УФО.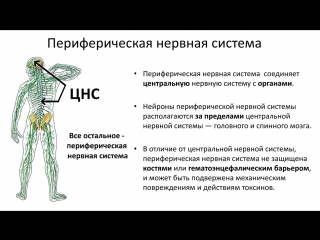
Полиневриты и полиневропатии периферических нервов
Полиневрит — множественное поражение периферических нервов инфекционного генеза.
Полиневропатия — токсическое поражение нервов в результате интоксикации организма, метаболических нарушений, аллергических реакций, циркуляторных расстройств. Если наряду с нервами поражается их корешковая часть, то определяют полирадикулоневрит.
Анатомически при полирадикулоневрите определяются воспалительные изменения (отек, гиперемия, инфильтрация) корешков, а в периферических нервах видны признаки распада миелина и дегенерации осевых цилиндров. Причем, если патологический процесс ограничивается мезенхиальными образованиями оболочек и сосудов, то это — интерстициальный неврит. Если же к нему присоединяется поражение нервных волокон (демиелинизация, распад осевых цилиндров), то — интерстициально-паренхиматозный неврит. При полиневропатиях происходят дегенеративные изменения нервов с преобладанием распада их миелиновых оболочек или нервных волокон.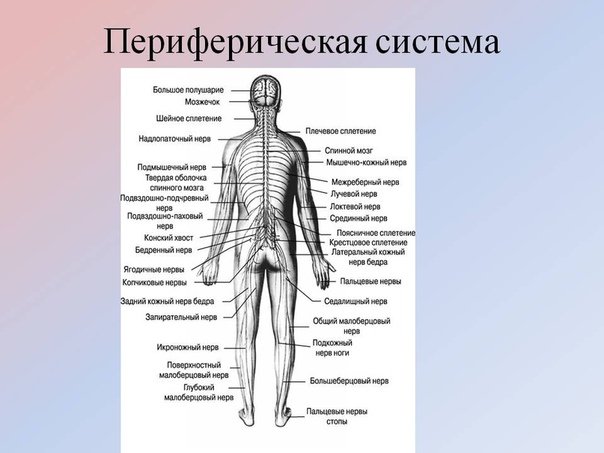
Полиневриты и полиневропатии проявляются болями и парестезиями в дистальных отделах конечностей, периферическими параличами, расстройствами чувствительности по типу «перчаток» и «носков» и вегетативно-трофическими нарушениями (сухость, истончение кожи или гиперкератоз ее, цианоз, трофические язвы).
Инфекционный полиневрит вирусной этиологии характеризуется острым началом с общим недомоганием, повышением температуры, болями и парестезиями в конечностях.
В дальнейшем развиваются слабость, атрофии, параличи мышц рук и ног, нарушения чувствительности. Нервные стволы резко болезненны при пальпации. Обратное развитие симптомов протекает медленно.
Лечение включает противовирусные препараты, антибиотики, аналгетики, кортикостероиды, витамины, биостимуляторы.
Острый инфекционный полирадикулоневрит возникает обычно в холодное время года, начинается остро с подъема температуры, катаральных явлений, болей и парестезий в дистальных отделах конечностей.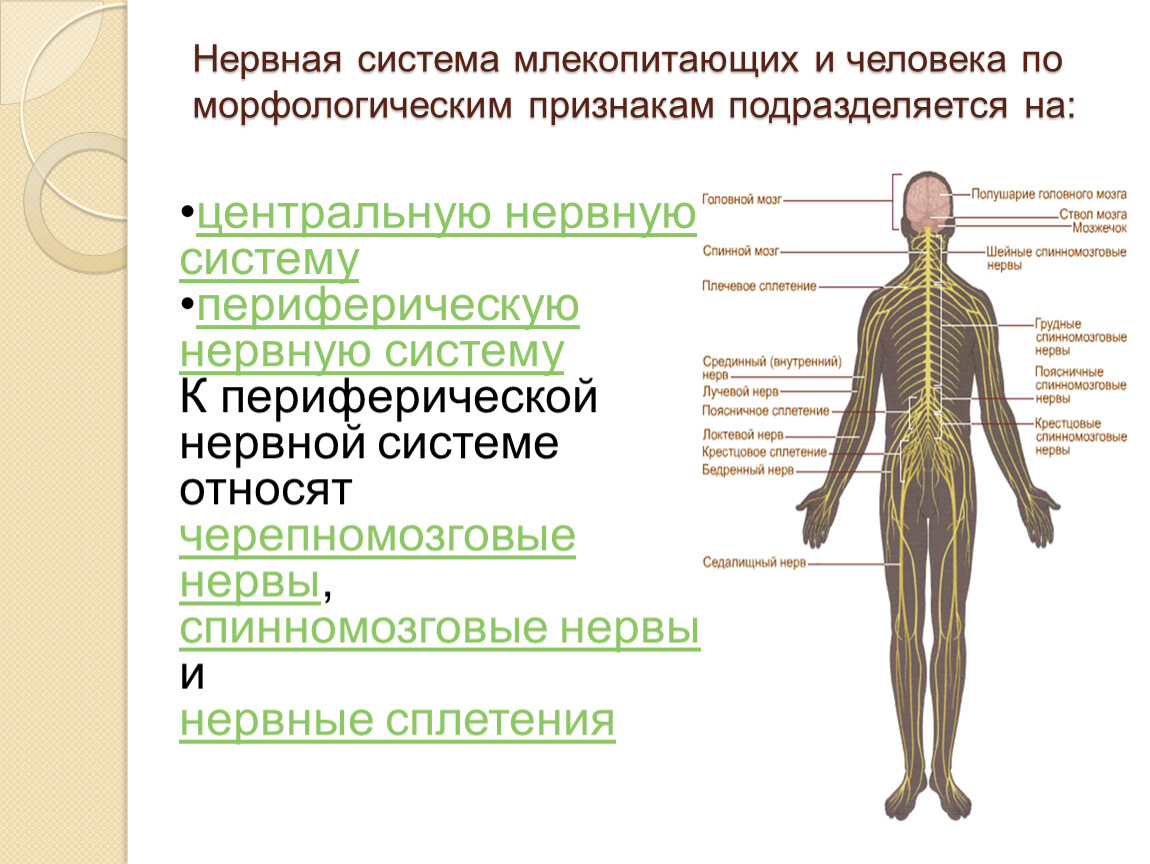 Определяются нарушения чувствительности по периферическому типу, болезненность нервных стволов, симптомы натяжения, дистальные параличи и вегетососудистые расстройства.
Определяются нарушения чувствительности по периферическому типу, болезненность нервных стволов, симптомы натяжения, дистальные параличи и вегетососудистые расстройства.
Одной из наиболее частых форм множественного поражения нервной системы является острый инфекционный полирадикулоневрит Гийена-Барре. Болезнь начинается остро с подъема температуры и катаральных явлений, обычно в холодное время года. У больных появляется быстро нарастающая слабость в ногах, затруднение ходьбы, боль по ходу нервных стволов.
Характерны симметричные вялые параличи, начинающиеся с нижних конечностей и охватывающие мышцы туловища, верхних конечностей, шею, поражения черепных нервов, расстройства чувствительности и резкая белковоклеточная диссоциация в спинномозговой жидкости. Течение этой формы болезни доброкачественное.
Другая разновидность полирадикулоневрита — восходящий паралич Ландри, при котором поражаются преимущественно передние корешки. Характерно острое начало и бурное течение болезни. Болезнь начинается с парестезий, боли, слабости, параличей ног, которые быстро, за 2-3 дня, распространяются на верхние конечности и черепные нервы, в первую очередь — бульбарные. При этом нарушается речь, глотание, наступают расстройства дыхания и сердечной деятельности. Нередок смертельный исход.
Болезнь начинается с парестезий, боли, слабости, параличей ног, которые быстро, за 2-3 дня, распространяются на верхние конечности и черепные нервы, в первую очередь — бульбарные. При этом нарушается речь, глотание, наступают расстройства дыхания и сердечной деятельности. Нередок смертельный исход.
Лечение заключается в подавлении аутоиммунной воспалительной реакции (преднизолон, или его аналоги, внутривенно струйно до 1,5-2,1 г в сутки первые 3 дня с последующим снижением дозы и переходом на таблетированные препараты), введении антибиотиков (бензилпенициллин до 20 млн ЕД в сутки, гентамицин, рифампицин) и гексаметилентетрамина:Уменьшении боли (анальгин, вольтарен): Дезинтоксикации (гемодез, глюкоза):Улучшении нервно-мышечной передачи (прозерин внутримышечно по 1-2 мл два раза в сутки, галантамин, АТФ, витамины группы В):Применяют также иммуноглобулин и плазмаферез: При нарушении акта глотания внутривенно капельно вводят глюкозу, альбумин, гидролизин; при нарушении дыхания проводят реанимационные мероприятия. После затихания острых явлений проводят ультрафиолетовое облучение, сеансы УВЧ, легкий массаж, пассивные движения, вводят биостимуляторы и витамины. Спустя 2-3 месяца после затихания процесса можно назначать сероводородные и радоновые ванны, грязевые аппликации, занятия ЛФК. Дифтерийный полиневрит возникает через две-три недели после перенесенной дифтерии. При нем поражаются преимущественно черепные нервы — блуждающий, лицевой и отводящий. Особенно опасно появление бульбарных расстройств. После выздоровления голос на долгие годы может остаться глухим.Лечение осуществляют срочным введением анти-дифтерийной сыворотки (5-10 тыс. ЕД). Для предупреждения анафилактической реакции сначала вводят под кожу 0,5-1,0 мл сыворотки, а через 12-24 часа — всю дозу.
После затихания острых явлений проводят ультрафиолетовое облучение, сеансы УВЧ, легкий массаж, пассивные движения, вводят биостимуляторы и витамины. Спустя 2-3 месяца после затихания процесса можно назначать сероводородные и радоновые ванны, грязевые аппликации, занятия ЛФК. Дифтерийный полиневрит возникает через две-три недели после перенесенной дифтерии. При нем поражаются преимущественно черепные нервы — блуждающий, лицевой и отводящий. Особенно опасно появление бульбарных расстройств. После выздоровления голос на долгие годы может остаться глухим.Лечение осуществляют срочным введением анти-дифтерийной сыворотки (5-10 тыс. ЕД). Для предупреждения анафилактической реакции сначала вводят под кожу 0,5-1,0 мл сыворотки, а через 12-24 часа — всю дозу.
Аллергический (антирабический) полиневрит является следствием аллергической реакции на вакцину. После начала прививок у больного появляются головокружение, слабость, диспепсия, диффузные боли. Затем повышается температура; появляются рвота, неукротимая, сильная головная боль, развиваются вялые параличи конечностей и тазовые нарушения. Обратное развитие симптомов быстрое.
Обратное развитие симптомов быстрое.
Диабетическая полиневропатия развивается на фоне гипергликемии. Для нее характерны парестезии, зуд и боли в ногах, расстройства чувствительности в дистальных отделах конечностей, угасание ахилловых и коленных рефлексов. Возможно поражение глазодвигательных нервов и вегетативных ганглиев.
Лечение включает коррекцию гипергликемии (диабетон, инсулин), витамины, трентал, копламин, ноотропы, аналгетики, биостимуляторы, анаболические стероиды, липостабилы, тиоктацид:
Алкогольная полиневропатия развивается подостро при хронической алкогольной интоксикации. Болезнь начинается с парестезий, жгучей боли в стопах на фоне резко выраженных вегетативных расстройств (цианоз, похолодание, потливость) конечностей.
В дистальных отделах развиваются парезы, нарушается поверхностная и глубокая чувствительность (сенситивная атаксия), появляются атрофии мышц. Весьма характерен корсаковский синдром — потеря памяти на недавние и текущие события, конфабуляция, временная и пространственная дезорганизация.
Лечение заключается в исключении алкоголя, назначении больших доз витаминов группы В, бенфогамма, миль-гамма, вазодилятаторов (спазвин) и других средств, применяемых при полиневропатиях.
Полиневропатия беременных связана с нарушением витаминного обмена, недостаточностью функции печени. Характерны парезы, нарушения чувствительности по периферическому типу, угасание рефлексов расстройства вегетативной иннервации в виде гипергидроза, похолодания конечностей. Возможен синдром Ландри.
Поражения периферической нервной системы: плекситы
Шейный плексит вызывается инфекциями, опухолями, туберкулезом и травмами шейного отдела позвоночника. Проявляется болями и нарушениями чувствительности в области затылка, уха, шеи, верхних отделах лопатки и плеча. Характерны нарушения функции диафрагмального нерва (нарушение дыхания, икота, полная или частичная неподвижность диафрагмы).
Плечевой плексит возникает после травм плеча, перелома ключицы, инфекций, патологии позвоночника и легких. В зависимости от локализации поражения различают верхний, нижний и тотальный плечевой плексит.
В зависимости от локализации поражения различают верхний, нижний и тотальный плечевой плексит.
Верхний (паралич Дюшенна-Эрба) проявляется болями в верхней трети плеча, снижением рефлекса с т. biceps, затруднением отведения плеча, супинации, сгибания руки в локтевом суставе, а также нарушение чувствительности по наружной поверхности плеча и предплечья.
Нижний (паралич Дежерин-Клюмпке) характеризуется болями и расстройствами чувствительности по внутренней поверхности плеча и предплечья, парезом и атрофией мышц кисти и предплечья, снижением карпорадиального рефлекса. Возможен синдром Горнера-Бернара.
Тотальный плексит встречается редко, характеризуется болями в над- и подключичной области, иррадиирующими в руку, выпадением рефлексо
в, парезами и нарушением чувствительности во всей руке, грубыми вегетативно-сосудистыми расстройствами.
Пояснично-крестцовый плексит возникает вследствие инфекций, интоксикаций, болезней органов малого таза и брюшной полости, в период беременности, при патологических родах и травмах позвоночника и тазовых костей.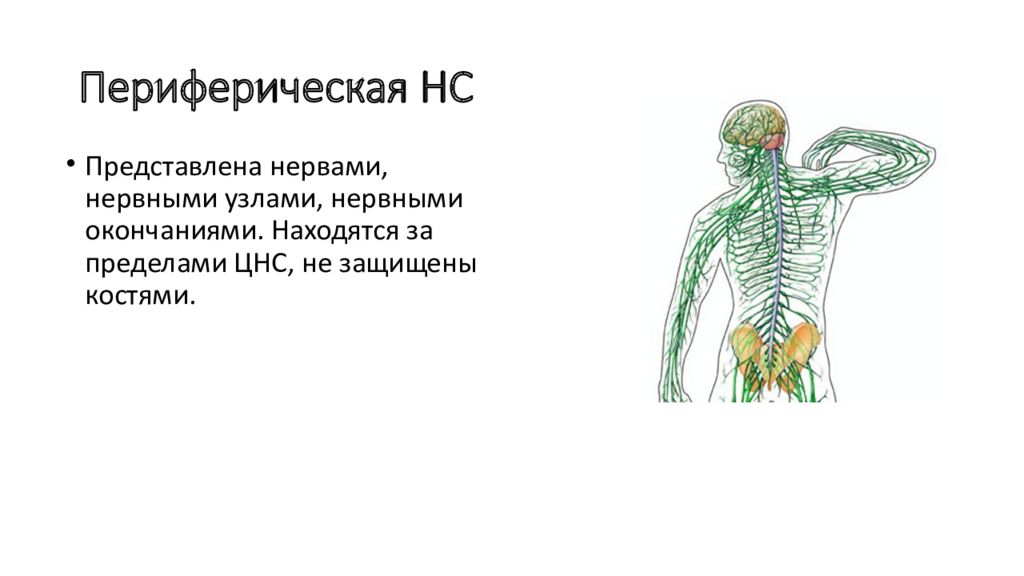 Клинически плексит проявляется болями и нарушением чувствительности в области ягодицы, бедра и голени, выпадением коленного и ахиллового рефлексов, парезом стопы и атрофией мышц ягодиц и бедер.
Клинически плексит проявляется болями и нарушением чувствительности в области ягодицы, бедра и голени, выпадением коленного и ахиллового рефлексов, парезом стопы и атрофией мышц ягодиц и бедер.
Лечение аналогично лечению полиневропатии.
« На предыдущую страницу
Головной мозг человека | Поликлиника «Медицинский комплекс – Елец»
Нервная система человека представлена головным мозгом, расположенном в полости черепа; спинным мозгом, расположенном в полости позвоночника, и разветвленной системой нервов, которые отходят от головного мозга (черепно-мозговые нервы) и иннервируют органы головы; системой нервов, которые ответвляются от спинного мозга и иннервируют руки, ноги, туловище, внутренние органы. Головной и спинной мозг – представляют центральную нервную систему, а система нервов – периферическую нервную систему.
Все образования нервной системы состоят из множества нейронов (клеток нервной системы) и их отростков, по которым передаются нервные импульсы в восходящем и нисходящем направлениях за счёт многообразных связей, существующими между нейронами.
Несмотря на то, что разные нейроны выполняют различные функции, и имеют различия в строении, все они имеют тело, воспринимающая структура, и отросток, дендрит, проводящая структура.
По своим функциональным характеристикам нейроны делятся на двигательные — исполнительные, и чувствительные — воспринимающие, а также интернейроны, осуществляющие взаимодействие между ними.
Нервная клетка выполняет две основные функции: 1) переработка поступающей информации, передача нервного импульса и 2) биосинтетическая, направленная на поддержание своей жизнедеятельности.
Так схематически выглядит строение нейрона.
Так выглядит головной мозг человека.
Это сложнейшая структура, состоящая из множества различных образований, находящихся в тесном взаимодействии; осуществляющая проводящую, анализирующую, регулирующую и координирующую функции. Все движения тела, чувства человека, работа внутренних органов, его разум, интеллект, память, сознание, сон, бодрствование, всё контролируется головным мозгом. Мозг человека можно сравнить со сложнейшим компьютером с заложенными в него программами, постоянно модифицирующимися в течение жизни человека.
Мозг человека можно сравнить со сложнейшим компьютером с заложенными в него программами, постоянно модифицирующимися в течение жизни человека.
Схематически головной мозг можно разделить на доли: лобные, затылочные, височные, теменные; мозжечок, ствол мозга. Доли мозга покрыты корой, которая представляет собой совокупность высоко дифференцированных нейронов, осуществляющих высшую интегративную деятельность.
В лобных долях находятся центры регуляции произвольных движений, при поражении которых развивается слабость в руках, ногах с одной стороны, или только руки или ноги. В лобных долях находятся и центры «произвольного» поворота глаз и головы, при поражении которых возникает отклонение глаз и головы в сторону патологического очага. В лобных долях находятся и центры координации движений, при поражении которых возникают нарушения стояния и ходьбы. И, наконец, при поражении коры лобных долей развиваются поведенческие и психические расстройства.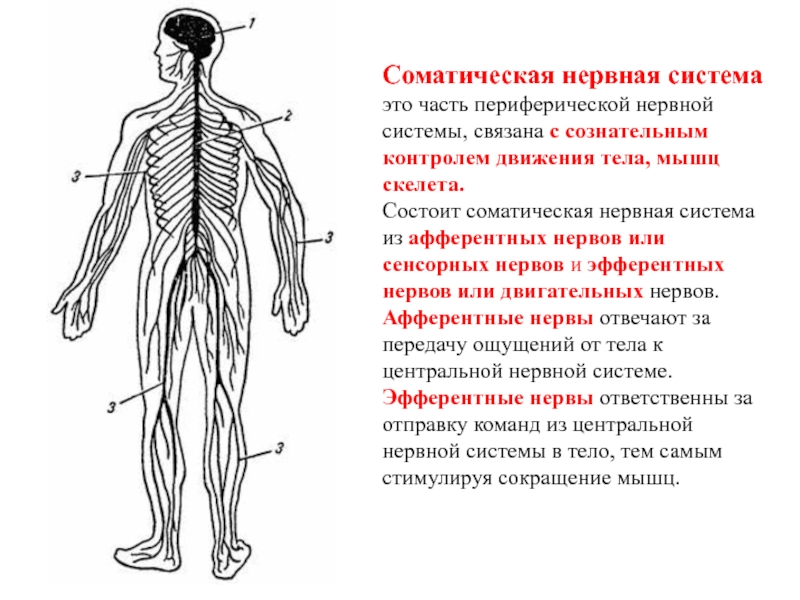
Теменные доли отвечают за способность человека узнавать предметы наощупь, способность производить сложные целенаправленные действия, способность расшифровывать письменные знаки и способность письма.
Височные доли несут слуховые, вкусовые и обонятельные центры, центры понимания и воспроизведения речи, центры координации движений.
В зрительных долях находятся центры восприятия зрительных образов, зрительной памяти. Мозжечок — это один из основных координаторных центров.
В стволе головного мозга находятся центры регуляции жизнеобеспечивающих систем органов, дыхательной, сердечно-сосудистой, промежуточные центры регуляции черепно-мозговых нервов, проводящие пути двигательной и чувствительной систем.
В стволе головного мозга в его покрышке располагаются ядра черепно-мозговых нервов, тела нервных клеток, ответственных за иннервацию органов головы, лица, обеспечивающих выполнение функции вкусового, слухового, зрительного, вестибулярного и обонятельного анализатора.
Различают черепно-мозговые нервы каудальной группы: 1) Добавочный нерв, 11 пара, иннервирует мышцу, поворачивающую голову в сторону. 2) Подъязычный нерв, 12 пара, иннервирующий язык. 3) Языкоглоточный нерв, 9 пара, иннервирующий глоточную мускулатуру, язык, нёбо, среднее ухо, слюнные железы. 4) Блуждающий нерв, 10 пара, иннервирующий мускулатуру глотки, мягкого нёба, гортани, гладкую мускулатуру бронхов, трахеи, пищевода, желудка, кишечника.
Далее различают черепно-мозговые нервы мосто-мозжечкового угла: 1) Лицевой нерв, 7 пара, иннервирующий мышцы лица. 2) Вестибуло-кохлеарный нерв, 8 пара, иннервирующий внутреннее ухо. 3) Тройничный нерв, 3 пара, иннервирующий кожу лица, челюсти, жевательные мышцы.
Далее следует группа глазодвигательных нервов: 3, 4, 6 пары.
И наконец, зрительный нерв, 2 пара, иннервирующий сетчатку глаза, и обонятельный нерв, 1 пара, иннервирующий слизистую носовой полости.
Васкулиты центральной нервной системы (ЦНС)
Васкулит – это воспаления в сосудах различного калибра, от аорты, до капилляров и вен, что в результате клинически выражается обширной нейрологической симптоматикой, а так же, невропатологическими изменениями в ЦНС и периферической нервной системе (ПНС).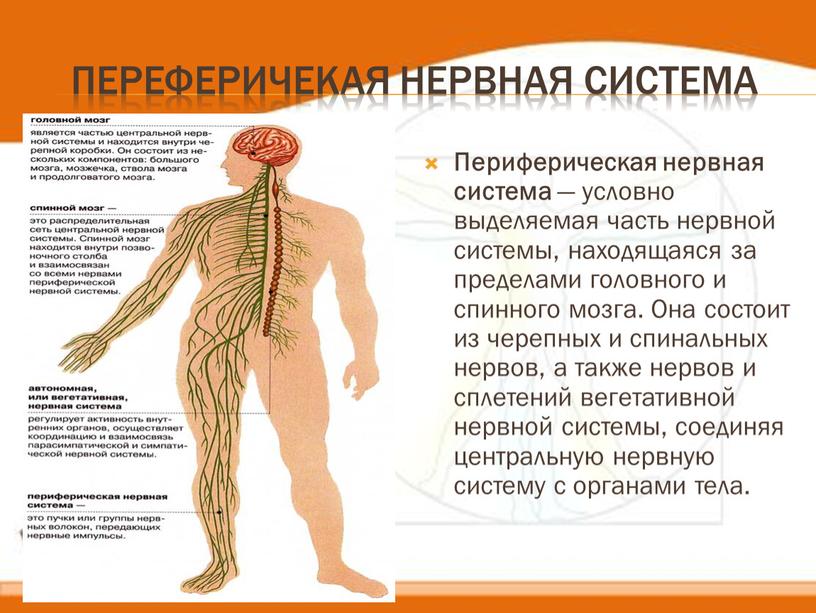
| Классификация васкулитов | |
| Системный некротизирующий артериит | Узелковый полиартеритМикроскопический полиангит Синдром Черджа-Стросса |
| Гиперсенситивный васкулит | Вызванный медикаментами васкулитГипокомплементэмический васкулит Криоглобулинэмия |
| Системный грануломатозный васкулит | Грануломатоз ВегенераЛимфоматоидный грануломатоз Летальная срединная гранулема |
| Гигантоклеточный артериит | Темпоральный артериитАртериит Такаясу |
| Грануломатозный ЦНС ангиит | |
| С васкулитами ассоциированные заболевания соединительной ткани | Системная красная волчанкаСклеродермия Ревматоидный артрит Синдром Шегрена Комбинированный коллагеноз Болезнь Бехчета |
| Не системная васкулитная нейропатия | |
| Васкулит ассоцированый с инфекцией | Бактериальны менингитТуберкулёз Спирохеты (Treponema pallidum, Borrelia burgdorferi) Varicella zoster вирус Грибковые инфекции Вирус иммунодефицита человека, I тип |
| Васкулиты связанные с употреблением амфетамина | |
| Паранеопластический васкулит | |
| Воспалительная диабетическая васкулопатия | |
Узелковый полиартериит
Воспаление сосуда начинается с инфильтрации интимы, медии и адвентиции сосуда полиморфонуклеарными клетками, плазматическими клетками, эозинофилами и лимфоцитами, что приводит к отёку интимы, фибриноидному некрозу. В результате некроза образуется тромбоз сосуда, дистальная ишемия, образуются аневризмы, руптуры и геморагии. В одном сосуде могут быть параллельно заживающие повреждения, перемешанные со свежими. Для подтверждения диагноза необходима артериография и последующая биопсия нерва с повреждённого раёна.
В результате некроза образуется тромбоз сосуда, дистальная ишемия, образуются аневризмы, руптуры и геморагии. В одном сосуде могут быть параллельно заживающие повреждения, перемешанные со свежими. Для подтверждения диагноза необходима артериография и последующая биопсия нерва с повреждённого раёна.
Микроскопический полиангиит
При этом заболевании затронуты лёгочные и почечные артериолы, капилляры и венулы, что приводит к некротизирующему гломерулонефриту. У 80% пациентов наблюдаются циркулирующие антинуклеарные цитоплазматические антитела (ANCA), обычно антимиелопероксидазные или p-ANCA. В случае повреждения эпинейральных артерий, у 25% пациентов, развивается полинейропатия.
Синдром Черджа-Стросса
Этот подвид васкулита бывает как грануломатозным, так и без образования гранулом, развивается в лёгочных и системных артериях и венах. В лёгких образуется некротизирующий васкулит и очаги пневмонии с эозинофильной инфильтрацией.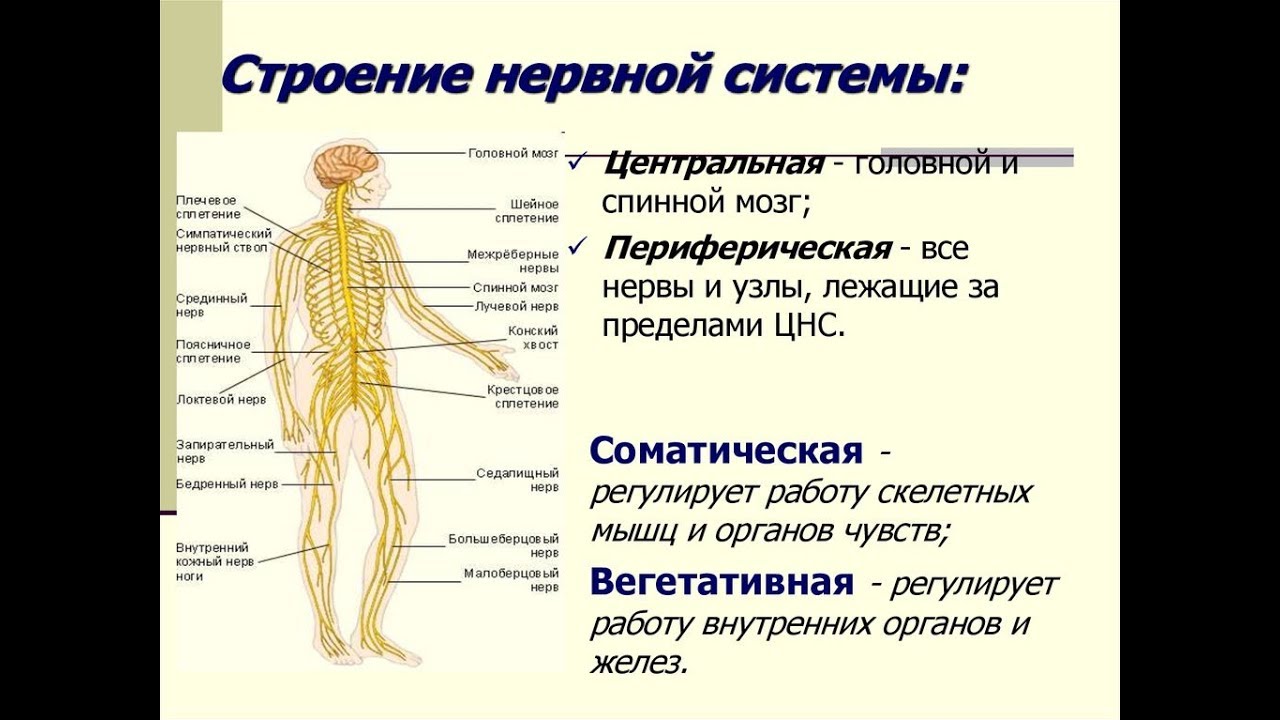 У болезни выделяют три фазы развития. Первая фаза – продромальный период, выражается аллергическим ринитом и астмой. Вторая фаза – добавляется эозинофилия в крови и тканях. На третьей фазе развивается системный васкулит, который нейрологически выражается периферическими нейропатиями, ишемическими и геморрагическими церебральными инфарктами. Лабораторная диагностика включает в себя позитивные ANCA (MPO или p-ANCA), биопсию.
У болезни выделяют три фазы развития. Первая фаза – продромальный период, выражается аллергическим ринитом и астмой. Вторая фаза – добавляется эозинофилия в крови и тканях. На третьей фазе развивается системный васкулит, который нейрологически выражается периферическими нейропатиями, ишемическими и геморрагическими церебральными инфарктами. Лабораторная диагностика включает в себя позитивные ANCA (MPO или p-ANCA), биопсию.
Гиперсенситивный васкулит
Начинается с экстравазации эритроцитов, инфильтрацией ПМН клетками и моноцитами, что приводит к отёку эндотелия, что в конце приводит к фиброзу сосудистой стенки затронутых капилляров, артериол и посткапиллярныз венул. Циркулирующие иммунные комплексы депонируются в коже и воспалённых сосудах. Процесс может поражать так же, и другие органы, в том числе и периферические нервы, почки, лёгкие, селезёнку, печень, сердце и реже ЦНС или кишечник, где развиваются микроинфаркты и геморрагии.
Вызванный медикаментами васкулит
Приблизительно 20% кожных васкулитов вызваны медикаментами. Упомянутые васкулиты классифицируются по типу аллергической реакции: крапивница, ринит, ларингоспазм и гипотензия которые могут продолжаться от нескольких минут, до нескольких дней. Высыпания обычно макулопапулёзные или везикулярные, реже развивается пурпура век или конечностей без системной картины заболевания, которые проходят после отмены медикамента. Тяжелые реакции вызванные медикаментами могут затрагивать сердце, селезёнку, печень, почки, лёгкие, ЖКТ, ЦНС и ПНС в связи с депонированием иммунных комплексов.
Упомянутые васкулиты классифицируются по типу аллергической реакции: крапивница, ринит, ларингоспазм и гипотензия которые могут продолжаться от нескольких минут, до нескольких дней. Высыпания обычно макулопапулёзные или везикулярные, реже развивается пурпура век или конечностей без системной картины заболевания, которые проходят после отмены медикамента. Тяжелые реакции вызванные медикаментами могут затрагивать сердце, селезёнку, печень, почки, лёгкие, ЖКТ, ЦНС и ПНС в связи с депонированием иммунных комплексов.
Криоглобулинэмия
Криоглобулины – это антитела, которые возвратно преципитируют при температуре ~37oC. Состоят из IgG, IgM, комплемента, липопротеинов и антигенной частицы. Криоглобулины подразделяют на 3 типа. Первый тип состоит из моноклональных IgM и IgG; Второй тип смешанный – состоит из моноклональных IgM и поликлональных IgG; Третий тип содержит поликлональные и не иммунноглобулиновые молекулы. Первый и второй тип криоглобулинов ассоциируется с лимфопролиферативными заболеваниями (множественная миелома, макроглобулинэмия Валденстрема). Криоглобулины первого типа дают гипервискозный синдром. Третий тип криоглобулинов связан с инфекциям и коллагенозными васкулитами.
Криоглобулины первого типа дают гипервискозный синдром. Третий тип криоглобулинов связан с инфекциям и коллагенозными васкулитами.
Криоглобулинэмия вызывает следующие виды повреждений сосудов:
1) окклузии больших и мелких сосудов в связи с повышенным уровнем криоглобулинов первого и второго типа. 2) умеренный тромбоз мелких и средних артерий и артериол 3) отёк ендотелия и утолщение базальной мембраны 4) лейкоцитокластический васкулитКриоглобулинэмия первого и третьего типов в ЦНС выражается оклузией сосудов с или без васкулита. в ПНС чаще констатируются эпинейральные васкулиты, депозиция криопреципитатов и микроваскулярная ишемия, что приводит к аксонопатии.
Диагноз криоглобулинэмии следует оценить у пациентов с характерными кожными изменениями, гипервискозностью, повышенной свёртываемостью крови и гепатитом Ц как фактором риска.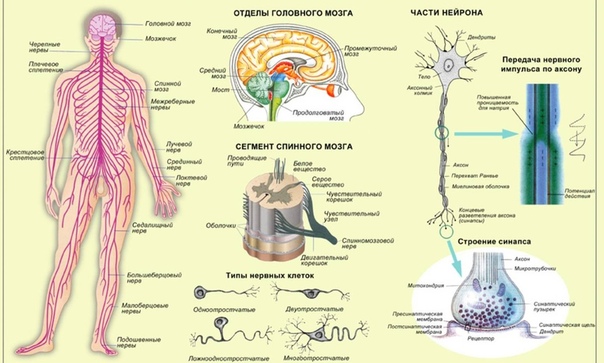 Если констатирована криоглобулинэмия, необходимо провести биопсию костного мозга, биопсию нерва, так же проверить пациента на вирусный гепатит Ц и ВИЧ, обследовать на предмет онкологии, инфекции или коллагеноза.
Если констатирована криоглобулинэмия, необходимо провести биопсию костного мозга, биопсию нерва, так же проверить пациента на вирусный гепатит Ц и ВИЧ, обследовать на предмет онкологии, инфекции или коллагеноза.
Периферическая нервная система — Квинслендский институт мозга
Наша нервная система делится на два компонента: центральную нервную систему (ЦНС), которая включает головной и спинной мозг, и периферическую нервную систему (ПНС), которая включает нервы за пределами головного и спинного мозга. Эти два компонента постоянно взаимодействуют друг с другом, чтобы обеспечить нашу жизнедеятельность: без нервной системы мы ничто!
В отличие от головного и спинного мозга центральной нервной системы, которые защищены позвонками и черепом, нервы и клетки периферической нервной системы не окружены костями и поэтому более восприимчивы к травмам.
Если мы рассмотрим всю нервную систему как электрическую сеть, центральная нервная система будет представлять собой электростанцию, тогда как периферическая нервная система будет представлять собой длинные кабели, которые соединяют электростанцию с отдаленными городами (конечностями, железами и органами) для подачи электричества.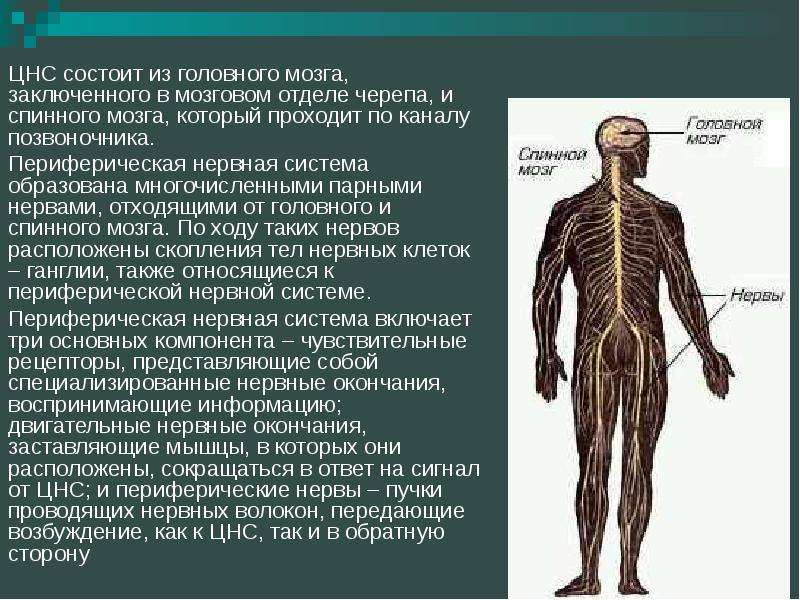 и отправить обратно информацию об их статусе.
и отправить обратно информацию об их статусе.
Изображение предоставлено: Алессандра Донато
В основном, сигналы от головного и спинного мозга передаются на периферию двигательными нервами, например, чтобы сказать телу двигаться или выполнять функции отдыха (такие как дыхание, слюноотделение и переваривание пищи).Периферическая нервная система отправляет отчет о состоянии в мозг, передавая информацию через сенсорные нервы (см. Изображение выше).
Как и в случае с центральной нервной системой, основными клеточными единицами периферической центральной нервной системы являются нейроны. Каждый нейрон имеет длинный отросток, известный как аксон, который передает электрохимические сигналы, посредством которых нейроны общаются.
Аксоны периферической нервной системы объединяются в пучки, называемые волокнами , а несколько волокон образуют нерв , кабель электрической цепи.Нервы, которые также содержат соединительную ткань и кровеносные сосуды, доходят до мышц, желез и органов всего тела
Нервы периферической нервной системы классифицируются на основе типов нейронов, которые они содержат — сенсорные, двигательные или смешанные нервы (если они содержат как сенсорные, так и моторные нейроны), а также направления потока информации — к мозгу или от него. .
.
Афферентные нервы , , от латинского afferre, что означает «приближать», содержат нейроны, доставляющие информацию в центральную нервную систему.В этом случае афферентные нейроны являются сенсорными нейронами, которые принимают сенсорную информацию — слух, зрение, запах, вкус и осязание — и передают сигнал в ЦНС для кодирования соответствующего ощущения .
Афферентные нейроны имеют также еще одну важную функцию подсознания . В этом случае периферическая нервная система передает в центральную нервную систему информацию о внутреннем состоянии органов (гомеостаз), обеспечивая обратную связь об их состоянии, без необходимости для нас осознавать это.Например, афферентные нервы сообщают мозгу об уровне потребления энергии различными органами.
Эфферентные нервы , , от латинского «efferre», что означает «отвести от», содержат эфферентных нейронов , которые передают сигналы, исходящие от центральной нервной системы, к органам и мышцам и приводят в действие приказы от мозг. Например, двигательные нейроны (эфферентные нейроны) контактируют со скелетными мышцами, чтобы выполнить произвольное движение , состоящее в поднятии руки и шевелении рукой.
Например, двигательные нейроны (эфферентные нейроны) контактируют со скелетными мышцами, чтобы выполнить произвольное движение , состоящее в поднятии руки и шевелении рукой.
Нервы периферической нервной системы часто отходят от центральной нервной системы на большие расстояния, достигая периферии тела. Самый длинный нерв в человеческом теле, седалищный нерв , берет начало в поясничной области позвоночника, а его ветви доходят до кончиков пальцев ног, достигая метра или более у среднего взрослого человека.
Важно отметить, что травмы могут произойти в любой точке периферических нервов и могут нарушить связь между «электростанцией» и ее «городами», что приведет к потере функции частей тела, в которые проникают нервы.Таким образом, для ученых представляет большой интерес понять, как нервы или даже как аксональная структура внутри нервов защищена от постоянных механических нагрузок, оказываемых на них. Работу в этой области биологии проводит доктор Шон Коукли в лаборатории профессора Массимо Хиллиарда.
Периферическая нервная система может быть разделена на соматическую, , автономную, и кишечную, нервные системы, в зависимости от функции частей тела, с которыми они связаны.
Автор: Алессандра Донато из Hilliard Lab
Изображение наверху предоставлено: Анатомия и физиология OpenStax / Викимедиа
О периферических нервах в UC San Diego Health
Периферическая нервная система (PNS)
Периферические нервы являются неотъемлемой частью нервной системы человека. Нервная система включает:
- Центральная нервная система (головной и спинной мозг)
- Периферическая нервная система
Периферические нервы находятся за пределами головного и спинного мозга.Они передают информацию между вашим мозгом и остальным телом.
Периферическая нервная система делится на две основные части:
- Автономная нервная система (ВНС) : Контролирует непроизвольные функции организма и регулирует работу желез.
- Соматическая нервная система (SNS) : Контролирует движение мышц и передает информацию от ушей, глаз и кожи к центральной нервной системе.
Нервы в периферической нервной системе
- Плечевое сплетение (лучевой нерв, срединный нерв, локтевые нервы)
- Малоберцовый нерв (ступня)
- Бедренный нерв
- Боковой кожный нерв бедренной кости
- Седалищный нерв Седалищный нерв нерв
- Большеберцовый нерв
В двух основных областях периферической нервной системы можно найти три типа периферических нервов:
- Сенсор : соединяет головной и спинной мозг с кожей и позволяет чувствовать боль и другие ощущения.
- Автономный : контролирует непроизвольные функции (например, артериальное давление, пищеварение, частоту сердечных сокращений).
- Мотор : соединяет головной и спинной мозг с мышцами для стимулирования движения.

Когда мы двигаемся, мозг посылает сигнал спинному мозгу. Оттуда нервы передают сообщение необходимым мышцам, заставляя их сокращаться и производить движение. Точно так же, когда мы касаемся объекта, сенсорная информация передается по нервам в спинной мозг, а затем в мозг, чтобы мы могли понять эту информацию.
Симптомы заболеваний периферических нервов
Заболевания периферических нервов искажают или прерывают передачу сообщений между мозгом и остальным телом. Это может привести к:
- Болезненным судорогам
- Онемению
- Слабости мышц (наиболее частый симптом)
- Покалыванию или жжению
В отличие от головного и спинного мозга, периферические нервы могут отрастать после травмы. Однако часто требуется хирургическое вмешательство для восстановления соединения периферических нервов, чтобы можно было восстановить движение и чувствительность.
Периферическая нервная система: анатомия, отделы, функции
Периферическая нервная система: хотите узнать о ней больше?
Наши увлекательные видео, интерактивные викторины, подробные статьи и HD-атлас помогут вам быстрее достичь лучших результатов.
С чем вы предпочитаете учиться?
«Я бы честно сказал, что Kenhub сократил мое учебное время вдвое». — Читать больше. Ким Бенгочеа, Университет Реджиса, Денвер
Автор:
Адриан Рад Бакалавр (с отличием)
• Рецензент:
Никола Макларен Магистр наук
Последний раз отзыв: 3 декабря 2020 г.
Время чтения: 15 минут
В этой статье мы обсудим периферическую нервную систему и ее отделы, а также периферические нервы. Периферическая нервная система (ПНС) состоит из всех нервов, ответвляющихся от головного и спинного мозга (центральная нервная система, ЦНС). Если представить CNS как главную магистраль, то PNS образует все соединительные второстепенные дороги.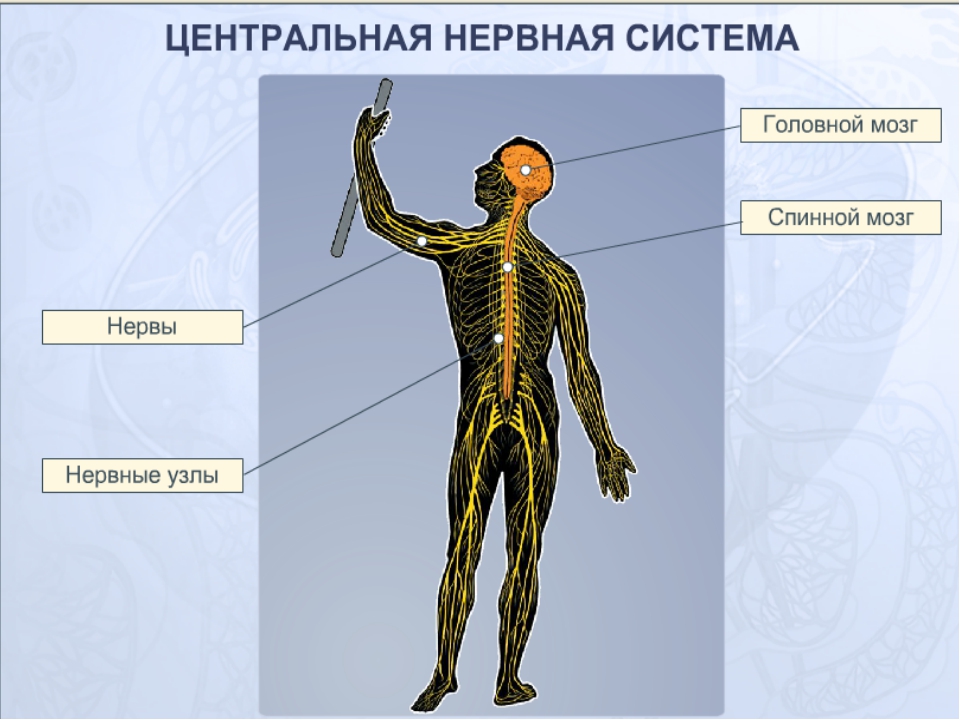 Они позволяют электрическим импульсам перемещаться в самые отдаленные области или периферию человеческого тела и обратно.
Они позволяют электрическим импульсам перемещаться в самые отдаленные области или периферию человеческого тела и обратно.
ПНС почти полностью построена из нервов. Есть два основных типа; спинномозговые нервы и черепные нервы .Функционально ПНС можно разделить на вегетативную и соматическую нервные системы. Оба из них могут быть дополнительно подразделены; первый — на симпатические и парасимпатические ветви, а второй — на сенсорные и моторные подразделения.
Это может показаться сложным, но это не так. Давайте подробнее рассмотрим все вышеперечисленные термины, чтобы лучше понять подразделения нервной системы.
| Определение | Отдел нервной системы, состоящий из всей нервной ткани, находящейся за пределами свода черепа и позвоночного канала. |
| Анатомические компоненты | Периферические нервы (спинномозговые нервы, черепные нервы, вегетативные нервы) Ганглии |
| Функциональные компоненты | Автономная нервная система (ВНС) — непроизвольная часть, контролирующая сердечные, гладкие и железистые клетки.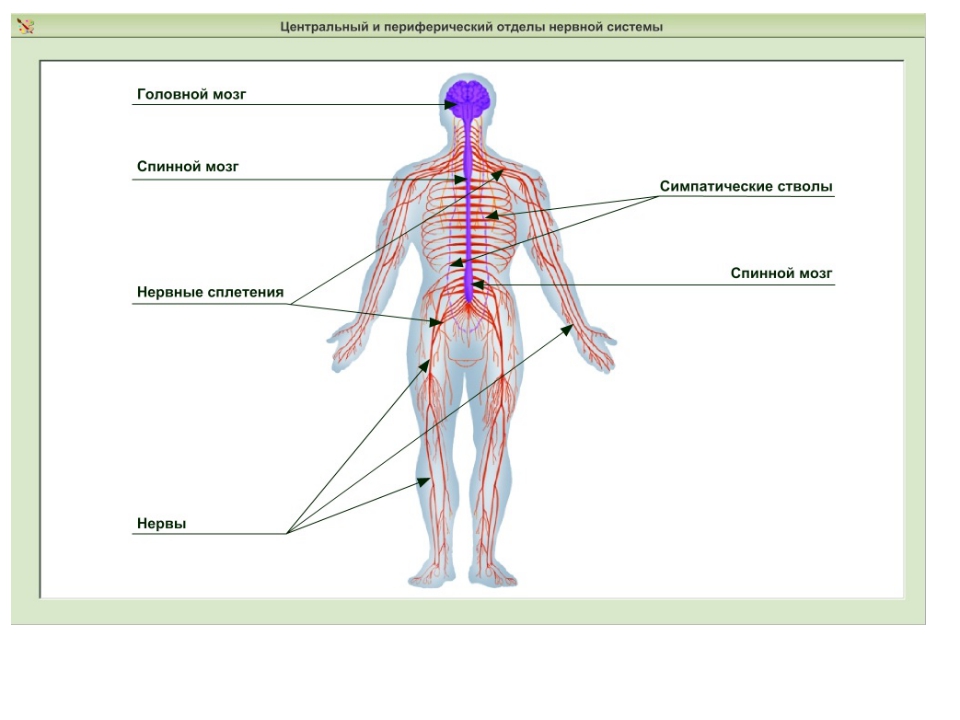 Он состоит из симпатического и парасимпатического отделов. Он состоит из симпатического и парасимпатического отделов. Соматическая нервная система (СНС) — произвольная часть в управлении скелетными мышцами и обработке соматических ощущений. |
| Функция | Передает моторную и сенсорную информацию между центральной нервной системой и периферическими тканями тела. |
Периферические нервы
Рабочей лошадкой периферической нервной системы являются периферические нервы . Каждый нерв состоит из пучка из множества нервных волокон (аксонов) и их соединительнотканных покрытий. Каждое нервное волокно является продолжением нейрона, клеточное тело которого удерживается либо в сером веществе ЦНС, либо в ганглиях ПНС.Сравнимая структура ЦНС называется «тракт , ».
Структура нейронов (фронтальная проекция) Периферические нервы, несущие информацию к ЦНС, называются афферентными или сенсорными нейронами , в то время как те, которые передают импульсы от ЦНС, известны как эфферентные или двигательные нейроны .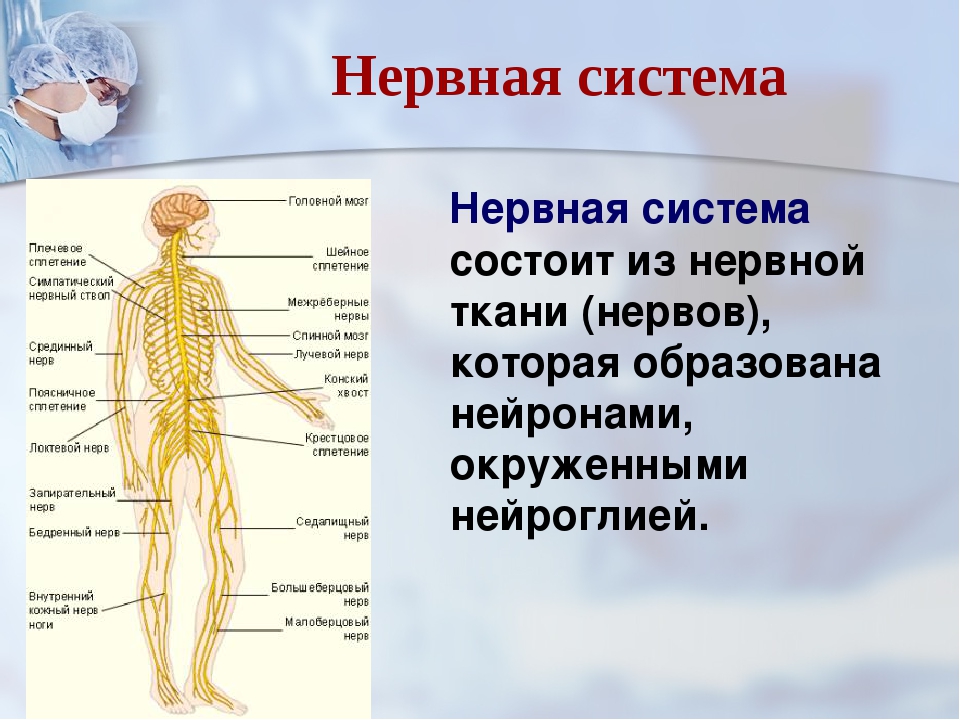
Афферентные нейроны передают различные импульсы от сенсорных рецепторов / органов чувств. Они несут общие ощущения, такие как прикосновение, боль, температура и положение в пространстве (проприоцепция).Некоторые также передают более особую сенсорную информацию, такую как особые чувства обоняния, зрения, слуха и равновесия. Напротив, эфферентные нейроны несут общую нервную информацию к исполнительным органам, таким как скелетные мышцы, висцеральные органы и железы. Они отвечают за инициирование произвольных и непроизвольных двигательных функций, таких как сокращение мышц и секреция желез.
Нервы также можно разделить на «черепные» или «спинные» в зависимости от того, где они выходят из ЦНС. Черепные нервы выходят из черепа (мозг / ствол мозга), тогда как спинномозговые нервы выходят из ЦНС через спинной мозг.Есть 12 пар черепных нервов и 31 пара спинномозговых нервов, что в общей сложности составляет 43 парных нерва, составляющих основу периферической нервной системы.
Чтобы узнать больше о структуре периферических нервов и уточнить разницу между афферентным и эфферентным, взгляните на следующее:
BBC Science & Nature — Человеческое тело и разум
Функция: передача информации в центральную нервную систему и из нееДействия: ваши периферические нервы передают произвольные и непроизвольные действия
Симпатическая нервная система: борьба или бегство
Парасимпатическая нервная система: отдых и переваривать
Сеть за пределами вашей центральной нервной системы
Все нервы и нервные клетки за пределами вашей центральной нервной системы составляют вашу периферическую нервную систему.Его задача — передавать информацию от вашего головного и спинного мозга к остальному телу и от вашего тела к головному и спинному мозгу.
Периферическая нервная система состоит из 12 пар черепных нервов, которые выходят из вашего мозга и в основном обслуживают голову и шею. Он также содержит 31 пару спинномозговых нервов, которые отходят от спинного мозга и питают остальное тело.
Произвольные и непроизвольные действия
С помощью периферических нервов вы можете выполнять произвольные и непроизвольные действия.
Если вы берете кружку, хлопаете в ладоши или поднимаете тяжести в тренажерном зале, вы выполняете произвольные действия. Вы осознаете, что делаете. Ваш мозг получает нервные импульсы и анализирует их, прежде чем вы решите, что делать дальше.
Напротив, ваше сердце бьется, а кишечник переваривает пищу без вашего сознательного контроля. Подобные непроизвольные действия регулируются вашей вегетативной нервной системой. Автономная часть вашей периферической нервной системы обеспечивает бесперебойную работу всех ваших внутренних органов и желез.
Ваша вегетативная нервная система состоит из двух частей: симпатической и парасимпатической. Оба питают одни и те же органы, но вызывают противоположные эффекты. Это потому, что их активирующие химические вещества или нейромедиаторы различны.
Борьба или бегство
Симпатическая нервная система, которую часто называют вашей системой «бей или беги», подготавливает ваше тело к чрезвычайным ситуациям. Он направляет кровь к мышцам и повышает кровяное давление, частоту сердечных сокращений и частоту дыхания, позволяя вам справляться со стрессовыми ситуациями.
Он направляет кровь к мышцам и повышает кровяное давление, частоту сердечных сокращений и частоту дыхания, позволяя вам справляться со стрессовыми ситуациями.
Отдыхайте и переваривайте пищу
Парасимпатическая нервная система поддерживает и восстанавливает вашу энергию. Он направляет кровь в пищеварительный тракт и гарантирует, что вы активно перевариваете пищу. Он также поддерживает ваше кровяное давление, частоту сердечных сокращений и частоту дыхания на низком уровне. Вот почему ее иногда называют вашей системой «отдыхай и переваривай».
Вернуться к началу
Части нервной системы
Две половины нервной системы работают вместе, чтобы ваше тело могло правильно передавать свои ощущения и потребности.
Нервная система состоит из двух больших отделов: центральной нервной системы (ЦНС), которая состоит из головного и спинного мозга, и периферической нервной системы (ПНС), которая состоит из нервов и небольших скоплений серого вещества, называемых ганглиями. Мозг отправляет сообщения через спинной мозг периферическим нервам тела, которые контролируют мышцы и внутренние органы.
Мозг отправляет сообщения через спинной мозг периферическим нервам тела, которые контролируют мышцы и внутренние органы.
Иллюстрация Лидии В. Кибюк, Балтимор, Мэриленд
Передний мозг, средний мозг, задний мозг и спинной мозг образуют центральную нервную систему (ЦНС), которая является одним из двух крупных отделов нервной системы в целом.Головной мозг защищен черепом, а спинной мозг, длина которого составляет около 17 дюймов (43 см), защищен позвоночником.
Другой большой отдел человеческого мозга — периферическая нервная система (ПНС), которая состоит из нервов и небольших скоплений серого вещества, называемых ганглиями, термин, специально используемый для описания структур в ПНС. В целом нервная система представляет собой огромное биологическое вычислительное устройство, образованное сетью областей серого вещества, связанных между собой трактами белого вещества.
Мозг отправляет сообщения через спинной мозг к периферическим нервам по всему телу, которые служат для управления мышцами и внутренними органами. Соматическая нервная система состоит из нейронов, соединяющих ЦНС с частями тела, которые взаимодействуют с внешним миром. Соматические нервы в шейном отделе связаны с шеей и руками; те, что в грудном отделе, служат грудной клетке; а те, что в поясничной и крестцовой областях, взаимодействуют с ногами.
Соматическая нервная система состоит из нейронов, соединяющих ЦНС с частями тела, которые взаимодействуют с внешним миром. Соматические нервы в шейном отделе связаны с шеей и руками; те, что в грудном отделе, служат грудной клетке; а те, что в поясничной и крестцовой областях, взаимодействуют с ногами.
Вегетативная нервная система состоит из нейронов, соединяющих ЦНС с внутренними органами.Он разделен на две части. Симпатическая нервная система мобилизует энергию и ресурсы во время стресса и возбуждения, в то время как парасимпатическая нервная система сохраняет энергию и ресурсы во время расслабленных состояний, включая сон.
Сообщения передаются по нервной системе отдельными звеньями ее цепи: нейронами.
Как работает спинной мозг
Что такое центральная нервная система?
Центральная нервная система (ЦНС) контролирует большинство функций тела и разума.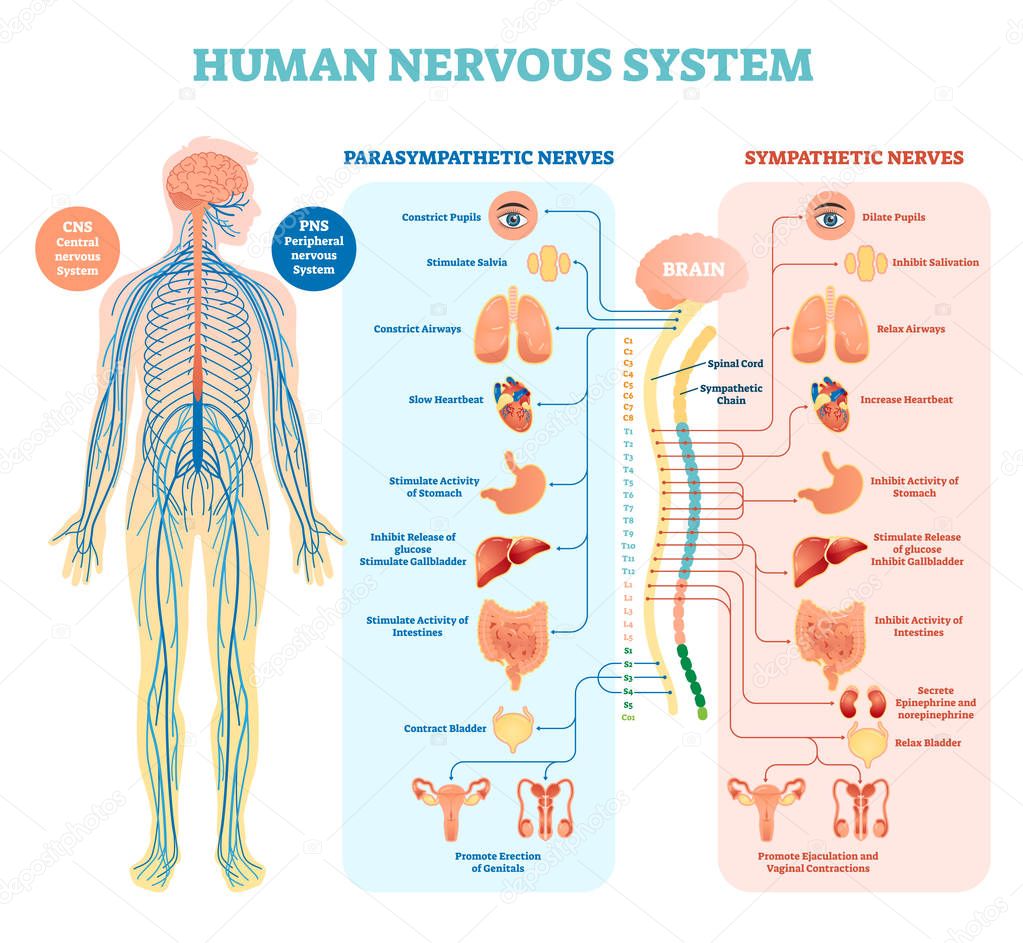 Он состоит из двух частей: головного и спинного мозга.
Он состоит из двух частей: головного и спинного мозга.
Мозг — это центр наших мыслей, интерпретатор нашей внешней среды и источник контроля над движениями тела. Подобно центральному компьютеру, он интерпретирует информацию от наших глаз (зрение), ушей (звук), носа (запах), языка (вкус) и кожи (прикосновение), а также от внутренних органов, таких как желудок.
Спинной мозг — это магистраль для связи между телом и мозгом. При травме спинного мозга нарушается обмен информацией между мозгом и другими частями тела.
Чем центральная нервная система отличается от других систем организма?
Большинство систем и органов тела контролируют только одну функцию, но центральная нервная система выполняет множество функций одновременно. Он контролирует все произвольные движения, такие как речь и ходьба, и непроизвольные движения, такие как моргание и дыхание. Это также ядро наших мыслей, восприятий и эмоций.
Как центральная нервная система защищает себя от травм?
Центральная нервная система защищена лучше, чем любая другая система или орган в организме.Его основная линия защиты — это кости черепа и позвоночника, которые создают прочный физический барьер для травм. Заполненное жидкостью пространство под костями, называемое сирниксом, обеспечивает поглощение ударов.
К сожалению, эта защита может оказаться палкой о двух концах. Когда происходит повреждение центральной нервной системы, мягкие ткани головного и спинного мозга отекают, вызывая давление из-за ограниченного пространства. Отек усугубляет травму, если ее быстро не устранить.Переломы костей могут привести к дальнейшим повреждениям и возможности инфицирования.
Почему центральная нервная система не может восстановиться после травмы?
Многие органы и ткани тела могут восстанавливаться после травм без вмешательства. К сожалению, некоторые клетки центральной нервной системы настолько специализированы, что не могут делиться и создавать новые клетки. В результате восстановление после травмы головного или спинного мозга намного труднее.
К сожалению, некоторые клетки центральной нервной системы настолько специализированы, что не могут делиться и создавать новые клетки. В результате восстановление после травмы головного или спинного мозга намного труднее.
Сложность центральной нервной системы очень затрудняет формирование правильных связей между клетками головного и спинного мозга. Перед учеными стоит огромная задача воссоздать центральную нервную систему, существовавшую до травмы.
Клетки центральной нервной системы
Нейроны соединяются друг с другом для отправки и получения сообщений в головном и спинном мозге.Многие нейроны, работающие вместе, несут ответственность за каждое принятое решение, каждую эмоцию или ощущение, каждое предпринятое действие.
Сложность центральной нервной системы поражает: в головном и спинном мозге вместе взятых насчитывается около 100 миллиардов нейронов. Было идентифицировано до 10 000 различных подтипов нейронов, каждый из которых специализируется на отправке и получении определенных типов информации. Каждый нейрон состоит из тела клетки, в котором находится ядро. Аксоны и дендриты образуют продолжения от тела клетки.
Каждый нейрон состоит из тела клетки, в котором находится ядро. Аксоны и дендриты образуют продолжения от тела клетки.
Астроциты , разновидность глиальных клеток, являются основными поддерживающими клетками головного и спинного мозга. Они производят и секретируют белки, называемые нейротрофическими факторами. Они также разрушают и удаляют белки или химические вещества, которые могут быть вредными для нейронов (например, глутамат, нейромедиатор, который в избытке вызывает перевозбуждение клеток и их гибель в результате процесса, называемого эксайтотоксичностью).
Астроциты не всегда полезны: после травмы они делятся, чтобы образовать новые клетки, которые окружают место травмы, образуя глиальный рубец, препятствующий регенерации аксонов.
Микроглия — иммунные клетки головного мозга. После травмы они мигрируют к месту травмы, чтобы помочь удалить мертвые и умирающие клетки. Они также могут производить небольшие молекулы, называемые цитокинами, которые заставляют клетки иммунной системы реагировать на место повреждения. Этот процесс очистки может сыграть важную роль в восстановлении функции после травмы позвоночника.
Этот процесс очистки может сыграть важную роль в восстановлении функции после травмы позвоночника.
Синапсы и нейротрансмиссия
Сообщения передаются от нейрона к нейрону через синапсы, небольшие промежутки между клетками, с помощью химических веществ, называемых нейротрансмиттерами. Чтобы передать сообщение о потенциале действия через синапс, молекулы нейромедиатора высвобождаются из одного нейрона («пресинаптический» нейрон) через промежуток к следующему нейрону («постсинаптический» нейрон). Процесс продолжается, пока сообщение не достигнет места назначения.
Процесс продолжается, пока сообщение не достигнет места назначения.
Есть миллионы и миллионы связей между нейронами только в спинном мозге. Эти связи устанавливаются во время развития с использованием положительных (нейротрофические факторы) и отрицательных (ингибирующие белки) сигналов для их точной настройки. Удивительно, но один аксон может образовывать синапсы с 1000 другими нейронами.
Что вызывает паралич?
Существует логическая и физико-топографическая организация анатомии центральной нервной системы, которая представляет собой сложную сеть тесно связанных нервных путей.Эта упорядоченная взаимосвязь означает, что разные сегментарные уровни спинного мозга управляют разными вещами, и повреждение определенной части спинного мозга повлияет на соседние части тела.
Паралич возникает при нарушении связи между головным и спинным мозгом. Это может быть результатом повреждения нейронов головного мозга (инсульт) или спинного мозга.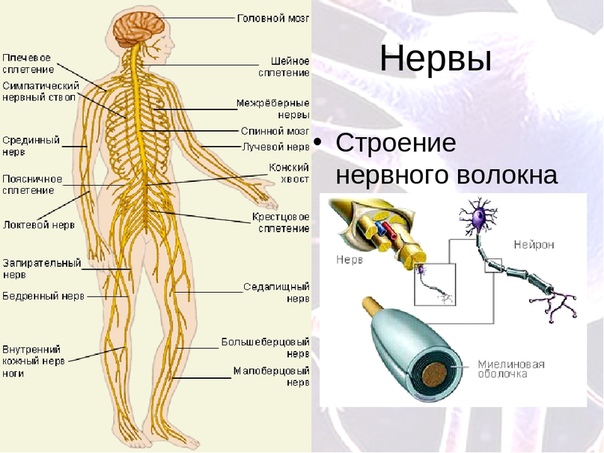 Травма спинного мозга затрагивает только области ниже уровня травмы. Однако полиомиелит (вирусная инфекция) или болезнь Лу Герига (боковой амиотрофический склероз, или БАС) могут поражать нейроны во всем спинном мозге.
Травма спинного мозга затрагивает только области ниже уровня травмы. Однако полиомиелит (вирусная инфекция) или болезнь Лу Герига (боковой амиотрофический склероз, или БАС) могут поражать нейроны во всем спинном мозге.
Информационные пути
Специализированные нейроны передают в спинной мозг сообщения от кожи, мышц, суставов и внутренних органов о боли, температуре, прикосновении, вибрации и проприоцепции. Эти сообщения затем передаются в мозг по одному из двух путей: спинотальмический тракт и лемнисковый путь. Эти пути находятся в разных местах спинного мозга, поэтому травма может не повлиять на них одинаково или в одинаковой степени.
Каждый сегмент спинного мозга получает сенсорную информацию из определенной области тела. Ученые нанесли на карту эти области и определили «рецептивные» поля для каждого уровня спинного мозга. Соседние поля перекрывают друг друга, поэтому линии на диаграмме являются приблизительными.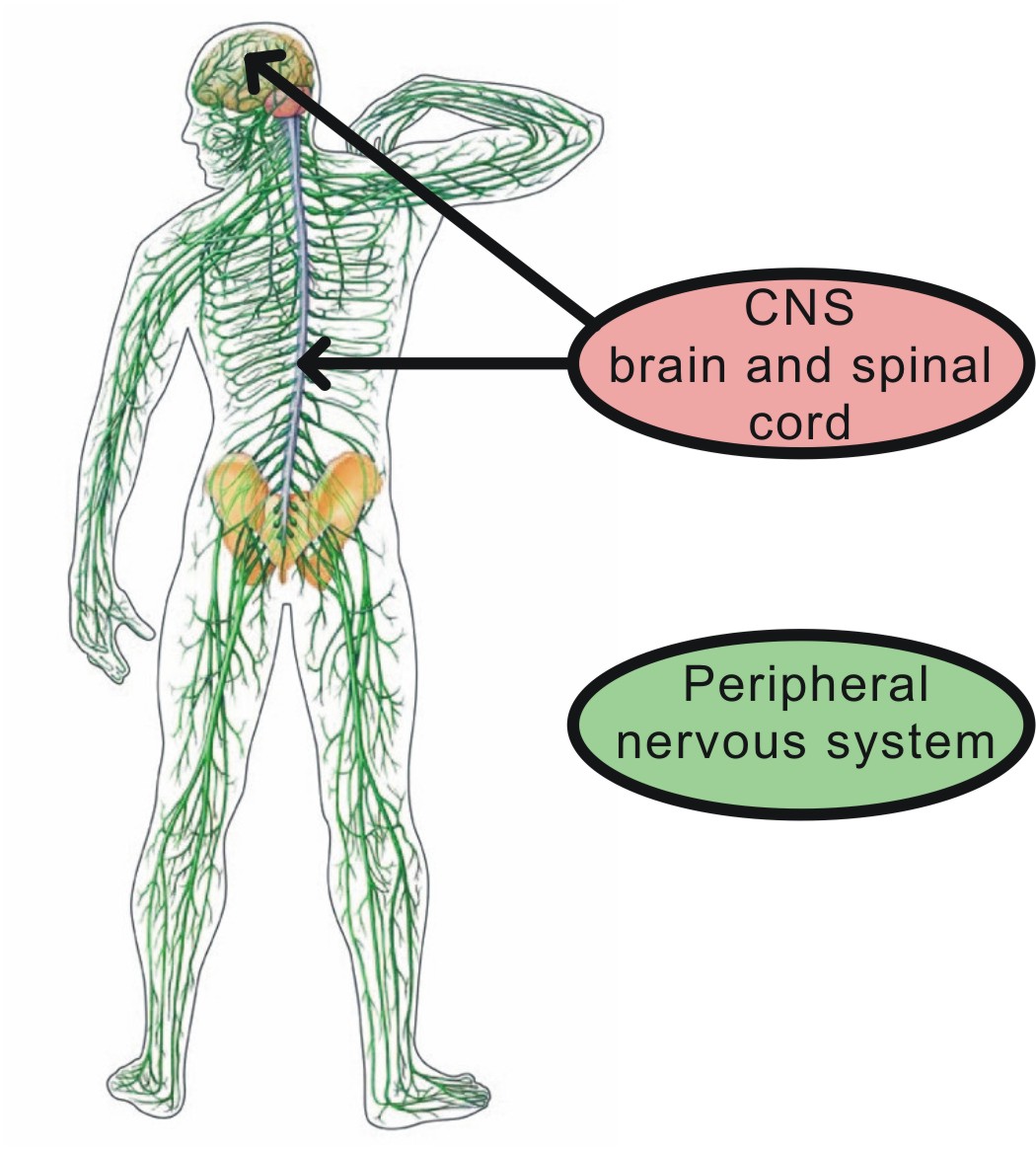
Произвольное и непроизвольное движение
Более миллиона аксонов проходят через спинной мозг, включая самые длинные аксоны в центральной нервной системе.
Нейроны в моторной коре, области мозга, которая контролирует произвольные движения, посылают свои аксоны через кортикоспинальный тракт, чтобы соединиться с моторными нейронами в спинном мозге. Моторные нейроны спинного мозга выходят из спинного мозга к нужным мышцам через вентральный корешок. Эти связи управляют сознательными движениями, такими как письмо и бег.
Информация также течет в обратном направлении, что приводит к непроизвольному движению. Сенсорные нейроны обеспечивают обратную связь с мозгом через спинной корешок.Часть этой сенсорной информации передается непосредственно нижним двигательным нейронам, прежде чем достигнет мозга, что приводит к непроизвольным или рефлекторным движениям. Оставшаяся сенсорная информация возвращается в кору.
Как спинной мозг и мышцы работают вместе
Спинной мозг делится на пять отделов: шейный, грудной, поясничный, крестцовый и копчиковый. Уровень травмы определяет степень паралича и / или потери чувствительности.Нет двух одинаковых травм.
На этой диаграмме показаны связи между основными группами скелетных мышц и каждым уровнем спинного мозга. Похожая организация существует для спинального контроля внутренних органов.
Как спинной мозг и внутренние органы работают вместе
В дополнение к контролю произвольных движений центральная нервная система содержит симпатические и парасимпатические пути, которые контролируют реакцию «бей или беги» на опасность и регуляцию функций организма.К ним относятся высвобождение гормонов, движение пищи через желудок и кишечник, а также ощущения от всех внутренних органов и мышечный контроль над ними.
На этой диаграмме показаны эти пути и уровень спинного мозга, выступающий к каждому органу.
Что происходит после травмы спинного мозга?
Обычный набор биологических событий происходит после травмы спинного мозга:
- Клетки иммунной системы мигрируют к месту повреждения, вызывая дополнительное повреждение одних нейронов и смерть других, переживших первоначальную травму.
- Смерть олигодендроцитов приводит к тому, что аксоны теряют свою миелинизацию, что значительно ухудшает проводимость потенциала действия, сообщений или делает оставшиеся соединения бесполезными. Нейронная информационная магистраль еще больше нарушается, потому что многие аксоны разрываются, перекрывая линии связи между мозгом и мышцами, а также между сенсорными системами тела и мозгом.
- В течение нескольких недель после первоначальной травмы область повреждения ткани была очищена от микроглии, и после нее осталась заполненная жидкостью полость, окруженная глиальным рубцом.
 В этом месте теперь экспрессируются молекулы, которые ингибируют повторный рост оторванных аксонов. Кавитация, называемая сиринксом, действует как барьер для повторного соединения двух сторон поврежденного спинного мозга.
В этом месте теперь экспрессируются молекулы, которые ингибируют повторный рост оторванных аксонов. Кавитация, называемая сиринксом, действует как барьер для повторного соединения двух сторон поврежденного спинного мозга.
Хотя травма спинного мозга вызывает сложное повреждение, удивительное количество основных схем для управления движением и технологической информацией может оставаться нетронутым. Это связано с тем, что спинной мозг имеет несколько слоев схем. Многие соединения и тела нейронных клеток, образующие эту схему выше и ниже места повреждения, переживают травму.Важный вопрос для ученых-исследователей: что эти выжившие нейроны «знают»? Могут ли они регенерировать и устанавливать новые правильные связи?
Стратегии вмешательства
Исследования указывают на множество возможных вмешательств, способствующих восстановлению после травмы позвоночника. Некоторые будут доставлены сразу после травмы; другие менее привязаны ко времени и включают восстановление и повторное соединение поврежденного шнура.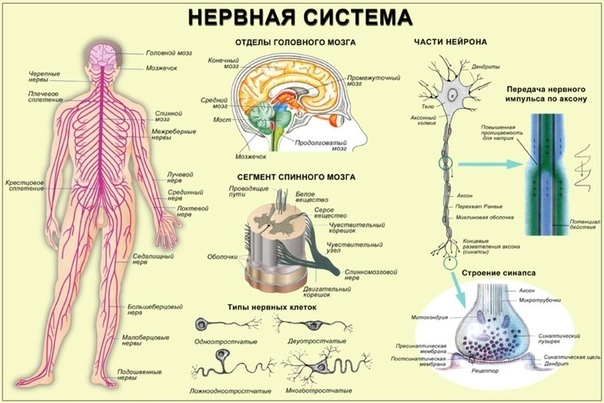 Ясно, что оба подхода важны: ограничение дегенерации увеличит вероятность большего восстановления, в то время как стимуляция регенерации будет опираться на оставшуюся систему, чтобы восстановить потерянную связь и, возможно, предотвратить дальнейшую дегенерацию.
Ясно, что оба подхода важны: ограничение дегенерации увеличит вероятность большего восстановления, в то время как стимуляция регенерации будет опираться на оставшуюся систему, чтобы восстановить потерянную связь и, возможно, предотвратить дальнейшую дегенерацию.
Ниже приведены некоторые стратегии вмешательства, финансируемые Фондом Кристофера и Даны Рив. Это не полный список всех возможных вмешательств.
Лечение сразу после несчастного случая:
- Ограничение начальной дегенерации
Недавние исследования показали, что существует по крайней мере три различных механизма гибели клеток, влияющих на потерю нейронов и олигодендроцитов после повреждения: некроз, эксайтотоксичность и апоптоз. - Лечение воспаления
Вскоре после травмы спинной мозг опухает, и белки иммунной системы проникают в травмированную зону. Этот отек и воспаление могут способствовать вторичному повреждению пуповины после первоначальной травмы.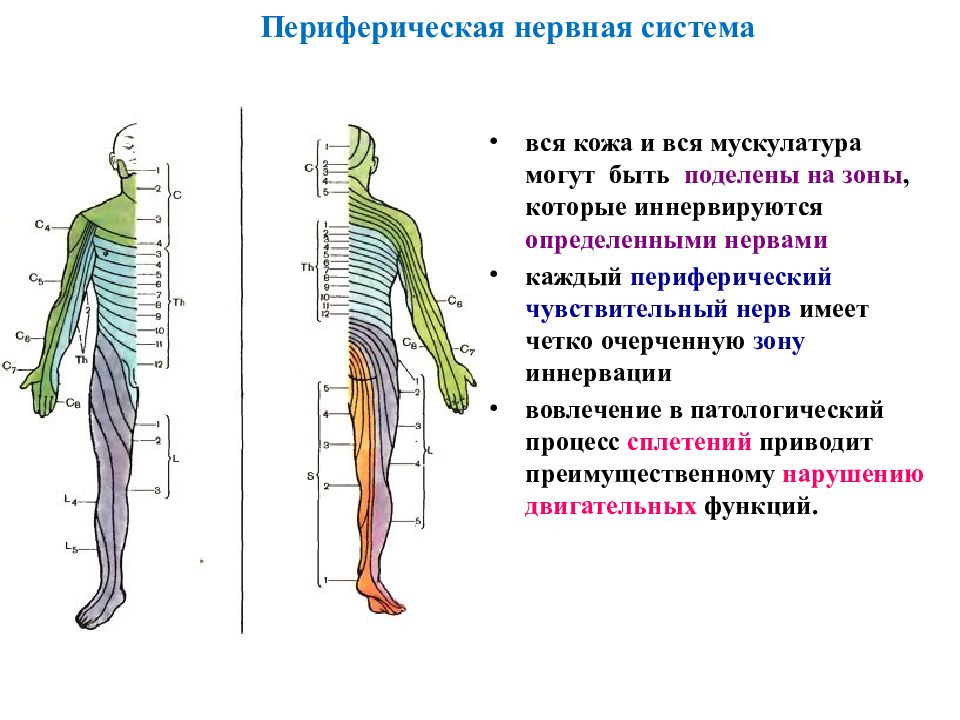 Поэтому важно как можно быстрее лечить воспалительную реакцию. Лаборатории, придерживающиеся этого подхода, включают Schwab Lab.
Поэтому важно как можно быстрее лечить воспалительную реакцию. Лаборатории, придерживающиеся этого подхода, включают Schwab Lab.
Долгосрочное лечение:
- Стимуляция роста аксонов
Удобрения для нервов, называемые нейротрофинами, могут способствовать выживанию клеток, блокируя апоптоз и стимулируя рост аксонов.Каждый нейротрофин выполняет очень специфическую функцию клетки-мишени. Некоторые избирательно предотвращают гибель клеток олигодендроцитов, другие способствуют возобновлению роста аксонов или выживанию нейронов, а третьи выполняют несколько функций. Лаборатории, использующие этот подход, включают Black Lab и Parada Lab. - Стимулирование нового роста через субстрат или направляющие молекулы
Субстратные и направляющие молекулы могут улучшить нацеливание, как только аксоны будут стимулироваться к регенерации после участка поражения.Эти белки действуют как дорожные карты, направляя аксоны к их правильным целям.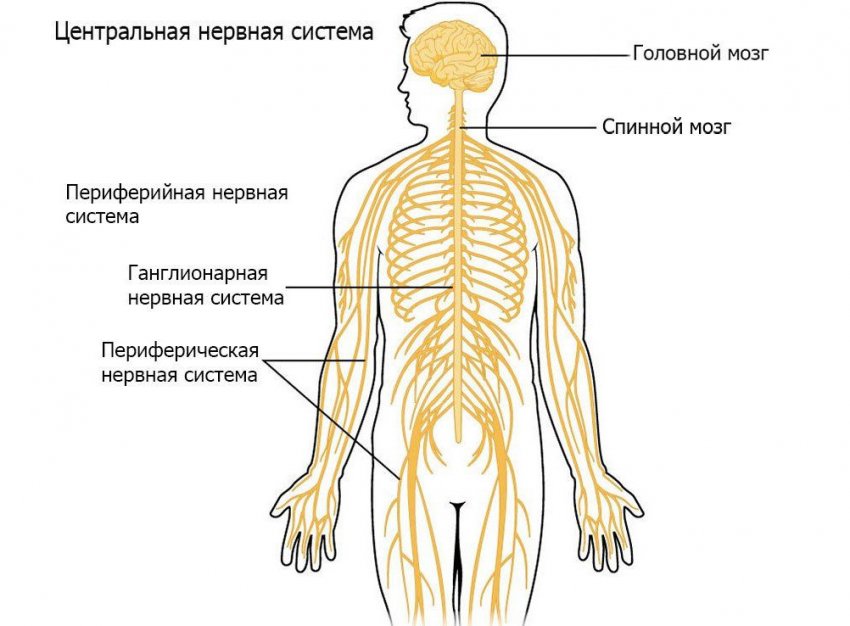 Это критическая функция, потому что даже если аксоны выживают, они должны повторно соединиться с правильными целями. Лаборатории, использующие этот подход, включают Black Lab, Mendell Lab и Parada Lab.
Это критическая функция, потому что даже если аксоны выживают, они должны повторно соединиться с правильными целями. Лаборатории, использующие этот подход, включают Black Lab, Mendell Lab и Parada Lab. - Блокирующие молекулы, тормозящие регенерацию
В головном и спинном мозге есть молекулы, которые предотвращают деление нейронов и рост аксонов. Преодоление торможения может стимулировать рост и регенерацию аксонов и, вероятно, будет важным компонентом регенеративной терапии.Schwab Lab придерживается этого подхода. - Поставка новых элементов взамен утерянных
Стволовые клетки, которые изолированы от ЦНС и могут делиться с образованием новых клеток, могут заменить потерянные нейроны и гилы. Эти стволовые клетки необходимо собрать, обработать для стимулирования роста, а затем ввести в поврежденный спинной мозг. Лаборатории, использующие такой подход, включают Bunge Lab и Gage Lab. - Построение мостов через полость поражения
Мосты могут потребоваться для повторного соединения разорванных участков поврежденного спинного мозга.