Восстановление (регенерация) хрящевой ткани суставов
Хрящевая ткань присутствует во многих органах, но наибольшим нагрузкам она подвергается в суставах. Хрящ покрывает уязвимые участки костей в суставах и обеспечивает амортизацию, а также устойчивость к нагрузкам, благодаря чему мы даже не задумываемся, какие испытания выпадают на долю суставов в жизни обычного человека, не говоря уже о категориях людей, подвергающих свой организм чрезмерным нагрузкам. К сожалению, хрящ со временем может разрушаться в силу различных причин, что приводит к ограничению движений в суставах, болям и дискомфорту. Поэтому так важно вовремя предпринимать необходимые меры для восстановления хрящевой ткани суставов.
Структура хрящевой ткани
Хрящ — это разновидность соединительной ткани, и в организме существует три его вида:
- Гиалиновый (стекловидный) — имеет голубоватый цвет, с высоким содержанием тонких волокон коллагена, покрывает суставные поверхности костей;
- Эластический (сетчатый) — отличается повышенной упругостью и гибкостью, в нем преобладают волокна эластина, он формирует мелкие бронхи, ушные раковины;
- Волокнистый — соединяет сухожилия и связки с гиалиновым хрящом суставной поверхности.

Как и любая ткань, хрящевая состоит из клеток и межклеточного вещества (матрикса), доля последнего в ней значительно преобладает. Матрикс содержит много воды, которая не сжимается, не растягивается, при этом свободно циркулирует в межклеточном пространстве. Именно вода обеспечивает высокую упругость хрящевой ткани, распределяя нагрузки и амортизируя. Еще один важный компонент матрикса — белковые волокна: коллагеновые и эластические. В гиалиновом хряще суставных поверхностей преобладает коллаген, обеспечивающий высокую прочность. Его крупные молекулы, закрученные в тройную спираль, устойчивы к любым деформациям и быстро возвращаются в исходное состояние. Также матрикс содержит глюкозаминогликаны, протеогликаны, гиалуроновую кислоту, которые удерживают воду и участвуют в обменных процессах.
Клетки хряща — хондроциты и их молодые формы хондробласты — играют не менее важную роль: синтезируют все компоненты матрикса и суставной жидкости. Хондроцитов очень мало, всего 1-5%, но именно на них лежит задача по обновлению и восстановлению хряща.
Одно из главных отличий хрящевой ткани – отсутствие сосудов. Как следствие, хрящи должны получать питание альтернативным способом. Синовиальная, или суставная, жидкость снижает трение между суставными поверхностями и обеспечивает питание хрящевой ткани. Поэтому доставку питательных веществ и выведение продуктов распада обеспечивает синовиальная жидкость.
Функции хрящевой ткани
Какие функции выполняет хрящевая ткань в суставах:
- Амортизация: перераспределение всех видов нагрузок (сжатие, растяжение) с преобразованием их в максимально физиологичные;
- Защита: хрящ устойчив к механическим повреждениям, синовиальная жидкость и гладкая поверхность препятствуют износу суставов даже при постоянных движениях и больших нагрузках;
- Соединение сухожилий и связок с суставной поверхностью.
Причины разрушения хрящевой ткани
Хрящ в суставах подвергается значительным нагрузкам, и в определенных обстоятельствах он не выдерживает: начинает разрушаться.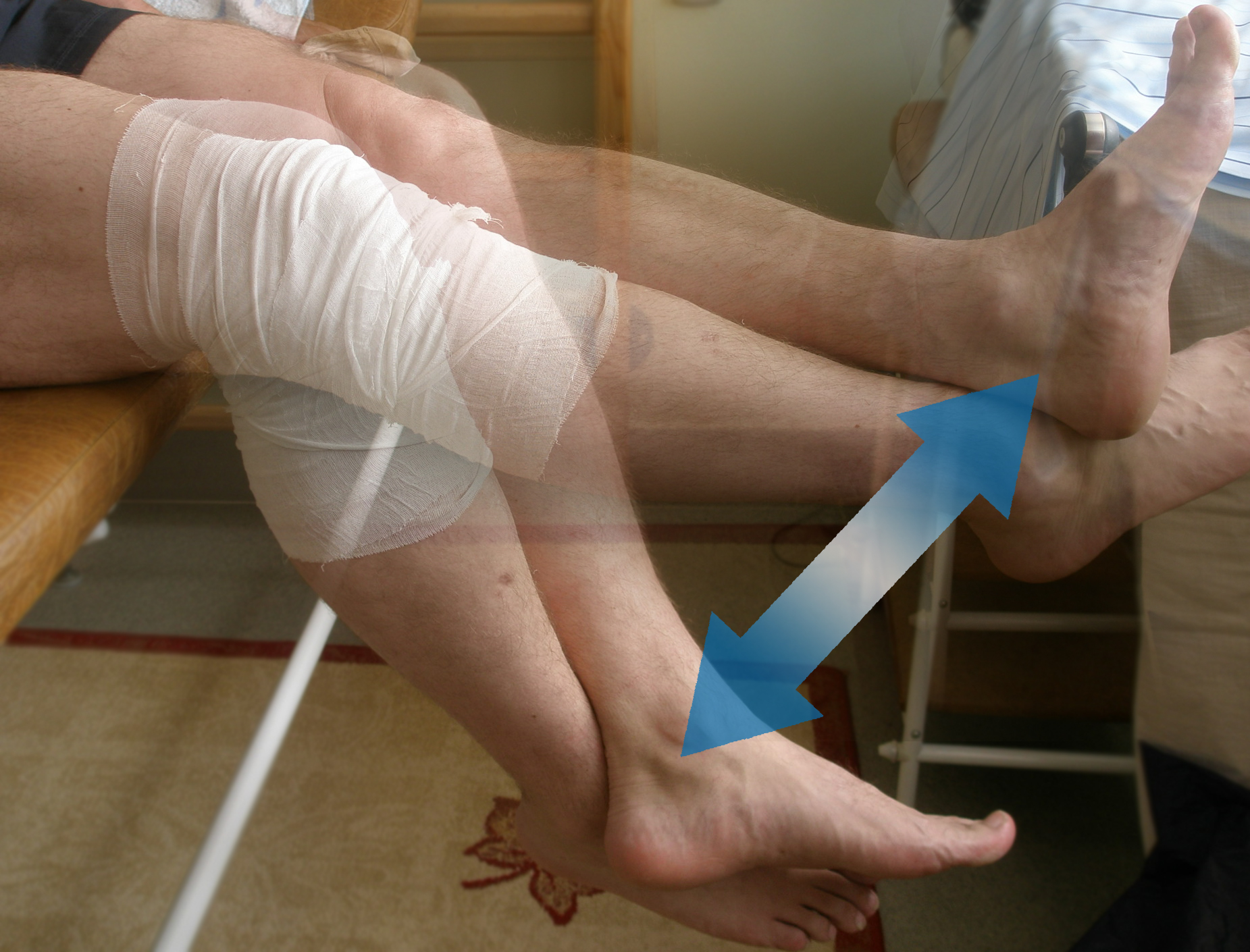 Особенно, если в организме происходят изменения, снижающие его регенеративные способности. В этом случае развивается остеоартрит — заболевание, вызванное дистрофическими изменениями или разрушением хрящевой и костной тканей суставов. Раньше использовалось еще одно название данного состояния — остеоартроз, подчеркивающее возрастной характер изменений. Но, так как на фоне разрушения костно-хрящевых структур неизбежно развиваются воспалительные процессы, и именно они вызывают характерные симптомы, сейчас преимущественно используется термин «остеоартрит», а согласно международной классификации болезней (МКБ-10) оба эти диагноза считаются синонимами. В отношении дистрофических изменений, связанных с разрушением хрящевой и костной тканей позвоночника, принято использовать термин «остеохондроз».
Особенно, если в организме происходят изменения, снижающие его регенеративные способности. В этом случае развивается остеоартрит — заболевание, вызванное дистрофическими изменениями или разрушением хрящевой и костной тканей суставов. Раньше использовалось еще одно название данного состояния — остеоартроз, подчеркивающее возрастной характер изменений. Но, так как на фоне разрушения костно-хрящевых структур неизбежно развиваются воспалительные процессы, и именно они вызывают характерные симптомы, сейчас преимущественно используется термин «остеоартрит», а согласно международной классификации болезней (МКБ-10) оба эти диагноза считаются синонимами. В отношении дистрофических изменений, связанных с разрушением хрящевой и костной тканей позвоночника, принято использовать термин «остеохондроз».
Причины разрушения хрящевой ткани разнообразны:
Что такое отстеоартроз и как с ним бороться
(информация для людей, страдающих артрозом)
ЧТО ТАКОЕ ОСТЕОАРТРОЗ ?
Остеоартроз — очень распространенное заболевание суставов, которым страдают около 80% нашего населения в возрасте 50-60 лет, но иногда оно проявляется и раньше, в 30-летнем возрасте. При остеоартрозе в первую очередь поражается суставной хрящ. Как известно, сустав образован суставными поверхностями костей, покрытыми хрящевой тканью. При различных движениях хрящ выполняет роль амортизатора, уменьшая давление на сочленяющиеся поверхности костей и обеспечивая их плавное скольжение друг относительно друга. Хрящ состоит из волокон соединительной ткани, рыхло расположенных в матрице. Матрица — это желеподобная субстанция, образованная специальными соединениями — гликозамингликанами. За счет матрицы осуществляется питание хряща и восстановление поврежденных волокон. Подобное строение делает хрящ похожим на губку — в спокойном состоянии он впитывает жидкость, а при нагрузке выдавливает ее в суставную полость, обеспечивая как бы «смазку» сустава.
При остеоартрозе в первую очередь поражается суставной хрящ. Как известно, сустав образован суставными поверхностями костей, покрытыми хрящевой тканью. При различных движениях хрящ выполняет роль амортизатора, уменьшая давление на сочленяющиеся поверхности костей и обеспечивая их плавное скольжение друг относительно друга. Хрящ состоит из волокон соединительной ткани, рыхло расположенных в матрице. Матрица — это желеподобная субстанция, образованная специальными соединениями — гликозамингликанами. За счет матрицы осуществляется питание хряща и восстановление поврежденных волокон. Подобное строение делает хрящ похожим на губку — в спокойном состоянии он впитывает жидкость, а при нагрузке выдавливает ее в суставную полость, обеспечивая как бы «смазку» сустава.
В течение жизни хрящ гибко реагирует на стереотипные, тысячи раз повторяющиеся толчки при некоторых видах работ или беге, прыжках и т.п. Эта постоянная нагрузка приводит к старению и разрушению части волокон, что в здоровом суставе восполняется синтезом такого же количества новых волокон. Остеоартроз развивается при нарушении равновесия между образованием нового строительного материала для восстановления ткани хряща и разрушением. Возникает своего рода, менее ценная структура хряща, способная впитывать меньшие объемы воды. Хрящ становится более сухим, ломким, и в ответ на нагрузку его волокна легко расщепляются. По мере прогрессирования артроза, слой хряща, покрывающий суставные поверхности, становится все тоньше, вплоть до полного разрушения.
Остеоартроз развивается при нарушении равновесия между образованием нового строительного материала для восстановления ткани хряща и разрушением. Возникает своего рода, менее ценная структура хряща, способная впитывать меньшие объемы воды. Хрящ становится более сухим, ломким, и в ответ на нагрузку его волокна легко расщепляются. По мере прогрессирования артроза, слой хряща, покрывающий суставные поверхности, становится все тоньше, вплоть до полного разрушения.
Вместе с хрящом изменяется и костная ткань под ним. По краям сустава формируются костные выросты, как бы компенсирующие потерю хряща за счет увеличения суставных поверхностей. Это является причиной деформаций суставов при артрозе. В народе подобное состояние называют «отложение солей», что является просто неграмотным названием артрозной болезни.
КАКИЕ ФАКТОРЫ ПРИВОДЯТ К ВОЗНИКНОВЕНИЮ ОСТЕОАРТРОЗА?
Какой-то одной причины, приводящей к развитию данного заболевания, по видимому, не существует.
1. СТАРЕНИЕ — С возрастом хрящ становится менее эластичным и утрачивает свою cопротивляемость нагрузке. Это не значит, что у всех людей в старости развивается артроз. Но при наличии других предрасполагающих факторов, с возрастом риск заболеть повышается.
2. ВРОЖДЕННЫЕ ОСОБЕННОСТИ — В настоящее время широко распространен синдром дисплазии соединительной ткани. Это врожденная слабость соединительной ткани, проявляющаяся повышенной подвижностью суставов, ранним развитием остеохондроза, плоскостопием. При не соблюдении определенного двигательного режима, это состояние может приводить к развитию артроза в молодом возрасте.
Другая довольно частая врожденная аномалия — полный или неполный вывих тазобедренного сустава (именно поэтому проводятся профилактические осмотры новорожденных сразу после рождения), который, если он неправильно вправлен или неверно лечился, приводит с возрастом к тяжелой форме остеоартроза тазобедренного сустава.
3. ГЕНЕТИЧЕСКАЯ ПРЕДРАСПОЛОЖЕННОСТЬ — Доказано, что предрасположенность к узелковой форме артроза с поражением многих суставов передается по наследству. У женщин, мать которых страдала этой формой артроза, риск заболеть повышен.
4. ТРАВМЫ — Способствовать развитию артроза могут сильные одномоментные травмы, сопровождающиеся ушибом, переломом, вывихом, повреждением связочного аппарата сустава, или повторяющаяся микротравматизация сустава. Микротравматизация является причиной развития артроза у работников ряда профессий и профессиональных спортсменов. Примером может служить развитие артроза коленного сустава у шахтеров, футболистов; артроз локтевых и плечевых суставов у работающих с отбойным молотком; артроз мелких суставов кистей у секретарей — машинисток, ткачих; артроз голеностопных суставов у балерин; артроз суставов рук у боксеров и т. д.
д.
5. СОПУТСТВУЮЩИЕ ЗАБОЛЕВАНИЯ — Любые нарушения обмена веществ, эндокринные расстройства способствуют развитию артроза. Артроз чаще развивается у тучных людей, у больных сахарным диабетом, заболеваниями щитовидной железы, у женщин в климактерическом периоде. Различные нарушения кровообращения в конечностях, такие как варикозная болезнь вен, атеросклероз, так же способствуют развитию артроза.
КАК ПРОЯВЛЯЕТСЯ ОСТЕОАРТРОЗ?
Первым симптомом, заставляющим обратится к врачу, является боль в суставе. Интенсивность боли может быть различной — от резко выраженной, ограничивающей подвижность сустава, до умеренной, возникающей лишь при определенных движениях.
Причиной сильной боли, как правило, является реактивное воспаление сустава (так называемый синовит) или воспаление окружающих сустав тканей (мышц, сухожилий, сумок). Воспаление в суставе возникает за счет того, что кусочки разрушенного хряща попадают в суставную полость и раздражают синовиальную оболочку сустава.
При отсутствии воспаления, в начальных стадиях артроза болевой синдром выражен незначительно. Боль возникает только при выраженных нагрузках на сустав, таких как длительная фиксация сустава в одном положении (сидение в неудобной позе), длительная ходьба или бег, ношение тяжелых сумок. Эти боли проходят после небольшого отдыха с расслаблением суставов. В далеко зашедших стадиях артроза, болевой синдром практически постояннен.
КАКИЕ СУСТАВЫ ПОРАЖАЮТСЯ ПРИ ОСТЕОАРТРОЗЕ?
В принципе артроз может развиваться в любых суставах. В зависимости от того, поражение каких суставов преобладает, различают несколько форм артроза. При первой форме в основном поражаются мелкие суставы кистей и стоп. На пальцах образуются плотные узелки, так называемые узелки Гебердена. Эти узелки являются костными выростами по краям суставов. В стадии образования они могут быть болезненными, кожа над ними может краснеть. Затем воспаление стихает, сохраняются безболезненные деформации суставов, функция кисти сохраняется удовлетворительной. При форме остеоартроза с преимущественным поражением суставов 1-х пальцев кистей, функция руки заметно ухудшается уже на ранних стадиях артроза. Следующая форма — это остеоартроз опорных суставов. К опорным суставам относятся коленные и тазобедренные суставы. Артроз коленных суставов называют гонартроз. Артроз тазобедренных суставов — коксартроз. И, наконец, существует форма остеоартроза с поражением сразу многих суставов, тогда говорят о полиостеоартрозе.
И, наконец, существует форма остеоартроза с поражением сразу многих суставов, тогда говорят о полиостеоартрозе.
КАКИЕ ОБСЛЕДОВАНИЯ НЕОБХОДИМЫ ДЛЯ ДИАГНОСТИКИ ОСТЕОАРТРОЗА?
Заподозрить остеоартроз врач-ревматолог может на основании жалоб, истории болезни, осмотра пациента. Для подтверждения диагноза необходимы рентгенограммы наиболее беспокоящих суставов. На снимках видны изменения, характерные для артроза: на ранних стадиях подчеркнут контур костей, образующих сустав, затем сужается суставная щель, образуются костные разрастания по краям сустава. В зависимости от выраженности изменений на рентгенограммах, различают 4 стадии артроза — от первой, с минимальными изменениями, до четвертой, когда строение сустава практически полностью нарушено. Из дополнительных методов исследования может помочь термографическое (тепловидение) и ультразвуковое (УЗИ) исследование суставов, для выявления воспаления в суставах или окружающих их тканях, чего нельзя увидеть на рентгенограмме.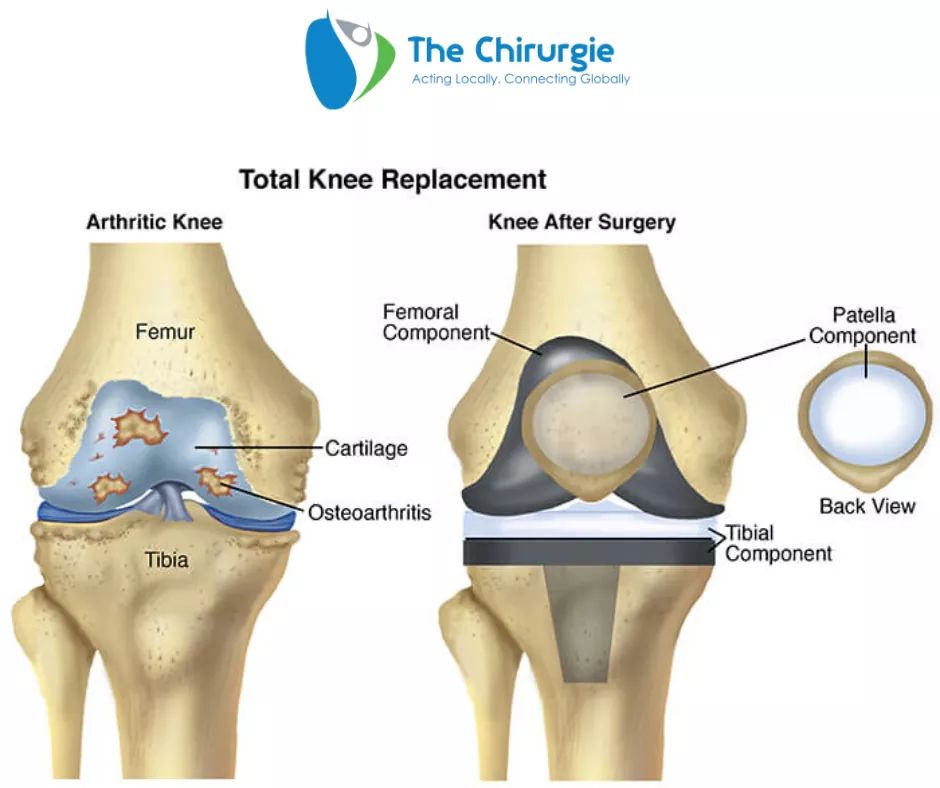
ПРОГНОЗ (БУДУЩЕЕ) ДЛЯ БОЛЬНЫХ ОСТЕОАРТРОЗОМ
Прогноз для больных остеоартрозом можно считать неплохим и даже хорошим, причем это не ложный оптимизм. Мнение, что это заболевание имеет постоянно прогрессирующий характер, необоснованно. Полная инвалидность вследствие остеоартроза встречается редко, и у большинства больных проблемы с суставами возникают лишь время от времени. Когда говорят, что артроз неизлечим, то имеется ввиду, что те изменения, которые уже сформировались в суставе, не поддаются обратному развитию. Но, как правило, при первом обращении к врачу эти изменения незначительны, и, соблюдая определенный двигательный режим, рекомендации по реабилитации, можно предотвратить дальнейшее прогрессирование артроза. Так же следует помнить, что при данном заболевании периоды обострения, связанного с реактивным воспалением сустава, сменяются периодами покоя, когда сустав практически не беспокоит или жалобы минимальны.
КАК ЖИТЬ С ОСТЕОАРТРОЗОМ
Появление первых симптомов артроза не должно является поводом для паники, а скорее сигналом организма о необходимости несколько поменять сложившиеся двигательные стереотипы.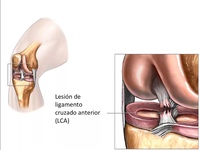
Во первых — нужно стараться ограничивать движения, связанные с повышенной нагрузкой на суставной хрящ. При артрозе тазобедренных, коленных, голеностопных суставов необходимо уменьшить такие виды двигательной активности, как бег, прыжки, поднятие и перенос тяжестей, приседания, быстрая ходьба, особенно по пересеченной местности, подъем в гору, ходьба по лестницам.
При всех этих видах деятельности на пораженные суставы действует сила, значительно превышающая вес тела, что является вредным для уже измененного хряща. Так же следует избегать фиксированных поз, например длительного сидения или стояния в одной позе, сидения на корточках или в согнутом положении при работе на огороде. Такие позы ухудшают приток крови к больным суставам, вследствие чего ухудшается и питание хряща. При поражении суставов рук следует ограничить перенос тяжестей, отжимание вручную тяжелых вещей, печатание на тугой печатной машинке, игру на музыкальных инструментах и т. п.
п.
В любом случае, нужно выработать ритм двигательной активности, чтобы периоды нагрузки чередовались с периодами покоя, во время которых сустав должен быть разгружен. Примерный ритм — 15-20 мин. нагрузка, 5-10 мин. отдых. Разгружать суставы ног нужно в положении лежа или сидя. В этих же положениях можно выполнить несколько движений в суставах (сгибание, разгибание, велосипед) для восстановления кровообращения после нагрузки.
Во вторых — несмотря на наличие ряда ограничений, необходимо вести активный образ жизни за счет увеличения двигательной активности, не оказывающей отрицательного воздействия на хрящ. Нужно заставить себя ежедневно выполнять специальные упражнения, некоторые из которых приведены ниже. Общей особенностью этих упражнений является то, что при их выполнении нагрузка на суставной хрящ минимальна, а в большей степени работают мышцы, окружающие сустав. Это позволяет сформировать хороший мышечный корсет вокруг сустава, сохранить нормальную подвижность и достаточное кровообращение в конечности.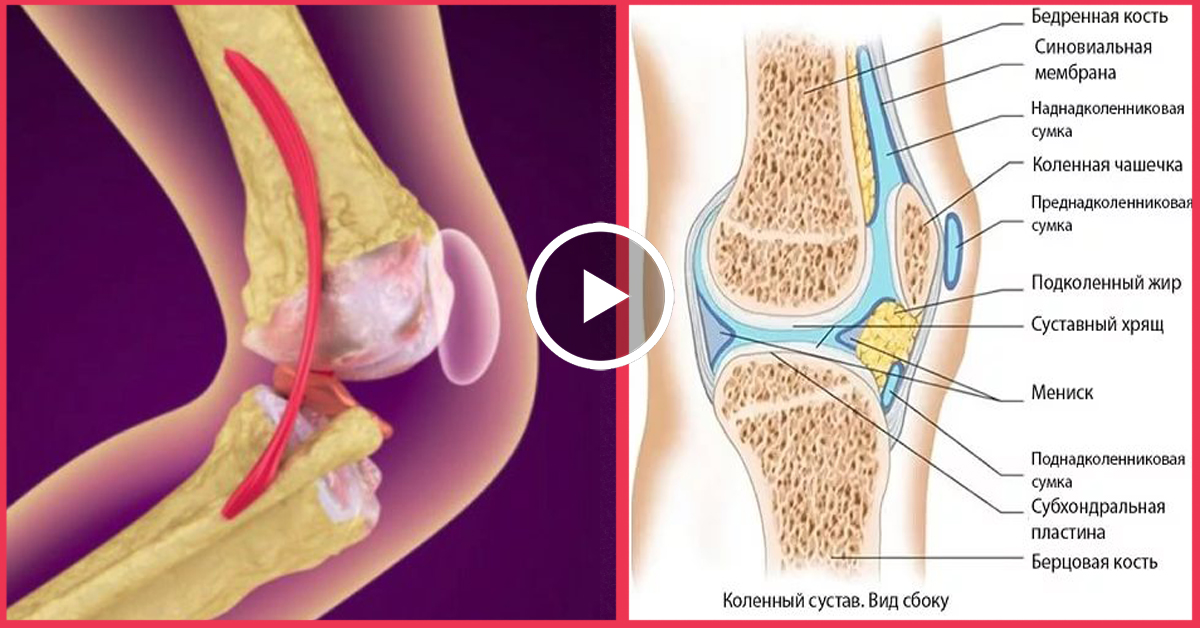 Кроме того эти упражнения укрепляют сам хрящ, которому для нормального питания необходимо движение. Регулярное занятие этими упражнениями должно превратится из неприятной обязанности в полезную привычку, что является наилучшим способом сохранения нормальной функции суставов. Заниматься нужно не менее 30-40 мин в сутки, лучше это время разделить на несколько раз в сутки по 10-15 мин. Заметный эффект наступает уже через 2-3 месяца — уменьшается болевой синдром, повышается жизненный тонус, высвобождаются скрытые резервы организма.
Кроме того эти упражнения укрепляют сам хрящ, которому для нормального питания необходимо движение. Регулярное занятие этими упражнениями должно превратится из неприятной обязанности в полезную привычку, что является наилучшим способом сохранения нормальной функции суставов. Заниматься нужно не менее 30-40 мин в сутки, лучше это время разделить на несколько раз в сутки по 10-15 мин. Заметный эффект наступает уже через 2-3 месяца — уменьшается болевой синдром, повышается жизненный тонус, высвобождаются скрытые резервы организма.
НЕКОТОРЫЕ ТИПЫ УПРАЖНЕНИЙ ДЛЯ БОЛЬНЫХ ОСТЕОАРТРОЗОМ:
Всегда лучше всего начинать заниматься под руководством специалиста по реабилитации (врача ЛФК), желательно в группах здоровья, специализированных для данной локализации артроза. После окончания занятий в группе, нужно продолжать заниматься дома, используя полученные навыки. Главный принцип — частое повторение упражнений в течении дня по несколько минут. Упражнения нужно выполнять, медленно, плавно, постепенно увеличивая амплитуду. При этом лучше сосредоточится на больном суставе, думать о том, как во время движений кровь притекает к суставу, приносит с собой питательные вещества, которые при расслаблении конечности питают в хрящ, а при движениях выдавливаются в суставную полость, обеспечивая хорошую «смазку» суставу.
Упражнения нужно выполнять, медленно, плавно, постепенно увеличивая амплитуду. При этом лучше сосредоточится на больном суставе, думать о том, как во время движений кровь притекает к суставу, приносит с собой питательные вещества, которые при расслаблении конечности питают в хрящ, а при движениях выдавливаются в суставную полость, обеспечивая хорошую «смазку» суставу.
ДРУГИЕ ВОЗМОЖНОСТИ УЛУЧШЕНИЯ ФИЗИЧЕСКОЙ ФОРМЫ:
1. Ходьба по ровной местности в умеренном темпе является хорошим способом поддержания мышечного тонуса. Старайтесь ежедневно совершать прогулки по 20-30 мин. Главное — не торопиться, так как при быстрой ходьбе нагрузка на суставы начинает превышать вес тела в 1,5-2 раза. Ходьба по магазинам с тяжелыми сумками так же не способствует улучшению физической формы.
2. Занятия плаванием являются оптимальным видом спорта при заболеваниях опорно- двигательного аппарата. В воде возможен максимальный объем движений в суставах без нагрузки весом, что является оптимальным для суставного хряща. Если вы не умеете плавать, можно заниматься в группах аквагимнастики.
Если вы не умеете плавать, можно заниматься в группах аквагимнастики.
3. Занятия на тренажерах более эффективно позволяют сформировать мышечный корсет. То же касается велосипедного тренажера. Важно правильно подогнать велотренажер по фигуре (нога в нижнем положении должна быть выпрямленной), и следить за жестким креплением тренажера на полу.
4. Езда на велосипеде кроме полезного влияния на суставы, приносит положительный эмоциональный заряд. Следует избегать езды по неровной местности (подпрыгивающие движения вредят суставам), а так же падений с велосипеда. Если у Вас сложности с удержанием равновесия, слабость, проблемы со зрением или Вы не очень уверенно держитесь в седле, то лучше заниматься дома на велотренажере. Важно так же правильно подобрать велосипед. Выбирать нужно между спортивным и полуспортивным типом, так как они легче и более скоростные, чем дорожные. Поскольку у спортивных велосипедов ручки руля опущены вниз, а у дорожных обычно расположены горизонтально или приподняты, удобнее у велосипеда спортивного типа поднять ручки руля кверху. Больше всего проблем возникает при неправильной установке высоты седла. Оно должно быть установлено так, чтобы при полном нажатии на педаль в нижнем положении нога была полностью выпрямлена. Если колено в этом положении педали согнуто, то возникают боли в суставах и мышцах. Так же важно и расстояние до руля — локти должны быть слегка согнуты. Велосипедист, в отличие от пешехода, дает нагрузку на другие мышцы. Поэтому для начала достаточно 15-20 мин езды, позже, в зависимости от возможностей, продолжительность поездок можно продлить до 30-40 мин.
Больше всего проблем возникает при неправильной установке высоты седла. Оно должно быть установлено так, чтобы при полном нажатии на педаль в нижнем положении нога была полностью выпрямлена. Если колено в этом положении педали согнуто, то возникают боли в суставах и мышцах. Так же важно и расстояние до руля — локти должны быть слегка согнуты. Велосипедист, в отличие от пешехода, дает нагрузку на другие мышцы. Поэтому для начала достаточно 15-20 мин езды, позже, в зависимости от возможностей, продолжительность поездок можно продлить до 30-40 мин.
5. Зимой полезна ходьба на лыжах, так как за счет скольжения нагрузка весом уменьшается.
ДРУГИЕ МЕТОДЫ РЕАБИЛИТАЦИИ
1. МАССАЖ — улучшает общее самочувствие, снимает болезненный спазм мышц, улучшает кровообращение, передачу нервных импульсов, тем самым обеспечивается улучшение питания суставного хряща. Массаж нужно делать у опытного специалиста при отсутствии обострения артроза. Область над суставом обрабатывается с минимальной интенсивностью. Более интенсивно обрабатывается позвоночник, откуда выходят нервы, питающие сустав, и прилегающие мышцы. При отсутствии противопоказаний, массаж повторяют 2 раза в год.
2. ФИЗИОТЕРАПИЯ — так же способствует улучшению питания хряща. Показаны мягкие методы воздействия, такие как магнитотерапия, лазеротерапия, электрофорез с димексидом и рапой, КВЧ- терапия, лазеротерапия. При отсутствии противопоказаний — курсы физиолечения повторяют 2 раза в год.
3. САНАТОРНО-КУРОРТНОЕ ЛЕЧЕНИЕ — позволяет проводить комплексную реабилитацию, включающую положительное воздействие лечебных грязей, ванн, сауны, физиопроцедур, массажа, занятий лечебной физкультурой. Немаловажную роль играет смена обстановки, снятие стрессорных воздействий, нахождение на свежем воздухе. Следует помнить, что санаторно-курортное лечение можно проводить только вне обострения болезни.
4. СРЕДСТВА ОРТОПЕДИЧЕСКОЙ КОРРЕКЦИИ — это специальные приспособления, позволяющие уменьшить нагрузку на сустав. К ним относятся ортопедическая обувь, которую нужно носить при наличии укорочения конечности; супинаторы, назначаемые при плоскостопии; наколенники, способные уменьшать разболтанность коленного сустава, тем самым уменьшая травматизацию хряща при ходьбе. Вместо наколенников можно использовать бинтование эластичным бинтом.
ЛЕКАРСТВЕННАЯ ТЕРАПИЯ
Медикаментозное лечение при артрозе назначается в период обострения заболевания и направлено на снятие воспаления в суставе или окружающих сустав тканях. С этой целью назначают противовоспалительные средства, такие как Диклофенак, Ибупрофен, Индометацин и др. Следует помнить о возможности отрицательного влияния этих препаратов на желудочно-кишечный тракт, поэтому принимать их надо после еды, короткими курсами — 10-15 дней. Существуют современные препараты указанной группы, которые в значительно меньшей степени раздражают желудок, такие как Тиноктил, Артротек, Мовалис. Нужно обязательно сочетать прием противовоспалительных средств с местным лечением. В аптеках имеется большой выбор мазей, обладающих противовоспалительными свойствами, такие как Индометациновая, Бутадионовая и др. Из более современных хорошо зарекомендовали себя Фастум-гель, Диклофенак-гель, Долгит-крем, Эразон, Ревмагель. Мазь наносится на чистую кожу над суставом 2-3 раза в день. Очень хорошим противовоспалительным эффектом обладают компрессы с димексидом. Димексид продается в аптеках , разбавляется кипяченой водой в 2-3 раза. В полученный раствор можно добавить новокаин или анальгин и гидрокортизон (последний противопоказан при гипертонии и заболеваниях вен). Компрессы ставятся над областью больных суставов на 40 минут перед сном. На курс 20-30 процедур. Не пытайтесь снять обострение в суставе самостоятельно. Опыт показывает, что лучших и более быстрых результатов можно добиться при раннем обращении к врачу, желательно к специалисту (ревматологу или артрологу).
ВНУТРИСУСТАВНОЕ ВВЕДЕНИЕ ЛЕКАРСТВ:
Назначается врачом для более быстрого и эффективного снятия воспаления в суставе. В качестве препаратов используют Кеналог, Дипроспан, Целестон, Депо-медрол, Флостерон. Многие пациенты испытывают значительное улучшение уже после первой внутрисуставной инъекции, и в дальнейшем требуют проведения данной процедуры даже при небольшом дискомфорте. Повторяю, что данная процедура не лечит артроз, а позволяет купировать воспаление, а при частом необоснованном назначении, вредна для сустава.
ИСПОЛЬЗОВАНИЕ ХОНДРОПРОТЕКТОРОВ
Хондропротекторы — это препараты, улучшающие структуру хряща. Прием этих препаратов не направлен на снятие воспаления в суставе, но способствует замедлению прогрессирования артроза, укреплению хрящевой ткани. Хондропротекторы могут приниматься внутрь, внутримышечно, внутрисуставно. К первым относится препараты «Дона», «Структум» или пищевые добавки, содержащие Хондроитин сульфат или Гликозамингликаны, которые являются строительным материалом хряща. Курс лечения любым из этих препаратов должен составлять 6-8 недель.
К хондропротекторам, вводим внутримышечно, относятся румалон, альфлутоп, мукартрин, артепарон и др. На курс лечения необходимо 20-25 инъекций, вводимых через день.
Внутрисуставно можно вводить альфлутоп, траумель, цель. Подобные манипуляции проводятся опытным врачом, при отсутствии воспаления в суставе. На курс обычно требуется 6-10 инъекций.
Для хорошего эффекта курсы лечения хондропротекторами необходимо повторять 2 раза в год на протяжении нескольких лет.
Выполнение всех перечисленных выше рекомендаций позволит Вам на протяжении длительного времени жизни сохранить удовлетворительную функцию суставов.
Реабилитация при травме коленного сустава
Лечение и восстановление коленного сустава
В центре нейрореабилитации BRT мы эффективно помогаем после перенесённой операции или болезни колена. Мы используем уникальные реабилитационные методики. Без возрастных ограничений! К нам в клинику обращаются со следующими проблемами:
- Ограничения подвижности сустава
- Хромота при ходьбе
- Боли в коленном суставе
- Нарушение кровоснабжения мягких тканей
- Психологические проблемы и ограничения в быту
- Мы можем помочь избавиться от этих неприятных ощущений!
Как проходит реабилитация коленного сустава
Обычные методы, такие как массаж и физиотерапия имеют низкую разрешающую способность в лечении колена. Как бы вам не хотелось, но полного восстановления вы не получите при использовании только двух этих методов реабилитации. Нужны специальные упражнения, направленные на восстановление мягких тканей, подвижности сустава и т.д. Мы ставим максимальные задачи восстановить двигательную функцию на основе новой анатомии и вылечить коленный сустав.
После травмы коленного сустава, операции всегда есть смещения кости, сращивание тканей, ограниченная амплитуда движения. На базе этой новой анатомии мы восстанавливаем двигательную функцию так, чтоб человек мог вести активную жизнь. Хирурги лечат оперативно, мы многие вещи можем решить консервативно, без операции. Наши методы восстановительного лечения позволяют значительно улучшить ситуацию и порой операция уже бывает не нужна.
В основе методики лежит императивно — корригирующая гимнастика, которая помогает восстановить трофику тканей, восстановить кровоснабжение и подвижность коленного сустава. Только при комплексной реабилитации возможно в полной мере восстановиться после травмы или болезни сустава. Вместе с императивно — корригирующей гимнастикой мы используем физиотерапию и другие методы реабилитации. Восстановительное лечение в клинике BRT проходит под контролем врача травматолога, ортопеда, реабилитолога, невролога и др. специалистов.
Реабилитация коленного сустава
Лечебной физкультурой при любых переломах, вывихах и ушибах начинают заниматься на второй день после травмы. Периодичность и длительность занятий зависят от тяжести патологии. Наша задача — правильная организация работы любого, кто обратился в нашу клинику, и разработка индивидуальной системы восстановления организма. Это обеспечивает неуклонную положительную динамику. Врач ортопед-травматолог назначит вам индивидуальный курс реабилитации (лфк, физиотерапия, массаж, императивно — корригирующая гимнастика на тренажёрах, механотерапия и др. методы).
Мы используем авторскую методику в лечении коленного сустава. В центре реабилитации BRT возможно лечение как амбулаторно так и в стационаре клиники с проживание. Комфортные условия, эффективное лечение и реабилитация под контролем врачей реабилитологов. Проживание возможно с сопровождающими, номера гостиничного типа, питание, комплекс реабилитационных мероприятий. Индивидуальные программы лечения.
Что входит в программу восстановительного лечения:
У нас есть возможность предоставить лечение с проживанием или амбулаторное лечение. На первичном приёме врач определит индивидуальные особенности пациента, характер заболевания, ознакомится с имеющимися исследованиями. Далее происходит формирование реабилитационной задачи в зависимости от желаний пациента и характера заболевания или травмы. Опытные специалисты разработают для вас комплекс реабилитационной терапии с учетом вашего состояния организма. Профессиональная и грамотно построенная реабилитация является гарантией возвращения к активной, полноценной жизни, а эффективные методики восстановления и домашняя атмосфера, комфорт, помогают вернуться к активной жизни! Так как программа индивидуальная в ней может быть представлен необходимый набор реабилитационных мероприятий. Таких как:
- Императивно — корригирующая гимнастика
- Занятия на авторских тренажёрах
- ЛФК
- Элементы кинезиотерапии
- Физиотерапия
- Массаж
- Кинезиотейпирование
- Мануальная терапия
- Необходимая медикаментозная терапия
Устройство коленного сустава сложное, при этом он самый уязвимый среди всех суставов. От того, как коленный сустав выполняет опорную, амортизирующую функцию, зависит распределение нагрузки по всему опорно-двигательному аппарату. Каждый наверняка и не вспомнит перенесенные в детстве травмы коленного сустава, между тем с возрастом возможности сустава к восстановлению снижаются.
Восстановление после разрыва связок коленного сустава — (клиники Di Центр)
Коленный сустав является одним из самых крупных в организме человека. В связи с прямохождением именно на этот сустав приходится наибольшая нагрузка. Любые анатомические особенности, лишний вес, занятия травматичными видами спорта и даже ношение обуви на высоком каблуке могут привести к повреждению структур сустава.
Связочный аппарат коленного сустава
Коленный сустав образован бедренной и большеберцовой костями, а также коленной чашечкой. Они удерживаются вместе за счет специальных связок:
-
Передняя крестообразная связка.
-
Задняя крестообразная связка.
-
Внутренняя боковая связка.
-
Наружная боковая связка.
Чаще всего встречается разрыв передней крестообразной связки. Это случается обычно во время занятий спортом (например, футбол, баскетбол, горные лыжи), когда человек резко поворачивает корпус и бедра, а стопы и голени остаются фиксированными на земле либо не успевают за остальным туловищем. К другим причинам разрыва относят удары по коленям и голеням, падения и неудачные приземления после прыжков.
Если спортсмен резко останавливается и разворачивается (например, баскетболист оказывается блокирован защитником и пытается обмануть его), то может случиться очень тяжелая травма — «взрыв коленного сустава». При таком повреждении разрывается не только передняя крестообразная связка, но и один из менисков, а также внутренняя боковая связка.
Предпосылки для разрыва связок коленного сустава
-
Угол между голенью и бедром. У женщин он больше, поэтому риск разрыва выше.
-
Тренированность, мышечная сила. Чем крепче мышечный корсет, окружающий сустав, тем ниже вероятность травмы. То есть обычный человек, играя в футбол и резко разворачиваясь на поле, вероятнее получит травму, чем профессиональный спортсмен.
-
Гормональный статус. Есть мнение, что женские гормоны (эстрогены) понижают эластичность связок, а это повышает риск травмы.
Классификация разрыва связок коленного сустава
-
1 степень — растяжения и микроразрывы волокон связки. Пациент чувствует боль в колене, оно может опухнуть и покраснеть. Функциональность сустава незначительно снижена.
-
2 степень — большое количество разорванных волокон. Функция сустава частично сохранена. Симптоматика более выражена.
-
3 степень — полный разрыв связки. Сильная боль, гематома, возможен гемартроз (скопление крови в суставе), отек, нестабильность сустава, невозможность встать с опорой на травмированную ногу.
При любом подозрении на травму следует наложить тугую повязку от нижней трети бедра до середины голени и доставить больного в профильный стационар.
Диагностика разрыва связок коленного сустава
-
Осмотр врачом-травматологом. Опрос больного, пальпация колена позволяют определить травму и предположить степень ее тяжести.
-
Лучевая диагностика. Рентгеновские снимки в прямой и боковой проекциях. При необходимости КТ и МРТ. На компьютерной томограмме лучше визуализируются кости, на магнитно-резонансной томографии — мягкие ткани. После анализа снимков можно точно выставить степень повреждения.
-
Тесты на стабильность сустава. Тест Лахмана и тест переднего выдвижного ящика.
Лечение и восстановление после разрыва связок коленного сустава
Уже с момента поступления больного в стационар или в травмпункт начинается его реабилитация. Правильно подобранная схема лечения позволит восстановить функциональность сустава как можно раньше.
-
Оперативное вмешательство. Если у пациента имеется полный разрыв связки с нестабильностью коленного сустава, с иными повреждениями в суставе или окружающих тканях, то травматолог назначает операцию. В остальных случаях она, скорее всего, не потребуется.
-
Обезболивание. Больному назначаются анальгетики внутримышечно (Кеторолак) или перорально в таблетках. Возможно использование мазей, кремов и гелей с обезболивающим компонентом. Лучше, чтобы действующее вещество в таблетках и креме было одним и тем же, например, Диклофенак.
-
Холод и иммобилизация. Холодные компрессы, наложение шины или ношение ортеза. Нагружать ногу нельзя.
-
Пункция сустава. Если во время травмы повреждается сосуд, то в полости сустава может скопиться кровь. Для этого под местной анестезией в колено сбоку вводится игла, через которую врач удалит всю скопившуюся жидкость и при необходимости введет в сустав лечебные растворы. Если кровь не удалить, то она нагноится, что в свою очередь может привести к сепсису.
Физиопроцедуры
Ультразвуковая терапия дополняет лечение пациентов с разрывом связок коленного сустава.
Реабилитация после эндопротезирования коленного сустава
Восстановительный процесс базируется на целенаправленном персонализированном подходе. Для каждого пациента, перенесшего операцию по замене тазобедренного сустава, проводят диагностическое тестирование и, в соответствии с его результатами, составляют реабилитационную программу. При этом обязательно учитывается возраст человека, общее состояние здоровья, уровень физической подготовки, характер проведенной операции и модель эндопротеза.
Почему реабилитация так важна
Реабилитация после тотального эндопротезирования коленного сустава – важнейший этап в лечении, от которого в конечном итоге зависит результат операции, полноценное восстановление опорно-двигательных характеристик оперированной конечности, качество жизни. Необходимость реабилитации после операции по замене коленного сустава, в том числе в домашних условиях, обусловлена тем, что применение лечебно-восстановительных процедур максимально приближает функционирование искусственного протеза к работе здорового сустава и помогает избежать послеоперационные осложнения.
Чем грозит ее отсутствие
Реабилитация после эндопротезирования подразделяется на 3 этапа:
- предоперационный, начинается за 4-6 недель до операции
- начальный, начинается после операции и длится около 3-х недель
- ранний продолжается около 6-ти месяцев
- отдаленный, продолжительность около года
В раннем периоде пациента обучают элементам дыхательной гимнастики, упражнениям ЛФК, технике ходьбы на костылях, навыкам повседневной активности. Во время предоперационного периода пациент укрепляет мышцы и узнает об ограничениях: как правильно вести себя, чтобы не травмировать эндопротез. По мере выздоровления в комплекс занятий включают более сложные и интенсивные упражнения. Эффективность лечебной гимнастики усиливается при назначении пациенту физиотерапевтических и массажных процедур.
Российские ученые разработали новый способ создания хрящей для коленных суставов — Наука
МОСКВА, 5 августа. /ТАСС/. Ученые Сеченовского университета совместно с коллегами разработали новый способ создания хрящей на основе клеток пациента, которые благодаря уникальной технологии повторяют физиологические и анатомические свойства натурального хряща, и начали проводить его испытания на животных. Об этом в понедельник сообщила ТАСС один из авторов исследования, ведущий научный сотрудник Института регенеративной медицины Сеченовского университета Настасья Кошелева.
«Хрящ, в том числе коленный, сложным образом соединен с костью и напрямую от нее зависит. Чтобы воспроизвести так называемое остеохондральное соединение, мы берем клетки пациента, из них выращиваем в лаборатории сфероиды, то есть агломерат клеток с устоявшимися контактами и пресинтезированным внеклеточным матриксом, и совмещаем их с биополимерами. Далее из этого материала печатаем на биопринтере хрящ, задавая и варьируя плотность и прочность будущей ткани», — отметила собеседница агентства.
«Примечательно, что наши сфероиды размером всего 150-200 микрон (микрометров), что позволяет клеткам лучше взаимодействовать друг с другом, не теряя жизнеспособности. Существующие аналоги используют лишь крупные сфероиды — свыше 500 микрон диаметром, которые неоднородны, и клетки внутри часто погибают от нехватки кислорода в крупном агломерате. Аналогов совмещения сфероидов, биополимеров и биопечати для создания хрящевой ткани в мире нет», — пояснила соавтор исследования.
Суставы человека крайне подвержены заболеваниям, прежде всего, остеохондрозам, остеортрозам, когда хрящ истощается и разрушается. А также легко травмируются при падениях или высокой физической нагрузке. И хотя исследования в области создания искусственных хрящей ведутся давно, но получить синтетический аналог с полностью нужными свойствами пока не удалось. Например, выращенные в пробирке хрящи имеют рыхлую структуру. Но самый важный недостаток — у всех искусственных аналогов не формируется остеохондральное соединение между хрящом и костью, а значит, сустав не сможет выполнять своих функций в полном объеме.
Группа ученых из Сеченовского университета совместно с коллегами из Институтов Фотонных технологий и Химической физики РАН, МГУ имени М.В. Ломоносова предложила для создания искусственных хрящей брать не просто отдельные клетки пациента, а клеточные сфероиды — агломераты клеток пациента, которые уже образовали межклеточные связи и матрикс, по сути готовые микроткани для сборки полноценной ткани. Готовые хрящи ученые получают с помощью двух способов: либо печатают на биопринтере полимерную конструкцию, которую затем заполняют сфероидами, либо сразу соединяют сфероиды с полимерами и готовый материал отправляют в биопринтер.
В дальнейшем ученые намерены усовершенствовать свою технологию и перейти к доклиническим испытаниям на клетках человека. Для этого команда Сеченовского университета подала заявку на мегагрант и планирует привлечь для работы в своем университете одного из крупнейших в мире специалистов в области терапии коленных суставов.
Как спасти хрящ в колене
Тот случай, когда попасть в отделение травматологии лучше раньше, чем позже
Доктор медицинских наук Антон Череповский – уникальный специалист, который знает про хрящ коленного сустава абсолютно все. И кандидатская, и докторская его диссертации были посвящены именно этому хрящу, который, износившись, испортил жизнь многим людям, превратил их в инвалидов. Недаром разрушение суставов называют болезнью века.
Считается, если хрящ начал разрушаться, пиши пропало! Между тем в «тысячекоечной» больнице Владивостока выполняются артроскопические операции, которые способны на долгие годы затормозить патологические процессы в хряще. В этих операциях все хорошо, за исключением одного: о них практически никто не знает.
Тайное становится явным
– Антон Владиславович, тема разрушения хряща близка мне лично. Мама болела много лет, выпила тонны таблеток, исколола литры препаратов. Результат – ноль. Все закончилось заменой суставов. Но и после этого ходить сложно. Почему ей никто не сказал, что можно было сделать артроскопическую операцию, которая бы на годы отодвинула инвалидность?
– Это сложный вопрос. Коленный сустав разрушается медленно, десятилетиями. Если стадия разрушения ранняя, можно лечить пациента с помощью лекарств, которые снимают воспаление, останавливают деградацию хряща. Очень важно подбирать двигательный режим, снизить вес. Но, если все это не помогает, процесс разрушения хряща продвигается дальше, серьезно ограничивая человека в его повседневной деятельности. Обычно в этом случае предлагают замену сустава – эндопротезирование, которое делает человека инвалидом. Однако есть различные виды артроскопических операций, выполняемых с помощью эндоскопа, которые способны замедлить разрушение хряща, на десятилетия оттянуть эндопротезирование. Фактически вернуть человека к нормальному образу жизни.
– Как проходят подобные операции?
– Через маленький прокол в больной сустав вводится оптика с большим увеличением. Если проблема налицо, делается другой маленький разрез, через который специальными инструментами производятся манипуляции на хряще, связках и прочем, по необходимости. Во время операции проливается много жидкости через сустав, вымываются воспалительные агенты, разрушенные частицы хряща, производится санация, то есть оздоровление внутренней среды сустава. Это нужно, чтобы приостановить воспалительный процесс. Операции малотравматичны, поскольку нет больших разрезов, и поэтому легко переносятся. Реабилитация легкая, пациент может быстро вернуться к труду.
– Почему же у нас о таких операциях известно мало?
– Все имеет свои показания. Зачастую пациент обращается к врачу, когда уже поздно. Эндоскопические операции показаны во второй стадии болезни, когда не существует глубокого разрушения хряща.
Впрочем, когда хрящ сильно поврежден, искривилось колено и ось нагрузки перенеслась на пораженную зону, разработана еще одна операция – высокая остеотомия большеберцовой кости. Смысл этих сложных слов прост: кость перерубается пополам, а затем выравнивается и срастается уже в правильном положении. Подобная операция может отсрочить эндопротезирование коленного сустава на 10–15 лет, все зависит от двигательной активности пациента.
У нас есть успешный опыт проведения таких операций. В большинстве случаев пациенты не просто довольны, а очень довольны. Особенно пожилые люди, которые получают возможность вернуться к привычной деятельности, например работе на даче.
– Когда у человека начинает болеть колено, он идет к ревматологам. Ему назначают препараты, которые сначала помогают, затем человек вновь начинает мучиться от боли. Так вот, на какой стадии от ревматолога нужно бежать к хирургам?
– Наверное, в том случае, если предложенное ревматологом лечение не помогает. Другое дело, что врач на определенной стадии лечения сам должен направить такого больного к нам. Ревматологи борются с воспалением, которое сопровождает разрушение хряща и вызывает сильные боли. Потому что воспаление, развиваясь, способствует дальнейшему разрушению хряща. Круг замыкается. Вот когда воспаление уже невозможно снять с помощью терапии, нужно хирургическое вмешательство.
Волшебной таблетки нет!
– А можно ли хрящ восстановить?
– К сожалению, нет. С точки зрения биологии процесс разрушения коленного хряща однонаправленный. Но артроскопическими операциями мы сможем замедлить его разрушение на энное количество лет – на сколько, зависит от образа жизни пациента. И от исходного состояния хряща: насколько сильно он был поврежден, когда мы начали лечение. Помочь профессиональному спортсмену, например, будет очень сложно. Если же это обычный человек, очень многое зависит от веса, который необходимо нормализовать. Потому что чрезмерная нагрузка на суставы нижних конечностей сильно способствует дальнейшему разрушению хряща.
Да, снижать вес сложно. И даже если на карту весов ставится возможность ходить, люди не хотят прилагать усилия. Они до последнего надеются, что существует волшебная таблетка, которая позволит выздороветь.
– А можно что-нибудь съесть, чтобы укрепить хрящи? К примеру, коллаген или что-то подобное?
– Съесть можно что угодно, но толку не будет. Что такое коллаген? Это белок, который, попав в желудок, разлагается на фракции, аминокислоты. Как, впрочем, любой другой продукт. Поджелудочной железе все равно, коллаген это или мясо. Так что надежды что-либо съесть и укрепить хрящ бесполезны, увы. Обменные процессы в хряще тонкие. Это вам не мясорубка, куда с одной стороны закинул мясо, а с другой получил фарш.
– Тогда как специалист по хрящу вы наверняка знаете, чем можно его сохранить?
– Конечно, знаю. Только этого никто не делает! Для этого в первую очередь нужно держать нормальный вес. Второй момент: нужно все время сохранять двигательную активность в нетравмирующих пределах. Нельзя допускать периодов, когда вы активны, а потом на вас навалилась сезонная депрессия, вы легли на диван и начали есть чипсы с пивом. Через какое-то время депрессия улетучилась, вы опять пошли в спортзал и дали организму серьезную нагрузку. Это крайне опасно для хряща и может запустить процессы его разрушения. Особенно это касается женщин, которые приходят в тренажерный зал с началом осени или ближе к лету. А через пару месяцев их оттуда ветром сдувает…
И все-таки двигательная активность – это очень важный аспект для профилактики поражения хряща. Не сидите на диване, двигайтесь! Однако без фанатизма. Потому что микротравмы тоже могут стать провоцирующими факторами.
Хотя в целом хрящ очень устойчив. Толщина сустава местами достигает семи миллиметров, это самый толстый хрящ в человеческом организме. У него очень высокие возможности амортизации нагрузок. Именно поэтому люди долгое время не обращают внимания на то, что у них болят крупные суставы. Идут к доктору только тогда, когда ситуация начинает мешать им жить. К сожалению, зачастую выясняется, что все уже зашло слишком далеко.
Полисом ОМС не предусмотрено
– Сколько стоят операции на хряще?
– Артроскопия не покрывается программой обязательного медицинского страхования. Цены разные, в зависимости от сложности. До 50 тысяч стоит обзорная артроскопия, менискотомия. Пластика связок дороже, потому что там дороже «расходники». Для сравнения: заменить сустав, если не по квоте, в медицинских центрах стоит около 350 тысяч. Это очень дорого.
И надо понимать, что замена суставов неизбежно делает человека инвалидом. После эндопротезирования сложно быстро ходить, чаще всего передвигаются с палочкой. Эндопротезирование делается от безысходности. К тому же есть осложнения, их много, потому что это сложный протез и ставится он при очень сложной патологии.
Еще раз подчеркну: артроскопические операции делаются в промежутке, когда уже перестали помогать лекарства, но еще не надо ровнять ногу. Первая стадия разрушения сустава может длиться десятилетия. Но потом процесс приобретает лавинообразный характер. Так что важно не упустить момент. Есть от силы пять лет, когда можно попробовать сделать артроскопию. Это как раз тот случай, когда попасть в отделение травматологии лучше раньше, чем позже.
Автор: Лада ГЛЫБИНА
Восстановление хряща коленного сустава | Университет здравоохранения штата Юта
Поскольку хрящ плохо заживает, процедуры с хрящом стимулируют рост нового хряща. Многие восстановительные процедуры для восстановления суставного хряща проводятся с помощью камеры (артроскопия).
Во время артроскопии хирург делает два или три небольших разреза вокруг сустава с помощью артроскопа. Иногда хирурги нуждаются в более прямом доступе к пораженному участку, чем дольше, поэтому им может потребоваться сделать более крупные разрезы.Иногда также необходимо одновременно устранить другие проблемы в суставе, например, разрывы мениска или связок. В целом восстановление после артроскопической процедуры происходит быстрее и менее болезненно, чем при традиционной открытой операции. Ваш врач обсудит с вами варианты, чтобы определить, какой вид процедуры вам подходит.
Наиболее распространенные процедуры восстановления хряща:
- Микротрещина / бурение,
- Клеточная терапия: ДеНово,
- Имплантация аутологичных хондроцитов (ACI),
- Костно-хрящевой аутотрансплантат
- Трансплантация и
- Трансплантация костно-хрящевого аллотрансплантата.
Микротрещины / бурение
Цель микроперелома — стимулировать рост новых фиброзных хрящей для заполнения дефектов путем создания нового кровоснабжения. Хирург использует острые инструменты, чтобы проделать несколько отверстий на суставной поверхности. Затем в кости под хрящом проделываются отверстия. Это запускает процесс заживления в организме. Организм обеспечивает кровоснабжение суставной поверхности, а также новые клетки, образующие новый хрящ.
Микротрещины можно сделать с помощью камеры.Ваш хирург-ортопед может порекомендовать микроперелом, если вы молодой пациент с небольшими повреждениями хряща и здоровой костью.
Подобно микропереломам, сверление также может помочь организму образовать здоровые хрящи. Ваш хирург проделывает несколько отверстий в травмированном участке кости с помощью хирургической дрели или проволоки. Это вызывает исцеляющую реакцию в кости. Сверление также можно производить с помощью камеры.
Пересадка костно-хрящевого аутотрансплантата и аллотрансплантата
Аутотрансплантат
При трансплантации костно-хрящевого аутотрансплантата мы переносим хрящ из одной части сустава в другую.Ваш хирург возьмет здоровую хрящевую ткань из участка кости, который не несет веса (не несет веса). Затем они сопоставляют его с поврежденной поверхностью и кладут на место. Это оставляет гладкую хрящевую поверхность в суставе.
Ваш хирург может взять одну пробку из хряща или использовать несколько пробок. Процедура с использованием нескольких пробок называется мозаичной пластикой.
Костно-хрящевой аутотрансплантат используется при небольших дефектах хряща. Это связано с тем, что здоровую ткань трансплантата можно взять только из ограниченного участка того же сустава.В некоторых случаях это можно сделать с помощью артроскопа, но в большинстве случаев требуется открытый разрез.
Аллотрансплантат
Если дефект хряща слишком велик для аутотрансплантата, ваш хирург может предложить аллотрансплантат. Аллотрансплантат — это трансплантат ткани, взятый у донора трупа. Перед процедурой его стерилизуют в лаборатории и готовят. Он также проверяется на любую возможную передачу болезни.
Аллотрансплантат обычно больше аутотрансплантата. Ваш хирург придаст ей форму, точно соответствующую контуру места травмы, а затем вдавит на место.Аллотрансплантаты обычно делаются через открытый разрез.
Имплантация ювенильного аллотрансплантата (DeNovo®)
DeNovo® — это одноэтапная процедура. Новые хрящевые клетки, подаренные молодыми людьми, имплантируются в место повреждения (дефекта) хряща.
Хирург использует либо открытую, либо артроскопическую (камеру) процедуру для препарирования дефекта хряща. Затем они помещают новые здоровые клетки в место повреждения и закрепляют его специальным растворимым герметиком: фибриновым клеем.Затем эти клетки растут в поврежденной области и создают новый здоровый хрящ.
Имплантация ювенильного аллотрансплантата или DeNovo® наиболее полезна для молодых пациентов с единичными дефектами более 2 см в диаметре. DeNovo® обладает преимуществом одноэтапной процедуры и использования очень молодых, здоровых хрящевых клеток, обладающих отличным заживлением.
Имплантация аутологичных хондроцитов (ACI)
ACI — это двухэтапная процедура. Новые хрящевые клетки выращивают, а затем имплантируют в дефект хряща.Сначала удаляют здоровую хрящевую ткань из ненесущей части кости. Этот шаг выполняется как артроскопическая процедура.
Ткань, содержащая здоровые хрящевые клетки, отправляется в лабораторию. Новые клетки выращивают в течение трех-пяти недель. Затем ваш хирург проведет открытую хирургическую процедуру, чтобы подготовить дефект хряща. Затем они вводят новые выросшие клетки в дефект.
ACI наиболее полезен для молодых пациентов с единичными дефектами более 2 см в диаметре.ACI имеет преимущество использования собственных клеток пациента, поэтому нет опасности отторжения ткани пациентом. У него есть недостаток в том, что это двухэтапная процедура, требующая открытого разреза. Это также займет несколько недель.
Ремонт, регенерация и замена коленного хряща
Поврежденный хрящ обычно не заживает сам по себе, поэтому врачи разработали несколько хирургических методов, которые пытаются восстановить, регенерировать и заменить хрящ.
Мягкие ткани коленного сустава СохранитьВ коленном суставе есть два основных типа хряща: суставной (гиалиновый) хрящ и мениск (фиброзный хрящ). См. Мягкая ткань коленного сустава
Эти операции можно выполнять практически на любом суставе, но чаще всего они выполняются на коленях. Как правило, они подходят для людей с конкретными повреждениями хряща, а не с широко распространенными повреждениями хрящей, например, при умеренном и тяжелом артрите коленного сустава.
Узнайте, как проблемы с коленным суставом вызывают боль
объявление
Ремонт коленного хряща
Хирург может использовать специальные инструменты для удаления потрепанного и рваного хряща и сглаживания оставшейся поверхности хряща. Такое контурирование хряща снижает трение в суставах, которое, в свою очередь, может:
- Уменьшить боль в коленях
- Восстановить функцию колена
- Потенциально замедляет дегенерацию хряща в будущем
Медицинский термин для операции по изменению формы хряща коленного сустава — хондропластика коленного сустава — «Хондро» означает хрящ, а «пластика» означает формирование или формирование.Хондропластика может выполняться на суставном хряще колена, мениске или на обоих суставах.
Обработка раны коленного сустава
Хондропластика коленного сустава часто выполняется одновременно с удалением раны. Во время хирургической обработки коленного сустава хирург удаляет потенциальные раздражители сустава, такие как свободные части хряща, и промывает сустав физиологическим раствором (лаваж).
Регенерация коленного хряща
Способность хрящевой ткани к самовосстановлению сильно ограничена, поскольку она не содержит кровеносных сосудов, а для заживления необходимо кровотечение.Хирург может стимулировать рост нового хряща, сделав небольшие порезы или ссадины в кости под поврежденным хрящом. Есть надежда, что кровь из поврежденной кости будет способствовать росту новых хрящевых клеток.
СохранитьДля лечения поврежденного суставного хряща можно использовать методы регенерации хрящевой ткани. Суставной хрящ помогает уменьшить трение между костями коленного сустава.
Существует три распространенных метода регенерации хряща коленного сустава, которые используют кровотечение для ускорения заживления хряща:
- Микроперелом коленного сустава, , при котором необходимо полностью удалить поврежденный хрящ.Затем хирург протыкает кость заостренным инструментом, называемым шилом.
- Сверление колена, с помощью дрели или проволоки для проделывания крошечных отверстий в кости. Есть некоторые свидетельства того, что тепло от сверла может вызвать ненужное повреждение близлежащих тканей, что в конечном итоге может привести к костным кистам или другим проблемам. 1
- Абразивная артропластика коленного сустава, , при которой необходимо полностью удалить поврежденный хрящ. Затем хирург с помощью специального инструмента соскребает поверхность пораженной кости и делает ее шероховатой.
Эти методы регенерации используются для лечения поврежденного суставного хряща. Их нельзя использовать для лечения поврежденного мениска колена.
В этой статье:
Замена коленного хряща
Большинство операций по замене хрящевой ткани коленного сустава называют операциями ОАТ — либо трансплантацией костно-хрящевого аутотрансплантата, либо операциями по трансплантации костно-хрящевого аллотрансплантата. Третий вариант называется имплантацией аутологичных хондроцитов.
При трансплантации костно-хрящевого аутотрансплантата используется хрящ от пациента.
- Хирург удаляет небольшой (
- Эта процедура OATs может использоваться для восстановления одного или нескольких относительно небольших дефектов хряща в колене. Когда для лечения одного дефекта хряща используется более одной пробки, процедура называется мозаичной пластикой.
- Операция обычно проводится артроскопически.
При трансплантации костно-хрящевого аллотрансплантата используется хрящ извне пациента, обычно от трупа.
- Хирург удаляет круглую пробку здорового хряща у внешнего донора.
- Аллотрансплантат обычно используется, когда обрабатываемый дефект хряща слишком велик для аутотрансплантата (≥2 см).
- Эта операция обычно требует открытого разреза.
Имплантация аутологичных хондроцитов зависит от недавно выросших хрящевых клеток. Требуется две операции.
- Сначала пациенту проводят артроскопическую операцию по удалению небольшого кусочка здорового хряща из ненесущей части коленного сустава. Этот хрящ культивируется, позволяя расти новым клеткам хряща.
- Через три-пять недель после первой операции проводится вторая операция по имплантации недавно выросших хрящевых клеток в пораженный коленный сустав.
- Эта вторая операция не проводится артроскопически; это требует открытого разреза.
- Эта процедура может быть рекомендована при большом повреждении хряща (до нескольких сантиметров) или при множественных повреждениях хряща, требующих восстановления.
Выбор процедуры замены хряща будет зависеть от размера хрящевой травмы, подлежащей лечению, а также от опыта и рекомендаций хирурга.
Терапия стволовыми клетками и PRP
объявление
Хирург, выполняющий операцию по восстановлению, регенерации или замене хряща коленного сустава, может использовать стволовые клетки или богатую тромбоцитами плазму (PRP) в надежде стимулировать рост новых хрящевых клеток.
См. Эффективны ли инъекции PRP?
И стволовые клетки, и тромбоциты участвуют в естественном процессе заживления организма и восстановления поврежденных тканей. Лечение стволовыми клетками и PRP обычно считается безопасным.Исследования относительно того, эффективны они или нет, продолжаются.
Просмотреть все методы лечения PRP — не одно и то же
Список литературы
- 1.Canale ST, Beaty JH. Оперативная ортопедия Кэмпелла, 12-е изд. Филадельфия, Пенсильвания: Мосби, Инк; 2013: p2185.
Будущее совместного ремонта
Стволовые клетки могут копировать сами себя и превращаться в клетки других типов. У взрослых небольшое количество этих неспециализированных клеток бездействует во многих органах и тканях.Идея о том, что стволовые клетки могут быть источником возобновляемой ткани практически для любой части тела, лежит в основе этой линии лечения.
Как это работает: Мезенхимальные стволовые клетки (МСК), которые находятся в основном в костном мозге и жировой ткани, обычно используются для этих процедур. Стволовые клетки отделяются от других тканевых компонентов и затем вводятся в болезненный сустав. Теоретически стволовые клетки инициируют регенерацию тканей сустава.
Преимущества: МСК стимулируют выработку противовоспалительных белков и факторов роста.Имеются доказательства — из исследований разного качества — что МСК безопасны и могут уменьшить боль и улучшить функцию суставов, страдающих артритом.
Райли Уильямс III, доктор медицинских наук, руководитель Института восстановления хряща при больнице специальной хирургии (HSS) в Нью-Йорке, говорит: «Я очень взволнован перспективами лечения очень раннего артрита и некоторых хронических травм, вызванных чрезмерным перенапряжением. [Стволовые клетки] не работают при артрите кость о кость, но они полезны, когда люди только начинают испытывать боль и отек.”
Помните: Нет никаких доказательств того, что стволовые клетки могут восстанавливать утраченные ткани или вызывать рост хрящей.
«Число настоящих стволовых клеток в костном мозге и жировой ткани исчезающе мало», — объясняет Брайан Халперн, доктор медицины, специалист по спортивной медицине из HSS. «Если бы мы могли доставить костный мозг в лабораторию, изолировать небольшую популяцию стволовых клеток и размножить их в культуре — тогда у нас действительно что-то получилось бы», — говорит он. Но в настоящее время FDA запрещает это в США.Однако это делается во многих странах мира.
Большинство страховщиков не платят за лечение стволовыми клетками. Цена одной инъекции в колено в клиниках стволовых клеток напрямую к потребителю составляет около 5100 долларов.
Ремонт суставного хряща помогает восстановить поврежденные коленные суставы
Процедура предоставляет неинвазивный вариант восстановления поврежденных суставов
ДЕЙТОН, Огайо (1 октября 2019 г.) — Болезненные суставы не всегда указывают на необходимость операции по замене суставов, особенно в случаях какой суставной хрящ в колене был поврежден в результате травмы.
Суставной хрящ — это гладкая белая ткань, покрывающая концы костей, где они образуют суставы, что позволяет им двигаться с очень небольшим трением. Когда хрящ повреждается из-за общего износа или травмы, он не заживает самостоятельно и требует хирургического вмешательства. К счастью, у пациентов теперь есть множество вариантов лечения, которые можно использовать для восстановления здоровых суставов. Эти процедуры помогают предотвратить или замедлить дальнейшее стирание хряща, которое может привести к остеоартриту, поскольку кость трется о кость, что в конечном итоге потребует операции по замене сустава.
Относительно новая процедура, известная как матрично-индуцированная имплантация аутологичных хондроцитов (MACI), удаляет здоровую ткань пациента из области, не несущей вес, и вырастает новую ткань, которая позже имплантируется в пораженный участок.
«Недавно Управление по санитарному надзору за качеством пищевых продуктов и медикаментов одобрило усовершенствованную процедуру MACI, которая улучшает результаты и сокращает количество осложнений и время восстановления», — сказал Эрик Фестер, доктор медицины, хирург-ортопед компании Premier Orthopaedics. «Это хорошее, равномерное заполнение дефекта с высокой плотностью хрящевых клеток, поэтому он лучше растет.”
В новой версии MACI хрящевые клетки выращиваются в лаборатории до 10-кратного их первоначального размера на мембране, приклеенной к стыку. Это сокращает время трансплантации примерно с двух с половиной часов до 45 минут. Новый процесс обеспечивает равномерное распределение хрящевых клеток на мембране.
«Процедуры восстановления суставного хряща чаще всего выполняются в коленных суставах. Но это также можно сделать на лодыжках и плечах, хотя это не предназначено для людей с повреждением хряща в результате остеоартрита », — сказал доктор.Фестер. «Разница в том, что эти процедуры предназначены для восстановления определенной области из-за дефекта или травмы хряща, а не для общего износа хряща и его дегенерации, которая затрагивает весь сустав».
Более молодые активные пациенты с единичной травмой часто являются лучшими кандидатами, в отличие от пожилых пациентов с многочисленными травмами и артритом. В конечном итоге хирург-ортопед — лучший ресурс, чтобы определить, получит ли пациент наибольшую пользу от лечения. Восстановление суставного хряща обычно подразделяется на следующие категории:
- Ремонт — Артроскопическая хирургия используется для восстановления поврежденного хряща и его повторного прикрепления к кости с помощью штифтов или винтов.
- Microfracture — Техника микропереломов помогает стимулировать рост нового суставного хряща за счет создания нового кровоснабжения. Используя артроскопические методы, хирург просверливает миниатюрные отверстия в кости в пораженной области, позволяя крови течь и свертываться, а также способствуя росту нового хряща.
- Абразивная артропластика — Абразивная обработка похожа на микроперелом, но вместо сверл просто используются высокоскоростные фрезы для удаления поврежденной ткани и стимуляции кровотока для образования хряща.
- Метод Denovo — Denovo похож на MACI, но использует молодой донорский хрящ, который затем имплантируется пациенту. Эта процедура не так эффективна, как MACI, потому что не используются собственные ткани пациента.
Несмотря на преимущества этих процедур, всегда существует риск того, что восстановленные участки не заживают должным образом или не способствуют росту нового хряща. В этом случае может потребоваться полная замена сустава. Тем не менее, доктор Фестер говорит, что множество факторов играют важную роль в определении того, какой из этих методов лучше всего подходит пациенту для достижения оптимальных результатов.
«Хотя восстановление хряща может быть подходящим не для всех, другие факторы, такие как размер и расположение пораженной области, возраст и уровень активности человека, а также оценка любых других ранее существовавших состояний, могут помочь нам решить, как мы должны продолжить », — сказал доктор Фестер, практикующий в Premier Physician Network.
Сегодня для пациентов прекрасная новость заключается в том, что существует широкий спектр услуг, которые специалисты могут использовать для удовлетворения своих конкретных потребностей, независимо от стадии травмы или уровня боли.Это может включать физиотерапию или нехирургические вмешательства, такие как обогащенная тромбоцитами плазма (PRP) или инъекции стволовых клеток, чтобы помочь восстановить поврежденные ткани, хирургическое вмешательство или полную замену сустава. Каждый пациент проходит тщательную оценку, и команда специалистов составляет индивидуальный план лечения.
Чтобы получить дополнительную информацию о восстановлении суставного хряща или найти ближайшего к вам врача Premier Physician Network, посетите сайт www.PremierPhysicianNet.com/Provider.
Восстановление хряща: обновление коленного сустава вместо замены
Когда вы порезаетесь или ломаете кость, ваше тело немедленно работает, чтобы залечить эту травму, посылая питательные вещества через кровоток для восстановления и восстановления поврежденной ткани.Но если ваш хрящ поврежден, вам не повезло. Эта мягкая, гибкая ткань, которая смягчает суставы, не имеет прямого кровоснабжения и, следовательно, мало способна к самовосстановлению.
Хрящ — это гладкое защитное покрытие, выстилающее концы костей в суставах, и оно очень важно, особенно в коленном суставе. «Обычно хрящ действует как эффективный амортизатор, достаточно прочный, чтобы выдержать износ повседневной деятельности и занятий спортом на высоком уровне», — объясняет доктор Стивен Хейл, специалист-ортопед Центра ортопедии, филиала Imperial Health.«Он имеет поверхность с чрезвычайно низким коэффициентом трения, что позволяет колену легко и безболезненно сгибаться и двигаться».
Однако, по словам доктора Хейла, хрящ может быть поврежден в результате травмы или в результате износа, который происходит в течение многих лет. «Травматическое повреждение, такое как падение и скручивание колена, обычно вызывает более локализованный тип повреждения хряща. Повреждение из-за износа, также известное как дегенеративный артрит или остеоартрит, происходит в течение всей жизни. Во многих случаях оно может начинается с локального повреждения, но прогрессирует, охватывая более крупные участки повреждения хряща, что приводит к дальнейшему износу хряща, повреждению костей и болезненным движениям.”
Доктор Хейл говорит, что дефекты суставного хряща, небольшие участки травм, как известно, трудно поддаются лечению и могут привести к постоянной боли в здоровом колене. «Мы знаем, что если мы сможем успешно лечить эти типы небольших дефектов, мы сможем предотвратить более обширное повреждение сустава, которое может потребовать более сложных процедур для восстановления безболезненного движения, таких как замена сустава».
«Хороший способ подумать о восстановлении хряща — это сравнить поврежденную поверхность хряща с поврежденной дорогой», — говорит д-р.Хейл. «Если дорога полностью повреждена на всем протяжении, лучший способ исправить это — устранить все повреждения и заменить ее на совершенно новую поверхность. Если травма представляет собой небольшую выбоину, то это место можно отремонтировать. . В коленном суставе наша цель — имитировать тот же подход для успешного исправления небольших дефектов хряща, когда это возможно. Новые инновационные технологии позволяют нам делать это с большим и большим успехом ».
Микропереломы уже давно являются традиционным лечением дефектов хряща.Хейл. Эта процедура позволяет собственным стволовым клеткам костного мозга «заполнить» дефект, образуя участок рубцовой ткани. Это эффективно восстанавливает поврежденный участок и помогает защитить прилегающий хрящ от прогрессирующего повреждения. Хирург создает небольшие отверстия в кости. под поврежденным хрящом, чтобы позволить крови и заживляющим элементам костного мозга попасть в область недостающего хряща. Однако, хотя рубцовая ткань, называемая волокнистым хрящом, заполняет область, в которой отсутствует хрящ, она не обладает такой же прочностью и упругостью, как нормальный суставной хрящ.Фиброхрящ обычно не встает со временем и обычно изнашивается через несколько лет, и может потребоваться повторная процедура.
За последнее десятилетие были разработаны новые методы лечения микропереломов, позволяющие врачам обновлять и восстанавливать здоровый хрящ. Врачи Центра ортопедии принимали участие в нескольких клинических испытаниях фазы II FDA для оценки различных методов восстановления, и доктор Хейл говорит, что результаты очень положительные.
«Трансплантация биохрящей — это одна из техник, которые мы используем с большим успехом», — говорит д-р.Хейл. «Он используется в сочетании с традиционным микропереломом, но вместо восстановления, основанного только на росте волокнистого хряща, мы можем вызвать рост настоящего суставного хряща путем имплантации пасты из микронизированного дегидратированного хряща аллотрансплантата, смешанного с богатой тромбоцитами плазмой, в небольшой отверстия для микротрещин. Было показано, что этот подход улучшает прочность и стабильность регенерированного хряща ».
Доктор Хейл говорит, что биокрящи — это лишь один из множества новых методов восстановления хрящевой ткани, которые значительно улучшают лечение дефектов хрящевой ткани.«Это быстро развивающаяся область, поэтому данные доступны только за несколько лет, но результаты очень многообещающие и дают нам больше возможностей предложить нашим пациентам, чем когда-либо прежде. Технология очень захватывающая и в основном позволяет нам использовать возможности организма. исцелить себя новыми способами ».
Восстановление хряща коленного сустава Rockford, IL
Назначить консультацию
Подробнее об этом варианте лечения ниже.
Многие состояния могут вызывать боль в колене или способствовать ей, но статистика показывает, что в большинстве случаев хроническая боль в колене возникает из-за связанного с хрящом повреждения мыщелка бедренной кости, двух «бугорков» или «выступов», которые выступают из нижнего конца. бедренной кости (или бедренной кости).Мыщелок бедренной кости соединяется с верхним концом большеберцовой кости (или большеберцовой кости), и вместе они образуют шарнирный коленный сустав. Поверхности этих костей покрыты эластичным гладким хрящом, который помогает суставу двигаться свободно и без боли. Но иногда хрящевой покров может изнашиваться и повреждаться, увеличивая трение внутри сустава и вызывая воспаление и боль. Со временем хрящ может полностью изнашиваться в определенных областях сустава, что приводит к контакту кости с костью и сильной изнуряющей боли.
Не так давно наиболее распространенными методами лечения повреждения хряща коленного сустава были обезболивающие, физиотерапия и существенное ограничение физической активности до тех пор, пока не стало возможным выполнение замены коленного сустава. Но сегодня многие пациенты с проблемами хряща могут облегчить свои симптомы и продолжить активный образ жизни с помощью процедур восстановления хряща.
Что такое восстановление коленного хряща?
При восстановлении хряща используются различные методы восстановления хрящевого покрытия колена.Используемые методы направлены либо на дополнение существующего хряща хрящевым трансплантатом, либо на стимуляцию кости для образования нового хряща.
Как проводится восстановление хряща?
Доктор Ван Тиль владеет несколькими методами восстановления коленного хряща, в том числе:
- Артроскопическая хирургия: некоторые пациенты могут облегчить симптомы с помощью малоинвазивной хирургии по удалению фрагментов хряща или повторному прикреплению рыхлого хряща. При артроскопии коленного сустава используется тонкий инструмент, называемый артроскопом.Прицел оснащен крошечной камерой, которая позволяет доктору Ван Тилю заглянуть внутрь сустава и выполнить операцию без необходимости делать большие разрезы.
- Микроперелом: этот метод помогает стимулировать развитие нового хряща, стимулируя естественные реакции организма на заживление в поврежденной области. Во время процедуры микроперелома в обнаженной кости поврежденного сустава проделываются крошечные отверстия. Отверстия способствуют образованию новых кровеносных сосудов и новых хрящевидных клеток.Микроперелом может быть выполнен артроскопически, и может быть наложен специальный пластырь, чтобы помочь новым клеткам вырасти в здоровый хрящ.
- Костно-хрящевой аллотрансплантат: В этой процедуре доктор Ван Тиль будет использовать донорский хрящ и кость, размер которых соответствует размеру каждого конкретного пациента. Затем этот хрящевой трансплантат помещается в область поврежденного хряща на колене.
- Матрично-индуцированная имплантация аутологичных хондроцитов. Эта процедура, также называемая MACI, берет здоровые хрящевые клетки из коленного сустава, а затем выращивает их в лаборатории в течение нескольких недель.Новый здоровый хрящ повторно имплантируется в колено для восстановления больших участков поврежденного хряща.
Метод лечения поврежденного хряща будет зависеть от области, в которой произошло повреждение, размера повреждения, вашей истории болезни, вашего образа жизни и других факторов. Прежде чем выбрать подход к вашей процедуре, доктор Ван Тиль проведет тщательную оценку и обследование вашего сустава, включая диагностические изображения, такие как рентген или компьютерная томография.
Подхожу ли я для восстановления коленного хряща?
Восстановление коленного хряща — это инновационный подход к лечению боли в коленях, который все еще развивается.Вообще говоря, лучшими кандидатами на восстановление коленного хряща являются более молодые пациенты с хорошим общим состоянием здоровья. Лучший способ узнать, может ли процедура восстановления коленного хряща помочь вам облегчить боль в колене, — это запланировать осмотр.
Сделайте первый шаг к облегчению боли в коленях.
Боль в коленях не исчезнет, если вы ее проигнорируете — и на самом деле, она почти наверняка усилится. Обследование — важный первый шаг в облегчении болезненных симптомов, восстановлении нормальной функции и предотвращении дальнейшего повреждения суставов.Позвоните в OrthoIllinois по телефону 815-398-9491 и назначьте сегодня консультацию и оценку восстановления коленного хряща у доктора Джеффри Ван Тиля.
Восстановление хряща | Ортопедический институт Ротмана
Восстановление хряща — это процедура, при которой колено пациента восстанавливается, выравнивается и стабилизируется, что позволяет избежать замены сустава.
Восстановление хряща особенно эффективно у активных пациентов моложе 50 лет.
Суставной хрящ — это твердое, гладкое и скользкое покрытие на концах костей, которое защищает и смягчает костный сустав.Повреждения этого хряща могут вызвать боль и отек. При частичном или полном отслоении поврежденный хрящ может вызвать механические симптомы, такие как «запирание» или «захват».
Если различные неоперационные методы лечения не дают результата, может потребоваться операция. Один из хирургических вариантов — восстановление хрящевой ткани.
Существует два типа восстановления хряща:
ACI (имплантация аутологичных хондроцитов):
ACI показан для больших участков с потерей хряща на всю толщину и требует двух операций.Сначала мы артроскопически собираем нормальные хрящевые клетки из одной ненужной области колена. Вторая операция — это открытая операция, при которой мы имплантируем хрящевые клетки обратно в колено, чтобы восстановить поврежденную область. Клетки вводятся либо под водонепроницаемую мембрану, либо на специальный пластырь.
В настоящее время мы работаем над одноэтапным процессом, при котором сбор и имплантация выполняются во время одной операции.
Костно-хрящевой трансплантат:
Пересадка хряща и кости показана, когда поврежденная область очень велика, если не удается применить один из других методов или если кость также повреждена вместе с хрящом.


