артерии, вены, капилляры — урок. Биология, Человек (8 класс).
Движение крови по сосудам называют кровообращением.
Систему органов кровообращения составляют сердце и кровеносные сосуды.
У человека, как и у всех представителей хордовых животных, замкнутая кровеносная система. Кровь передвигается в нашем организме только по кровеносным сосудам, образующим два круга кровообращения.
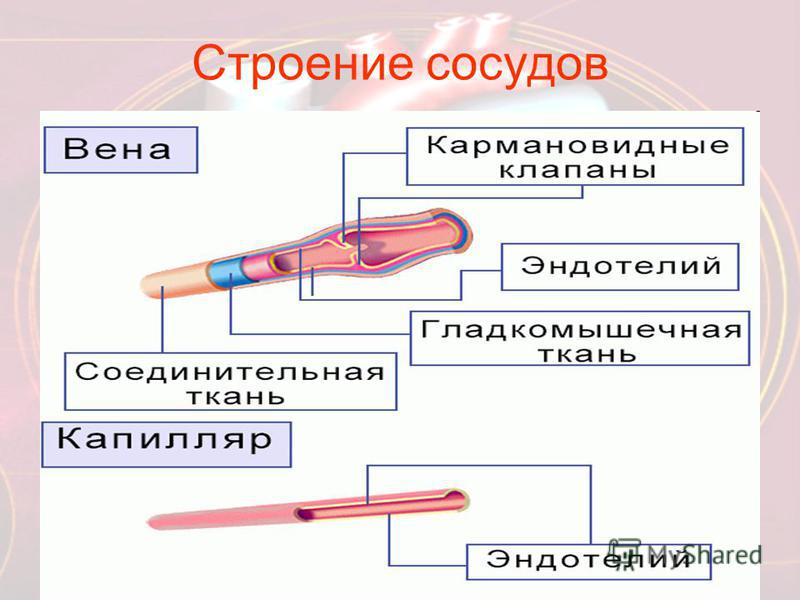
Кровеносные сосуды
От сердца отходят кровеносные сосуды: артерии и вены.
Обрати внимание!
Сосуды, идущие от сердца, называются артерии.
Сосуды, приходящие к сердцу, называются вены.
Самая крупная артерия, идущая от левого желудочка сердца — аорта.
От аорты отходит ряд крупных артерий: коронарные (снабжающие кровью сердечную мышцу), сонные (несущие кровь к головному мозгу), подвздошные (идущие к нижней части тела), подключичные (обеспечивающие кровью верхние конечности), и т. д.
Крупные артерии разветвляются на более мелкие сосуды — артерии, артериолы, которые многократно ветвятся до самых мельчайших сосудов, пронизывающих ткани — капилляров. В тканях различных органов капилляры переходят в тонкие венулы. Эти сосуды постепенно сливаются в более крупные вены, самые крупные из которых впадают в сердце.
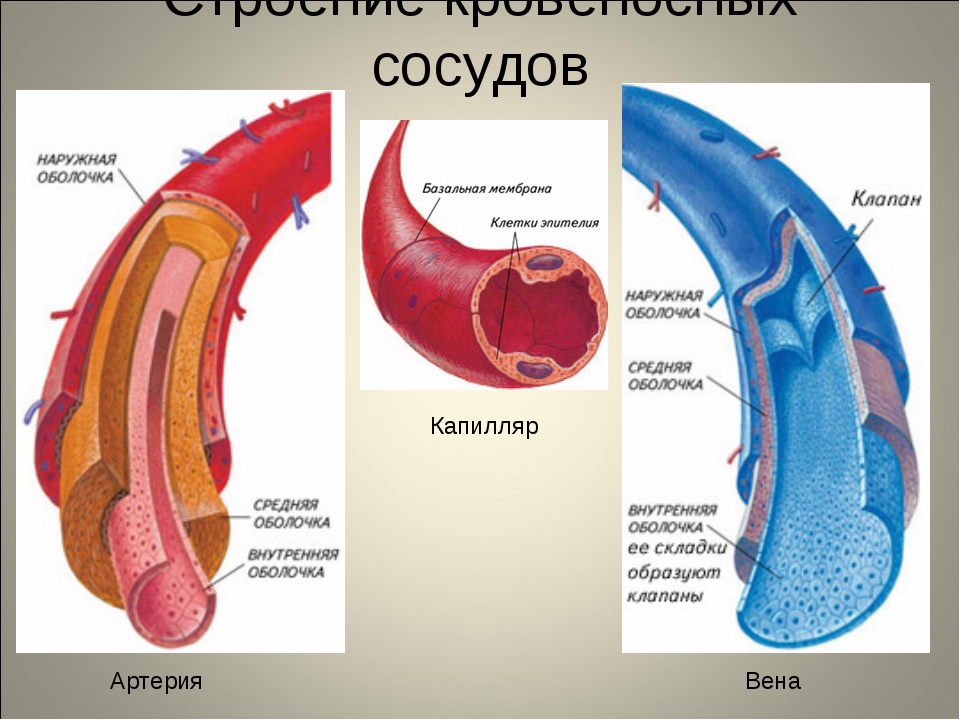
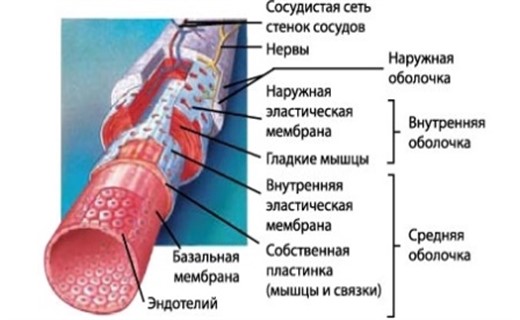
Артерии имеют трёхслойные плотные, гладкие и упругие стенки. Наружный слой стенок состоит из соединительной ткани, средний слой составляют гладкие мышцы, внутренний слой образован одним слоем клеток и называется эндотелием. Строение стенок позволяет артериям выдерживать большое давление, под которым кровь выбрасывается из сердца.
Стенки капилляров очень тонки: они состоят из одного слоя плоских клеток (через них происходит обмен газами и веществами между кровью и тканями).
Стенки вен состоят из тех же трёх слоёв, что и артерии, слой мышц более тонкий. В крупных венах, несущих кровь от нижней части тела, есть карманоподобные клапаны, препятствующие обратному току крови.
Так как венозные стенки не обладают плотностью и упругостью артерий (они мягкие и тонкие), движению крови помогают сокращения окружающих вены мышц. Сокращаясь, мышцы сдавливают сосуд и способствуют проталкиванию крови по направлению к сердцу. Движению крови в противоположном направлении препятствуют кармановидные полулунные клапаны, расположенные внутри вен.
Скорость движения крови в венах по мере приближения к сердцу постепенно увеличивается до \(0,2\) м/с. В результате за единицу времени к сердцу по обеим полым венам притекает столько же крови, сколько выбрасывается им в аорту.
Источники:
Иллюстрации:
http://ebiology.ru/dvizhenie-krovi-v-organizme-cheloveka/
http://www.cross-kpk.ru
Вопрос № 3. Чем вены по строению и функции отличаются от артерий? — wellcomclub.ru
В чем разница функций?
Вспомним некоторые сведения из школьного курса анатомии. Сердце человека состоит из правого и левого отделов, каждый из которых включает предсердие и желудочек, разделенные клапанами, обеспечивающими движение крови только в одном направлении. Непосредственно между собой эти отделы не сообщаются.
Круг кровообращения
В правое предсердие по верхней и нижней полой венам поступает венозная кровь (с малым содержанием кислорода). Затем кровь попадает в правый желудочек, который, сокращаясь, перекачивает ее в легочный ствол. Вскоре ствол делится на правую и левую легочные артерии, несущие кровь к обоим легким. Артерии, в свою очередь, распадаются на долевые и сегментарные ветви, которые делятся далее — до артериол и капилляров. В легких венозная кровь очищается от углекислого газа и, обогащаясь кислородом, становится артериальной.
Что толкает кровь в артериях?
Кровь в артериях движется под влиянием градиента давления в сосудах, создаваемого мощными сокращениями левого желудочка.
Что толкает кровь в венах?
Гораздо сложнее, чем в артериях, осуществляется движение крови по венам. Из ног и нижней половины туловища кровь возвращается к сердцу снизу вверх, против силы тяжести. Что же способствует этому процессу?
Три механизма:
- работа мышц или мышечно-венозная помпа. Регулярные сокращения мышц при ходьбе и физических упражнениях вызывают сдавливание глубоких вен. Клапаны, имеющиеся в венах, позволяют крови течь только к сердцу. Этот механизм, выполняет, по сути, роль второго периферического венозного сердца.
- отрицательное давление в грудной полости. Оно также помогают возвращаться крови к сердцу
- передаточная пульсация артерий, лежащих рядом с венами.
Разные функции — разное строение.
Наибольшее давление крови будет на выходе крови из сердца (в левом желудочке), несколько меньшее давление будет в артериях, ещё более низкое в капиллярах, а самое низкое — в венах и на входе сердца (в правом предсердии).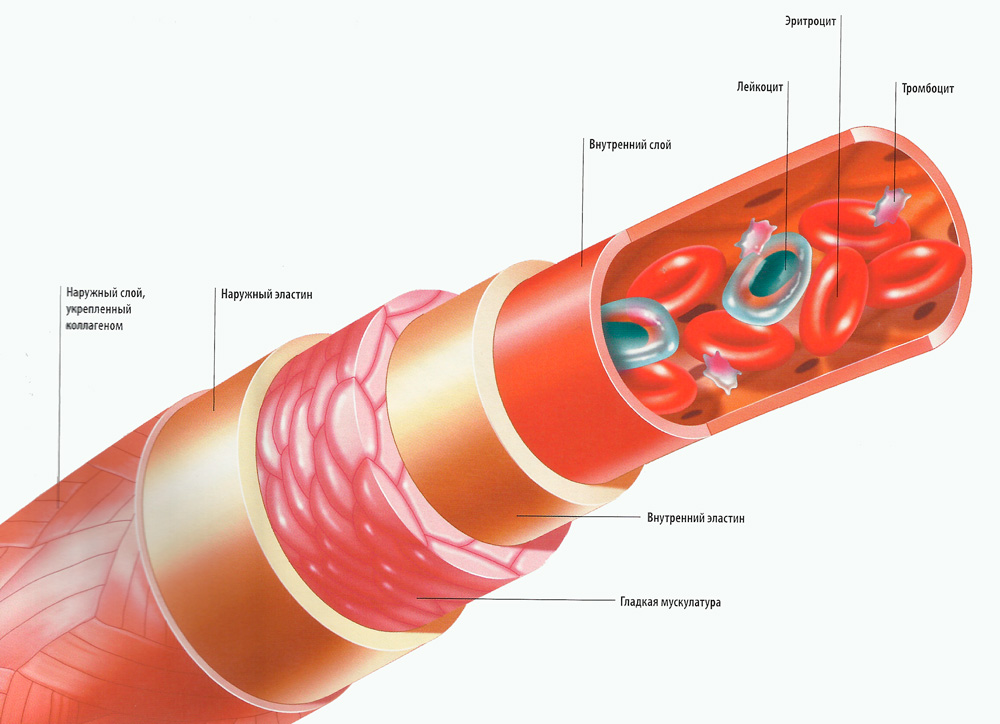
Артерии, несущие насыщенную кислородом кровь, вытолкнутую сердцем, должны сопротивляться высокому давлению в кровеносной системе. Поэтому у них есть эластическая оболочка. Кроме этого, она также должны менять свой просвет, чтобы варьировать уровень кровотока в различных органах в ответ на действия вегетативной нервной системы — для этого у них хорошо развита прослойка из гладкомышечной ткани. Поэтому стенки артерий значительно толще венозных, они намного эластичнее и с одержат большое количество мышечных элементов.
Стенки вен, в свою очередь, тонкие и податливые, практически не содержат мышечных элементов, обеспечивают возврат крови к сердцу. Вены нижней части тела имеют клапаны, препятствующие обратному току крови. Таким образом, сосудистое русло адаптируется к меняющемуся уровню нагрузки главным образом, за счет изменения просвета артерий.
2)Артерии. Виды и строение артерий.
Артерии — сосуды, обеспечивающие продвижение крови от сердца к микроциркуляторному руслу. По величине диаметра они подразделяются на артерии малого, среднего и крупного калибра. Стенка всех артерий состоит из трех оболочек: внутренней (tunica intima), средней (tunica media) и наружной (tunica externa). Тканевый состав и степень развития этих оболочек в артериях разного калибра неодинаковы, что связано с гемодинамическими условиями и особенностями функций, выполняемых сосудами тех или иных отделов артериального русла. По количественному соотношению эластических и мышечных элементов в средней оболочке сосуда различают артерии эластического, смешанного (мышечно-эластического) и мышечного типов.
Артерии
мышечного типа выполняют
не только транспортную, но и
распределительную функции, регулируя
приток крови к органам в условиях разных
физиологических нагрузок (это, так
называемые, органные артерии).
Средняя оболочка образована гладкой мышечной тканью с небольшим количеством фибробластов, коллагеновых и эластических волокон. Гладкие миоциты располагаются в средней оболочке по пологой спирали. Вместе с радиально и дугообразно расположенными эластическими волокнами миоциты создают единый пружинящий каркас, который препятствует спадению артерий, обеспечивая их зияние и непрерывность кровотока. На границе между средней и наружной оболочками имеется наружная эластическая мембрана. Последняя относится к наружной оболочке, состоящей из рыхлой соединительной ткани. Коллагеновые волокна имеют косое и продольное направление. В наружной оболочке артерий мышечного типа проходят питающие их кровеносные сосуды и нервы.
С помощью растровой электронной микроскопии показано, что внутренняя поверхность эндотелия артерий имеет многочисленные складки и углубления, разнообразные по форме микроскопические выросты. Это создает неровный и сложный микрорельеф внутренней (люминальной) поверхности сосудов. Такой микрорельеф увеличивает свободную поверхность соприкосновения эндотелия с кровью, что имеет трофическое значение и создает благоприятные условия для гемодинамики.
3)Артерии
эластического типа(аорта
и легочная артерия) выполняют транспортную
функцию и функцию поддержания давления
крови в артериальной системе во время
диастолы сердца. Стенка их испытывает
ритмические изменения кровяного
давления. Кровь в эти сосуды поступает
под высоким давлением (120-130 мм рт. ст.)
и со скоростью около 1 м/с. В этих условиях
вполне оправдано сильное развитие
эластического каркаса стенки, который
позволяет растягиваться сосудам во
время систолы и принимать исходное
положение во время диастолы. Возвращаясь
в исходное положение, эластичная стенка
таких сосудов способствует тому, что
последовательно выбрасываемые из
желудочков сердца порции крови
превращаются в непрерывный кровоток.
Кровь в эти сосуды поступает
под высоким давлением (120-130 мм рт. ст.)
и со скоростью около 1 м/с. В этих условиях
вполне оправдано сильное развитие
эластического каркаса стенки, который
позволяет растягиваться сосудам во
время систолы и принимать исходное
положение во время диастолы. Возвращаясь
в исходное положение, эластичная стенка
таких сосудов способствует тому, что
последовательно выбрасываемые из
желудочков сердца порции крови
превращаются в непрерывный кровоток.
Внутренняя оболочка сосудов эластического типа (на примере аорты) состоит из эндотелия, подэндотелиального слоя и сплетения эластических волокон. В подэндотелиальном слое определяются малодифференцированные звездчатые клетки рыхлой соединительной ткани, отдельные гладкие мышечные клетки, большое количество гликозаминогликанов. С возрастом здесь отмечается накопление холестерина. В средней оболочке аорты имеется до 50 эластических окончатых мембран (точнее — эластических окончатых цилиндров разных диаметров, вставленных друг в друга), в отверстиях которых располагаются гладкие мышечные клетки и эластические волокна. Наружная оболочка состоит из рыхлой волокнистой соединительной ткани, содержащей сосуды сосудов и нервные стволики.
Артерии смешанного (мышечно-эластического) типа характеризуются примерно равным количеством мышечных и эластических элементов в составе средней оболочки. Междугладкими миоцитами лежат густые сети эластических фибрилл.
На границе внутренней и средней оболочек отчетливо выражена внутренняя эластическая мембрана. В наружной оболочке содержатся пучки гладких мышечных клеток, а также коллагеновых и эластических волокон. К артериям данного типа относятся сонная, подключичная и другие.
4.ВЕНЫ
Вены
по общему плану строения своей стенки
сходны с артериями. Давление в венах —
низкое, кровь движется медленно, поэтому
они характеризуются большим просветом,
тонкой, легко спадающейся стенкой со
слабым развитием эластических элементов.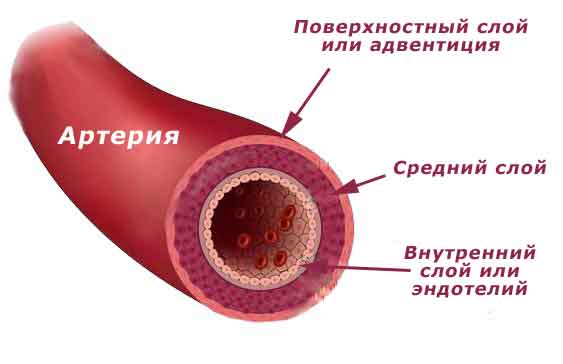
Особенности строения стенки вен:
(1) слабое развитие внутренней эластической мембраны, которая часто распадается на сеть волокон;
(2) слабое развитие циркулярного мышечного слоя; более частое продольное расположение гладкомышечных клеток;
(3) меньшая толщина по сравнению со стенкой соответствующей артерии, более высокое содержание коллагеновых волокон;
(4) неотчетливость разграничения на отдельные оболочки;
(5) более сильное развитие адвентии и более слабое — интимы и средней оболочки (по сравнению с артериями).
(6) значительная вариабельность строения в различных сосудах и даже в отдельных участках одной вены;
(7) наличие клапанов.
По степени развития мышечных элементов в стенке вены разделяют па безмышечные и мышечные.
Безмышечные вены располагаются в органах и их участках, имеющих плотные стенки (мозговые оболочки, кости, трабекулы селезенки и др.), с которыми они прочно срастаются своей наружной оболочкой. Стенка таких вен представлена эндотелием, окруженным слоем соединительной ткани. Гладкомышечные клетки отсутствуют.
Мышечные вены подразделяют на три группы:
1) со слабым развитием мышечных алементов мелкие и средние вены верхней части тела, по которым кровь движется пассивно вследствие тяжести. В их стенке подэндотелиальный слой развит слабо, в средней оболочке имеется небольшое количество гладкомышечных клеток, лежащих группами, в адвентии — единичные продольно расположенные гладкомышечные клетки.
2) со
средним развитием мышечных алвментсв
— характеризуются наличием единичных
продольно ориентированных гладкомышечных
клеток в интиме и адвентии и пучков
циркулярно расположенных мышечных
клеток, разделенных прослойками
соединительной ткани — в средней
оболочке. Внутренняя и наружная
эластические мембраны отсутствуют.
Могут быть клапаны — образования в виде
карманов, свободные края которых
направлены к сердцу. Клапаны образованы
складкой интимы, содержащей эластические
волокна: у ее основания располагаются
гладкомышечные клетки. Функции клапанов.
а) препятствовать обратному току крови;
б) способствовать продвижению крови
при сокращении мышц.
Клапаны образованы
складкой интимы, содержащей эластические
волокна: у ее основания располагаются
гладкомышечные клетки. Функции клапанов.
а) препятствовать обратному току крови;
б) способствовать продвижению крови
при сокращении мышц.
ВОЗЬМИ СОННЫЕ АРТЕРИИ ПОД БДИТЕЛЬНЫЙ КОНТРОЛЬ
Возьми сонные артерии под бдительный контроль
Ежегодно в России инсульт уносит жизни порядка 200 тысяч человек. Врачи бьют тревогу, ведь три случая инсульта их четырех можно предотвратить. Особое внимание в плане профилактики ишемического инсульта, который встречается чаще всего, уделяется ранней диагностике такого грозного заболевания как стеноз сонных артерий. Это сужение или полная закупорка просвета крупных сосудов, которые проходят вдоль шеи и питают мозг. Чаще всего причиной является образование в артериях тромба или атеросклеротической бляшки. Если болезнь вовремя скорректировать, человеку можно спасти жизнь, поскольку риск развития инсульта при стенозе чрезвычайно высок.
От ангиографии к ультразвуку
Сейчас ранняя диагностика стеноза сонных артерий не представляет большой проблемы, как было когда-то. Революционный скачок совершен 30 лет назад благодаря появлению ультразвуковых методов исследования, в частности дуплексного сканирования сонных артерий.
Исследование с помощью ультразвука — не инвазивное (не требует хирургического вмешательства в организм), спокойно проводится в любой поликлинике и доступно каждому. Метод позволяет со 100% долей вероятности поставить диагноз «стеноз сонных артерий» и дает точную картину имеющегося поражения сосудов. В частности, врач может с уверенностью определить степень болезни — имеет место полная закупорка сосуда, выраженный стеноз, когда сосуд сужен на 80-99%, или умеренный стеноз (40-60%). В отличие от ангиографии ультразвуковое обследование определяет форму и строение атеросклеротической бляшки. С помощью ультразвука возможно даже построение трехмерного изображения бляшки в разных плоскостях. Совершенно очевидно, что все это дает врачам возможность определять дальнейшую тактику ведения больного индивидуально.
Совершенно очевидно, что все это дает врачам возможность определять дальнейшую тактику ведения больного индивидуально.
Мозг дает сигналы
Нередко возникает потребность в проведении дополнительных обследований. Это могут быть ангиография, электроэнцефалограмма головного мозга (ЭЭГ) и реоэнцефалография мозга (РЭГ).
Во время проведения ангиографии тонкий катетер вводится в артерию на ноге или запястье и продвигается к шее. Контрастное вещество, которым наполняют катетер, делает видимыми артерии. Но назначается этот метод по строгим показаниям, зачастую для уточнения мельчайших деталей состояния кровеносного русла перед операциями. А роль первой обязательной процедуры обследования для выявления стеноза сонных артерий играет ультразвуковая допплерография.
Во ходе ЭЭГ на голову пациента надевается специальная «шапка» с электродами, которые регистрируют электрическую активность мозга. Благодаря этому выявляются, в том числе, признаки патологии сосудов. Фактически с помощью ЭЭГ можно определить, насколько стеноз сонных артерий дестабилизирует работу мозга в целом.
Что касается РЭГ, то это исследование направлено на изучение движения крови в мозге. К голове пациента тоже подсоединяются резиновые ленты с металлическими датчиками, а пациент во время исследования по просьбе врача принимает различные позы, что позволяет всесторонне оценить состояние эластичности стенок сосудов, скорость их наполнения кровью, вязкость самой крови и получить другие важные данные. Все они имеют большое значения для выстраивания плана лечения в случаях, если стеноз сонных артерий подтверждается.
Стоит отметить, что ЭЭГ и РЭГ назначаются далеко не только в случае подозрений на атеросклероз или стеноз. Нередко случается, что при проведении этих процедур по другим основаниям выявляются признаки атеросклеротических наростов в сосудах мозга, что позволяет начать лечение болезни еще до ее ярких проявлений.
Неврологи на посту
К сожалению, на определенном этапе стеноз сонных артерий протекает бессимптомно либо с минимальными неврологическими симптомами. Поэтому даже без видимых оснований обследовать сонные артерии стоит регулярно, а тем более – при появлении проблем. Совершенно нельзя медлить в случае так называемой «транзиторной ишемической атаки» — преходящего нарушения кровообращения головного мозга. При таких кризах бывает временно нарушение речи, слабость в конечностях, дезориентация в пространстве. Если такое случилось, к врачам надо обращаться срочно, ведь, скорее всего, стеноз сонных артерий уже есть и инсульт не за горами.
Поэтому даже без видимых оснований обследовать сонные артерии стоит регулярно, а тем более – при появлении проблем. Совершенно нельзя медлить в случае так называемой «транзиторной ишемической атаки» — преходящего нарушения кровообращения головного мозга. При таких кризах бывает временно нарушение речи, слабость в конечностях, дезориентация в пространстве. Если такое случилось, к врачам надо обращаться срочно, ведь, скорее всего, стеноз сонных артерий уже есть и инсульт не за горами.
Ответственными за диагностику стенозов и других заболеваний – предвестников инсульта – являются невропатологи. Они и обследования назначают, и лекарственную терапию проводят, и предоперационной подготовкой занимаются. Перед операцией (если принято решение о ее необходимости), например, назначается «сканирование брахиоцефальных артерий». Это ультразвуковое обследование позволяет проверить уже не только сонные артерии, но и другие крупные сосуды, питающие мозг и верхние конечности. Также проводится компьютерная и магнитно-резонансная томография мозга.
Современные диагностические достижения медицины впечатляют. Надо только позаботиться о себе, вовремя обратиться к врачу и начать контролировать состояние сосудов головного мозга, особенно сонных артерий. Тогда есть шанс, что инсульт обойдет вас стороной.
Увлекательная «прогулка» по венам и артериям
Предлагаю вашему вниманию статью о медицинской диагностической процедуре — дуплексном сканировании сосудов.
Дуплексное сканирование сосудов, иначе — ультразвуковая допплерография сосудов (УЗДГ) — это по своей сути обычное, привычное, всем хорошо знакомое УЗИ.
Многим пациентам, проходящим диспансеризацию, назначается ультразвуковое исследование брахиоцефальных сосудов. Я постараюсь рассказать о сути этого исследования, о том, какую информацию даёт оно вашему лечащему врачу, и почему это исследование было включено в перечень диагностических мероприятий диспансеризации взрослого населения.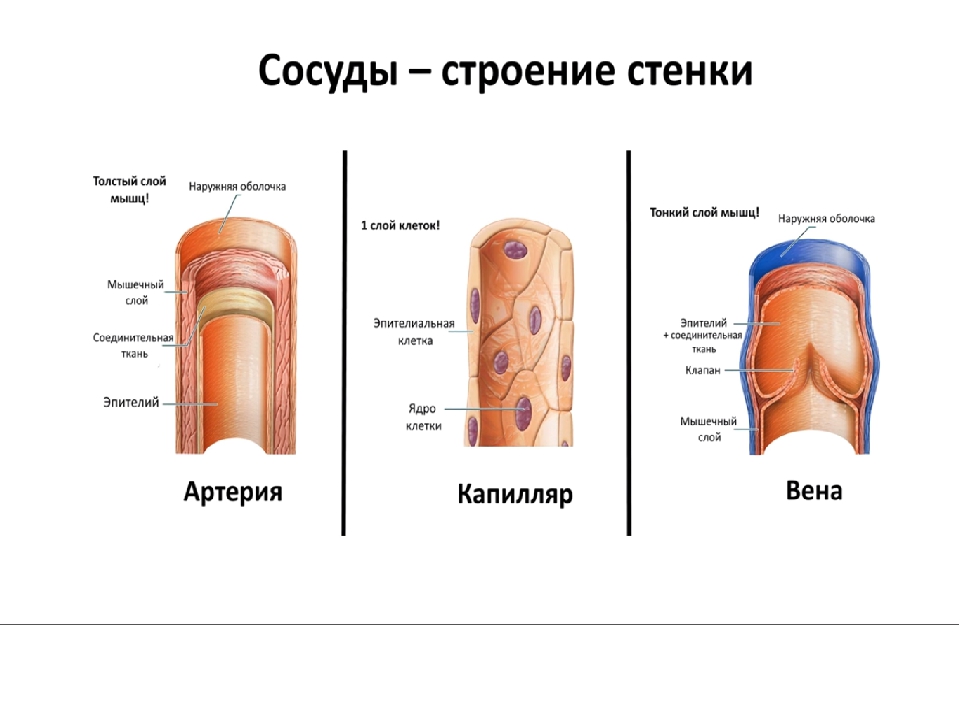
Итак, на правах «экскурсовода», приглашаю вас к небольшому и, надеюсь, познавательному путешествию по венам и артериям.
Называется исследование дуплексным, поскольку сочетает в себе два режима — двухмерное изображение и режим допплера – исследование, основанное на измерении скорости кровотока. Двухмерное изображение выглядит так.
Это привычное чёрно-белое изображение, точнее серое, у которого производители современных УЗИ-сканеров обещают не каких-то там 50, а целых 256 оттенков!
Допплер — это режим изучения потоков крови, их скорости и направления. Именно включение допплера сопровождается появлением несколько необычных звуков во время исследования, иногда слегка пугающих пациентов. Эти звуки — своеобразная интерпретация характеристик потока крови. У каждой артерии своя «мелодия». У наружной сонной — резкая и грубоватая, у внутренней сонной — более мягкая и приятная. А вены вообще «звучат» как лёгкое дуновение ветерка.
Так выглядит на мониторе дуплексное сканирование.
Существует цветовой допплер, который добавляет в скучную чёрно-белую картинку ярких красок. Пациенты, увидев изображение, обычно интересуются, что там такое «красненькое» и «синенькое»?
И «красненькое», и «синенькое» — это кровь. Цвет зависит только от направления потока крови относительно датчика. То, что движется к датчику, окрашивается красным, то, что от датчика — синим.
Это уже не дуплексное, а триплексное исследование. Собственно, любое современное УЗИ-исследование является триплексным, но название «дуплексное» сохранилось как более привычное.
Исследование сосудов безвредно для пациента, неинвазивно (нет проникновения внутрь тела) и не требует предварительной подготовки.
А теперь немного об исследовании брахиоцефальных артерий (БЦА), того самого исследования, что входит в перечень исследований по программе диспансеризации.
Брахиоцефальные артерии — это определение, включающее артерии сонные и позвоночные. Никакого отношения к качеству сна сонные артерии не имеют. Своим необычным названием они обязаны небольшому анатомическому образованию на внутренней сонной артерии. Это образование, точнее расширение артерии, называется каротидным или сонным синусом. Если сдавить шею в области этого синуса, происходит урежение числа сердечных сокращений, человек как бы впадает в сон и может даже потерять сознание. Отсюда и произошло название сонных артерий.
Никакого отношения к качеству сна сонные артерии не имеют. Своим необычным названием они обязаны небольшому анатомическому образованию на внутренней сонной артерии. Это образование, точнее расширение артерии, называется каротидным или сонным синусом. Если сдавить шею в области этого синуса, происходит урежение числа сердечных сокращений, человек как бы впадает в сон и может даже потерять сознание. Отсюда и произошло название сонных артерий.
Выполняется исследование в положении пациента лёжа на спине, иногда с валиком под шеей для лучшего видения артерий датчиком.
Так выглядит на мониторе УЗИ – сканера общая сонная артерия.
Сонные артерии могут рассказать о человеке много интересного. Прежде всего, нас интересует диаметр и форма артерий, а также наличие таких опасных для здоровья человека атеросклеротических бляшек. О наличии атеросклеротических бляшек или о предрасположенности сосудов к их появлению свидетельствует такой показатель, как толщина комплекса «интима-медиа» или другими словами толщина внутреннего слоя сосудистой стенки.
Толщина КИМ — индикатор выраженности атеросклеротического процесса в организме. В норме она должна быть не более 1,0 мм. Интима — это тоненькая белая полосочка, медиа — чёрная тоненькая полосочка следом за интимой, а тёмное внутри – это просвет артерии.
На следующем снимке показан сосуд, не поражённый атеросклерозом. Толщина комплекса интима-медиа 0,6 мм. Голубая линия проведена по внутреннему слою сосудистой стенки – интиме.
А вот на следующем изображении комплекс интима-медиа, проще говоря, стенка сосуда, уже утолщена (1,4 мм) — это уже проявления атеросклероза.
Когда атеросклероз прогрессирует, комплекс интима-медиа не просто утолщается, а формируются атеросклеротические бляшки, которые вызывают сужение (стеноз) сосуда. Степень стеноза выражается в процентах.
Атеросклеротические бляшки выглядят примерно так. Это место бифуркации (разветвления) общей сонной артерии (ОСА) на две свои ветви — внутреннюю сонную (ВСА) и наружную сонную (НСА) артерии. Места разветвления артерий — излюбленные места появления атеросклеротических бляшек. Контуры самого сосуда я обвела голубым цветом, а атеросклеротическую бляшку — красным. Степень сужения сосудов у данного пациента – около 30%.
Места разветвления артерий — излюбленные места появления атеросклеротических бляшек. Контуры самого сосуда я обвела голубым цветом, а атеросклеротическую бляшку — красным. Степень сужения сосудов у данного пациента – около 30%.
А на двух следующих снимках уже более запущенный процесс, степень сужения сосуда составляет 68%. Голубым контуром показан сам сосуд, а красным – то, каким стал просвет сосуда, изменённого вследствие атеросклероза.
Атеросклеротические бляшки могут быть крайне опасными. Увеличиваясь в размерах, бляшка ухудшает кровоток в сосуде, вплоть до полной его закупорки. Кроме того, иногда может оторваться фрагмент атеросклеротической бляшки и закупорить собой более мелкий кровеносный сосуд, вызвав, таким образом инсульт или инфаркт.
При выявлении осложнённых бляшек и при выраженной степени сужения сосуда показана консультация сосудистого хирурга для решения вопроса об оперативном лечении. При умеренной выраженности процесса врач назначает лечение статинами — препаратами, укрепляющими поверхность бляшки, и позволяющими предотвратить её разрушение. Также необходим контроль уровня своего холестерина в крови, коррекция пищевого рациона и избавление от вредных привычек.
Принято считать, что, если в сонных артериях выявлены атеросклеротические бляшки, то в коронарных артериях — тех, что питают сердце, почти со стопроцентной вероятностью они также имеются. Заглянуть легко и просто в артерии сердца мы не можем. Коронароангиография, исследование сосудов сердца, – сложное исследование, проводимое в условиях стационара. Поэтому ультразвуковое исследование брахиоцефальных сосудов (сосудов шеи) является простым и информативным методом диагностики атеросклероза.
Считается, что атеросклероз развивается, если у человека повышен уровень «плохого» холестерина — липопротеидов низкой плотности.
Перефразируя народную мудрость, можно сказать, что каждый мужчина к 50-годам должен посадить дерево, вырастить сына, построить дом и .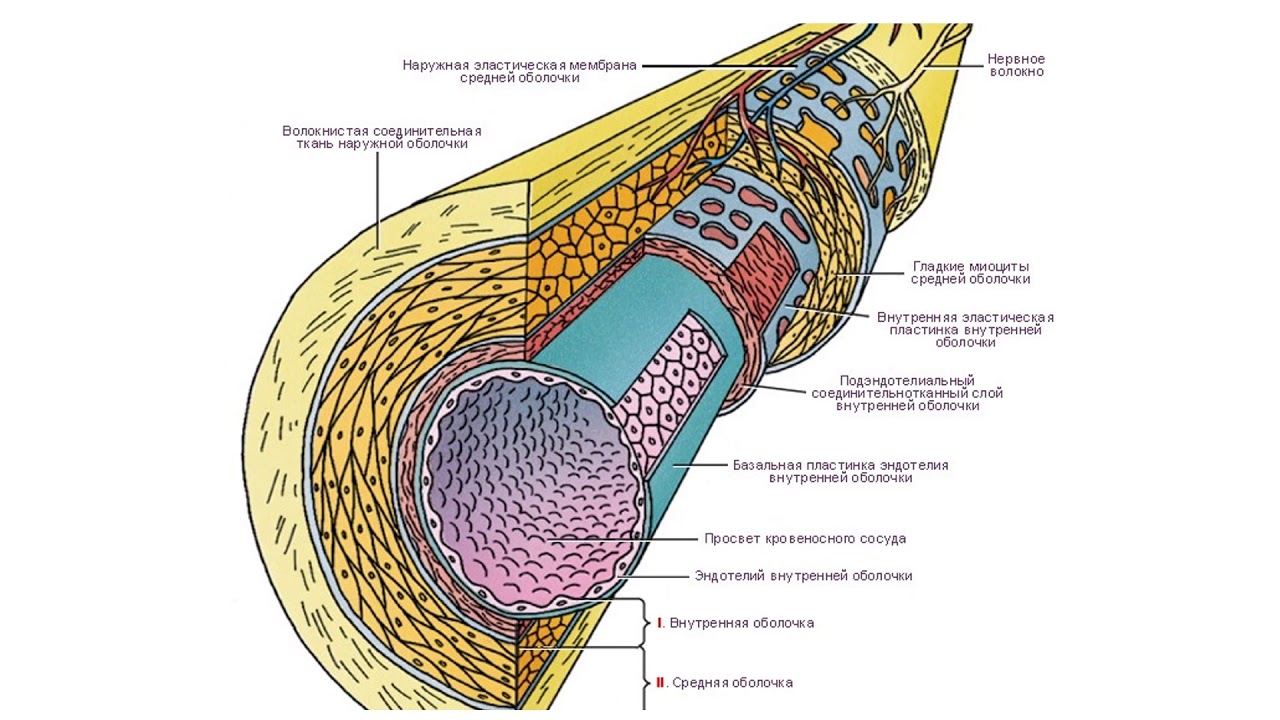 .. проверить уровень своего холестерина. Курящему мужчине желательно обратить внимание на свой холестерин уже годам к сорока. Такие же рекомендации касаются и представительниц прекрасного пола.
.. проверить уровень своего холестерина. Курящему мужчине желательно обратить внимание на свой холестерин уже годам к сорока. Такие же рекомендации касаются и представительниц прекрасного пола.
Кроме сонных артерий, доступны изучению и артерии позвоночные. На уровне шестого шейного позвонка позвоночные артерии входят в костный канал, образованный поперечными отростками шейных позвонков. Иногда артерия входит в костный канал выше, на уровне четвёртого или даже третьего шейного позвонка.
Позвоночная артерия диаметром 3 мм показана на следующем снимке. Стенки её выделены линиями голубого цвета. Тёмные вертикальные образования, прерывающие ход артерии – это поперечные отростки шейных позвонков. Ультразвук не проникает через костную ткань, поэтому на этих участках стенка артерии не видна.
Позвоночные артерии (ПА) меньше сонных по диаметру. Нормальным размером считается диаметр от 3 мм, если меньше 3-х но больше 2-х- это называется «малый» диаметр, а меньше 2 мм — это уже гипоплазия (недоразвитие) артерии. Это врождённое состояние, и повлиять на диаметр артерий невозможно. При выявлении гипоплазии позвоночной артерии с одной стороны, позвоночная артерия на другой стороне, как правило, увеличена в диаметре. Так достигается равновесие, обеспечивается полноценное кровоснабжение головного мозга.
Кроме диаметра мы оцениваем форму артерий, наличие извитостей. На фото ниже показана артерия с деформацией хода. Видно, что артерия изогнута, к тому же дуга эта окрашивается разными цветами.
Иногда встречаются просто свёрнутые колечком артерии! Как с такими не будет болеть или кружиться голова?
Параллельно позвоночной артерии и выше её в костном канале проходит позвоночная вена. Кровь в венах и артериях движется в разные стороны, поэтому прокрашиваются сосуды разным цветом.
Обычно позвоночная вена не выглядит на УЗИ такой яркой и насыщенно синей. Она, как правило, слабо прокрашивается. Такая яркость и выразительность — это уже немного патология, которая в заключении отражается во фразе «затруднение венозного оттока». Это ещё не болезнь, а скорее особенность венозного тонуса пациента. Но это состояние уже требует лечения, поскольку зачастую проявляется нудными головными болями и тяжестью в голове.
Это ещё не болезнь, а скорее особенность венозного тонуса пациента. Но это состояние уже требует лечения, поскольку зачастую проявляется нудными головными болями и тяжестью в голове.
Помните, как говорил доктор из фильма «Формула любви»? «Голова — предмет тёмный и исследованию не подлежит». Сто лет назад, может, так и было. Ну а сейчас — очень даже подлежит, и ультразвуковое исследование брахиоцефальных сосудов (сосудов шеи) является информативным и безопасным методом диагностики, позволяющим получить важную информацию о кровоснабжении головного мозга.
Достаточно просто сделать исследование при прохождении диспансеризации. Исследование УЗДГ сонных и позвоночных артерий на втором этапе диспансеризации назначают всем, у кого выявлен повышенный уровень холестерина или при наличии жалоб по назначению врача-невролога.
Давиденко Юлия Геннадьевна, заведующая кабинетом функциональной диагностики поликлиники ОКБ №3.
Строение сердца человека и особенности его работы. Пройдите обследование своего сердца в МЕДСИ
Сердце человека располагается в грудной клетке, ориентировочно в центре с небольшим смещением влево. Представляет собой полый мышечный орган. Снаружи окружено оболочкой – перикардом (околосердечной сумкой). Между сердцем и околосердечной сумкой находится жидкость, увлажняющая сердце и уменьшающая трение при его сокращениях.
Сердце разделено на четыре камеры: две правые – правое предсердие и правый желудочек, и две левые – левое предсердие и левый желудочек. В норме правая и левая половины сердца между собой не сообщаются. При врожденных пороках в межпредсердной и межжелудочковой перегородках могут сохраняться отверстия, через которые кровь попадает из одной половины сердца в другую. Предсердия и желудочки соединяются между собой отверстиями.
По краям отверстий располагаются створчатые клапаны сердца: справа – трехстворчатый, слева – двустворчатый, или митральный.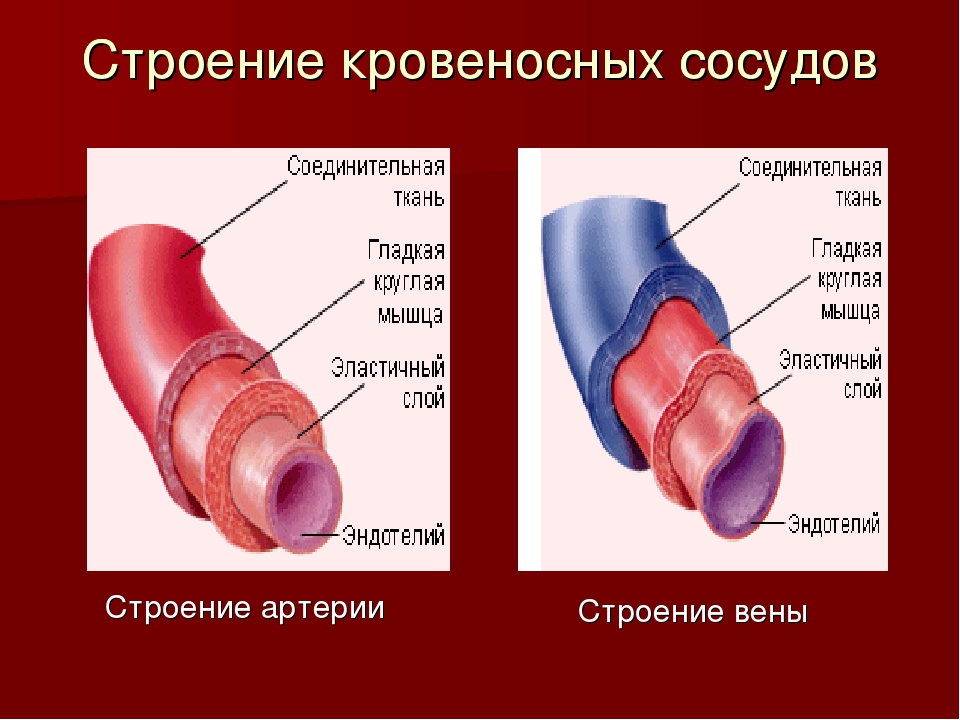 Двустворчатый и трехстворчатый клапаны обеспечивают ток крови в одном направлении – из предсердий в желудочки. Между левым желудочком и отходящей от него аортой, а также между правым желудочком и отходящей от него легочной артерией тоже имеются клапаны. Из-за формы створок они названы полулунными. Каждый полулунный клапан состоит из трех листков, напоминающих кармашки. Свободным краем кармашки обращены в просвет сосудов. Полулунные клапаны обеспечивают ток крови только в одном направлении – из желудочков в аорту и легочную артерию.
Двустворчатый и трехстворчатый клапаны обеспечивают ток крови в одном направлении – из предсердий в желудочки. Между левым желудочком и отходящей от него аортой, а также между правым желудочком и отходящей от него легочной артерией тоже имеются клапаны. Из-за формы створок они названы полулунными. Каждый полулунный клапан состоит из трех листков, напоминающих кармашки. Свободным краем кармашки обращены в просвет сосудов. Полулунные клапаны обеспечивают ток крови только в одном направлении – из желудочков в аорту и легочную артерию.
Работа сердца включает две фазы: сокращение (систола) и расслабление (диастола). Сердечный цикл состоит из сокращения предсердий, сокращения желудочков и последующего расслабления предсердий и желудочков. Сокращение предсердий длится 0,1 сек, сокращение желудочков – 0,3 сек.
-
Во время диастолы: левое предсердие наполняется кровью, через митральное отверстие кровь перетекает в левый желудочек, во время сокращения левого желудочка кровь выталкивается через аортальный клапан, попадает в аорту и разноситься по всем органам. В органах происходит передача кислорода тканям организма, для их питания. Далее кровь по венам собирается в правое предсердие, через трикуспидальный клапан попадает в правый желудочек.
-
Во время систолы желудочков: венозная кровь выталкивается в легочную артерию и попадает в сосуды легких. В легких кровь оксигенируется, то есть насыщается кислородом. Насыщенная кислородом кровь через легочные вены собирается в левое предсердие.
Ритмичное, постоянное чередование фаз систолы и диастолы, необходимое для нормальной работы, обеспечивается возникновением и проведением электрического импульса по системе особых клеток – по узлам и волокнам проводящей системы сердца. Импульсы возникают вначале в самом верхнем, так называемом, синусовом узле, который располагается в правом предсердии, далее проходят ко второму, атрио-вентрикулярному узлу, а от него – по более тонким волокнам (ножкам пучка Гиса) – к мышце правого и левого желудочков, вызывая сокращение всей их мускулатуры.
Самому сердцу, как и любому другому органу для питания и нормальной деятельности требуется кислород. К сердечной мышце он доставляется по собственным сосудам сердца – коронарным. Иногда эти артерии называют венечными.
Коронарные сосуды отходят от основания аорты. Делятся на правую коронарную артерию и левую коронарную артерию. Левая коронарная артерия в свою очередь разделяется на переднюю межжелудочковую и огибающую артерии. Правая коронарная артерия кровоснабжает стенки правого предсердия и желудочка, заднюю часть межжелудочковой перегородки и заднюю стенку левого желудочка, синусовый и атриовентрикулярный узел. Левая коронарная артерия снабжает кровью переднюю часть межжелудочковой перегородки, переднюю и боковую стенки левого желудочка, левое предсердие.
Нормальная частота сердечных сокращений колеблется от 55 до 85 в мин. При нагрузке частота закономерно увеличивается. Определить частоту сердечных сокращений можно по пульсу.
Пульс – это колебания артериальной стенки, возникающие при каждом сокращении сердца.
Движение крови по сосудам зависит от создаваемого сердцем давления в момент выброса крови и сопротивления стенок сосудов току крови. Давление в аорте в момент сокращения желудочков сердца является максимальным, и называется систолическим. Во время расслабления в левом желудочке сохраняется остаточное давление, которое называется диастолическим. На величину кровяного давления влияют просвет кровеносных сосудов, вязкость крови, количество циркулирующей в сосудах крови. По мере удаления от сердца давление крови уменьшается и становится наименьшим в венах. Разность между высоким давлением крови в аорте и низким давлением в полых венах обеспечивает непрерывный ток крови по сосудам.
ИНТЕРАКТИВНОЕ ПОСОБИЕ «МИКРОХИРУРГИЧЕСКАЯ РЕВАСКУЛЯРИЗАЦИЯ КАРОТИДНОГО БАССЕЙНА»
Приложение
Прикладная анатомия ветвей дуги аорты
При написании данной главы использованы классические анатомические труды различных авторов, ссылки на авторство будут представлены по ходу материала.
История изучения анатомического строения ветвей дуги аорты – основных сосудов кровоснабжающих, головной мозг, восходит к глубокой древности, однако представление исторического экскурса не входило в задачи данного приложения.
ДУГА АОРТЫ
Анализ многочисленных исследований склетотопии дуги аорты позволяет сделать вывод, что с возрастом данное анатомическое образование изменяется как в диаметре так и в проекции по отношению к окружающим образования (табл. 1).
Таблица 1. Динамика изменения диаметра дуги аорты у мужчин и женщин различного возраста согласно Adachi.
| Воз- раст мужчин в годах | Диаметр дуги аорты | Возраст женщин в годах | Диаметр дуги аорты | ||
| До отхождения плече- головного ствола | После отхождения левой подключи- чной артерии | До отхождения плече- головного ствола | После отхождения левой подключи- чной артерии | ||
| 19 32 38 51 53 58 69 |
18 22 24 22 25 27 28 |
16 19 20 20 21 24 25 |
24 32 33 34 37 63 — |
19 19 19 21 19 26 — |
17 16 20 17 16 25 — |
Г. А. Соколов, изучавший строение дуги аорты и опубликовавший в 1961 и 1965 годах результаты своего исследования, сообщил, что в течение от 5 месяца внутриутробного развития до 80 лет жизни дуга аорты смещается каудально – дуга начинается на уровне 2-го – 3-го позвонков, место отхождения левой подключичной артерии на один позвонок, тогда как начало отхождения первой межреберной артерии остается неизменным. Согласно ряду авторов процесс смещения дуги аорты происходит благодаря ее вращению по оси, проекция которой находится в промежутке между устьями левой подключичной и первой левой межреберной артерии. Наивысшая точка дуги аорты с возрастом перемещается от ее начала к конечному отделу. У плода она находится на уровне устья плече-головного ствола, у людей старше 50 лет – на уровне начала левой подключичной артерии.
А. Соколов, изучавший строение дуги аорты и опубликовавший в 1961 и 1965 годах результаты своего исследования, сообщил, что в течение от 5 месяца внутриутробного развития до 80 лет жизни дуга аорты смещается каудально – дуга начинается на уровне 2-го – 3-го позвонков, место отхождения левой подключичной артерии на один позвонок, тогда как начало отхождения первой межреберной артерии остается неизменным. Согласно ряду авторов процесс смещения дуги аорты происходит благодаря ее вращению по оси, проекция которой находится в промежутке между устьями левой подключичной и первой левой межреберной артерии. Наивысшая точка дуги аорты с возрастом перемещается от ее начала к конечному отделу. У плода она находится на уровне устья плече-головного ствола, у людей старше 50 лет – на уровне начала левой подключичной артерии.
Варианты строения дуги аорты представлены на рисунке №1.
Если проследить динамику в соответствии отношения к яремной вырезке – в возрасте до 25 лет наивысшая точка дуги аорты удаляется от горизонтальной плоскости проведенной через верхний край яремной вырезки, а после 25 лет приближается к этой горизонтали. После 50 лет она располагается практически на уровне яремной горизонтали, а иногда и выше ее. Г.А. Соколов выделил три основные формы дуги аорты:
- Нисходящую – наибольший изгиб дуги аорты приходится на начало ее среднего изгиба, на остальном протяжении аорты как бы расправляется и плавно переходит в нисходящую аорту,
- Равномерно изогнутую – аорта плавно переходит сначала в дугу, затем в нисходящую,
- Восходящую – место наибольшего изгиба дуги аорты приходится на начало левой подключичной артерии или на дистальную часть дуги.
Нисходящая форма как правило встречается у плода и новорожденных, равномерно изогнутая у плода и взрослых до 50 лет, восходящая после 50 лет (табл. 2).
Таблица 2. Отношение крупных сосудов к яремной вырезке.
| Название сосуда | Отношение к яремной вырезке в % | ||
| Выше | На уровне | Ниже | |
| Дуга аорты Левая плечеголовная вена Дуга аорты и левая плечеголовная вена |
35/3,3 51/15 40/3 |
12/5,7 15/19 -/- |
53/91 34/66 60/97 |
Как правило дуга аорты находится на высоте ThIII и ThIV, смещаясь вверх в плоть до межпозвоночного хряща между ThI и ThII, а в каудальном направлении до хряща ThV и ThVI. Доказано, что чем старше человек, тем ниже располагается дуга аорты. Так, согласно Abachi (1928 год), в возрасте 25-30 лет дуга аорты располагается на высоте ThIII, в возрасте 40-55 лет – на высоте межпозвоночного хряща между ThIV и на уровне ThIV и ThV – в более старшем возрасте.
Высота верхней полуокружности дуги аорты зависти от ширины верхнего отверстия грудной клетки. Так, согласно В.Н. Шевкуненко, при узком верхнем отверстии грудной клетки дуга аорты стоит высоко, проецируясь на рукоятку грудины. При широком отверстии дуга проецируется ниже, на уровне 2-го позвонка.
ОСНОВНЫЕ ВЕТВИ ДУГИ АОРТЫ
Одновременно с изменением расположения высоты стояния дуги, изменяются и углы отхождения сосудов. Угол плечеголовного ствола и левой общей сонной артерии в процессе развития уменьшается – у плода и новорожденных этот угол прямой или тупой, а после 40-50 лет острый. Угол отхождения левой подключичной артерии с возрастом уменьшается, у плода и новорожденных он развернутый (тупой), у людей после 50 лет он меньше прямого, достигая 60-85°.
По данным М.М. Павловой, опубликованным в 1965 году, над яремной вырезкой по средней линии могут проецироваться левая плечеголовная вена (более чем в 1/3 случаев), дуга аорты и артерия анонима (плечеголовной ствол) (в 1/3 случаев), в редких случаях сонноплечеголовной ствол.
У людей с длиной узкой грудной клеткой дуга аорты круто изогнута и находится в косо-сагитальной плоскости, общая ширина сосудистого пучка составляет 2-3 см. У людей с широкой и короткой грудной клеткой дуга аорты уплощена и расположена фронтально, ветви дуги аорты отходят по дисперсному типу, ширина сосудистого пучка составляет 3-3,5 см.
Первой крупной ветвью дуги аорты является плечеголовной ствол, отходящий от дистального сегмента восходящей аорты.
Одной из первых отечественных анатомических работ, посвященных строению этой артерии, являются работы Р.Л. Герценберга, опубликовавшего результаты вскрытия более 300 трупов в 1930 году.
Хотя данное анатомическое образование является одним из наиболее стабильных, тем не менее возможен ряд анатомических вариантов его строения (согласно Р.Л. Герценбергу) (рис. 1).
Обычно от дуги аорты ветви отходят в следующей последовательности:
- плечеголовной ствол,
- левая общая сонная артерия,
- левая подключичная артерия.
Подобное строение отмечается у 83,3-84% людей. Однако возможны и различные варианты, так, Ш.Д. Джентаев с соавт. в 1960 году опубликовали интересное клиническое наблюдение у 3-х месячной девочки отхождение от дуги аорты пяти самостоятельных артерий:
- правая общая сонная артерия,
- левая общая сонная артерия,
- левая позвоночная артерия,
- левая подключичная артерия,
- правая подключичная артерия.
ОБЩАЯ СОННАЯ АРТЕРИЯ
Первые работы, посвященные хирургической анатомии внутренних сонных артерий, появились в 19 веке в работах И.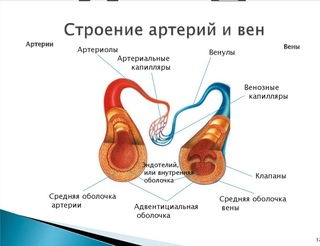 В. Буяльского (1828 год), Н.И. Пирогова (1832 год), И.Ф. Гильдебрандт (1942 год).
В. Буяльского (1828 год), Н.И. Пирогова (1832 год), И.Ф. Гильдебрандт (1942 год).
Угол отхожения правой общей сонной артерии от плечеголовного ствола, по данным В.В. Кованова, колеблется от 25 до 75°, а левой общей сонной артерии от дуги аорты от 85 до 110°, наиболее часто величена углов для правых сосудов составлял 45-50°, для левых 100-110°. В общей сонной артерии, как в правой, так и в левой, принято различать три отдела:
- от грудинно-ключичного сочленения до нижнего края верхнего брюшка лопаточно-подъязычной мышцы,
- от нижнего края лопаточно-подъязычной мышцы до места деления общей сонной артерии на наружную сонную артерию и внутреннюю сонную артерию,
- собственно место бифуркации общей сонной артерии.
Длина ствола общей сонной артерии колеблется в зависимости от расположения дуги аорты и плечеголовного ствола.
Таблица 3. Скелетотопия бифуркации общей сонной артерии по отношению к гортани и черепу.
| Уровень расположения бифуркации | Частота в % | ||
| В.В.Кованов, Т.И.Аникина | Г.А.Орлов, Л.М.Люснина | А.В.Вотрин | |
| Подъязычная кость | — | — | 29 |
| Между подъязычной костью и щитовидным хрящем | — | — | 16,5 |
| Верхний край щитовидного хряща | 50 | 9 | 54,5 |
| Середина щитовидного хряща | 30 | 80 | — |
| Нижний край щитовидного хряща | 19 | 11 | — |
| Между щитовидным и перстневидным хрящами | 1 | — | — |
Естественно не следует забывать, что большую роль играет методика проведения исследования. Разница в длине правой и левой общих сонных артерий составляет примерно 2,5-3 см, т.е. длину плечеголовного ствола. Длина правой общей сонной артерии составляет 6-13 см, левой 9-16 см.
Разница в длине правой и левой общих сонных артерий составляет примерно 2,5-3 см, т.е. длину плечеголовного ствола. Длина правой общей сонной артерии составляет 6-13 см, левой 9-16 см.
Наибольшая длина встречается у мужчин в возрасте от 25 до 44 лет и у женщин в возрасте от 17 до 24 лет.
Таблица 4. Склетотопия бифуркации общей сонной артерии по отношению к шейным позвонкам.
| Уровень | Частота в % | |||||||
| Abachi | Lie | Krayen- buhl | Г.А. Орлов | А.В. Вотрин | ||||
| Справа | Слева | |||||||
| М | Ж | М | Ж | |||||
| Шейный позвонок CI CII Межпоз-воночный хрящ между CII – СIII CIII CIV CV CVI |
— 4 7 24 37 9 — |
— — 4 11 4 — — |
— 3 10 28 30 6 1 |
— 1 5 9 6 1 — |
— 1,4 — 40 40 18,6 — |
0,3 3,8 — 34,4 48,1 13,2 0,2 |
— 8,7 — 80,3 11 — — |
— — 16,5 29 54,5 — — |
Диаметр общей сонной артерии по данным И. В. Голубева и В.В. Кованова у детей разного возраста колеблется от 3 до 6 мм, у взрослых от 9 до 14 мм. Б.В. Петровский представил собственные данные, согласно которым диаметр общей сонной артерии в месте бифуркации составляет от 1 до 1,5 см. Г.В. Барбачук установил, что диаметр сонных артерий с возрастом увеличивается.
В. Голубева и В.В. Кованова у детей разного возраста колеблется от 3 до 6 мм, у взрослых от 9 до 14 мм. Б.В. Петровский представил собственные данные, согласно которым диаметр общей сонной артерии в месте бифуркации составляет от 1 до 1,5 см. Г.В. Барбачук установил, что диаметр сонных артерий с возрастом увеличивается.
Типичным местом расположения атеросклеротической бляшки и основной точкой интереса хирургов является бифуркация общей сонной артерии и начальные отделы внутренней сонной артерии. Хотя половые признаки не являются определяющим фактором расположения бифуркации общей сонной артерии, по мнению П.И. Морозова, у женщин бифуркация расположена несколько ниже, чем у мужчин.
Abachi нашел, что бифуркация правой общей сонной артерии расположена выше левой в 18,4% случаев, бифуркация левой общей сонной артерии выше правой в 24,1% случаев и на одном уровне расположение бифуркаций автор наблюдал в 57,4% случаев.
Принято считать, что с возрастом бифуркация опускается вниз.
Форма бифуркации может быть разнообразно (рис. 2). Угол наклона отхождения внутренней сонной артерии может достигать 80°, при это артерия S-образно изгибается в наружную сторону, вплоть до образования поной петли.
НАРУЖНАЯ СОННАЯ АРТЕРИЯ
В наружной сонной артерии различают два основных отдела:
- от бифуркации общей сонной артерии до заднего брюшка двубрюшной и шилоподъязычной мышцы,
- от указанной мышцы до уровня деления наружной сонной артерии на ее конечные ветви – верхнечелюстную и поверхностную височную артерию (последняя является арией донором при формировании экстра-интракраниального микроанастомоза).
На своем протяжении наружная сонная артерия (в отличие от внутренней сонной артерии) имеет несколько ветвей, принимающих участие в кровоснабжении головы и шеи (рис. 3).
Хирургическая анатомия первого отдела наружной сонной артерии определяется строением бифуркации общей сонной артерии. Наружная сонная артерия может располагаться над, под или позади внутренней сонной артерии, что может создать определенные трудности при проведении оперативного вмешательства на первом сегменте наружной сонной артерии (например, при ее пластике как первого этапа подготовки донорской области перед формированием экстра-интракраниального микроанастомоза).
Наружная сонная артерия может располагаться над, под или позади внутренней сонной артерии, что может создать определенные трудности при проведении оперативного вмешательства на первом сегменте наружной сонной артерии (например, при ее пластике как первого этапа подготовки донорской области перед формированием экстра-интракраниального микроанастомоза).
Крайне редко существует вариант при котором основной ствол наружной сонной артерии отсутствует. Такой вариант считается состоявшимся если основные ветви наружной сонной артерии отходят от общей сонной артерии, а собственно ствол данной артерии отсутствует. Подобный анатомический вариант еще в 1900 году описан отечественным исследователем М.А. Тихомировым.
Диаметр наружной сонной артерии составляет у детей от 2 до 5 мм, у взрослых от 5 до 12 мм.
Одной из наиболее хирургически важной ветвью наружной сонной артерии является поверхностная височная артерия. Данная артерия отходит от наружной сонной артерии в толще околоушной железы позади суставного отростка нижней челюсти. Ее диаметр у детей составляет 2 3 мм, у взрослых 3-4 мм. Длина артерии от a. Maxillaris до верхнего края козелка уха справа составляет 0,4-4,2 см, слева 0,5-4 см.
АНАСТОМОЗЫ ВЕТВЕЙ НАРУЖНОЙ СОННОЙ АРТЕРИИ
В организации коллатерального кровообращения при окклюзирующем поражении внутренней сонной артерии не малую роль играют ветви наружной сонной артерии, имеющие перетоки в систему внутренней сонной артерии. Принято выделять три основные коллатеральные пути:
- Средняя оболочечная артерия – одна из крупных ветвей верхнечелюстной артерии, попадает в интракраниальный отдел совместно с пятой парой черепно-мозговых нервов и разветвляется в поверхностном слое твердой мозговой оболочки,
- Нижнеглазничная артерия – попадает в череп через канал, расположенный в нижнем отделе глазницы, где отдает ветви к мышцам глазного яблока и анастомозирует с глазничной артерией,
- Угловая артерия – конечная ветвь лицевой артерии, имеющая анастомозы с системой глазничной артерии.

ВНУТРЕНЯЯ СОННАЯ АРТЕРИЯ
Внутренняя сонная артерия – основная артерия несущая кровь в интракраниаль-ные отделы черепа и кровоснабжающая головной мозг. Артерия начинается с бифуркации общей сонной артерии и до входа в череп не имеет ветвей. Первой ветвью внутренней сонной артерии является глазничная артерия, отходящая в интракраниальном сегменте.
По топографо-анатомическому положению принято выделять 4 отдела внутренней сонной артерии:
- шейный,
- канальный,
- пещеристый,
- внутричерепной.
Длина внутренней сонной артерии, от бифуркации до входа в череп, артерии составляет около 5,8 см, от бифуркации до угла нижней челюсти около 2,8 см, от бифуркации до заднего брюшка двубрюшной мышцы 2,7 см.
Диаметр артерии у детей составляет от 2 до 4 мм, у взрослых от 0,8 до 1,1 см.
Попадая в полость черепа внутренняя сонная артерия располагается в одноименном костном канале. Канал закладывается еще в внутриутробный период жизни и после рождения практически не изменяется, происходит лишь увеличение его размеров, утолщение стенок, округление наружного отверстия. Окончательное формирование канала заканчивается к 18-19 годам.
Длина отрезка внутренней сонной артерии в канале колеблется от 5 до 30 мм, составляя в среднем 10-15 мм.
Сегмент артерии, находящийся кпереди и кверху от пещеристой части кости, называется сифоном. Сифон внутренней сонной артерии может иметь различное анатомическое строение, знание которого важно, для исключения гипердиагностики поражения данного сегмента (рис. 4).
ВЕТВИ ВНУТРЕННЕЙ СОННОЙ АРТЕРИИ
Анатомические особенности строения ветвей внутренней сонной артерии имеют большое клиническое значение, т.к. именно из них формируется артериальный круг на основании мозга, так называемый виллизиев круг. Отклонение в строении виллизиева круга встречается не менее чем у 48% людей (следует помнить, что это не обязательно приводит к возникновению сосудистой мозговой недостаточности и эти данные являются результатом исследования многочисленного секционного материала).
Отклонение в строении виллизиева круга встречается не менее чем у 48% людей (следует помнить, что это не обязательно приводит к возникновению сосудистой мозговой недостаточности и эти данные являются результатом исследования многочисленного секционного материала).
Глазничная артерия.
Представляет собой основной путь коллатерального кровообращения, связующий систему наружной и внутренней сонной артерии. Примерно в 60% случаев эта артерия отходит от передне-медиальной, в 26,1% от задне-медиальной, в 13,9% от задне-латеральной поверхности изгиба сифона (по В.В. Кованову).
Диаметр артерии у детей составляет от 1 до 2,5 мм, у взрослых от 2 до 5 мм.
Задняя соединительная артерия.
Обеспечивает связь внутренней сонной артерии с задней мозговой артерией, являющейся ветвью основной артерии (основная артерия образуется в результате слияния двух позвоночных артерий и несет функцию кровоснабжения вертебро-базилярного бассейна).
В большинстве случаев задняя соединительная артерия отходит от внутренней сонной артерии в промежутке между глазничной и средней мозговой артериями. Диаметр этой артерии у детей составляет от 0,5 до 1,5 мм, у взрослых от 0,5 до 3 мм. По данным В.В.Кованова задняя соединительная артерия в 1,8% случаев отходит от средней мозговой артерии и в 2,6% случаев вообще отсутствует, причем ее отсутствие справа встречается чаше чем слева, отсутствие этой артерии с двух сторон встречается примерно в половину раз реже чем ее отсутствие справа. В результате отсутствия задней соединительной артерии артериальный круг на основании мозга в 2,6% случаев оказывается разомкнут. По данным Krayenbuhl и Yasargil только у 46% обнаруживается нормальная задняя соединительная артерия, в 29% случаев она широкая, в 23,9% узкими, 0,75% случаев они отсутствуют или удвоены с одной стороны, в 0,25% случаев с двух сторон.
Передняя мозговая артерия.
Отходит от внутренней сонной артерии под прямым, резе тупым углом. Ее диаметр у детей составляет от 0,5 до 3 мм, у взрослых от 0,5 до 5 мм. Ствол передней мозговой артерии до передней соединительной артерии имеет диаметр 0,1-0,3 мм, причем примерно в трети случаев отмечается асимметрия в размерах диаметров правой и левой артерии. Диаметр передней мозговой артерии может быть больше чем диаметр средней мозговой артерии, что встречается примерно в 5% случаев или равен ему, что встречается в 24% случаев. В большинстве случаев (71%) диаметр передней мозговой артерии меньше диаметра средней мозговой артерии.
Передняя соединительная артерия.
Является важным коллатеральным перетоком, соединяющим внутренние сонные артерии правого и левого полушарий. Длина ее составляет от 0,1 до 3 мм. Данная артерия может иметь различный вариант строения (таблица №5).
Таблица 5. Варианты строения передней соединительной артерии.
| Вариант артерии | Частота встречаемости по данным различных авторов (в %) |
|||
| И.В. Глубева | Adachi | Клейсс | Krayenbuhl и Yasargil |
|
| Удвоение U-образная V-образная Сетеобразная Узкая и длинная Короткая и широкая Отсутствует Нормальное строение |
6,0 — — 0,8 — — — 3,2 |
8,5 4,8 13,2 30,4 — — — 43,1 |
8,0 5,0 8,6 5,0 4,0 4,6 — 64,8 |
9,4 8,6 1,1 2,2 0,3 1,1 0,3 74,4 |
Средняя мозговая артерия.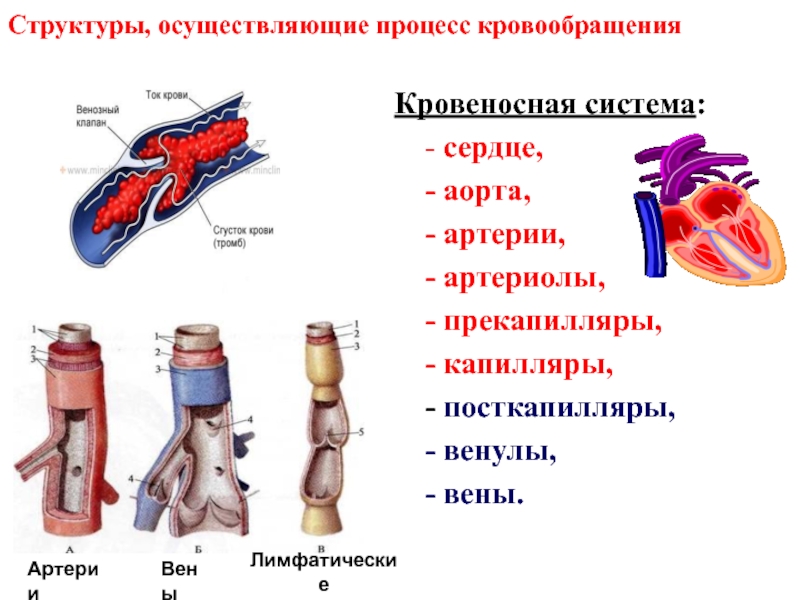
Крупнейшая ветвь внутренней сонной артерии, являющаяся ее продолжением в сильвиевой борозде. Данная артерия отходит от внутренней сонной артерии под острым углом и лишь в 15% случаев (по данным В.В.Кованова с соавт.) под прямым углом.
Диаметр средней мозговой артерии у детей составляет от 1,5 до 3 мм, у взрослых от 2 до 5 мм.
Топографо-анатомические принято выделять 4 сегмента средней мозговой артерии:
- Клиновидный – располагается вблизи бифуркации внутренней сонной артерии и имеет горизонтальное направление хода, его длинна составляет от 1,4 до 1,67 см, диаметр 3-5 мм
- Островковый – соответствует границе островка и основания мозга
- Подкрышковый – проходит в восходящем направлении в теменную область, от этой артерии отходит артерия угловой извилины мозга a. gyri angularis – наиболее типичная артерия реципиент при формировании экстра-интракраниального микроанастомоза
- Височный – конечный участок
Встречается несколько вариантов деления внутренней сонной артерии:
- Трифуркация – 25% случаев,
- Ложная бифуркация (от средней мозговой артерии отходит лобно-глазничная артерия) – 18,5% случаев.
Классификация и структура кровеносных сосудов
Кровеносные сосуды — это каналы или каналы, по которым кровь распределяется по тканям тела. Сосуды составляют две замкнутые системы трубок, которые начинаются и заканчиваются в сердце. Одна система, легочные сосуды, транспортирует кровь из правого желудочка в легкие и обратно в левое предсердие. Другая система, системные сосуды, переносит кровь из левого желудочка в ткани всех частей тела, а затем возвращает кровь в правое предсердие.По своей структуре и функции кровеносные сосуды делятся на артерии, капилляры или вены.
Артерии
Артерии отводят кровь от сердца. Легочные артерии транспортируют кровь с низким содержанием кислорода из правого желудочка в легкие. Системные артерии транспортируют насыщенную кислородом кровь из левого желудочка в ткани тела. Кровь перекачивается из желудочков в большие эластичные артерии, которые многократно разветвляются на все более мелкие артерии, пока в результате разветвления не образуются микроскопические артерии, называемые артериолами.Артериолы играют ключевую роль в регулировании кровотока в тканевых капиллярах. Около 10 процентов общего объема крови находится в системной артериальной системе в любой момент времени.
Легочные артерии транспортируют кровь с низким содержанием кислорода из правого желудочка в легкие. Системные артерии транспортируют насыщенную кислородом кровь из левого желудочка в ткани тела. Кровь перекачивается из желудочков в большие эластичные артерии, которые многократно разветвляются на все более мелкие артерии, пока в результате разветвления не образуются микроскопические артерии, называемые артериолами.Артериолы играют ключевую роль в регулировании кровотока в тканевых капиллярах. Около 10 процентов общего объема крови находится в системной артериальной системе в любой момент времени.
Стенка артерии состоит из трех слоев. Самый внутренний слой, внутренняя оболочка (также называемая внутренней оболочкой), представляет собой простой плоский эпителий, окруженный базальной мембраной из соединительной ткани с эластичными волокнами. Средний слой, tunica media, в основном состоит из гладких мышц и обычно является самым толстым слоем.Он не только обеспечивает поддержку сосуда, но и изменяет диаметр сосуда для регулирования кровотока и кровяного давления. Самый внешний слой, который прикрепляет сосуд к окружающей ткани, — это наружная оболочка или адвентициальная оболочка. Этот слой представляет собой соединительную ткань с различным количеством эластичных и коллагеновых волокон. Соединительная ткань в этом слое довольно плотная там, где она прилегает к среднему слою оболочки, но она меняется на рыхлую соединительную ткань около периферии сосуда.
Капилляры
Капилляры, самые маленькие и самые многочисленные из кровеносных сосудов, образуют соединение между сосудами, которые отводят кровь от сердца (артерии), и сосудами, возвращающими кровь к сердцу (вены).Основная функция капилляров — обмен веществ между кровью и тканевыми клетками.
Распределение капилляров зависит от метаболической активности тканей тела. Такие ткани, как скелетные мышцы, печень и почки, имеют обширные капиллярные сети, потому что они метаболически активны и требуют обильного поступления кислорода и питательных веществ. Другие ткани, такие как соединительная ткань, имеют меньшее количество капилляров. Эпидермис кожи, хрусталик и роговица глаза полностью лишены капиллярной сети.Около 5 процентов общего объема крови в любой момент времени находится в системных капиллярах. Еще 10 процентов находится в легких.
Другие ткани, такие как соединительная ткань, имеют меньшее количество капилляров. Эпидермис кожи, хрусталик и роговица глаза полностью лишены капиллярной сети.Около 5 процентов общего объема крови в любой момент времени находится в системных капиллярах. Еще 10 процентов находится в легких.
Гладкомышечные клетки в артериолах, где они разветвляются, образуя капилляры, регулируют кровоток из артериол в капилляры.
Жил
Вены несут кровь к сердцу. После того, как кровь проходит по капиллярам, она попадает в мельчайшие вены, называемые венулами. Из венул он течет во все более и более крупные вены, пока не достигнет сердца.В легочном контуре легочные вены транспортируют кровь из легких в левое предсердие сердца. Эта кровь имеет высокое содержание кислорода, потому что она только что насыщена кислородом в легких. Системные вены транспортируют кровь из тканей тела в правое предсердие сердца. Эта кровь имеет пониженное содержание кислорода, потому что кислород используется для метаболической активности в клетках ткани.
Стенки вен имеют те же три слоя, что и артерии. Хотя все слои присутствуют, гладких мышц и соединительной ткани меньше.Это делает стенки вен более тонкими, чем стенки артерий, что связано с тем, что кровь в венах имеет меньшее давление, чем в артериях. Поскольку стенки вен тоньше и менее жесткие, чем артерии, вены могут удерживать больше крови. Почти 70 процентов общего объема крови находится в венах в любой момент времени. В средних и крупных венах есть венозные клапаны, похожие на полулунные клапаны, связанные с сердцем, которые помогают поддерживать кровоток к сердцу. Венозные клапаны особенно важны в руках и ногах, поскольку они предотвращают обратный ток крови в ответ на силу тяжести.
Структура, функция и заболевание артерии
Что такое артерия?
Иллюстрация артериальной системы человеческого тела, изображенная стоя. Обратите внимание на перистую сеть кровеносных сосудов в левом и правом легких (рядом с сердцем).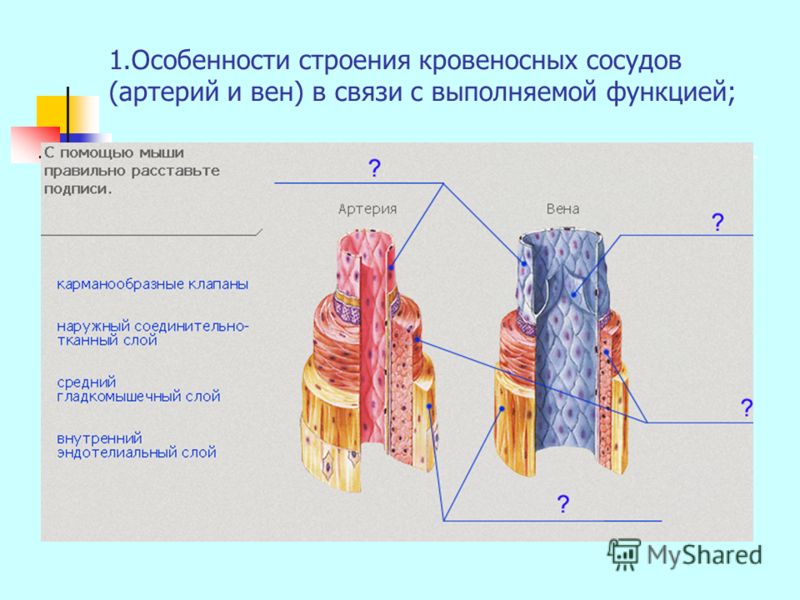 Артерии — это кровеносные сосуды, которые переносят богатую кислородом кровь к тканям тела.
ДЖОН БАВОСИ / Научная фотобиблиотека / Getty Images
Артерии — это кровеносные сосуды, которые переносят богатую кислородом кровь к тканям тела.
ДЖОН БАВОСИ / Научная фотобиблиотека / Getty ImagesАртерия — это эластичный кровеносный сосуд, по которому кровь отходит от сердца.Это противоположная функция вен, которые транспортируют кровь к сердцу. Артерии — это компоненты сердечно-сосудистой системы. Эта система обеспечивает циркуляцию питательных веществ и удаление отходов из клеток организма.
Существует два основных типа артерий: легочные артерии и системные артерии. Легочные артерии переносят кровь из сердца в легкие, где кровь забирает кислород. Затем богатая кислородом кровь возвращается в сердце через легочные вены. Системные артерии доставляют кровь к остальному телу. Аорта — главная системная артерия и самая большая артерия тела. Он берет начало в сердце и разветвляется на более мелкие артерии, которые снабжают кровью область головы (брахиоцефальную артерию), само сердце (коронарные артерии) и нижние области тела.
Самые маленькие артерии называются артериолами, и они играют жизненно важную роль в микроциркуляции. Микроциркуляция связана с циркуляцией крови от артериол к капиллярам и венулам (мельчайшим венам).В печени, селезенке и костном мозге вместо капилляров содержатся сосудистые структуры, называемые синусоидами. В этих структурах кровь течет от артериол к синусоидам и венулам.
Структура артерии
Строение артерии. MedicalRF.com/Getty ImagesСтенка артерии состоит из трех слоев:
- Tunica Adventitia (Externa) — прочное наружное покрытие артерий и вен. Он состоит из соединительной ткани, а также коллагеновых и эластичных волокон.Эти волокна позволяют артериям и венам растягиваться, чтобы предотвратить чрезмерное расширение из-за давления, которое оказывает на стенки кровоток.
- Tunica Media — средний слой стенок артерий и вен.
 Он состоит из гладких мышц и эластичных волокон. В артериях этот слой толще, чем в венах.
Он состоит из гладких мышц и эластичных волокон. В артериях этот слой толще, чем в венах. - Tunica Intima — внутренний слой артерий и вен. В артериях этот слой состоит из выстилки эластичной мембраны и гладкого эндотелия (особого типа эпителиальной ткани), покрытого эластичными тканями.
Стенка артерии расширяется и сжимается из-за давления крови, которое сердце перекачивает через артерии. Расширение и сокращение артерий или пульс совпадают с частотой сердечных сокращений. Сердцебиение генерируется сердечной проводимостью, чтобы вытеснить кровь из сердца и к остальному телу.
Болезни артерий
Атеросклероз — это затвердение артерий. На этом изображении показана артерия с разрезом для выявления отложений чумы, сужающих проход для кровотока, что иллюстрирует состояние атеросклероза.Science Picture Co / Getty Images
Заболевание артерий — заболевание сосудистой системы, поражающее артерии. Это заболевание может поражать различные части тела и включает артериальные заболевания, такие как ишемическая болезнь сердца (сердце), болезнь сонной артерии (шея и мозг), заболевание периферических артерий (ноги, руки и голова) и заболевание почечной артерии (почки). Артериальные заболевания возникают в результате атеросклероза или образования бляшек на стенках артерий. Эти жировые отложения сужают или блокируют артериальные каналы, что приводит к снижению кровотока и увеличивает вероятность образования тромба.Снижение кровотока означает, что ткани и органы тела не получают достаточного количества кислорода, что может привести к их отмиранию.
Артериальное заболевание может привести к сердечному приступу, ампутации, инсульту или смерти. Факторы риска развития артериальных заболеваний включают курение, высокое кровяное давление, высокий уровень холестерина, неправильное питание (с высоким содержанием жиров) и малоподвижный образ жизни. Предложения по снижению этих факторов риска включают здоровое питание, активный образ жизни и отказ от курения.
Смотри: Что такое кровеносная система?
Артерия | анатомия | Britannica
Артерия , в физиологии человека — любой из сосудов, которые, за одним исключением, переносят насыщенную кислородом кровь и питание от сердца к тканям тела.Исключение составляет легочная артерия, по которой обедненная кислородом кровь переносится в легкие для насыщения кислородом и удаления избытка углекислого газа ( см. малое кровообращение).
Поперечный разрез артерии.
Британская энциклопедия, Inc.Британская викторина
Человеческое тело
Возможно, вы знаете, что человеческий мозг состоит из двух половин, но какая часть человеческого тела состоит из крови? Проверьте обе половины своего разума в этой викторине по анатомии человека.
Артерии — это мышечные и эластичные трубки, которые должны транспортировать кровь под высоким давлением, создаваемым перекачивающим действием сердца. Пульс, который можно почувствовать над артерией, лежащей у поверхности кожи, возникает в результате попеременного расширения и сжатия артериальной стенки, когда бьющееся сердце заставляет кровь поступать в артериальную систему через аорту. Крупные артерии ответвляются от аорты и, в свою очередь, дают начало более мелким артериям до тех пор, пока не будет достигнут уровень самых мелких артерий или артериол.Нитевидные артериолы несут кровь к сетям микроскопических сосудов, называемых капиллярами, которые снабжают ткани питанием и кислородом и уносят углекислый газ и другие продукты метаболизма по венам.
Самая большая артерия — это аорта, которая выходит из левого желудочка сердца. Аорта на короткое время изгибается вверх, а затем продолжает спускаться к позвоночнику; артерии, которые снабжают кровью голову, шею и руки, выходят из этой дуги и идут вверх.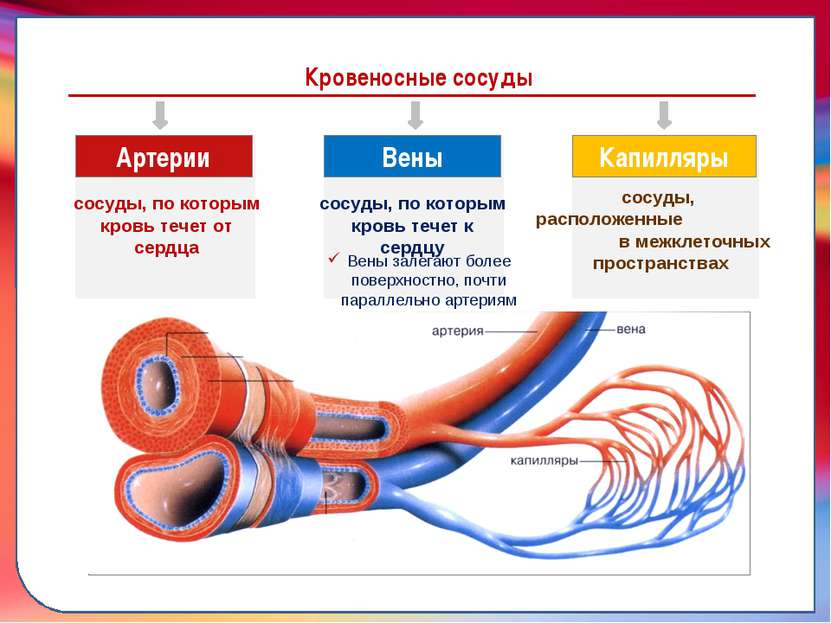 Спускаясь по позвоночнику, аорта дает начало другим важным артериям, которые снабжают кровью внутренние органы грудной клетки. Спустившись в брюшную полость, аорта делится на две терминальные ветви, каждая из которых снабжает кровью одну ногу.
Спускаясь по позвоночнику, аорта дает начало другим важным артериям, которые снабжают кровью внутренние органы грудной клетки. Спустившись в брюшную полость, аорта делится на две терминальные ветви, каждая из которых снабжает кровью одну ногу.
Каждая артерия, независимо от ее размера, имеет трехслойные стенки или оболочки. Самый внутренний слой, или tunica intima, состоит из подкладки, тонкой сети соединительной ткани и слоя эластичных волокон, связанных вместе мембраной, пронизанной множеством отверстий.Средняя оболочка, или средняя оболочка, состоит в основном из гладких (непроизвольных) мышечных клеток и эластических волокон, расположенных примерно спиральными слоями. Внешняя оболочка, или адвентициальная оболочка, представляет собой прочный слой, состоящий в основном из коллагеновых волокон, которые действуют как поддерживающий элемент. Крупные артерии структурно отличаются от артерий среднего размера тем, что они имеют гораздо более толстую среднюю оболочку и несколько более толстую адвентициальную оболочку. См. Также сердечно-сосудистая система.
Получите подписку Britannica Premium и получите доступ к эксклюзивному контенту.Подпишись сейчасартерий | BioNinja
Понимание:
• Артерии переносят кровь под высоким давлением от желудочков к тканям тела
• Артерии содержат мышечные клетки и эластичные волокна в стенках
Структура и функции
Функция артерий заключается в транспортировке крови с высоким давлением из желудочков сердца к тканям тела и легким
С этой целью артерии имеют специальную структуру, чтобы для выполнения этой задачи:
- У них узкий просвет (относительно толщины стенки) для поддержания высокого кровяного давления (~ 80 — 120 мм рт. ст.)
- У них толстая стенка, содержащая внешний слой коллагена, чтобы предотвратить разрыв артерии под высоким давлением
- Артериальная стенка также содержит внутренний слой мышечных и эластичных волокон, помогающих поддерживать пульсовый поток (он может сокращаться и растягиваться)
Структура типичной артерии
Понимание:
• Мышечные и эластичные волокна помогают поддерживать кровяное давление между циклами помпы
Поток крови
Кровь вытесняется из сердца при сокращении желудочков и течет по артериям повторяющимися скачками, называемыми импульсами
- Эта кровь течет под высоким давлением, и мышечные и эластичные волокна помогают поддерживать его.
 давление между насосами
давление между насосами
Мышечные волокна помогают сформировать жесткую артериальную стенку, которая способна выдерживать высокое кровяное давление без разрыва
- Мышечные волокна также могут сокращаться, чтобы сузить просвет, что увеличивает давление между насосами и помогает поддерживать кровяное давление в течение сердечного цикла
Эластичные волокна позволяют стенке артерии растягиваться и расширяться при прохождении импульса через просвет
- Давление, оказываемое на стенку артерии, возвращается в кровь когда артерия возвращается к своему нормальному размеру ( упругая отдача ) 90 052
- Эластичная отдача помогает продвигать кровь вперед по артерии, а также поддерживать артериальное давление между циклами помпы
Артериальный кровоток
Анатомия и функции коронарных артерий
Коронарные артерии снабжают кровью сердечную мышцу.Как и всем другим тканям в организме, сердечной мышце для функционирования нужна кровь, богатая кислородом. Также необходимо уносить обедненную кислородом кровь. Коронарные артерии охватывают сердце снаружи. Маленькие веточки впиваются в сердечную мышцу, чтобы нести кровь.
Какие бывают коронарные артерии?
Две основные коронарные артерии — это левая главная и правая коронарные артерии.
Левая главная коронарная артерия (LMCA). Левая главная коронарная артерия снабжает кровью левую сторону сердечной мышцы (левый желудочек и левое предсердие).Левая главная коронарная артерия делится на ветви:
Левая передняя нисходящая артерия ответвляется от левой коронарной артерии и снабжает кровью переднюю часть левой стороны сердца.
Огибающая артерия ответвляется от левой коронарной артерии и охватывает сердечную мышцу. Эта артерия снабжает кровью внешнюю и заднюю части сердца.

Правая коронарная артерия (ПКА).Правая коронарная артерия снабжает кровью правый желудочек, правое предсердие и узлы SA (синоатриальный) и AV (атриовентрикулярный), которые регулируют сердечный ритм. Правая коронарная артерия делится на более мелкие ветви, включая правую заднюю нисходящую артерию и острую маргинальную артерию. Вместе с левой передней нисходящей артерией правая коронарная артерия помогает снабжать кровью середину или перегородку сердца.
К меньшим ветвям коронарных артерий относятся: тупая маргинальная (OM), перегородочная перфорация (SP) и диагонали.
Почему важны коронарные артерии?
Поскольку коронарные артерии доставляют кровь к сердечной мышце, любое заболевание или заболевание коронарной артерии может иметь серьезные последствия из-за снижения притока кислорода и питательных веществ к сердечной мышце. Это может привести к сердечному приступу и, возможно, смерти. Атеросклероз (скопление бляшек на внутренней выстилке артерии, вызывающее ее сужение или закупорку) — наиболее частая причина сердечных заболеваний.
| Всегда несите кровь далеко от сердца | Всегда несите кровь к сердцу |
| Несите кровь, насыщенная кислородом, за исключением легочной артерии | eo8xrp3iy.0.0.0.1:0.1.0.$0.$2.$0.$2.$1.$1″> Всегда носите дезоксигенированную кровь, за исключением легочной вены |
| Переносите кровь под высоким давлением | Переносите кровь под низким или отрицательным давлением |
| Иметь толстые мускульные и эластичные стенки для перекачивания и вмещают кровь | Имеют тонкие стенки — имеют меньше мышечной ткани, чем артерии |
| Тип поддерживающей ткани, называемой соединительной тканью, обеспечивает прочность | Имеют меньше соединительной ткани, чем артерии |
| Канал в кровеносном сосуде, по которому течет кровь — люмен — узкий | H с широким просветом |
40.3B: Артерии, вены и капилляры
К кровеносным сосудам относятся артерии, капилляры и вены, которые отвечают за транспортировку крови по телу.
Задачи обучения
- Объяснять структуру артерий, вен и капилляров, а также то, как кровь течет по телу
Ключевые моменты
- Артерии отводят кровь от сердца; главная артерия — аорта.
- Более мелкие артерии, называемые артериолами, расходятся в капиллярные русла, которые содержат 10–100 капилляров, которые разветвляются между клетками и тканями тела.
- Капилляры выводят кровь из организма и обмениваются питательными веществами, отходами и кислородом с тканями на клеточном уровне.
- Вены — это кровеносные сосуды, по которым кровь возвращается к сердцу и отводится кровь от органов и конечностей.
- Капилляры имеют один слой клеток (эндотелиальная оболочка или внутренняя оболочка), где происходит диффузия и обмен веществ.
- Вены и артерии имеют еще две оболочки, которые окружают эндотелий: средняя оболочка состоит из гладких мышц, регулирующих кровоток, а внешняя оболочка — это соединительная ткань, поддерживающая кровеносные сосуды.
Ключевые термины
- расширение сосудов : расширение кровеносных сосудов
- Сужение сосудов : сужение кровеносного сосуда
- венула : малая вена, особенно та, которая соединяет капилляры с более крупной веной
Артерии, вены и капилляры
Кровь из сердца разносится по телу сложной сетью кровеносных сосудов. Артерии забирают кровь от сердца.Основная артерия — это аорта, которая разветвляется на другие крупные артерии, по которым кровь поступает к разным конечностям и органам. Эти основные артерии включают сонную артерию, по которой кровь поступает в мозг; плечевые артерии, по которым кровь идет к рукам; и грудная артерия, по которой кровь поступает в грудную клетку, а затем в печеночную, почечную и желудочную артерии для печени, почек и желудка соответственно. По подвздошной артерии кровь идет к нижним конечностям. Основные артерии расходятся на второстепенные артерии, а затем на более мелкие сосуды, называемые артериолами, чтобы глубже проникать в мышцы и органы тела.
Рисунок \ (\ PageIndex {1} \): Основные артерии и вены : кровь из сердца переносится по телу сложной сетью кровеносных сосудов. На этой диаграмме показаны основные артерии и вены человеческого тела.
На этой диаграмме показаны основные артерии и вены человеческого тела.Артериолы расходятся в капиллярные русла. Капиллярные русла содержат большое количество (от 10 до 100) капилляров, которые разветвляются между клетками и тканями тела. Капилляры — это трубки узкого диаметра, которые могут помещаться в эритроциты в однофайловые линии и являются местами для обмена питательными веществами, отходами и кислородом с тканями на клеточном уровне.Жидкость также проникает в интерстициальное пространство из капилляров. Капилляры снова сходятся в венулы, которые соединяются с второстепенными венами, которые соединяются с основными венами, по которым кровь с высоким содержанием углекислого газа возвращается к сердцу. По основным венам кровь отводится от тех же органов и конечностей, что и по основным артериям. Жидкость также возвращается к сердцу через лимфатическую систему.
Структура различных типов кровеносных сосудов отражает их функцию или слои. Есть три различных слоя, или туники, которые образуют стенки кровеносных сосудов.Внутренняя, внутренняя оболочка — это гладкая внутренняя выстилка из эндотелиальных клеток, которые контактируют с эритроцитами. Эта оболочка переходит в эндокард сердца. В отличие от вен и артерий, капилляры имеют только одну оболочку; этот единственный слой клеток является местом диффузии кислорода и углекислого газа между эндотелиальными клетками и эритроцитами, а также местом обмена посредством эндоцитоза и экзоцитоза. Движение материалов в месте расположения капилляров регулируется сужением сосудов, сужением кровеносных сосудов и расширением сосудов, расширением кровеносных сосудов; это важно для общей регуляции артериального давления.
Рисунок \ (\ PageIndex {1} \): Слои кровеносных сосудов : Артерии и вены состоят из трех слоев: внешней оболочки внешней оболочки, средней оболочки средней оболочки и внутренней оболочки внутренней оболочки. Капилляры состоят из одного слоя эпителиальных клеток, оболочки эндотелия (tunica intima).