Лечение колено прыгуна (бегуна) в Екатеринбурге
Колено прыгуна – это распространенная патология, которая часто возникают у людей, профессионально занимающихся спортом – у легкоатлетов, волейболистов, баскетболистов, бегунов. Заболевание характеризуется наличием воспаления в месте соприкосновения кости и соединительной ткани. По ощущениям оно напоминает обычное растяжение, поэтому спортсмены не придают ему назначение и не обеспечивают должное лечение. А это приводит к серьезным осложнениям и даже деформации сустава. Второе название этой болезни – тендинит надколенника.
Причины и симптомы тендинита надколенника
Связки надколенника могут страдать из-за частых и высоких прыжков. Заболевание развивается по таким причинам:
- повышенные интенсивные нагрузки на нижние конечности, мешающие полному восстановлению суставов;
- запущенные стадии артрита и артроза;
- искривление позвоночника;
- повреждения колена различного характера;
- растяжение мышц квадрицепса;
- неправильно подобранная обувь или регулярное хождение на каблуках;
- нехватка в организме необходимых микроэлементов и витаминов.
Распознать наличие заболевания бывает сложно, на начальных стадиях оно может никак не проявляться. Затем в собственной связке надколенника появляется боль, подобная той, что возникает при растяжении связок. В дальнейшем болевой синдром может усиливаться и появляться не только при нагрузках на суставы и связки, но и при нажатии на надколенник. Другие симптомы заболевания – отсутствие возможности полноценно сгибать разгибать колено, сопровождающееся жгучей болью, а также появление хруста.
Методы лечения
В нашей клиники в Екатеринбурге можно записаться на прием к врачу для проведения диагностики и выбора подходящего метода терапии заболевания. Метод лечения определяется стадией патологии. На 1-2 стадии выбираются консервативные методы лечения:
Наши врачи подберут профилактический курс для защиты суставов спортсменов от развития профессиональных заболеваний. Своевременно выявленный тендинит связки надколенника устраняется консервативными методами достаточно быстро.
Тендинит связки надколенника — Травмаорто
Анатомия
Мощная связка надколенника идет от надколенника («коленной чашечки») вниз и прикрепляется к бугристости большеберцовой кости. По своей биомеханической сути эта связка является продолжением сухожилия четырехглавой мышцы бедра, которая разгибает ногу в колене, поднимает выпрямленную ногу. Сухожилие четырехглавой мышцы бедра прикрепляется к верхней части надколеннника, а связка надколеннника начинается от его нижней части.
При движениях в коленном суставе надколенник начинает работать как блок, увеличивающий эффективность разгибательной силы четырехглавой мышцы бедра. Иногда связку надколеннника называют собственной связкой надколеннника.
Кровоснабжение связки надколенника осуществляется из поднадколенникового жирового тела (Тела Гоффа), а также из поддерживающих связок через анастомозы латеральной нижней коленной артерии.
По мере сгибания ноги в коленном суставе надколенник скользит по межмыщелковой борозде бедренной кости вверх, превращая связку надколенника в длинное плечо рычага. Наибольшие напряжение и деформацию испытывают точки прикрепления, а не средняя часть связки.
Наибольшие напряжение и деформацию испытывают точки прикрепления, а не средняя часть связки.
Тендинит — это воспаленние связки. Термин образовн от латинского слова tendo (сухожилие) и окончания itis, что означает воспаление. С филологической точки зрения воспаление связки надколенника нужно называть лигаментитом (от латинского слова ligamentum — связка), а не тендинитом. В настоящее время в литературе можно встретить как термин тендинит, так и лигаментит, причем встречаются они с примерно одинаковой частотой.
Причины
Тендинит связки надколенника бывает двух типов. Первый тип встречается у спортсменов или у молодых физически активных людей. В таком случае эту болезнь называют «коленом прыгуна» или болезнью Blazina по именни хирурга, предложившего термин «колено прыгуна» в 1973 году. Однако, конечно же, о тендините связки надколенника знали еще раньше, просто Blazina предложил удачное название болезни. Например, в 1963 году Maurizio описал связь воспаления связки надколенника с прыжковыми видами спорта. Изначально под «коленом прыгуна» понимали воспаление сваяызки надколенника только в месте ее прикрепления к надколеннику, но, хоть и реже, воспаление может возникать и в нижней части связки — в месте ее прикрепления к бугристости большеберцовой кости. Напомним, что при движениях наибольшие напряжение и деформацию испытывают точки прикрепления, а не средняя часть связки, что и объясняет возникновение воспаления именно в этих местах. В 1978 году Mariani и Roels предложили называть «коленом прыгуна» воспаление не только в верхней, но и в нижней части связки, поскольку эти состояния очень похожи по своим причинам, принципам развития и лечения, и различаются только лишь местом воспаления.
Изначально под «коленом прыгуна» понимали воспаление сваяызки надколенника только в месте ее прикрепления к надколеннику, но, хоть и реже, воспаление может возникать и в нижней части связки — в месте ее прикрепления к бугристости большеберцовой кости. Напомним, что при движениях наибольшие напряжение и деформацию испытывают точки прикрепления, а не средняя часть связки, что и объясняет возникновение воспаления именно в этих местах. В 1978 году Mariani и Roels предложили называть «коленом прыгуна» воспаление не только в верхней, но и в нижней части связки, поскольку эти состояния очень похожи по своим причинам, принципам развития и лечения, и различаются только лишь местом воспаления.
В 1986 году Ferretti объяснил причины возникновения колена прыгуна. В основе воспаления лежит многократное травмирование связки при нагрузке, что чаще встречается в прыжковых видах спорта (бег, волейбол, баскетбол, бокс), в велоспорте и в контактных единоборствах, где бывают кик-удары. Заболевание встречается в возрасте от 16 до 40 лет, причем немного чаще у мужчин. Способствовать возникновению воспаления может плоскостопие с пронацией стопы, так как при этом состоянии голень немного закручивается и натяжение связки увеличивается. Предполагалось, что возникновению заболевания способствуют позиция надколенника, Q-угол, взаимная ротация бедренной и большеберцовой костей и стабильность коленного сустава (об этих состояниях вы можете прочитать в статье, посвященной наклону и подвывиху надколенника), но научные исследования показали, что достоверной связи между этими факторами и тендинитом нет. Есть мнение о том, что тендиниту связки надколенника могут способствовать проблемы с четырехглавой мышцей и хамстринг-мышцами (так называемая ригидность мышц или tightness).
Способствовать возникновению воспаления может плоскостопие с пронацией стопы, так как при этом состоянии голень немного закручивается и натяжение связки увеличивается. Предполагалось, что возникновению заболевания способствуют позиция надколенника, Q-угол, взаимная ротация бедренной и большеберцовой костей и стабильность коленного сустава (об этих состояниях вы можете прочитать в статье, посвященной наклону и подвывиху надколенника), но научные исследования показали, что достоверной связи между этими факторами и тендинитом нет. Есть мнение о том, что тендиниту связки надколенника могут способствовать проблемы с четырехглавой мышцей и хамстринг-мышцами (так называемая ригидность мышц или tightness).
Способствовать возникновению тендинита у спортсменов может резкое увеличение длительности, интенсивности и изменением методики тренировок.
Кроме того, воспалению связки надколенника может способствовать покрытие, на котором проходят тренировки или занятия спортом. Так, около более половины случаев заболевания возникают у людей, занимающихся спортом или тренировками на твердом покрытии. Конечно же, возникновению заболевания способствуют чрезмерно длительные тренировки. Важен угол сгибания в коленном суставе, при котором возникает нагрузка: более всего связка напряжена в амплитуде сгибания от 30 до 60 градусов. Таким образом, в группе риска оказываются все виды спорта, где происходят частые подпрыгивания и приземления, ускорения и торможения.
Конечно же, возникновению заболевания способствуют чрезмерно длительные тренировки. Важен угол сгибания в коленном суставе, при котором возникает нагрузка: более всего связка напряжена в амплитуде сгибания от 30 до 60 градусов. Таким образом, в группе риска оказываются все виды спорта, где происходят частые подпрыгивания и приземления, ускорения и торможения.
В середине 90-х годов прошлого века Johnson выдвинул предположение о том, что при сгибании под углом в 60 градусов связка может ущемляться нижним полюсом надколенника, доказав свою теорию несколькими примерами. Однако широгого и общепризнанного распространения эта теория не получила, и даже было обнаружено, что у спортсменов с длинным низким полюсом надколенника место этой костной патологии далеко не всегда соответствовало месту воспаления связки. Тем не менее, при хирургическом лечении по поводу хронического тендинита многие хирурги предпочитают резецировать, т.е. укорачивать нижний полюс надколенника.
Тендинит связки надколенника может возникнуть как осложнение после пластики передней крестообразной связки BTB-трансплантатом.
Хроническая нагрузка или даже перегрузка связки надколенника может привести к появлению микроразрывов, воспаления и, соответственно, боли.
Иногда тендинит связки надколенника или «колено прыгуна» называют болезнью Sinding-Larsеn-Johansson-Smillie, однако это не совсем верно. На самом деле болезнь Sinding-Larsеn-Johansson-Smillie встречается только у подростков и связана с костной незрелостью нижнего полюса надколенника. По своей природе она очень похожа на болезнь Осуд-Шляттера (Osgood-Schlatter).
Второй тип тендинита связки надколенника возникает не у спортсменов, а у обычных людей, как правило в возрасте старше 40 лет. С возрастом в сухожилии накапливаютися дегенеративные изменения (связка «стареет») и она уже не может противостоять нагрузкам столь же успешно, как и раньше. Соответственно, возникают микроразрывы и воспаление.
Гистологические исследования (изучение тканей под микроскопом) показали, что при тендините имеются классические признаки сидрома перегрузки, заключающиеся в наличие двух взаимосвязанных процессов: дегенерации (процесс «ослабления», «старения» связки, проявляющийся мукоидной и миксоматозной перестройкой, фибриноидным некрозом и образованием псевдокист) и регенерации (процесс «восстановления» связки, проявляющийся прорастанием новых кровеносных сосудов, повышенной клеточностью и ангиофибробластозом). При этом признаков острого воспаления в связке нет. Эти изменения имеют место при обоих типах тендинита: при «колене прыгуна» и при дегенеративном тендините.
При этом признаков острого воспаления в связке нет. Эти изменения имеют место при обоих типах тендинита: при «колене прыгуна» и при дегенеративном тендините.
Обычно тендинит связки надколенника развивается только на одной ноге, как правило толчковой, но бывают случаи двустороннего тендинита. Возникновению тендинита способствуют системные заболевания, ослабляющие соединительную ткань (например, ревматоидный артрит, сахарный диабет, хроническая почечная недостаточность, системная красная волчанка и др.) и длительный прием глюкокортикоидов.
Классификация (предложена Blazina в 1973 году, доработана Roels в 1978 году)
— 1 стадия: боль возникает только после спортивной нагрузки;
— 2 стадия: боль и/или дискомфорт возникают до и после спортивной нагрузки;
— 3 стадия: боль возникает во время и после нагрузки;
— 4 стадия: разрыв связки надколенника.
Конечно же, воспалительные изменения в связке сопровождаеются снижением ее механической прочности, что может привести к полному или частичному разрыву связки надколенника.
Симптомы
Обычно больные жалуются на боль в области нижней части надколенника, то есть в месте прикрепления связки. Кроме того, боль может возникать и в месте фиксации связки к бугристости большеберцовой кости, хотя этот симптом встречается реже. На ранних стадиях характерна боль после физической нагрузки. При прогрессировании или хронизации заболевания возможна боль во время и до нагрузки. Обычно боль тупая, локализована по ходу связки или слегка по бокам от нее. При прогрессирующем тендините во время нагрузки могут возникать приступы более интенсивной боли.
Заболевание помимо боли может проявляться скованностью, напряжением или слабостью разгибания в коленном суставе.
Важную роль в диагностике имеет осмотр врача. Поверхностное расположение связки надколенника, включая места ее прикрепления к надколеннику и к большеберцовой кости, упрощает осмотр. При тщательном осмотре обычно без труда удается обнаружить типичные симптомы. Характерна болезненность при прощупывании в области прикрепления связки к надколеннику. Часто процесс локализован в глубоких отделах связки, прилежащих к суставу, в таких случаях болезненность возникает при глубоком надавливании на связку. В некоторых случаях отмечают болезненность и отек по ходу всей связки, что указывает на перитендинит или тендовагинит, т.е. состояния, при котором воспаление сосредоточено не только в связки, но и в ее оболочках.
Часто процесс локализован в глубоких отделах связки, прилежащих к суставу, в таких случаях болезненность возникает при глубоком надавливании на связку. В некоторых случаях отмечают болезненность и отек по ходу всей связки, что указывает на перитендинит или тендовагинит, т.е. состояния, при котором воспаление сосредоточено не только в связки, но и в ее оболочках.
Боль усиливается при разгибании коленного сустава с сопротивлением и при надавливании на надколенник. Аналогичная картина боли может встречаться и при частичных или полных разрывах сухожилия четырехглавой мышцы бедра и связки надколенника. У юных спортсменов следует исключить также остеохондропатию нижней части надколенника (болезнь Sinding-Larsеn-Johansson-Smillie) и бугристости большеберцовой кости (болезнь Осуд-Шляттера (Osgood-Schlatter).
Передняя боль в коленном суставе может возникать не только при тендините связки надколенника, поэтому врач должен исключать и другие причины болей в коленном суставе.
Для уточнения диагноза помимо осмотра врач может назначить рентгенограммы в прямой и боковой проекциях. Рентгенограммы помогут выявить возможные усталостные или отрывные переломы, а также возможное обызвествление (окостенение) внутри связки. В случае обнаружения обызвествления связки надколенника или при обнаружении других костных проблем может потребоваться компьютерная томография.
Рентгенограммы помогут выявить возможные усталостные или отрывные переломы, а также возможное обызвествление (окостенение) внутри связки. В случае обнаружения обызвествления связки надколенника или при обнаружении других костных проблем может потребоваться компьютерная томография.
Иногда для того, чтобы исключить другие причины болей в коленном суставе, например, боль при повреждениях и разрывах менисков, особенно передних отделов, может быть полезной магнитно-резонансная томография (МРТ), которая позволяет увидеть мягкие ткани (мениски, связки, сухожилия, хрящ, мышцы и т.д.). При тендините связки надколенника на МРТ часто обнаруживают усиление сигнала в области нижнего полюса надколенника и в самой связке, однако интенсивность сигнала не всегда соответствует выраженности симптомов. В ряде случаев при тендиниите на МРТ связка может быть утолщена.
Магнитно резонансная томограмма при тендините надколенника. Сама связка (темный тяж от надколенника к бугристости большеберцовой кости) в месте прикрепления к надколенникуимеет участок усиленного сигнала (отмечено красной стрелкой). Сама связка утолщена.
Сама связка утолщена.Благодаря поверхностному расположению связка надколенника доступна для УЗИ. Опытный врач может обнаружить утолщение связки, дегенеративные изменения, а также частичные и полные разрывы. В стадии регенерации на УЗИ с допплеровскими датчиками может быть зарегистрировано усиление кровотока.
Лечение
Консервативное лечение. Лечение тендинита связки надколенника зависит от стадии заболевания. Первая и вторая стадии, как правило, хорошо поддаются консервативному, т.е. безоперационному лечению. Оно включает в себя изменение режима тренировок, компрессы со льдом, короткий курс противовоспалительных препаратов (индометацин, ортофен и т.д.), которые облегчают симптомы, однако нет данных, подтверждающих, что эти препараты влияют на развитие тендинита. Противовоспалительные средства следует с осторожностью использовать у пожилых больных и не следует применять при сопутствующих заболеваниях желудочно-кишечного тракта.
Местные инъекции глюкокортикоидов (кеналог, дипроспан, гидрокортизон) при тендините связки надколенника не рекомендуются из-за возможной атрофии связки и ее последующего разрыва.
Важную роль в лечении тендинита первой и второй стадии играют физические упражнения, направленные на укрепление и растягивание четырехглавой мышцы бедра, что позволяет постепенно вернуться к спортивным занятиям, однако это может занять от нескольких недель до нескольких месяцев.
После того, как в результате стретч упраженений и модификации тренировок, нагрузок пройдет острый период боли, целесообразно добавить к упражнениям приседания на наклонной поврехности — на сквате.
Приседания на сквате с отягощением — элемент реабилитации профессиональных спортсменовПомимо упражнений может быть весьма эффективным тейпирование — прикленивание на колено специальных лент, которые разгружают сваязку надколенника. Тейпирование – это особый раздел спортивной травматологии. Суть тейпирования сводится к тому, что наклеивается специальная спортивная лента – тейп, которая разгружает связку надколенника. Если тейп недоступен, то можно использовать широкий лейкопластырь, например фирмы Hartmann.
Разгрузка связки надколенника тейпом может осуществляться путем наклейки тейпа поперек связки, по бокам от нее, крестообразно с фиксацией длинных концов тейпа сверху или снизу. Тейп можно наклеить и вдоль связки с фиксацией тейпа ниже нормального места прикрепления связки к бугричстости большеберцовой кости. Конечно же, возможны и комбинации способов тейпирования
Тейпирование поперек — самый простой способ разгрузить связку надколенника. Тейп приклеивается с умеренным усилиемСлева — тейпирование по бокам с помощью тейпа специальной формы. Справа — комбингированное тейпирование. Есть поперечные, крестообразные и продольные ленты. Обратите внимание на ленту, спускающуюся вниз вдоль пережнего края большеберцовой кости.Классический вариант комбинированного тейпирование, сочетающиего в себе поперечную и крестообразные ленты.Аналогичным тейпированию является лечение тендинита связки надколенника с помощью ортеза, который затягивается поперек связки (а не поперек надколенника). Ортез разгружает связку и помогает облегчить симптомы тендинита. Существует много производителей таких ортезов, но мы считаем предпочтительными те ортезы, которые имеют на своей внутренней поверхности, контактирующей с кожей, покрывающей связку надколенника, силиконовую подушечку.
Существует много производителей таких ортезов, но мы считаем предпочтительными те ортезы, которые имеют на своей внутренней поверхности, контактирующей с кожей, покрывающей связку надколенника, силиконовую подушечку.
В любом случае следует избегать быстрых резких движений и прыжков. На третьей стадии лечение начинают также, как и на более ранних стадиях. При разрыве связки (4 стадия тендинита), конечно же, требуется операция.
Хирургическое лечение. При упорном течении тендинита связки надколенника, сохранении болей несмотря на адекватное лечение может потребоваться операция. Проводят артроскопическое (через проколы по 1-2 сантиметра) или открытое (через традиционный разрез) удаление хронически измененных тканей, обычно в области верхушки надколенника. Выбор артроскопической или традиционной открытой операции обусловлен тем, какие участки связки повреждены. Если есть костный нарост на надколеннике, приводящий к импинджементу (ущемлению связки), то его возможно удалить артроскопически.![]() Если в самой связке образовались кисты, другие объемные изменения, то исправить их можно только с помощью открытой операции. Кроме удаления измененных участков связки в большинстве случаев при операции выполняют кюретаж (выскабливание) нижней части надколенника чтобы вызвать репарацию тканей (процесс восстановления) через воспаление. Иногда дополнительно выполняют частичное иссечение связки, широкое иссечение с повторной фиксацией остатков связки и множественные продольные тенотомии (насечки на связке). Однако любая из этих операций чревата разрывом связки в дальнейшем. На 4 стадии вовремя проведенная хирургическая реконструкция связки позволяет восстановить силу четырехглавой мышцы и объем движений и вернуться к прежнему уровню активности, а промедление в несколько недель значительно снижает силу четырехглавой мышцы бедра.
Если в самой связке образовались кисты, другие объемные изменения, то исправить их можно только с помощью открытой операции. Кроме удаления измененных участков связки в большинстве случаев при операции выполняют кюретаж (выскабливание) нижней части надколенника чтобы вызвать репарацию тканей (процесс восстановления) через воспаление. Иногда дополнительно выполняют частичное иссечение связки, широкое иссечение с повторной фиксацией остатков связки и множественные продольные тенотомии (насечки на связке). Однако любая из этих операций чревата разрывом связки в дальнейшем. На 4 стадии вовремя проведенная хирургическая реконструкция связки позволяет восстановить силу четырехглавой мышцы и объем движений и вернуться к прежнему уровню активности, а промедление в несколько недель значительно снижает силу четырехглавой мышцы бедра.
Многие хирурги при операциях по поводу хронического тендинита предпочитают всегда резецировать, т.е. укорачивать нижний полюс надколенника, предполагая, что импинджемент (ущемление) связки надколенника при тендините есть всегда.
Элементами операции могут быть частичная резекция (удаление) жирового тела Гоффа, перенос места прикрепляния связки надколенника при нарушении оси,
Прогноз
Независимо от способа лечения для возвращения в спорт и профилактики рецидива основополагающее значение имеет реабилитация. После отдыха и изменения режима тренировок следует постепенно наращивать тонус четырехглавой мышцы. Четырехэтапная программа включает статическое растягивание задней группы мышц бедра, четырехглавой мышцы, упражнения на эксцентрическое растягивание с прикладыванием льда после растягивания. Упражнения, характерные для конкретного вида спорта, вводят постепенно, по мере увеличения силы и гибкости четырехглавой мышцы. Вернуться к прежним нагрузкам разрешают после восстановления объема движений, увеличения силы статического сокращения четырехглавой мышцы как минимум до 90% исходной и при отсутствии боли или дискомфорта во время занятий.
Осложнения
Тендинит связки надколенника, как правило имеет благоприятный прогноз при адекватном лечении и реабилитации. Принесоблюдении правил лечения возможен уже упоминавшийся разрыв связки надколенника, который требует скорейшей операции.
Редко встречатеся такое осложнение как обызвествление (окостенение) внутри связки надколенника на фоне хронического воспаления в ней. Такое состояние тоже может потребовать операции по удалению обызвествленных участков связки с пластикой (укреплением) синтетическими или другими материалами (сухожилиями из других участков тела и т.д.).
Оссификация связки надколенника — участки окостенения связки надколенника отмечены рыжими стрелками (клинические наблюдения H. Matsumoto, M. Kawakubo, T. Otani, K. Fujikawa. В данном случае оссификация возникла после трнавмыCтатья предназначена исключительно для всестороннего информирования о заболевании и о тактике его лечения. Помните, что самолечение может навредить Вашему здоровью. Обратитесь к врачу.
При написании статьи использовалась литература:
Panni AS et al: Patellar tendinopathy in athletes: outcome of operative and nonoperative management.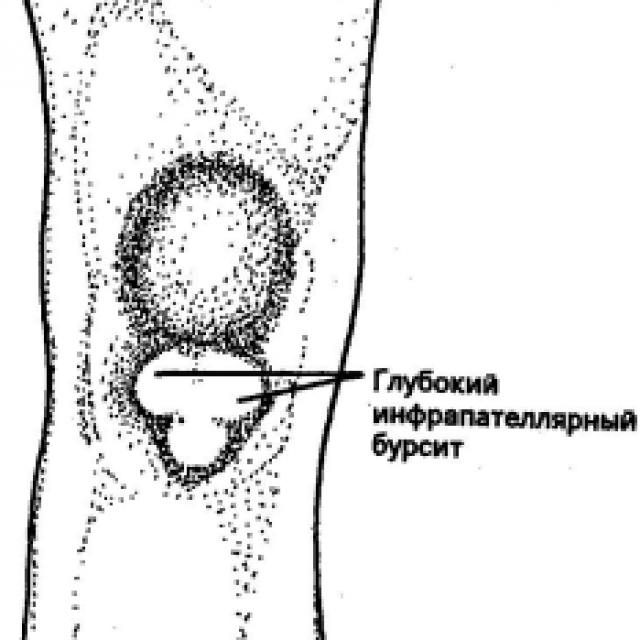 Am J Sports Med 2000;28:392.
Am J Sports Med 2000;28:392.
Peers KH et al: Cross-sectional outcome analysis of athletes with chronic patellar tendinopathy treated surgically and by extracorporeal shock wave therapy. Clin J Sport Med 2003; 13:79.
Warden SJ, Brukner P: Patellar tendinopathy. Clin J Sport Med 2003;22(4):743.
Matsumoto, M. Kawakubo, T. Otani, K. Fujikawa. Extensive post-traumatic ossification of thepatellar tendonA REPORT OF TWO CASES. From Keio University and the National Defence Medical College, Tokyo, Japan
Травмирование колена в волейболе
«Колено прыгуна» — тендинит связки надколенника
Травмы колена – едва ли не самые частые у волейболистов. Они могут быть острые и усталостные, вторые – более частые. Самая распространенная усталостная травма колена у волейболистов – тендинит надколенной связки, которую еще называют «коленом прыгуна». Она характеризуется вначале болью на инсерционном участке или в четырехглавом сухожилии в районе верхнего или у нижнего полюса надколенника, как вариант – в районе бугристости большеберцовой кости (см. рисунок). Затем появляется настойчивая сильная боль, которая является причиной прекратить спортивные занятия, иначе может произойти полный разрыв надколенного сухожилия. При «колене прыгуна» боль может возникнуть после физической активности, сразу с началом тренировки или сразу, но исчезнуть, как только мышцы разогреются.
рисунок). Затем появляется настойчивая сильная боль, которая является причиной прекратить спортивные занятия, иначе может произойти полный разрыв надколенного сухожилия. При «колене прыгуна» боль может возникнуть после физической активности, сразу с началом тренировки или сразу, но исчезнуть, как только мышцы разогреются.
«Колено прыгуна» наблюдается почти у половины мужчин-волейболистов. Причина – вырождающиеся явления, некоторая дегенерация, наличие микроскопических рубцов в тканях сухожилий, особенно там, где сухожилие соединяется с костью. Также среди причин возникновения заболевания можно назвать дезорганизацию нитей коллагена и изменение морфологии теноцитов, но до конца механизм возникновения тендинита до сих пор достоверно не известны.
У женщин «колено прыгуна» встречается значительно реже, кроме того, травма чаще возникает при игре в зале, чем на пляже на песке. Тендинит чаще возникает также чаще у тех спортсменов, которые играют в волейбол регулярно, не реже одного раза в неделю. Нередко встречается заболевание и при резком увеличении физической активности, например, при переходе от юниорского уровня игры к профессиональному с ежедневными тренировками. Некоторые эксперты считают, что «колено прыгуна» чаще встречаются у тех спортсменов, которые выше прыгают и затем более глубоко приседают при приземлении, таким образом, коленный сустав значительно сгибается. Кроме того, заболевание чаще встречаются у спортсменов с большей массой тела и объемами тела, вернее, отношениями объемов друг к другу.
Нередко встречается заболевание и при резком увеличении физической активности, например, при переходе от юниорского уровня игры к профессиональному с ежедневными тренировками. Некоторые эксперты считают, что «колено прыгуна» чаще встречаются у тех спортсменов, которые выше прыгают и затем более глубоко приседают при приземлении, таким образом, коленный сустав значительно сгибается. Кроме того, заболевание чаще встречаются у спортсменов с большей массой тела и объемами тела, вернее, отношениями объемов друг к другу.
Нормальная техника игры – это «правильная» координация противоположных мышц около сустава, при этом должен соблюдаться баланс между силой и растяжимостью мышц.
Ещё одно исследование этой проблемы показало, что «колено прыгуна» может быть вызвано дисбалансом ножных мышц-разгибателей. Чем чаще прыгает и приземляется спортсмен, тем больше увеличивается утомление в суставах из-за того, что коленные суставы начинают отводиться назад. Причина этого – возникающий дисбаланс силы и гибкости тех мышц, которые контролируют движения тазобедренных суставов, и этот дисбаланс проявлялось все сильнее по мере продолжения тренировок или игр.
Отведение коленного сустава назад во время игры или тренировки приводит к следующим проблемам. Это может быть латеральный сдвиг надколенника или деформация (чаще всего — растяжение) медиальных составляющих сустава, а также асимметричная нагрузка на сухожилие надколенника или четырехглавой мышцы, особенно на участках инсерции. Первое и второе скорее всего приведет к хондропатии и хондромаляции, третье – к развитию «колена прыгуна» в его классическом варианте.
Отводящая нагрузка на колено при прыжках и приземлениях может возникать не только в связи с неправильной техникой игры, но и в результате анатомических особенностей спортсмена – вальгуса заднего сектора стопы, варуса переднего ее сектора, а также чрезмерной пронации голеностопного сустава.
Как лечить травму «колена прыгуна»? Сначала необходимо консервативное лечение – обеспечение покоя и применение противовоспалительных препаратов. Отсутствие физической активности – это обязательное условие лечения, иначе болезнь перейдет в хроническую стадию, которая излечивается исключительно операционным путем.
Повреждение ПКС — передней крестообразной связки
Разрыв ПКС — передней крестообразной связки в волейболе встречается нечасто по сравнению с другими видами спорта. ПКС ограничивает собой смещение передней части большой берцовой кости и обеспечивает почти 85% общих усилий в коленном суставе. Плохая работа этой связки приводит к развитию деформирующего артроза, и спорсмен не может заниматься спортом на профессиональном уровне. Лечение – хирургического характера, и спортсмену после операции нельзя заниматься спортом не менее полугода — восьми месяцев.
Высокая частота волейбольных прыжков и приземлений может привести к травме передней крестообразной связки. Травмируются в одинаковой мере и женщины, и мужчины, хотя некоторые исследования говорят об ином распределении: примерно в 15% случаев травмируются мужчины против 85% женских травм. Если говорить о количестве травм ПКС в общем количестве волейбольных травм, то это 4% среди мужских травм и 8% среди женских.
Болезнь Осгуда-Шлаттера
У молодых спортсменов с их не до конца сформировавшейся костной системой, кости более податливы, хрящи более мягкие, а связки, наоборот, более мощные. Поэтому если какая-то нагрузка у взрослого спортсмена приведет к разрыву сухожилия или связки, то у юниора аналогичная нагрузка может вызвать перелом апофиза или эпифиза. Если лечение будет проведено неправильно, возникнет нарушение костного развития — болезнь Осгуда-Шлаттера. Это заболевание впервые было описано в самом начале 20-го столетия. Встречается оно чаще всего у мальчиков в возрасте от 11 до 15 лет. Причина – травма (разрыв) надколенной связки в той области, где связка крепится к бугристости большой берцовой кости. Симптомы заболевания – боль и некоторая локализованная отечность мягкой ткани.
Рентгеновский снимок показывает изменения в связке по-разному, и зависит это от возраста травмированного и от того, на какой стадии заболевание. Снимок следует делать в латеральной проекции, при этом конечность должна быть слегка вывернута вовнутрь. Снимок должен расшифровывать опытный врач, принимая во внимание структуру и степень окостенения бугристости большой берцовой кости. Снимок нужно делать несколько раз, через некоторые периоды времени. В тот период, когда бугристость еще полностью хрящевая, никаких изменений снимок может не выявить, но уже через пару недель снимок может показать участки окостенения или даже оторванный фрагмент. У более старших пациентов с уже образовавшимися центрами окостенения изменения можно увидеть сразу.
Когда болезнь переходит в хроническую стадию, отек мягких тканей уменьшится, те кусочки кости, которые претерпели изменения, могут несколько увеличиться в размерах – наступает фаза энходрального окостенения, как вариант – образуется мозоль. Оторвавшиеся фрагменты кости со временем могут соединяться друг с другом, а также прикрепиться к бугристости, которая также может увеличиваться в своих размерах и вызывать дискомфорт, а в особо тяжелых случаях – даже оторваться.
Лечение болезни должно подразумевать покой, ходьбу исключительно с использованием костылей, прикладывание льда, применение медикаментов против отеков или воспалений. Ещё до того, как симптомы заболевания исчезнут, должна быть начата программа полной реабилитации четырехглавой мышцы. Обычно к окончанию подросткового возраста заболевание обычно полностью и бесследно проходит. Однако особо тяжелые случаи заболевания требуют хирургического вмешательства. Могут быть и осложнения – не срастается бугристость большой берцовой кости, колено становится вогнутым, укорачивается надколенная связка, частные случаи – хондромаляция и подвывих надколенной связки.
Меры профилактики травмы колена
- Правильная разминка перед волейболом.
- Правильная техника. Спортсмену следует изменить технику прыжков и приземлений, чтобы нагрузка на связки надколенника была минимальной. Это может быть достигнуто уменьшением вальгусного напряжения на ноги во время прыжка, которое заключается в том, что спортсмен должен во время прыжка стараться держать ноги вместе. Во время приземлений после прыжка нужно стараться не приседать сильно.
- Правильная тренировка. На тренировке следует свести к минимуму отработку прыжков на твердом полу, при этом нагрузки, продолжительность и частоту тренировок нужно наращивать постепенно.
- Правильная реабилитация. Только после того, как последствия травмы пройдут полностью, спортсмен может приступать к тренировкам. Иначе есть вероятность, что избежать повторной травмы не удастся, кроме того, заработанный ранее тендинит может перейти в хроническую форму. Не стоит забывать и об особых упражнениях, которые способствуют укреплению связок надколенника.
- Правильный бандаж. Ведущие мировые реабилитологи советуют носить в реабилитационном периоде особые наколенники, снабженные специальным кольцом, хотя подробных исследований на эту тему проведено не было.
Профилактика волейбольных травм ПКС — передней крестообразной связки также имеет некоторые свои особенности. Для профилактики подобных травм спортсмен должен стараться после прыжка приземляться на согнутые в коленях ноги. В то же время запрещено сильно сгибать колени во избежание развития тендинита, чтобы приземление не заканчивалось глубоким присядом и перенапряжением надколенных связок. Это касается как игры в защите, так и атак.
Реабелитация после травмы колена олимпийского чемпиона. Видео
Советуем почитать
Журнал «Паразитология»
ISSN 0031-1847
Журнал «Паразитология» (“Parazitologiya” / “Parazitologiia” / “Parazitologiâ”) публикуется с января 1967 года, учрежден Отделением общей биологии Академии наук СССР. В настоящее время издается Российской академией наук и Отделением биологических наук РАН. Выпускается ООО ИКЦ «Академкнига».
«Паразитология» — первый и ведущий специализированный рецензируемый научный журнал паразитологической тематики, публикуемый в России. Выпускается 6 номеров журнала в год. Для статей, вышедших в 2020 году, среднее время от подачи до принятия к публикации составляет 99 дней.
Журнал «Паразитология» публикует статьи на русском и английском языке. Публикация в журнале бесплатна для авторов. DOI присваивается всем статьям с 2019 года.
Цель журнала «Паразитология» — способствовать развитию паразитологических исследований в России и в мире за счёт предоставления эффективной, качественной и современной платформы для коммуникации исследователей.
Тематику журнала составляет широкий спектр вопросов современной паразитологии, исключая узкие прикладные аспекты медицины и ветеринарии.
- Биологическое разнообразие, распространение и систематика. Описания новых видов могут быть опубликованы, если они включают какую-то дополнительную обобщающую информацию.
- Широкий спектр объектов: любые паразитические Metazoa, грибы и протисты; а также бактерии и вирусы — в случае, если работа имеет общепаразитологический характер.
- Морфологические исследования, расширяющие наши представления об устройстве и функционировании паразитических организмов.
- Экологическая паразитология, жизненные циклы и пути трансмиссии паразитов, филогеография.
- Функционирование паразитарных систем, особенности паразито-хозяинных отношений.
- Вопросы эволюции, коэволюции и филогении.
- Общие и фундаментальные вопросы паразитологии.
- Природно-очаговые трансмиссивные заболевания (с паразитологическим, а не медицинским или ветеринарным акцентом).
Индексирование
Журнал «Паразитология» включен в перечень ведущих рецензируемых научных журналов ВАК.
Редакционная коллегия работает над заявками на индексирование в Scopus, Web of Science Core Collection и Medline.
Планируемые области знаний по классификации Scopus:
- Immunology and Microbiology: Parasitology;
- Agricultural and Biological Sciences: Animal Science and Zoology;
- Agricultural and Biological Sciences: Insect Science;
- Veterinary: Veterinary (miscellaneous) / Medicine: Medicine (miscellaneous).
Архивирование
Журнал «Паразитология» обязуется сохранять все опубликованные статьи постоянно доступными в течение ближайших десятилетий. Сайт журнала содержит статьи, публикуемые с 1967 года. Задача издателя и редакции журнала заключается в обеспечении полного доступа ко всем новым принятым статьям.
Журнал «Паразитология» дополнительно размещает полнотекстовые статьи и метаданные опубликованных материалов в научной электронной библиотеке eLIBRARY.RU, которая обеспечивает сохранность материалов даже в том случае, если журнал прекращает свою деятельность.
Контактная информация
Адрес редакции:
Журнал «Паразитология»
Зоологический институт РАН
Университетская наб., д. 1, Санкт-Петербург, 199034, Россия
Электронная почта: [email protected]
Подписаться на email-рассылку содержания новых номеров журнала.
Лечение опорно-двигательного аппарата методом ударно-волновой терапии
Ударно-волновая терапия (УВТ) – новейшая методика в лечении опорно-двигательного аппарата. В основе метода лежит генерация ударной волны заданной частоты и давления, оказывающей разрушающее воздействие на патологические кальцинаты. УВТ так же стимулирует остеобласты – клетки, регулирующие заживление костной ткани, и фибропласты, способные регенерировать клетки соединительной ткани: сухожилий и связок.
Аппарат УВТ в ЛДЦ Биомедицина
Кабинет физиотерапии ЛДЦ Биомедицина оснащён новейшим аппаратом ударно-волновой терапии BTL-6000 SWT TOPLINE (Великобритания), позволяющим проводить эффективно лечить следующие заболевания:
- Плантарный фасциит (пяточная «шпора», подошвенный фасцит)
- Ахиллодиния, ахиллобурсит (боль в области ахиллова сухожилия)
- Пателлярная тендинопатия (колено «прыгуна»)
- Тендинит бицепса бедра
- Трохантерит, вертельный бурсит, «лампасный синдром» (боль в области тазобедренного сустава)
- Синдром приводящих мышц бедра (ARS-синдром, боль в паховой области)
- Плече-лопаточный периартроз, импиджмент синдром
- Эпикондилит наружный (латеральный) и внутренний (медиальный) («теннисный» локоть, локоть «гольфиста»)
- Хронические энтезопатии, внесуставные кальцификации
- Стимулирование восстановления мышц, мышечные растяжения
- Миофасциальный болевой синдром (болезненные мышечные уплотнения, триггерные точки, миогелозы)
- Остеоартроз суставов кистей и стоп I степени, hallux valgus
- Карпальный синдром (туннельная невропатия серединного нерва, боль и онемение на ладонной стороне запястья)
Интеллектуальный подбор программы для вашего диагноза
Особое внимание уделяется применению метода УВТ в спортивной медицине и в лечении травм, приобретённых при занятиях спортом и фитнесом, при хронических и острых болях мягких тканей.
Результаты доказывают эффективность лечения мышечных растяжений и значительное сокращение интервала лечения, позволяющее быстрее вернуться к занятиям.
Травмы колена в волейболе: причины, симптомы, профилактика
Самыми частыми повреждениями у волейболистов считаются травмы колена. Они могут быть и усталостные, и острые. Первый вид распространен среди профессионалов. Такая травма представляет собой тендинит надколенной связки. На профессиональном сленге она получила название «колено прыгуна».
Усталостная травма характеризуется болью в четырехглавом сухожилии надколенника или в его инерционном участке. Со временем боль усиливается, появляется серьезный дискомфорт. При возникновении данных симптомов необходимо немедленно прекратить любые физические и спортивные занятия. В противном случае велик риск полного разрыва сухожилия. Иногда боль может пройти после разогревания мышц на разминке, но это не должно вводить в заблуждение. Тендинит – серьезная травма, которая быстро может перейти в хроническое заболевание.
Причинами развития «колена прыгуна» служат:
- наличие в тканях сухожилия микроскопических рубцов;
- дегенерация связок;
- врожденная наследственность;
- разрушение нитей коллагена;
- нарушение морфологии теноцитов и др.
У женщин тендинит надколенной связки наблюдается намного реже, нежели у мужчин. Также экспертами доказано, что такие травмы возникают чаще при игре в помещении, а не на песке. Риску развития заболевания подвержены волейболисты, играющие не реже 1-2 раз в неделю. Кроме того, тендинит может появиться в случае резкого увеличения физической нагрузки на ноги. Так часто бывает в профессиональном спорте, когда волейболист переходит от юниорского разряда ко взрослому, где нужны ежедневные тренировки.
В большинстве случаев «колено прыгуна» встречается у спортсменов, которые прыгают выше остальных участников команды. Чем выше прыжки и ниже приседания, тем больше риск развития тендинита связок. Причина в том, что коленный сустав вынужден постоянно максимально сгибаться. На развитие заболевания влияет и масса тела. Чем она больше, тем ниже волейболист приседает при приземлении.
Тендинит связок может быть вызван и дисбалансом мышц-разгибателей ноги. При постоянной нагрузке и процессах сгибания-разгибания суставы медленно начинают отводиться назад. Нарушается баланс между группами мышц, контролирующих движение тазобедренных связок. В итоге у спортсмена появляется дискомфорт в области надколенных сухожилий, а затем и болевые ощущения.
Если не обращать внимание на боль, устраняя ее различными медицинскими препаратами, то в конце концов это приведет к серьезным последствиям. Самым частым повреждением является латеральный сдвиг сухожилия, то есть растяжение медиальных тканей сустава. Это ведет к последующей асимметричной нагрузке на мышцы надколенника. При отсутствии надлежащего лечения у волейболиста в скором будущем появится хондромаляция.
Одними наиболее редких причин развития тендинита при прыжках являются анатомические особенности. Некоторые спортсмены хронически подвержены таким заболеваниям, как варус или вальгус сектора стопы, пронация сустава голеностопа. При такой форме наследственного анатомического нарушения строго запрещено заниматься волейболом.
Чтобы не допустить развития «колена прыгуна», рекомендуется соблюдать все нормы техники волейбола. Только правильное выполнение всех элементов игры поможет избежать дисбаланса противоположных мышц в районе сустава.
Профилактика травмы подразумевает покой, легкий массаж и применение специальных противовоспалительных препаратов. Хроническая стадия заболевания лечится только операционным путем.
Синдром «колено прыгуна» — orteka_ru — LiveJournal
Добрый день всем читателям нашего блога. Сегодня мы размещаем гостевой пост – нашего друга и партнера Александра Ваваева, сайт Спортивная медина.Александр очень интересно рассказал о часто встречающейся проблеме, так называемом «синдроме прыгуна» и о тех изделиях, которые способны помочь.
Благодарим Александра за очень подробное и действительно экспертное мнение, цитируем его без купюр:
«Д
анный ортез рекомендуется при так называемом синдроме «колене прыгуна»,который представляет из себя воспаление связки надколенника (коленной
чашечки). Некоторые пишут «тендинит сухожилия надколенника», но это
неверно, поскольку структура, соединяющая надколенник и большеберцовую
костью называется связкой (именно связкой именуется структура, которая
соединяет две кости, называть ее сухожилием неверно, т.к. сухожилие — это
структура, связывающая мышцу с костью). Также распространен (в том числе и
на нашем сайте) термин «тендинит связки надколенника», что также не совсем
правильно, поскольку тендинит (от слова tendon — сухожилие) — это
воспаление сухожилия. При воспалении связки надколенника
боль локализуется ПОД коленной чашечкой. При данном заболевании необходимо
снизить нагрузку на связку надколенника, что и делает ортез PSB® арт.P 84.
Также иногда к синдрому «колено прыгуна»
приписывают другое заболевание, именуемое «надколенно-бедренный
(пателлофеморальный) болевой синдром» — это как раз воспаление сухожилия
(тендинит) четырехглавой мышцы бедра в месте его прикрепления к
надколеннику. При этом синдроме боль локализуется НАД коленной чашечкой, в
связи с чем данный ортез будет бесполезен. Здесь более эффективными будут
ортезы PSB® арт. 83 и ORLETT® GenuFlex арт. DKN-203.
Также данный ортез на коленную чашечку (т.е. PSB® арт.P 84 — считаю, что
название не
совсем удачно, так как он одевается не НА, а ПОД коленную чашечку,
непосредственно на связку надколенника) может быть использован при болезни
Осгуда-Шлаттера, в котором также важно снизить нагрузку на связку
надколенника.
Существуют рекомендации использовать данный ортез при синдроме «колено
бегуна», который представляет собой дегенеративные
изменения хряща (хондромаляцию) надколенника, которые развиваются
вследствие постоянного интенсивного трения надколенника о бедренную кость.
Это ведет к тому, что со временем хрящ, выстилающий надколенник и бедренную
кость разрушается (деградирует), и надколенник уже не свободно скользит по
своей борозде, а со скрипом и болью. При данном заболевании задача ортеза
ограничить движения надколенника и с этой задачей лучше справятся ортезы с
полным силиконовым кольцом вокруг надколенника, как например у модели
ORLETT® GenuFlex арт. DKN-203.»
Ваваев Александр,
Спортивная медицина, http://www.sportmedicine.ru/
Причины, симптомы, лечение, обезболивание
Обзор
Что такое болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера — это заболевание, которое возникает, когда сухожилие в колене (сухожилие надколенника) тянется за верхнюю часть большеберцовой кости. Это вызывает боль в колене и верхней части голени.
Сухожилия — это связки ткани, соединяющие мышцы с костями. Сухожилие надколенника натягивает область большеберцовой кости, где формируется новая кость, называемая пластиной роста. Вытягивание вызывает боль и воспаление (отек и раздражение). Твердая шишка также может расти прямо под коленом по мере затвердевания пластинки роста. Люди с болезнью Осгуда-Шлаттера обычно поправляются после отдыха, безрецептурных обезболивающих и времени.
Болезнь Осгуда-Шлаттера иногда называют болями роста или коленом прыгуна.
Насколько распространена болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера очень распространена. Это наиболее частая причина боли в коленях у детей и подростков.
Кто поражен болезнью Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера возникает у детей и подростков, у которых наблюдается скачок роста. Обычно это происходит в возрасте от 11 до 14 лет. Поскольку это состояние часто связано с деятельностью или движением, оно чаще встречается у подростков, которые:
- Занимайтесь спортом, требующим прыжков или сгибания колен (волейбол и баскетбол).
- Имеют напряженные четырехглавые мышцы бедра.
Что такое сухожилие надколенника?
Сухожилие надколенника — это соединительная полоса ткани в колене. Это сухожилие скрепляет коленную чашечку и большеберцовую кость. Он прикрепляется прямо под коленной чашечкой, а затем тянется к той части большеберцовой кости, где растет новая кость (пластина роста). Из-за этой точки соединения может возникнуть боль, когда у ребенка происходит скачок роста.
Симптомы и причины
Как люди заболевают болезнью Осгуда-Шлаттера?
Дети и подростки заболевают болезнью Осгуда-Шлаттера, когда они занимаются спортом, который постоянно подвергает нагрузку на сухожилие надколенника.Есть определенные виды деятельности — бег и прыжки, — которые заставляют мышцы ваших ног тянуть сухожилие надколенника, которое тянет пластинку роста.
Болезнь Осгуда-Шлаттера, которую иногда называют болями роста, часто возникает, когда у детей наблюдается скачок роста. В периоды быстрого роста кости, мышцы и сухожилия сдвигаются и увеличиваются в размерах. Эти изменения могут увеличить нагрузку на сухожилие надколенника и пластину роста.
Каковы симптомы болезни Осгуда-Шлаттера?
Основные симптомы болезни Осгуда-Шлаттера:
- Вздутие.
- Нежность.
- Боль чуть ниже коленной чашечки.
Боль обычно со временем развивается постепенно, но может появиться внезапно. Боль в одном колене может быть сильнее, чем в другом, и часто она усиливается, когда вы бежите, прыгаете или карабкаетесь.
Твердая болезненная шишка также может появиться на передней части колена ниже коленной чашечки. Эта шишка — новая кость, которая растет в том месте, где сухожилие тянет пластину роста. Хотя боль уйдет, шишка может остаться даже после того, как ребенок вырастет.
Диагностика и тесты
Как диагностируется болезнь Осгуда-Шлаттера?
Врачи обычно диагностируют болезнь Осгуда-Шлаттера на основании симптомов и обследования. Ваш врач примет во внимание:
- Ваш возраст (или возраст вашего ребенка).
- Какие виды спорта или занятия могли вызвать состояние.
Ваш врач может также сделать рентген, чтобы осмотреть коленную чашечку и исключить другие заболевания, например перелом.
Как узнать, что у меня болезнь Осгуда-Шлаттера?
Если вы подросток и испытываете боль прямо под коленной чашечкой, у вас может быть болезнь Осгуда-Шлаттера. Риск развития этого состояния выше, если вы занимаетесь спортом, который предполагает прыжки или сгибание колен. Твердая шишка на передней части колена над голенью — признак болезни Осгуда-Шлаттера.
Ведение и лечение
Какие методы лечения болезни Осгуда-Шлаттера?
В большинстве случаев вы можете лечить болезнь Осгуда-Шлаттера дома, сочетая покой, лед и отпускаемые без рецепта нестероидные противовоспалительные препараты (НПВП).В зависимости от тяжести симптомов врач вашего ребенка может порекомендовать сделать перерыв в занятиях спортом и занятиях, вызывающих боль.
Многие дети находят облегчение, растягивая квадрицепсы (мышцы бедра), чтобы снять часть напряжения с сухожилия надколенника. Некоторые врачи также рекомендуют использовать бандаж, называемый ремнем для сухожилия надколенника. Этот тонкий ремешок облегает колено под коленной чашечкой. Это может уменьшить нагрузку на сухожилие надколенника.
Каковы побочные эффекты лечения болезни Осгуда-Шлаттера?
НПВП могут иметь побочные эффекты.Они редки и обычно возникают только у людей, которые принимают лекарства в течение длительного времени. Побочные эффекты могут включать:
Какие осложнения связаны с болезнью Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера редко имеет осложнения. Если боль сильная, врачи могут порекомендовать инъекции кортизона (уколы), чтобы уменьшить отек и облегчить боль.
В редких случаях боль длится много лет и может усиливаться при стоянии на коленях. Хотя операция по поводу болезни Осгуда-Шлаттера проводится очень редко, врачи могут хирургическим путем удалить кость, которая образуется под коленной чашечкой, если у вас продолжительная изнурительная боль.
Что я могу сделать, чтобы облегчить симптомы болезни Осгуда-Шлаттера?
Чтобы облегчить боль, связанную с болезнью Осгуда-Шлаттера, вы можете попробовать:
- Отдых: Избегайте занятий и видов спорта, требующих прыжков, бега и наклонов.
- Ice: Приложите к колену холодный компресс, чтобы уменьшить отек и уменьшить болезненность и болезненность.
- Лекарство: Принимайте безрецептурные нестероидные противовоспалительные препараты (НПВП) по назначению врача для снятия боли.
- Растяжка: Регулярно растягивайте квадрицепсы (мышцы бедра), чтобы они оставались гибкими. Узкие квадрицепсы могут усилить боль при болезни Осгуда-Шлаттера.
- Посещение физиотерапевта: Ваш лечащий врач может порекомендовать физиотерапию для облегчения симптомов болезни Осгуда-Шлаттера. Физиотерапевт предложит определенные упражнения во время сеансов терапии.
Профилактика
Как можно предотвратить болезнь Осгуда-Шлаттера?
Хотя болезнь Осгуда-Шлаттера предотвратить невозможно, вы можете снизить риск развития этого состояния с помощью:
- Занятия спортом (например, плаванием), не вызывающим нагрузки на колени.
- Сделайте перерыв в занятиях спортом или другой деятельности, когда почувствуете боль в коленях.
- Растяжка четырехглавой мышцы и подколенного сухожилия (мышцы верхней части ноги) для увеличения гибкости и уменьшения давления на сухожилие надколенника.
- Ношение поддерживающей спортивной обуви с хорошей амортизацией.
Перспективы / Прогноз
Каковы перспективы для пациентов с болезнью Осгуда-Шлаттера?
Большинство подростков с болезнью Осгуда-Шлаттера выздоравливают без каких-либо долговременных последствий для здоровья.Дети вырастают из этого состояния по мере того, как растут их тела. Костные наросты могут оставаться на коленях и в зрелом возрасте. Обычно они безболезненны.
Жить с
Когда мне следует позвонить своему врачу по поводу болезни Осгуда-Шлаттера?
Если у вашего ребенка болят колени, особенно после бега или занятий спортом, обратитесь к врачу.Важно, чтобы ваш ребенок был обследован, чтобы врач мог исключить другие состояния, которые могут вызывать боль и отек.
Причины, симптомы, лечение, обезболивание
Обзор
Что такое болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера — это заболевание, которое возникает, когда сухожилие в колене (сухожилие надколенника) тянется за верхнюю часть большеберцовой кости.Это вызывает боль в колене и верхней части голени.
Сухожилия — это связки ткани, соединяющие мышцы с костями. Сухожилие надколенника натягивает область большеберцовой кости, где формируется новая кость, называемая пластиной роста. Вытягивание вызывает боль и воспаление (отек и раздражение). Твердая шишка также может расти прямо под коленом по мере затвердевания пластинки роста. Люди с болезнью Осгуда-Шлаттера обычно поправляются после отдыха, безрецептурных обезболивающих и времени.
Болезнь Осгуда-Шлаттера иногда называют болями роста или коленом прыгуна.
Насколько распространена болезнь Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера очень распространена. Это наиболее частая причина боли в коленях у детей и подростков.
Кто поражен болезнью Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера возникает у детей и подростков, у которых наблюдается скачок роста. Обычно это происходит в возрасте от 11 до 14 лет. Поскольку это состояние часто связано с деятельностью или движением, оно чаще встречается у подростков, которые:
- Занимайтесь спортом, требующим прыжков или сгибания колен (волейбол и баскетбол).
- Имеют напряженные четырехглавые мышцы бедра.
Что такое сухожилие надколенника?
Сухожилие надколенника — это соединительная полоса ткани в колене. Это сухожилие скрепляет коленную чашечку и большеберцовую кость. Он прикрепляется прямо под коленной чашечкой, а затем тянется к той части большеберцовой кости, где растет новая кость (пластина роста). Из-за этой точки соединения может возникнуть боль, когда у ребенка происходит скачок роста.
Симптомы и причины
Как люди заболевают болезнью Осгуда-Шлаттера?
Дети и подростки заболевают болезнью Осгуда-Шлаттера, когда они занимаются спортом, который постоянно подвергает нагрузку на сухожилие надколенника.Есть определенные виды деятельности — бег и прыжки, — которые заставляют мышцы ваших ног тянуть сухожилие надколенника, которое тянет пластинку роста.
Болезнь Осгуда-Шлаттера, которую иногда называют болями роста, часто возникает, когда у детей наблюдается скачок роста. В периоды быстрого роста кости, мышцы и сухожилия сдвигаются и увеличиваются в размерах. Эти изменения могут увеличить нагрузку на сухожилие надколенника и пластину роста.
Каковы симптомы болезни Осгуда-Шлаттера?
Основные симптомы болезни Осгуда-Шлаттера:
- Вздутие.
- Нежность.
- Боль чуть ниже коленной чашечки.
Боль обычно со временем развивается постепенно, но может появиться внезапно. Боль в одном колене может быть сильнее, чем в другом, и часто она усиливается, когда вы бежите, прыгаете или карабкаетесь.
Твердая болезненная шишка также может появиться на передней части колена ниже коленной чашечки. Эта шишка — новая кость, которая растет в том месте, где сухожилие тянет пластину роста. Хотя боль уйдет, шишка может остаться даже после того, как ребенок вырастет.
Диагностика и тесты
Как диагностируется болезнь Осгуда-Шлаттера?
Врачи обычно диагностируют болезнь Осгуда-Шлаттера на основании симптомов и обследования. Ваш врач примет во внимание:
- Ваш возраст (или возраст вашего ребенка).
- Какие виды спорта или занятия могли вызвать состояние.
Ваш врач может также сделать рентген, чтобы осмотреть коленную чашечку и исключить другие заболевания, например перелом.
Как узнать, что у меня болезнь Осгуда-Шлаттера?
Если вы подросток и испытываете боль прямо под коленной чашечкой, у вас может быть болезнь Осгуда-Шлаттера. Риск развития этого состояния выше, если вы занимаетесь спортом, который предполагает прыжки или сгибание колен. Твердая шишка на передней части колена над голенью — признак болезни Осгуда-Шлаттера.
Ведение и лечение
Какие методы лечения болезни Осгуда-Шлаттера?
В большинстве случаев вы можете лечить болезнь Осгуда-Шлаттера дома, сочетая покой, лед и отпускаемые без рецепта нестероидные противовоспалительные препараты (НПВП).В зависимости от тяжести симптомов врач вашего ребенка может порекомендовать сделать перерыв в занятиях спортом и занятиях, вызывающих боль.
Многие дети находят облегчение, растягивая квадрицепсы (мышцы бедра), чтобы снять часть напряжения с сухожилия надколенника. Некоторые врачи также рекомендуют использовать бандаж, называемый ремнем для сухожилия надколенника. Этот тонкий ремешок облегает колено под коленной чашечкой. Это может уменьшить нагрузку на сухожилие надколенника.
Каковы побочные эффекты лечения болезни Осгуда-Шлаттера?
НПВП могут иметь побочные эффекты.Они редки и обычно возникают только у людей, которые принимают лекарства в течение длительного времени. Побочные эффекты могут включать:
Какие осложнения связаны с болезнью Осгуда-Шлаттера?
Болезнь Осгуда-Шлаттера редко имеет осложнения. Если боль сильная, врачи могут порекомендовать инъекции кортизона (уколы), чтобы уменьшить отек и облегчить боль.
В редких случаях боль длится много лет и может усиливаться при стоянии на коленях. Хотя операция по поводу болезни Осгуда-Шлаттера проводится очень редко, врачи могут хирургическим путем удалить кость, которая образуется под коленной чашечкой, если у вас продолжительная изнурительная боль.
Что я могу сделать, чтобы облегчить симптомы болезни Осгуда-Шлаттера?
Чтобы облегчить боль, связанную с болезнью Осгуда-Шлаттера, вы можете попробовать:
- Отдых: Избегайте занятий и видов спорта, требующих прыжков, бега и наклонов.
- Ice: Приложите к колену холодный компресс, чтобы уменьшить отек и уменьшить болезненность и болезненность.
- Лекарство: Принимайте безрецептурные нестероидные противовоспалительные препараты (НПВП) по назначению врача для снятия боли.
- Растяжка: Регулярно растягивайте квадрицепсы (мышцы бедра), чтобы они оставались гибкими. Узкие квадрицепсы могут усилить боль при болезни Осгуда-Шлаттера.
- Посещение физиотерапевта: Ваш лечащий врач может порекомендовать физиотерапию для облегчения симптомов болезни Осгуда-Шлаттера. Физиотерапевт предложит определенные упражнения во время сеансов терапии.
Профилактика
Как можно предотвратить болезнь Осгуда-Шлаттера?
Хотя болезнь Осгуда-Шлаттера предотвратить невозможно, вы можете снизить риск развития этого состояния с помощью:
- Занятия спортом (например, плаванием), не вызывающим нагрузки на колени.
- Сделайте перерыв в занятиях спортом или другой деятельности, когда почувствуете боль в коленях.
- Растяжка четырехглавой мышцы и подколенного сухожилия (мышцы верхней части ноги) для увеличения гибкости и уменьшения давления на сухожилие надколенника.
- Ношение поддерживающей спортивной обуви с хорошей амортизацией.
Перспективы / Прогноз
Каковы перспективы для пациентов с болезнью Осгуда-Шлаттера?
Большинство подростков с болезнью Осгуда-Шлаттера выздоравливают без каких-либо долговременных последствий для здоровья.Дети вырастают из этого состояния по мере того, как растут их тела. Костные наросты могут оставаться на коленях и в зрелом возрасте. Обычно они безболезненны.
Жить с
Когда мне следует позвонить своему врачу по поводу болезни Осгуда-Шлаттера?
Если у вашего ребенка болят колени, особенно после бега или занятий спортом, обратитесь к врачу.Важно, чтобы ваш ребенок был обследован, чтобы врач мог исключить другие состояния, которые могут вызывать боль и отек.
,, Jumper’s Knee «и ,, Osgood-Schlatter» — West Coast Orthopaedics
является экспертом в лечении «колена прыгуна» и «Осгуда-Шлаттера»
.Урок спортивной медицины: вот что вам нужно знать, когда ваш врач говорит с вами о «коленях прыгуна» и «Осгуда-Шлаттере»
КОЛЕНЬ ДЖЕМПЕР
Квадрицепс и тендинит надколенника считаются «коленом прыгуна».Эта травма представляет собой воспаление сухожилия четырехглавой мышцы. «Колено прыгуна» — это настоящая травма от чрезмерного перенапряжения. Мы видим это в основном у баскетболистов и волейболистов из-за твердой поверхности, на которой играются эти виды спорта. Не помогают и интенсивные прыжки.
Первая линия лечения ЦЕНА ММ. Это расшифровывается как «Защита», «Отдых», «Лед», «Сжатие», «Подъем» и еще два аспекта, называемые «Модальности» и «Лекарства» — ЦЕНА ММ. Колено прыгуна не станет лучше, если не будет отдыха и избегания прыжков.Растяжка и укрепление квадрицепса важны для реабилитации.
Обувь с хорошей амортизацией поможет предотвратить возвращение боли. Наколенники могут быть использованы для облегчения положения «колено джемпера». Если спортсмен просто играет через боль, есть риск разрыва сухожилия.
OSGOOD-SCHLATTER
Это травма, вызванная чрезмерным перенапряжением, похожая на «колено прыгуна». Это происходит в месте прикрепления сухожилия надколенника к большеберцовой кости (большеберцовой кости) голени.Это место на самом деле является пластиной роста. Повторяющиеся прыжки и бег могут вызвать микротрещины пластинки роста. Продолжающийся цикл травм и восстановления вызывает характерную шишку под коленной чашечкой.
Первая обработка ЦЕНА ММ. Спортсмену, возможно, придется прекратить заниматься спортом на некоторое время, чтобы избавиться от боли. В некоторых тяжелых случаях может потребоваться гипсовая повязка. Когда без боли начинается растяжение и укрепление.
Если у спортсмена нет боли, он может вернуться в спорт.Окончание роста закрывает пластину роста и обычно решает проблему. операция рассматривается только в том случае, если образовавшаяся шишка болезненна. Костная шпора удаляется, и проблема обычно проходит.
Jumpers Knee — StatPearls — NCBI Bookshelf
Непрерывное обучение
«Колено прыгуна», также называемое тендинопатией надколенника, представляет собой болезненное состояние колена, вызванное небольшими разрывами в сухожилии надколенника, которое в основном возникает при занятиях спортом, требующим напряженных прыжков.Разрывы обычно возникают из-за накопленной нагрузки на надколенник или сухожилие четырехглавой мышцы. В этом упражнении рассматривается оценка и лечение колена прыгуна и подчеркивается роль межпрофессиональной группы в информировании пациентов об их прогнозах.
Объективы:
Краткое описание дифференциальной диагностики колена прыгуна.
Определите факторы риска развития колена прыгуна.
Обобщите патофизиологию колена прыгуна.
Объясните стратегии межпрофессиональной группы по улучшению координации помощи и коммуникации в отношении ведения пациентов с перемычкой в колене.
Введение
«Колено прыгуна», также называемое тендинопатией надколенника, представляет собой болезненное состояние колена, в основном связанное с физической активностью, вызванное небольшими разрывами в сухожилие надколенника, которое в основном возникает при занятиях спортом, требующих напряженных прыжков, и приводит к локализации сухожилия надколенника. нежность.Разрывы обычно возникают из-за накопленной нагрузки на надколенник или сухожилие четырехглавой мышцы. Как следует из названия, это заболевание часто встречается у спортсменов, занимающихся конкуром, где есть высокие требования к скорости и мощности разгибателей ног. [1] Эти виды спорта часто приводят к высокой эксцентрической нагрузке на квадрицепс, например, волейбол, бег (прыжки в длину и высоту), баскетбол, бег на длинные дистанции и катание на лыжах. Заболевание преобладает у мужчин, чаще встречается у подростков и молодых людей.Вопреки традиционному мнению, колено прыгуна не вызывает воспаления сухожилий разгибателей колена. Исследования, проведенные 40 лет назад, описывают колено прыгуна как дегенеративное заболевание. Колено прыгуна — это клинический диагноз, поставленный на основе подробного сбора анамнеза и медицинского осмотра. Ультразвук может облегчить диагностику, так как это визуализационное исследование легко доступно и доступно. Лечение в основном сводится к консервативным мерам, таким как уменьшение нагрузок на колено.Как только боль утихнет, восстановление функций достигается с помощью физиотерапии и лечебной физкультуры. Хирургия обычно остается последним средством для лечения хронических рефрактерных случаев.
Этиология
Колено прыгуна — это чрезмерная травма разгибающего механизма колена из-за повторяющихся механических нагрузок при занятиях спортом, требующих таких движений, как прыжки, приземление, ускорение, замедление и резание. [2] Микроразрывы сухожилий разгибателей коленного сустава могут возникнуть после постоянного повторения этих движений во время одной тренировки или при недостаточном отдыхе между тренировками.Компонент механизма разгибателя колена, который, скорее всего, будет затронут, — это нижний полюс надколенника, в который входит сухожилие надколенника. Другие, менее часто поражаемые области колена находятся в месте прикрепления сухожилия четырехглавой мышцы к верхнему полюсу надколенника и там, где сухожилие надколенника входит в бугристость большеберцовой кости. [3] Для простоты и учитывая, что в большинстве случаев колено прыгуна связано с проблемой сухожилия надколенника при его прикреплении к нижней части надколенника, мы будем использовать термин тендинопатия надколенника как синонимы.Уместно упомянуть, что термин «тендинит» надколенника является неправильным, так как многие клиницисты считают это состояние скорее тендинозом, чем тендинитом. В опубликованных исследованиях отмечается, что классические воспалительные клетки обычно отсутствуют. [4]
Есть несколько факторов, присущих колену, которые предрасполагают к этой патологии. К ним относятся слабость связок, сжатие четырехглавой мышцы и подколенного сухожилия, чрезмерный угол Q в колене, аномальная высота надколенника, предшествующее продолжающееся воспаление колена и чрезмерная нагрузка на колено.Другие факторы также могут привести к развитию колена прыгуна, например, чрезмерный объем и частота тренировок, уровень производительности спортсмена и твердость почвы, на которой он занимается спортом. [5] Другими возможными факторами риска являются вес, тело индекс массы, соотношение талии и бедер, разница в длине ног, высота свода стопы, сила четырехглавой мышцы и показатели вертикального прыжка. Эти факторы могут привести к повышенной нагрузке на сухожилие надколенника. [6]
Эпидемиология
Поскольку о спортивных травмах часто не сообщается, трудно определить точную частоту тендинопатии надколенника как в Соединенных Штатах, так и в международном масштабе.Прыжки с трамплина, такие как волейбол, баскетбол, а также прыжки в длину и высоту, имеют высокую распространенность болезни. [3] Исследования показали, что тендинопатия надколенника значительно выше у профессиональных спортсменов, чем у спортсменов-любителей. [7] [8] Тендинопатия надколенника может возникать у спортсменов подросткового возраста и старше третьего десятилетия. [9] Колено прыгуна чаще встречается у мужчин. [1]
Патофизиология
Было предложено множество теорий патогенеза тендинопатии надколенника; механические, сосудистые и связанные со ударами.Однако чаще всего упоминается теория хронической перегрузки. Повторяющаяся перегрузка сухожилий разгибателей колена приведет к их постепенному ослаблению, что в конечном итоге приведет к отказу. Микроскопическое разрушение сухожилия происходит при высоких нагрузках и в конечном итоге приводит к изменениям на клеточном уровне, что подрывает его механические свойства. Микротравма сухожилия может вызвать дегенерацию отдельных фибрилл из-за нагрузки на сухожилие. По мере того, как дегенерация фибрилл продолжается, развивается хроническая тендинопатия.[10]
При ультразвуковом исследовании сухожилия обнаружены три патологических изменения. Сначала по поврежденным волокнам сухожилия будет отек. Пораженная ткань опухшая и утолщенная, но все еще однородная. Второй — «стадия с необратимыми анатомическими поражениями», сухожилие имеет неоднородный вид с гипоэхогенным и гиперэхогенным изображениями без отека (гранулема). На этом этапе сухожильная оболочка еще более или менее четко определена. В завершающей стадии поражения сухожильная оболочка неровная и утолщенная.Его волокна выглядят неоднородными, но опухоль исчезла. [2]
Гистопатология
Исторически это состояние считалось воспалительным. Исследование, проведенное два десятилетия назад, продемонстрировало отсутствие воспалительных клеток. [11]
Повторяющиеся микротравмы сухожилий вызывают микроскопические изменения. Гистологические исследования образцов выявляют дегенерацию, фибриноидный некроз, изменение псевдокист, рандомизированный коллаген с неоваскуляризацией, инфильтрацию теноцитов, микротрещины сухожильной ткани, очаговую дегенерацию возле прикрепления кости к сухожилию, дегенерацию гиалина и метаплазию.[2] Повторяющиеся микротравмы влияют на теноциты, изменяя выработку белков и ферментов, а также деформируя ядро. Нагрузка на фибробласты сухожилий увеличивает количество простагландина E2 и лейкотриена B4, которые способствуют развитию тендинопатии. Исследования in vitro показали, что активность фактора роста эндотелия сосудов (VEGF) и матриксной металлопротеиназы (MMP) также связана с разрушением сухожилий. Исследования in vivo показывают, что VEGF может играть роль в процессе неоваскуляризации. Хотя несколько исследований показали, что неоваскуляризация связана с тендинопатией, существуют также противоречивые исследования, показывающие отсутствие связи с неоваскуляризацией.В пораженных сухожилиях также есть более высокий процент клеток, подвергающихся апоптозу, а также присутствует множество проапоптотических белков и генов. [10]
Анамнез и физика
Тендинопатия надколенника — это в основном клинический диагноз, который ставится на основе подробного анамнеза и тщательного физического обследования. Соответствующие вопросы, которые позволят поставить диагноз: занятия спортом, расписание тренировок и соревнований, положение спортсмена, уровень его результатов. Пациент обычно жалуется на хорошо локализованную боль и болезненность в нижнем кончике надколенника.[12] [2]
Тендинопатия надколенника имеет другие общие признаки и симптомы других патологий коленного сустава, такие как боль при длительном сидении, приседании и подъеме по лестнице. Кроме того, пациенты могут жаловаться на боль от действий, связанных с длительным сгибанием колена, что также называется «знаком кинотеатра» [13]. Обычно во время деятельности, которая накапливает и высвобождает энергию в сухожилии надколенника, боль, связанная с нагрузкой, усиливается с увеличением нагрузки на разгибатели колена. Внезапная боль в сухожилиях возникает при нагрузке и обычно прекращается почти сразу после снятия нагрузки.Редко пациент чувствует боль в состоянии покоя. [14]
При осмотре колена может быть обнаружена локализованная припухлость над сухожилием надколенника, которая болезненна при пальпации. Кроме того, были описаны следующие признаки; Признак Бассета «Признак пассивного разгибания — сгибания» , при котором исследователь пальпирует переднюю часть полностью разогнутого колена и определяет самую высокую болезненную точку, которая обычно находится на нижнем полюсе надколенника и проксимальной части надколенника.Обследование повторяется при сгибании колена под углом 90 градусов, и признак положительный, когда наблюдается заметное уменьшение болезненности при пальпации в положении согнутого колена. Другой признак — это «признак активного квадрицепса стоя» , при котором пальпируется все сухожилие надколенника, когда пациент стоит, и обследование повторяется, пока пациент стоит на пораженной конечности с коленом, согнутым на 30 градусов. Точно так же знак положительный, если наблюдается заметное уменьшение болезненности при пальпации при сокращении четырехглавой мышцы.Концепция этих признаков была объяснена в исследовании на трупе, которое показало, что при напряжении четырехглавой мышцы, например при сгибании колена на 90 градусов, глубокие волокна сухожилия не деформируются при пальпации спереди [15].
Необходимо тщательное обследование всей нижней конечности для выявления значимых дефектов в области бедра, колена и голеностопного сустава / стопы. Часто смещение стопы, пятки или большеберцовой кости может вызвать чрезмерную нагрузку на сухожилия разгибателей колена, повышая риск тендинопатии.[14]
Существует несколько шкал для оценки чрезмерного использования сухожилий. Относительно более точной шкалой является оценка по оценке сухожилий спорта Викторианского института (VISA). Шкала была специально разработана для оценки симптомов и функциональности тендинопатии надколенника. Шкала обладает хорошей надежностью и стабильностью при взаимодействии и внутри наблюдателя. Это краткая анкета, в которой оцениваются симптомы, простые функциональные тесты и способность заниматься спортом [16].
Оценка
В настоящее время не существует общепринятого золотого стандарта диагностики.[17] Ультразвук дает несколько преимуществ; это экономия времени и средств, неинвазивный, повторяемый и точный, а также обеспечивает динамическое изображение структур коленного сустава. [2] И ультразвук, и магнитно-резонансное изображение (МРТ) могут использоваться для обнаружения аномалий самого сухожилия надколенника. Визуализация также может использоваться для определения степени тяжести патологии для клиницистов. [18]
Рентгенограммы , включая переднезадний, боковой и горизонтальный виды, рекомендуются для исключения любых острых травм или патологий костей.Могут быть отмечены рентгенологические изменения сухожилия, такие как удлинение пораженного полюса надколенника, кальциноз, нижняя тяга, известная как энтезофит в хронических случаях, и повышенная плотность в матриксе сухожилия надколенника. Однако эти изменения редки в первые шесть месяцев появления симптомов. МРТ будет показан в хронических случаях и для хирургического планирования. Он может показать утолщение сухожилия надколенника, что является более диагностическим показателем, чем наличие отека. Наблюдались очаги повышенной интенсивности сигнала как на T1, так и на T2 изображениях.В хронических случаях МРТ может выявить отсутствие задней границы жировой подушечки. Часто поражается и утолщается проксимальная часть сухожилия [19]. Хотя обычно это не показано, сканирование костей может использоваться на начальных стадиях заболевания. Этот тест продемонстрирует повышенное скопление крови и локальную активность индикаторов в пораженной области. [20]
Лечение / ведение
Не существует основанного на фактических данных предпочтительного метода лечения колена прыгуна.Рефрактерная реакция на лечение также типична для состояния, которое часто заставляет медицинских работников и пациентов искать альтернативные методы лечения. [21]
Большинство пациентов с коленом прыгуна проходят медикаментозное и реабилитационное лечение на начальных стадиях заболевания. [22] Раннее распознавание и диагностика колена прыгуна имеют жизненно важное значение, поскольку оно может иметь прогрессирующее течение. Хотя традиционно использовались нестероидные противовоспалительные препараты, в последнее время они стали менее разумными, поскольку все больше врачей осознают, что заболевание не является воспалительным.Следовательно, НПВП не могут дать значительного долгосрочного преимущества при тендинопатии. [4] Инъекции кортикостероидов противопоказаны, так как они несут риск разрыва сухожилия надколенника.
Безоперационное лечение с упором на следующее: Относительный отдых, а не иммобилизация во избежание атрофии сухожилий и мышц. [23] Криотерапия обеспечивает обезболивание и противодействует процессу неоваскуляризации, который способствует развитию патологии. [24] Модификация упражнений и спортивные тренировки, включая адекватные разминки и физиотерапию для повышения гибкости четырехглавой мышцы и мышц подколенного сухожилия.Было высказано предположение, что эксцентрическая тренировка играет ключевую роль в реабилитации колена прыгуна. [25] [26] [2] Было показано, что эксцентрическая тренировка дает такие же эффективные результаты, как и хирургическое лечение. Рекомендуется попробовать эксцентрическую тренировку в течение двенадцати недель, прежде чем предлагать хирургическое лечение. [27] По словам Родригеса-Мерчана, эксцентрическая тренировка является методом выбора для пациентов, страдающих тендинопатией надколенника. [28] Спортсмены должны избегать таких действий, как чрезмерные прыжки или ударные нагрузки на колено, которые только усугубляют ситуацию.По мере того, как боль начинает утихать, интенсивность реабилитационной терапии и специальных тренировок можно постепенно увеличивать [2]. Снижение деформации сухожилия надколенника может быть полезным с помощью тейпирования или инфрапателлярных ремней. Он снижает деформацию сухожилия надколенника, изменяя угол между надколенником и сухожилием надколенника. [29] Учитывая рефрактерный ответ на многие начальные методы лечения, недавно появились новые методы. К ним относятся сухая игла, склерозирующие инъекции, терапия богатой тромбоцитами плазмой, лечение экстракорпоральной ударной волной, инъекция апротинина, который является сильным ингибитором матриксных металлопротеиназ, и термотерапия гипертермией.[30] [21]
Хирургическое лечение обычно показано в случаях частичного разрыва сухожилия и стадии III Блазины, когда боль продолжается во время отдыха и активности. Кроме того, это последнее средство для лечения хронических рефрактерных случаев, не поддающихся консервативному лечению. Традиционно золотой стандарт хирургического лечения тендинопатии надколенника включал открытую санацию нижнего полюса надколенника, а также санацию сухожилия надколенника путем иссечения ангиофибробластических и дегенеративных областей.Затем следует повторное прикрепление сухожилия с помощью швов или анкеров, как показано. В последнее время артроскопия коленного сустава приобрела популярность для удаления раны и удаления раны. Было описано, что артроскопическая процедура выполняется через прямой портал в нижней части надколенника. [31] [21]
Дифференциальный диагноз
Колено прыгуна может быть ошибочно принято за другие травмы или патологии, такие как болезнь Осгуда-Шлаттера, травмы мениска, пателлофеморальный синдром, травма четырехглавой мышцы, бурсит колена (поверхностный и глубокий инфрапателлярная сумка), рассекающий остеохондрит подколенной чашечки жировая подушечка колена, хондромаляция или проблема с отслеживанием надколенника.[7]
Staging
Blazina et al. Впервые термин «колено прыгуна» был использован в 1973 году. Они также классифицировали патологию по стадиям в зависимости от возникновения боли в связи с физической нагрузкой. Эта классификация вместе с ее модификациями до сих пор широко применяется. Blazina et al. Предлагаю 4 этапа.
Боль после занятий спортом
Боль в начале занятий спортом, но исчезающая при разминке и иногда вновь появляющаяся при утомлении
Боль в покое и во время активности наряду с ухудшением работоспособности.
- Разрыв сухожилия [32]
Может оказаться полезным разделить патологию на 3 стадии в зависимости от продолжительности симптомов.
Острая, когда симптомы присутствуют от 0 до 6 недель
Подострые, когда симптомы присутствуют от 6 до 12 недель
- Хроническая после более чем 3 месяцев [33]
Прогноз
Большинство случаев тендинопатии надколенника разрешаются безоперационным лечением.[10] Тем не менее, слабая или умеренная боль может сохраняться в течение 15 лет у взрослых спортсменов с тендинопатией надколенника, но, по-видимому, не ограничивает физическую активность в свободное время. [34]
Рудавский и Кук говорят, что процесс возвращения к спортивным играм идет медленно. Этот процесс часто зависит от множества факторов, начиная от тяжести боли, степени дисфункции, вида спорта, качества реабилитации, уровня работоспособности спортсмена и наличия внутренних и внешних факторов.[7] Предыдущее исследование, в котором использовалась технология визуализации для классификации степени поражения, показало, что при легкой патологии может потребоваться от 20 дней до возвращения пациента к спорту, тогда как в более тяжелых случаях может потребоваться 90 дней. [35] Другие эксперты отмечают, что спортсменам с тяжелой дисфункцией может потребоваться от 6 до 12 месяцев для восстановления. Лэнг с соавторами опубликовали исследование, в котором они проанализировали пациентов, которых лечили хирургическим путем (артроскопическое высвобождение надколенника). Они определили, что тем временем, чтобы вернуться в игру, было 4.03 плюс-минус 3,18 месяца. [36]
Джошуа и др. провели системный поиск предыдущих исследований, чтобы сравнить эффективность лечения для часто используемых инвазивных и неинвазивных вариантов лечения. Был сделан вывод, что терапия на основе эксцентрических приседаний, ударная волна или PRP могут использоваться в качестве монотерапии или в качестве дополнительной терапии для ускорения восстановления. Пациентам, у которых не улучшилось состояние после шести месяцев консервативного лечения, может быть рассмотрено хирургическое вмешательство или ударная волна. Поскольку тендинопатия надколенника не является воспалительной, инъекции кортикостероидов применять не следует.[37]
Тендинопатия надколенника может вызвать длительные симптомы, которые могут привести к досрочной отставке спортсмена из спорта. В небольшом проспективном исследовании случай-контроль Kettunen et al. обнаружили, что 53% испытуемых с симптомами колена прыгуна бросили спорт по сравнению с их бессимптомным аналогом, у которого бросили только 7% [34].
Осложнения
Спортсмены, врачи, тренеры и спортивные инструкторы должны понимать, что лечение тендинопатии надколенника может быть медленным и иногда разочаровывающим процессом.Следует помнить о множестве подводных камней, в том числе о неспособности контролировать боль. Представления спортсмена о боли и патологии могут влиять на развитие и лечение неотзывчивых тендинопатий. Поскольку некоторым спортсменам, возможно, сказали, что у них ослаблены сухожилия из-за разрывов и дегенерации, и, следовательно, повышенный риск разрыва, у них может развиться поведение избегания страха, что может быть связано с худшими функциональными результатами у людей, страдающих тендинопатией нижних конечностей. .Чрезмерное использование неинвазивных методов лечения, таких как ударно-волновая терапия и инъекции, вместо включения реабилитационных упражнений в план лечения также может привести к осложнениям. Несоблюдение кинематики приземления спортсменов также может принести трудности. Спортсмены должны пройти переподготовку механики прыжкового приземления после соответствующей реабилитации. [14]
Послеоперационный и реабилитационный уход
Пациенты, которым выполняются хирургическая обработка и восстановление сухожилия надколенника, должны быть иммобилизованы при полном растяжении на 2 недели.После этого следует выполнять прогрессивный диапазон движений и реабилитационные упражнения. Полная переносимость веса допустима с первого дня.
Сдерживание и обучение пациентов
В настоящее время недостаточно данных о профилактических вмешательствах, специфичных для тендинопатии надколенника. [38] Некоторые из предлагаемых профилактических мер — это тренировка проприоцепции, эксцентрическая тренировка и растяжение связки надколенника, сокращение продолжительности или частоты тренировок, а также фиксация или тейпирование.
Жемчуг и другие проблемы
Исследования показали, что реабилитационные упражнения играют жизненно важную роль в лечении колена прыгуна.
Не рекомендуется применять НПВП и инъекции стероидов при лечении колена прыгуна.
Спортсмен и весь персонал, отвечающий за уход и тренировку спортсмена, должны знать, что управление коленом прыгуна может быть длительным процессом, который иногда может иметь долгосрочные последствия.
Улучшение результатов команды здравоохранения
Управление тендинопатией надколенника — это работа для врачей, обученных лечению заболеваний опорно-двигательного аппарата, а также для других членов межпрофессиональной медицинской группы. Врачи спортивной медицины, физиотерапевты и ревматологи оказывают первую помощь. Хирурги-ортопеды обращаются за помощью в случаях, не поддающихся лечению, или при частичном или полном разрыве сухожилий разгибателей коленного сустава. Необходима команда профессионалов из разных областей, включая спортивных тренеров, физиотерапевтов, спортивных биомехаников и спортивных психологов, поскольку это заболевание обычно поражает спортсменов.Специализированная медсестра-ортопед часто отвечает за координацию ухода и последующее наблюдение, а также за сообщение о проблемах врачу.
Первоначально физиотерапевт должен работать под рукой с врачами, чтобы внедрить неоперационный режим, состоящий из терапии с изометрическими или эксцентрическими упражнениями в качестве основного лечения. В исследовании уровня 2 через 12 недель пациенты, выполняющие программу эксцентрических упражнений, показали значительное улучшение по сравнению с пациентами, выполняющими программу концентрических упражнений.[10] По мере того, как лечение прогрессирует, для того, чтобы вернуть спортсмена в спорт на высшем уровне, требуются плиометрика и спортивная подготовка.
Альтернативные методы лечения были изучены с различными уровнями доказательности, демонстрируя смешанные и неубедительные результаты. Приемлемые результаты были получены после хирургических вмешательств в рефрактерных случаях.
Межпрофессиональный командный подход с участием клиницистов, специалистов, медсестер-ортопедов и терапевтов даст наилучшие результаты.
Дополнительное образование / обзорные вопросы
Ссылки
- 1.
- Лиан О. Б., Энгебретсен Л., Бар Р. Распространенность колена прыгуна среди элитных спортсменов из разных видов спорта: кросс-секционное исследование. Am J Sports Med. 2005 апр; 33 (4): 561-7. [PubMed: 15722279]
- 2.
- Фредберг У., Болвиг Л. Колено прыгуна. Обзор литературы. Scand J Med Sci Sports. 1999 Апрель; 9 (2): 66-73. [PubMed: 10220839]
- 3.
- Ферретти А. Эпидемиология колена прыгуна.Sports Med. 1986 июль-август; 3 (4): 289-95. [PubMed: 3738327]
- 4.
- Хан К.М., Кук Дж.Л., Каннус П., Маффулли Н., Бонар С.Ф. Пора отказаться от мифа о «тендините». BMJ. 2002 16 марта; 324 (7338): 626-7. [Бесплатная статья PMC: PMC1122566] [PubMed: 11895810]
- 5.
- Tibesku CO, Pässler HH. [Колено прыгуна — обзор]. Sportverletz Sportschaden. 2005 июн; 19 (2): 63-71. [PubMed: 15918127]
- 6.
- van der Worp H, van Ark M, Roerink S, Pepping GJ, van den Akker-Scheek I, Zwerver J.Факторы риска тендинопатии надколенника: систематический обзор литературы. Br J Sports Med. 2011 Апрель; 45 (5): 446-52. [PubMed: 21367808]
- 7.
- Рудавский А., Кук Дж. Физиотерапевтическое лечение тендинопатии надколенника (колено прыгуна). J Physiother. 2014 сентябрь; 60 (3): 122-9. [PubMed: 25092419]
- 8.
- Lian O, Engebretsen L, Ovrebø RV, Bahr R. Характеристики разгибателей ног у мужчин-волейболистов с прыгающим коленом. Am J Sports Med. 1996 май-июнь; 24 (3): 380-5.[PubMed: 8734892]
- 9.
- Durcan L, Coole A, McCarthy E, Johnston C, Webb MJ, O’Shea FD, Gissane C, Wilson F. Распространенность тендинопатии надколенника в элитной академии регби: клинические и визуализационное исследование. J Sci Med Sport. 2014 Март; 17 (2): 173-6. [PubMed: 23838071]
- 10.
- Schwartz A, Watson JN, Hutchinson MR. Пателлярная тендинопатия. Спортивное здоровье. 2015 сентябрь-октябрь; 7 (5): 415-20. [Бесплатная статья PMC: PMC4547110] [PubMed: 26502416]
- 11.
- Almekinders LC, Temple JD.Этиология, диагностика и лечение тендинита: анализ литературы. Медико-спортивные упражнения. 1998 августа; 30 (8): 1183-90. [PubMed: 9710855]
- 12.
- Fornaciari P, Kabelitz M, Fucentese SF. [Колено прыгуна]. Праксис (Берн, 1994). 2018 апр; 107 (9-10): 513-519. [PubMed: 296
- ]
- 13.
- Dixit S, DiFiori JP, Burton M, Mines B. Управление пателлофеморальным болевым синдромом. Я семейный врач. 2007 15 января; 75 (2): 194-202. [PubMed: 17263214]
- 14.
- Маллиарас П., Кук Дж., Пурдам К., Рио-Э.Пателлярная тендинопатия: клиническая диагностика, управление нагрузкой и рекомендации для сложных презентаций. J Orthop Sports Phys Ther. 2015 ноя; 45 (11): 887-98. [PubMed: 263
- ]
- 15.
- Rath E., Schwarzkopf R, Richmond JC. Клинические признаки и анатомическая корреляция тендинита надколенника. Индийский J Orthop. Октябрь 2010; 44 (4): 435-7. [Бесплатная статья PMC: PMC2947732] [PubMed: 20924486]
- 16.
- Visentini PJ, Khan KM, Cook JL, Kiss ZS, Harcourt PR, Wark JD. Оценка VISA: индекс тяжести симптомов у пациентов с перегибом колена (тендиноз надколенника).Группа изучения сухожилий Викторианского института спорта. J Sci Med Sport. 1998 Янв; 1 (1): 22-8. [PubMed: 9732118]
- 17.
- Owoeye OBA, Wiley JP, Walker REA, Palacios-Derflingher L, Emery CA. Диагностическая точность самооценки тендинопатии надколенника в молодежном баскетболе. J Orthop Sports Phys Ther. Октябрь 2018; 48 (10): 758-766. [PubMed: 29703124]
- 18.
- Хан К.М., Бонар Ф., Десмонд П.М., Кук Дж.Л., Янг Д.А., Висентини П.Дж., Ферманн М.В., Кисс З.С., О’Брайен П.А., Харкорт ПР, Даулинг Р.Дж., О’Салливан Р.М. , Crichton KJ, Tress BM, Wark JD.Тендиноз надколенника (колено прыгуна): результаты гистопатологического исследования, УЗИ и МРТ. Группа изучения сухожилий Викторианского института спорта. Радиология. 1996 сентябрь; 200 (3): 821-7. [PubMed: 8756939]
- 19.
- Johnson DP, Wakeley CJ, Watt I. Магнитно-резонансная томография тендинита надколенника. J Bone Joint Surg Br. 1996 Май; 78 (3): 452-7. [PubMed: 8636185]
- 20.
- Кан Д., Уилсон Массачусетс. Результаты сцинтиграфии костей при тендините надколенника. J Nucl Med. 1987 ноя; 28 (11): 1768-70.[PubMed: 3668667]
- 21.
- Christian RA, Rossy WH, Sherman OH. Тендинопатия надколенника — последние достижения в области лечения. Bull Hosp Jt Dis (2013). 2014; 72 (3): 217-24. [PubMed: 25429390]
- 22.
- Мартенс М., Воутерс П., Бурссенс А., Мюльер Дж. Тендинит надколенника: патология и результаты лечения. Acta Orthop Scand. 1982 июн; 53 (3): 445-50. [PubMed: 70]
- 23.
- Пирс К. Х., Lysens RJ. Тендинопатия надколенника у спортсменов: современные диагностические и терапевтические рекомендации.Sports Med. 2005; 35 (1): 71-87. [PubMed: 15651914]
- 24.
- Ривенбург DW. Физические методы лечения травм сухожилий. Clin Sports Med. 1992 июл; 11 (3): 645-59. [PubMed: 1638644]
- 25.
- Ван дер Ворп Х., де Поэль Х. Дж., Диркс Р.Л., ван ден Аккер-Шик I, Цвервер Дж. Колено прыгуна или колено спускаемого аппарата? Систематический обзор связи между биомеханикой прыжка и тендинопатией надколенника. Int J Sports Med. 2014 июл; 35 (8): 714-22. [PubMed: 24577862]
- 26.
- Кунтурис А., Кук Дж. Реабилитация ахиллова сухожилия и тендинопатии надколенника. Лучшая практика Res Clin Rheumatol. 2007 Апрель; 21 (2): 295-316. [PubMed: 17512484]
- 27.
- Bahr R, Fossan B, Løken S, Engebretsen L. Хирургическое лечение по сравнению с эксцентрической тренировкой при тендинопатии надколенника (колено прыгуна). Рандомизированное контролируемое исследование. J Bone Joint Surg Am. 2006 август; 88 (8): 1689-98. [PubMed: 16882889]
- 28.
- Rodriguez-Merchan EC. Лечение тендинопатии надколенника.J Orthop Traumatol. 2013 июн; 14 (2): 77-81. [Бесплатная статья PMC: PMC3667373] [PubMed: 23271268]
- 29.
- Lavagnino M, Arnoczky SP, Dodds J, Elvin N. Инфрапателлярные ремни снижают деформацию сухожилия надколенника в месте повреждения колена прыгуна: компьютерный анализ Радиографические измерения. Спортивное здоровье. 2011 Май; 3 (3): 296-302. [Бесплатная статья PMC: PMC3445162] [PubMed: 23016021]
- 30.
- Орчард Дж., Месси А., Браун Р., Кардон-Данбар А., Хофманн Дж. Успешное лечение тендинопатии с помощью инъекций ингибитора ММП апротинина.Clin Orthop Relat Res. Июль 2008; 466 (7): 1625-32. [Бесплатная статья PMC: PMC2505252] [PubMed: 18449616]
- 31.
- Romeo AA, Larson RV. Артроскопическое лечение инфрапателлярного тендинита. Артроскопия. 1999 апр; 15 (3): 341-5. [PubMed: 10231119]
- 32.
- Блазина М.Э., Керлан Р.К., Джоб Ф.В., Картер В.С., Карлсон Г.Дж. Колено прыгуна. Orthop Clin North Am. 1973 Июль; 4 (3): 665-78. [PubMed: 4783891]
- 33.
- Kaux JF, Forthomme B, Goff CL, Crielaard JM, Croisier JL.Современные мнения о тендинопатии. J Sports Sci Med. 2011 июн 01; 10 (2): 238-53. [Бесплатная статья PMC: PMC3761855] [PubMed: 24149868]
- 34.
- Кеттунен Дж. А., Квист М., Аланен Е., Куяла У. М.. Долгосрочный прогноз состояния колена прыгуна у спортсменов-мужчин. Проспективное последующее исследование. Am J Sports Med. 2002 сентябрь-октябрь; 30 (5): 689-92. [PubMed: 12239003]
- 35.
- Джеминьяни М., Бузони Ф., Тонерини М., Скаглионе М. Тендинопатия надколенника у спортсменов: сонографическая оценка коррелирует с прогнозом и терапией.Emerg Radiol. 2008 ноя; 15 (6): 399-404. [PubMed: 18560913]
- 36.
- Lang G, Pestka JM, Maier D, Izadpanah K, Südkamp N, Ogon P. Артроскопическое высвобождение надколенника для лечения хронической симптоматической тендинопатии надколенника: долгосрочные результаты и факторы, влияющие на спортсменов. Население. BMC Musculoskelet Disord. 2017 22 ноября; 18 (1): 486. [Бесплатная статья PMC: PMC5700547] [PubMed: 29166934]
- 37.
- Эверхарт Дж. С., Коул Д., Сойка Дж. Х., Хиггинс Дж. Д., Магнуссен Р. А., Шмитт Л. К., Флэниган, округ Колумбия.Варианты лечения тендинопатии надколенника: систематический обзор. Артроскопия. 2017 Апрель; 33 (4): 861-872. [PubMed: 28110807]
- 38.
- Петерс Дж. А., Цвервер Дж., Диркс Р. Л., Эльферинк-Гемсер М. Т., ван ден Аккер-Шик И. Профилактические вмешательства при тендинопатии: систематический обзор. J Sci Med Sport. 2016 Март; 19 (3): 205-211. [PubMed: 25981200]
Колено прыгуна и колено бегуна
Колено прыгуна и колено бегуна — немедицинские термины, которые часто используются для описания боли в передней части колена.В этой статье описывается, как колено прыгуна и колено бегуна определяются на Sports-health.com и как они могут быть определены в других источниках.
Джемпер с ограничением до колена
Колено прыгуна указывает на проблему с сухожилием надколенника, такую как воспаление (тендинит надколенника), утолщение (тендинит надколенника) или разрыв.
Узнайте, в чем разница между тендинитом, тендинозом и тендинопатией?
Сухожилие надколенника начинается (или берет начало) на надколеннике (коленной чашечке) и проходит вниз по передней части колена, чтобы войти в верхнюю часть большеберцовой кости, называемой бугорком большеберцовой кости.Когда четырехглавые мышцы бедра сокращаются, растягивается сухожилие надколенника, которое, в свою очередь, выпрямляет колено и разгибает ногу.
См. Руководство по анатомии коленного сустава
Чрезмерное использование или внезапная нагрузка на сухожилие надколенника (например, тяжелое или неловкое приземление) могут вызвать воспаление или разрыв ткани сухожилия. Это может вызвать боль, отек и дискомфорт, особенно во время прыжков, бега и других занятий спортом.
В отличие от пателлофеморальной боли (колено бегуна), боль в коленях при тендините надколенника часто уменьшается со временем во время активности, поскольку сухожилие «нагревается».”
См. Описание колена прыгуна
Определение колена бегуна
«Колено бегуна» — это общее название пателлофеморального болевого синдрома (PFPS). Этот синдром вызывается болью из-за неправильного контакта и движений надколенника (коленной чашечки) на бедренной кости (бедренной кости), вызывающей боль в передней или нижней части коленной чашечки. Колено бегуна может быть вызвано любым количеством основных факторов, в том числе:
- Ошибки обучения. Внезапное увеличение объема или интенсивности тренировки может вызвать чрезмерную нагрузку на пателлофеморальный сустав.Точно так же недостаточное время восстановления или чрезмерная работа в гору могут сделать то же самое.
- Чрезмерная нагрузка и перетренированность колена. Продолжительные периоды интенсивного использования и тренировок могут вызвать повреждение колена у бегуна даже у самых тренированных спортсменов, если не будет предоставлено достаточно времени для восстановления. Например, у бегуна на длинные дистанции, заканчивающего особенно напряженную неделю тренировок, может развиться боль в коленях бегуна.
- Травма. Травма лодыжки, бедра или колена может изменить биомеханику колена, что в конечном итоге приведет к симптомам коленного сустава бегуна.
- Слабость в очаге. Слабые или недоразвитые мышцы бедра или бедра могут привести к тому, что пателлофеморальный сустав будет нести большую нагрузку при физической активности. Со временем это может привести к развитию колена бегуна.
- Чрезмерная масса тела. Избыточный вес может вызвать нежелательную нагрузку на колени. При ходьбе по ровной поверхности каждый шаг оказывает давление на колени в 1,5 раза больше веса тела человека. 1
- Гибкость: Особенно тугие четырехглавые мышцы (бедро), икроножные мышцы (икроножные мышцы), подвздошно-большеберцовая перевязь (за пределами бедра) или подколенные сухожилия могут предрасполагать к возникновению колена бегуна.
- Пол. У женщин повышенный риск заболеть коленом, так как у женщин бедра шире, а колени расположены иначе, чем у мужчин.
Понимание причины боли в коленях у бегунов может помочь в лечении.
Подробнее: что нужно знать о коленях бегуна
Имеют ли значение эти различия в названиях?
Получение точного медицинского диагноза, такого как тендинит надколенника, более важно, чем неофициальное название, используемое для описания боли.Более того, существует много раз больше, чем одна проблема — например, у человека, коленная чашечка которого не отслеживается должным образом, также может развиться тендинит надколенника.
Хотя лечение колена бегуна и колена прыгуна схожи, существует несколько различий. К счастью, они редко требуют хирургического вмешательства.
Подробнее: Лечение колена прыгуна
См. Лечение колена бегуна
Список литературы
Симптомы коленного сустава у прыгуна у детей — Лечение коленного сустава у прыгуна
По мере того, как весенние и летние виды спорта становятся все популярнее среди детей Центрального Орегона, сейчас хорошее время следить за признаками и симптомами травм, вызванных чрезмерным перенапряжением.Одной из распространенных травм, обнаруживаемых у молодых спортсменов, занимающихся видами спорта, требующими прыжков, бега, ходьбы или езды на велосипеде, является тендинит надколенника (также известный как колено прыгуна).
Колено прыгуна является результатом воспаления и повреждения тканей, вызванных повторяющимися сокращениями четырехглавых мышц, вызывающими нагрузку на сухожилие надколенника в месте его прикрепления к коленной чашечке. Ребенок с прыгающим коленом будет чувствовать слабую или сильную боль в нижней части коленной чашечки.
Причины
- Плохое выравнивание бедра, ноги, колена или ступни
- С широкими бедрами
- Подчиненный
- Плоскостопие или свод стопы, которые сжимаются при ходьбе или беге
- Дисбаланс мышц, вызванный повторным использованием одной и той же группы мышц
- Перетренированность и недостаточный отдых
«В отличие от взрослых, последствия чрезмерного перенапряжения у педиатрических и подростковых спортсменов гораздо более серьезны, потому что растущие кости уязвимы для стресса», — утверждает д-р.Джастин Рот, детский ортопед в Центре. В колене прыгуна раздражение и травма пластинки роста ребенка могут возникнуть, когда сухожилие надколенника, прикрепленное к пластине роста коленной чашечки, подвергается повторяющейся нагрузке. Это состояние называется синдромом Синдинга-Ларсена-Йоханссона.
Общие признаки и симптомы
- Слегка опухшая, теплая и болезненная шишка ниже коленной чашечки
- Боль при активности, особенно при выпрямлении ноги против силы (например, при подъеме по лестнице, прыжках, глубоких сгибаниях в коленях или поднятии тяжестей) или после продолжительного периода энергичных упражнений у подростка
- В более тяжелых случаях боль при меньшей активности
«Обычно мы связываем высокий уровень спортивной активности с тем, чтобы приносить пользу нашим детям и молодым людям», — говорит д-р.Рот. «По мере того, как жизнь наших детей начинает формироваться вокруг множества увлекательных и активных видов спорта, которыми они интересуются, может потребоваться замедлить темп и сделать перерыв, чтобы предотвратить травмы, вызванные чрезмерным перенапряжением».
Обычно первой рекомендацией является отдых от активности до исчезновения боли. Прикладывание пакетов со льдом к коленям и использование нестероидных противовоспалительных препаратов также может помочь облегчить симптомы. Если ребенок не отдыхает от повторяющихся движений, вызывающих появление колена прыгуна, в нижнем конце коленной чашечки может произойти перелом, который потребует наложения гипса или хирургического вмешательства, что еще больше продлит отсутствие ребенка на занятиях.
Колено прыгуна: история вопроса, эпидемиология, функциональная анатомия
Блазина М.Е., Керлан Р.К., Джоб Ф.В., Картер В.С., Карлсон Г.Дж. Колено прыгуна. Orthop Clin North Am . 1973 июл.4 (3): 665-78. [Медлайн].
Almekinders LC, Vellema JH, Weinhold PS. Характер деформации сухожилия надколенника и последствия тендинопатии надколенника. Коленная хирургия Sports Traumatol Arthrosc . 2002 10 января (1): 2-5. [Медлайн].
Бассо О., Эмис А.А., гонка А, Джонсон Д.П.Деформации волокон сухожилия надколенника: их дифференциальные реакции на напряжение четырехглавой мышцы. Clin Orthop Relat Res . 2002 Июль 400: 246-53. [Медлайн].
Cook JL, Kiss ZS, Khan KM, Purdam CR, Webster KE. Антропометрия, физическая работоспособность и ультразвуковая патология сухожилий надколенника у элитных юных баскетболистов: кросс-секционное исследование. Br J Sports Med . 2004 апр. 38 (2): 206-9. [Медлайн]. [Полный текст].
Кук Дж. Л., Хан К. М., Кисс З. С., Пурдам С. Р., Гриффитс Л.Воспроизводимость и клиническая применимость пальпации сухожилий для выявления тендинопатии надколенника у молодых баскетболистов. Группа изучения сухожилий Викторианского института спорта. Br J Sports Med . 2001 Февраль 35 (1): 65-9. [Медлайн]. [Полный текст].
Cook JL, Khan KM, Kiss ZS, Purdam CR, Griffiths L. Проспективное визуализационное исследование бессимптомной тендинопатии надколенника у элитных юных баскетболистов. J Ультразвуковая медицина . 2000 июля 19 (7): 473-9. [Медлайн].
Busch MT.Спортивная медицина у детей и подростков. Моррисси RT, изд. Детская ортопедия Ловелла и Винтера . Филадельфия, Пенсильвания: Липпинкотт-Рэйвен; 1990. 1091-1128.
Ferretti A, Ippolito E, Mariani P, Puddu G. Колено прыгуна. Am J Sports Med . 1983 март-апрель. 11 (2): 58-62. [Медлайн].
Lian Ø, Refsnes PE, Engebretsen L, Bahr R. Рабочие характеристики волейболистов с тендинопатией надколенника. Am J Sports Med .2003 май-июнь. 31 (3): 408-13. [Медлайн].
Ферретти А. Эпидемиология колена прыгуна. Sports Med . 1986 июль-август. 3 (4): 289-95. [Медлайн].
Куяла У.М., Остерман К., Квист М., Аалто Т., Фриберг О. Факторы, предрасполагающие к хондропатии надколенника и апициту надколенника у спортсменов. Инт Ортоп . 1986. 10 (3): 195-200. [Медлайн].
Witvrouw E, Bellemans J, Lysens R, Danneels L, Cambier D.Внутренние факторы риска развития тендинита надколенника у спортсменов. Двухлетнее проспективное исследование. Am J Sports Med . 2001 март-апрель. 29 (2): 190-5. [Медлайн].
Visnes H, Aandahl HA, Bahr R. Парадокс колена прыгуна — способность к прыжкам является фактором риска развития колена прыгуна: 5-летнее проспективное исследование. Br J Sports Med . 2012 г., 11 октября [Medline].
Visnes H, Bahr R. Объем тренировки и состав тела как факторы риска развития колена прыгуна у молодых элитных волейболистов. Scand J Med Sci Sports . 2012 20 января [Medline].
Zwerver J, Bredeweg SW, van den Akker-Scheek I. Распространенность колена прыгуна среди неэлитных спортсменов из разных видов спорта: поперечное исследование. Am J Sports Med . 2011 Сентябрь 39 (9): 1984-8. [Медлайн].
Йонссон П., Альфредсон Х. Превосходные результаты при эксцентрической тренировке четырехглавой мышцы по сравнению с концентрической тренировкой четырехглавой мышцы у пациентов с прыгающим коленом: проспективное рандомизированное исследование. Br J Sports Med . 2005 ноябрь 39 (11): 847-50. [Медлайн].
Van der Worp H, de Poel HJ, Diercks RL, van den Akker-Scheek I, Zwerver J. Колено прыгуна или колено спускаемого аппарата? Систематический обзор связи между биомеханикой прыжка и тендинопатией надколенника. Int J Sports Med . 2014 июл.35 (8): 714-22. [Медлайн].
Скотт А., Лиан О., Бар Р. и др. Повышенное количество тучных клеток при тендинозе надколенника человека: корреляция с продолжительностью симптомов и гиперплазией сосудов. Br J Sports Med . 2008 4 марта. Epub опережает печать. [Медлайн]. [Полный текст].
Гамильтон Б., Пурдам С. Тендиноз надколенника как адаптивный процесс: новая гипотеза. Br J Sports Med . 2004 Декабрь 38 (6): 758-61. [Медлайн]. [Полный текст].
Warden SJ, Kiss ZS, Malara FA и др. Сравнительная точность магнитно-резонансной томографии и ультразвукового исследования в подтверждении клинически диагностированной тендинопатии надколенника. Am J Sports Med .2007 марта, 35 (3): 427-36. [Медлайн].
Alfredson H, Ohberg L. Неоваскуляризация при хроническом болезненном тендинозе надколенника — многообещающие результаты после склерозирования новых сосудов вне сухожилия ставят под сомнение необходимость хирургического вмешательства. Коленная хирургия Sports Traumatol Arthrosc . 2005 марта 13 (2): 74-80. [Медлайн].
Гисслен К., Альфредсон Х. Неоваскуляризация и боль в колене прыгуна: проспективное клиническое и сонографическое исследование у элитных юных волейболистов. Br J Sports Med . 2005 июл. 39 (7): 423-8; обсуждение 423-8. [Медлайн]. [Полный текст].
Johnson DP, Wakeley CJ, Watt I. Магнитно-резонансная томография тендинита надколенника. J Bone Joint Surg Br . 1996 май. 78 (3): 452-7. [Медлайн]. [Полный текст].
Хан К.М., Бонар Ф., Десмонд П.М. и др. Тендиноз надколенника (колено прыгуна): результаты гистопатологического исследования, УЗИ и МРТ. Группа изучения сухожилий Викторианского института спорта. Радиология . 1996 Сентябрь 200 (3): 821-7. [Медлайн]. [Полный текст].
Hoksrud A, Ohberg L, Alfredson H, Bahr R. Склероз новообразований под ультразвуковым контролем при болезненной хронической тендинопатии надколенника: рандомизированное контролируемое исследование. Am J Sports Med . 2006 ноябрь 34 (11): 1738-46. [Медлайн].
Kongsgaard M, Aagaard P, Roikjaer S, et al. Эксцентрические приседания со снижением нагрузки увеличивают нагрузку на связки надколенника по сравнению со стандартными эксцентрическими приседаниями. Clin Biomech (Бристоль, Эйвон) . 2006 21 августа (7): 748-54. [Медлайн].
Purdam CR, Jonsson P, Alfredson H, Lorentzon R, Cook JL, Khan KM. Пилотное исследование эксцентрического приседания с понижением в лечении болезненной хронической тендинопатии надколенника. Br J Sports Med . 2004 августа 38 (4): 395-7. [Медлайн]. [Полный текст].
Bahr R, Fossan B, Løken S, Engebretsen L. Хирургическое лечение в сравнении с эксцентрической тренировкой при тендинопатии надколенника (колено прыгуна).Рандомизированное контролируемое исследование. J Bone Joint Surg Am . 2006 август 88 (8): 1689-98. [Медлайн].
Pestka JM, Lang G, Maier D, Südkamp NP, Ogon P, Izadpanah K. Артроскопическое освобождение надколенника позволяет своевременно вернуться к работоспособности профессиональных спортсменов и спортсменов-любителей с хронической тендинопатией надколенника. Коленная хирургия Sports Traumatol Arthrosc . 2018 27 мая. [Medline].
Lang G, Pestka JM, Maier D, Izadpanah K, Südkamp N, Ogon P.Артроскопическое высвобождение надколенника для лечения хронической симптоматической тендинопатии надколенника: долгосрочные результаты и влиятельные факторы в спортивной популяции. BMC Musculoskelet Disord . 2017 22 ноября. 18 (1): 486. [Медлайн].
Абате М., Ди Карло Л., Верна С., Ди Грегорио П., Скьявоне С., Салини В. Синергетическая активность богатой тромбоцитами плазмы и инъекции большого объема с визуализацией при тендинопатии надколенника. Коленная хирургия Sports Traumatol Arthrosc .2018 31 марта. [Medline].
Зайни Р., Таунат М., Фаярд Дж. М., Хагер Дж. П., Каррильон Ю., Клечет Дж. И др. Плазма, обогащенная тромбоцитами, как лечение хронической тендинопатии надколенника: сравнение одной и двух последовательных инъекций. Мышцы Связки Сухожилия J . 2015 апр-июн. 5 (2): 92-8. [Медлайн].
Fredberg U, Bolvig L, Pfeiffer-Jensen M, et al. Ультрасонография как инструмент диагностики, руководство по местной инъекции стероидов и, вместе с альгометрией давления, мониторинг лечения спортсменов с хроническим коленом прыгуна и тендинитом ахиллова сухожилия: рандомизированный, двойной слепой, плацебо-контроль… Scand J Rheumatol . 2004. 33 (2): 94-101.
Coombes BK, Bisset L, Vicenzino B. Эффективность и безопасность инъекций кортикостероидов и других инъекций для лечения тендинопатии: систематический обзор рандомизированных контролируемых исследований. Ланцет . 2010 20 ноября. 376 (9754): 1751-67. [Медлайн].
Джеймс С.Л., Али К., Покок С. и др. Сухая пункция под ультразвуковым контролем и инъекция аутокрови при тендинозе надколенника. Br J Sports Med . 2007 г., 41 (8): 518–21; обсуждение 522. [Medline].
Hoksrud A, Torgalsen T, Harstad H, Haugen S, Andersen TE, Risberg MA. Склероз новообразований под контролем УЗИ при тендинопатии надколенника: проспективное исследование с участием 101 пациента. Am J Sports Med . 2012 марта 40 (3): 542-7. [Медлайн].
Hoksrud A, Bahr R. Склерозирующее лечение под ультразвуковым контролем у пациентов с тендинопатией надколенника (колено прыгуна).44-месячное наблюдение. Am J Sports Med . 2011 ноябрь 39 (11): 2377-80. [Медлайн].
Peers KH, Lysens RJ, Brys P, Bellemans J. Поперечный анализ результатов спортсменов с хронической тендинопатией надколенника, леченных хирургическим путем и с помощью экстракорпоральной ударно-волновой терапии. Clin J Sport Med . 2003 марта 13 (2): 79-83. [Медлайн].
Zwerver J, Hartgens F, Verhagen E, van der Worp H, van den Akker-Scheek I, Diercks RL. Отсутствие эффекта экстракорпоральной ударно-волновой терапии на тендинопатию надколенника у прыгающих спортсменов во время соревновательного сезона: рандомизированное клиническое испытание. Am J Sports Med . 2011 июн. 39 (6): 1191-9. [Медлайн].
Furia JP, Rompe JD, Cacchio A, Del Buono A, Maffulli N. Однократное применение низкоэнергетической радиальной экстракорпоральной ударно-волновой терапии эффективно для лечения хронической тендинопатии надколенника. Коленная хирургия Sports Traumatol Arthrosc . 2013 21 февраля (2): 346-50. [Медлайн].
Vetrano M, Castorina A, Vulpiani MC, Baldini R, Pavan A, Ferretti A. Плазма, обогащенная тромбоцитами, в сравнении с сфокусированными ударными волнами при лечении колена прыгуна у спортсменов. Am J Sports Med . 2013 13 февраля [Medline].
Grambart ST. Спортивная медицина и богатая тромбоцитами плазма: консервативная терапия. Клиника Подиатр Мед Сургут . 2015, 32 января (1): 99-107. [Медлайн].
Dragoo JL, Wasterlain AS, Braun HJ, Nead KT. Плазма, обогащенная тромбоцитами, как лечение тендинопатии надколенника: двойное слепое рандомизированное контролируемое исследование. Am J Sports Med . 2014 Март 42 (3): 610-8. [Медлайн].
Смит Дж., Селлон Дж. Л.Сравнение инъекций PRP и ESWT спортсменам с хронической тендинопатией надколенника. Clin J Sport Med . 2014 24 января (1): 88-9. [Медлайн].
Андриоло Л., Альтамура С.А., Реале Д., Кандриан С., Заффаньини С., Филардо Г. Нехирургическое лечение тендинопатии надколенника: множественные инъекции богатой тромбоцитами плазмы являются подходящим вариантом: систематический обзор и метаанализ. Am J Sports Med . 2018 г. 1. 58 (1-2): 363546518759674. [Медлайн].
Abat F, Sánchez-Sánchez JL, Martín-Nogueras AM, Calvo-Arenillas JI, Yajeya J, Méndez-Sánchez R, et al.Рандомизированное контролируемое исследование, сравнивающее эффективность метода гальванического электролиза под ультразвуковым контролем (USGET) с традиционным электрофизиотерапевтическим лечением тендинопатии надколенника. Дж Эксп Ортоп . 2016 декабрь 3 (1): 34. [Медлайн].
Нанос К.Н., Маланга, Джорджия. Лечение тендинопатии надколенника, резистентной к хирургическому вмешательству, с использованием чрескожной ультразвуковой тенотомии и инъекции обогащенной тромбоцитами плазмы: презентация случая. PM R .2015 7 (12) декабря: 1300-5. [Медлайн].
Аль-Дури З.А., Айхрот ПМ. Хирургические аспекты тендинита надколенника: техника и результаты. Am J Knee Surg . 2001 Зима. 14 (1): 43-50. [Медлайн].
Кук Дж. Л., Хан К. М., Харкорт ПР, Грант М., Янг Д. А., Бонар С.Ф. Поперечное исследование 100 спортсменов с прыгающим коленом, проведенное консервативным и хирургическим путем. Группа по изучению сухожилий Викторианского института спорта. Br J Sports Med .1997 31 декабря (4): 332-6. [Медлайн]. [Полный текст].
Lian Ø, Scott A, Engebretsen L, et al. Чрезмерный апоптоз при тендинопатии надколенника у спортсменов. Am J Sports Med . 2007 апр. 35 (4): 605-11. [Медлайн].
Мэтисон ГО. Долгосрочный прогноз для колена прыгуна. Clin J Sport Med . 2003 май. 13 (3): 196. [Медлайн].
Мушмула RC, Lyne ED. Болезнь Синдинга-Ларсена-Йоханссона. Его этиология и естественное течение. J Bone Joint Surg Am . 1978 Декабрь 60 (8): 1113-6. [Медлайн]. [Полный текст].
Огден JA, Саутвик WO. Болезнь Осгуда-Шлаттера и развитие бугристости большеберцовой кости. Clin Orthop Relat Res . 1976 Май. 116: 180-9. [Медлайн].
Roels J, Martens M, Mulier JC, Burssens A. Тендинит надколенника (колено прыгуна). Am J Sports Med . 1978 ноябрь-декабрь. 6 (6): 362-8. [Медлайн].
Magnani G, Calzetti C, Campari M, Lehndorff H, Pizzaferri P, Rossi E.[Иммунный ответ на вакцину против гепатита В и продолжительность защиты в отделении диализа]. Acta Biomed Ateneo Parmense . 1987. 58 (1-2): 41-7. [Медлайн].



