Органы пищеварения человека, строение пищеварительной системы
3. Желудок.
Вопреки устоявшемуся мнению сразу скажем, что главная функция желудка — анализ состава пищи. Тут хоть и происходят некоторые процессы переваривания содержимого, в целом этот орган пищеварительной системы предназначен для того, чтобы дать знать организму, из чего состоит порция еды. А организм соответствующим образом подготовит кишечник к приёму пищи. Параллельно желудок вырабатывает желудочный сок — сложную смесь кислот и ферментов, обеспечивающих переваривание пищи, когда она попадает в кишечник.
4. Кишечник.
Кишечник — это самый крупный орган нашего тела. Он состоит из нескольких частей, отличающихся по толщине просвета и выполняемым функциям. Так, в тонком кишечнике, который следует сразу за желудком, происходит основная обработка пищи ферментами и кислотами. Затем, в среднем кишечнике, происходит всасывания основных компонентов пищевого комка. А далее, в толстом кишечнике, всасывается вода. К кишечнику же относится аппендикс, у человека выполняющий в основном функцию выработки различных антител и почти не участвующий в пищеварении.
5. Печень.
Печень — это большая железа, вырабатывающая желчь для расщепления жиров и обезвреживающая разнообразные токсины и опасные компоненты пищи.
6. Поджелудочная железа.
Этот орган необходим для выработки различных ферментов и гормонов, в частности — инсулина, участвующих в процессе переваривания пищи и дальнейшего обмена веществ в организме.
7. Слюнные железы и язык.
Хотя эти органы и встречаются с пищей совсем ненадолго, без них немыслима нормальная подготовка её и самого организма к перевариванию пищевого комка. Поэтому слюнные железы и язык — важные органы, входящие в пищеварительную систему человека.
В физиологии к органам пищеварительной системы относятся также зубы, поскольку они принимают активное участие в измельчении пищи.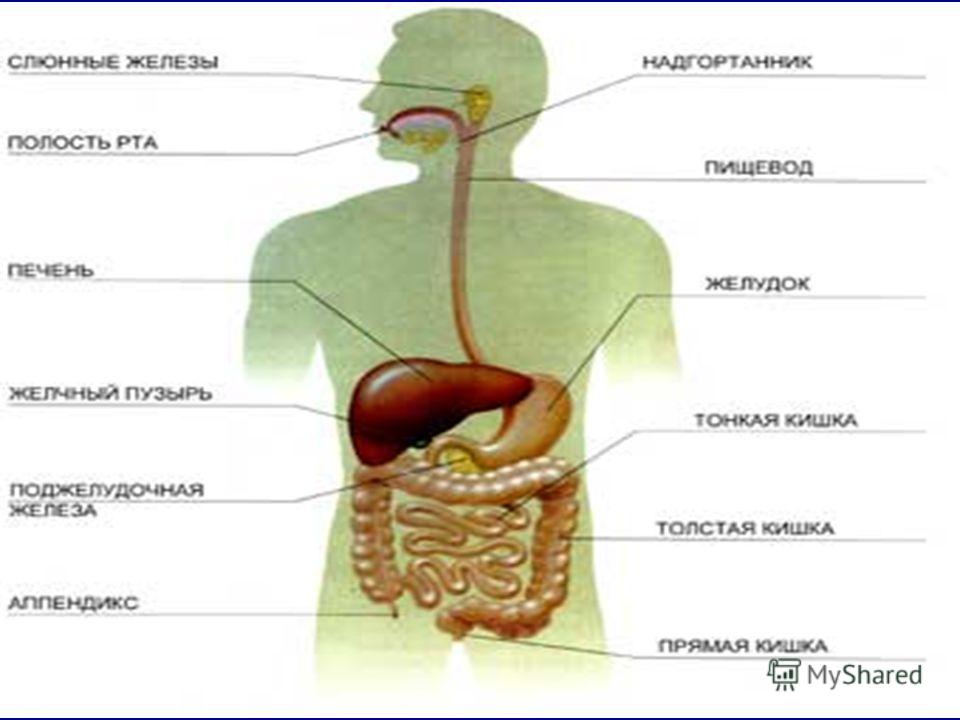
Понятно, что такая схема — проста и принципиальна. Все основные органы пищеварительной системы человека очень сложны и состоят из множества частей. Тем не менее, хорошее представление о системе усвоения пищи позволит лучше разобраться с этим процессом вообще.
Болезни органов пищеварения — Школа здоровья — ГБУЗ Городская поликлиника 25 г. Краснодара МЗ КК
12 декабря 2019 г.
Для каждого заболевания органов пищеварения существуют свои специфические причины, но среди них можно выделить те, которые характерны для большинства заболеваний пищеварительной системы. Все эти причины можно разделить на внешние и внутренние.
Основные это, конечно же, внешние причины. К ним, в первую очередь, нужно отнести пищу, жидкости, лекарственные препараты:
Несбалансированное питание (недостаток или избыток белков, жиров, углеводов) нерегулярное питание (каждый день в разное время), частое употребление в пищу “агрессивных” компонентов (острого, соленого, горячего и др.), качество самих продуктов (различные добавки типа консервантов) — все это основные причины заболеваний желудка и кишечника и зачастую единственная причина таких пищеварительных расстройств, как запор, понос, повышенное газообразование и других расстройств пищеварения.
Из жидкостей в первую очередь заболевания органов пищеварения способны вызывать алкоголь и его суррогаты, газированные и прочие напитки, содержащие консерванты и красители.
И, конечно же, лекарства. Почти все они в той или иной степени оказывают негативное действие на слизистую оболочку желудка.
Так же к внешним причинам заболеваний органов пищеварения относятся микроорганизмы (вирусы, бактерии и простейшие которые вызывают специфические и неспецифические заболевания), черви (сосальщики, ленточные черви, круглые черви), поступающие в основном с пищей или водой.
Курение, самостоятельной причиной болезней желудка и кишечника бывает нечасто, но оно вместе с недостаточной гигиеной полости рта вызывает заболевания ротовой полости (гингивит, стоматит, пародонтоз, рак губы).
Ещё к внешним причинам болезней желудка и кишечника относятся частые стрессы, негативные эмоции, переживания по каким-либо поводам.
К внутренним причинам болезней органов пищеварения относится генетические – это предрасположенность (то есть наличие заболевания пищеварительной системы в предыдущих поколениях), нарушения внутриутробного развития (мутации в генетическом аппарате), аутоиммунные (когда организм по тем или иным причинам начинает атаковать свои органы).
Как видно, причин очень много и они разнообразны, но в большинстве случаев одно заболевание пищеварительной системы вызвано множеством причин (исключения составляют разве что инфекционные и паразитарные заболевания).
Симптомы болезней желудка и кишечника
Основным симптомом при заболеваниях органов пищеварения является боль по ходу пищеварительного тракта. Этот симптом присутствует почти при каждом заболевании желудка или кишечника, но в зависимости от заболевания будет иметь тот или иной характер. По локализации боль может возникнуть в правом (холецистит) или левом подреберье, опоясывающая (панкреатит), без конкретной локализации, по ходу пищевода, часто боль может иррадиировать (отдавать) между лопатками (воспаление пищевода), в область сердца и др. Боль может быть постоянной ноющей или, наоборот, в какой-то момент очень сильной (перфорация язвы желудка), а со временем проходить, появляться при пальпации, постукивании (холецистит). Может быть связана с приемами пищи или нет, или при приеме какой-то конкретной пищи (например, жирной как при хроническом панкреатите или холецистите), или, наоборот, при приеме какой-то пищи проходить (например, молочной при гиперацидном гастрите), или возникать, когда ничего не ешь (язвенная болезнь желудка). При заболеваниях прямой кишки боль может возникать при акте дефекации.
При заболеваниях желудка часто встречается такой симптом, как диспепсия. Её можно разделить на верхнюю и нижнюю. К верхней относятся такие симптомы, как изжога (ощущение жжения за грудиной или в верхней части живота при гастритах), отрыжка (кислым при заболеваниях желудка, горьким при поражении желчного пузыря), тошнота, рвота (язвенная болезнь), ощущение полноты и давления в эпигастральной области (при расстройствах эвакуаторной функции желудка), дисфагия (нарушения глотания при заболеваниях пищевода), анорексия (потеря аппетита).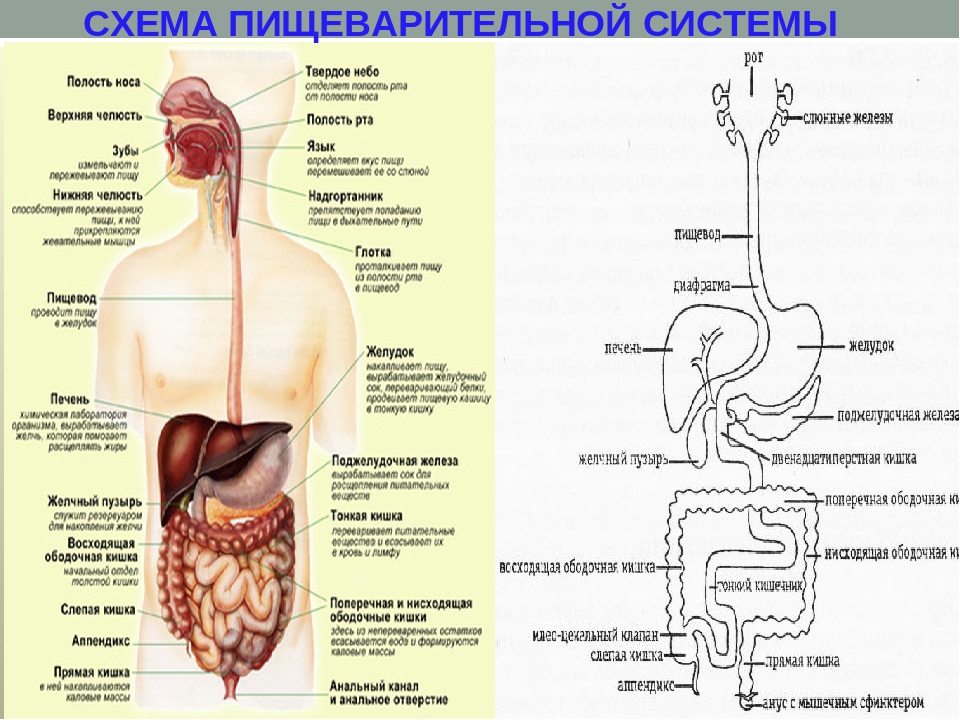
К нижней диспепсии относятся ощущение полноты и распирания в животе, метеоризм (избыточное скопление газов в кишечнике при нарушениях процессов пищеварения), диарея (инфекционные заболевания), запор (синдром раздраженного кишечника).
Из других симптомов встречаются изменение цвета стула (обесцвечивание при гепатите, мелена – дегтеобразный стул при желудочных кровотечениях, “малиновое желе” при амёбиазе, зеленый при сальмонеллезе, алая кровь в кале).
Так же встречаются различные изменения на коже, как проявления симптомов различных заболеваний органов пищеварительной системы (сыпь – инфекционные заболевания, сосудистые звёздочки и изменения цвета кожи при заболеваниях печени).
Органы пищеварения пчелы — АгроБаза
Пищеварительная система у пчёл называется кишечником, который разделяют на три отдела: передний, средний и задний.
Передний отдел в свою очередь разделяется на глотку, пищевод и медовый зобик. Глотка представляет собой трубку со стенками поддерживаемыми мускулами. Она проходит от ротового отверстия до пищевода. Пищевод также представляет собой трубку, но без мускулов, он проходит одинаков по всей длине груди, а выходя в брюшко расширяется – это расширение называют медовым зобиком. Стенки зобика покрыты множеством петель, которые помогают удерживать в нём нектар. Наполненный зобик значительно увеличивается в объёме, пчела может запасти в нём до 65 грамм нектара.
После медового зобика идёт промежуточная кишка – это первая часть среднего отдела – она представляет собой клапан между зобиком и средней кишкой. Этот клапан управляет подачей пищи в пищеварительную зону и предотвращает обратное движение пищи и перемешивание частично переваренного продукта с чистым нектаром.
Основным органом переваривания пищи у пчёл является средняя кишка. Её длина 13 мм у самок и 19 мм у самцов. Оканчивается она пилорическим клапаном, через который перевариваемая пища попадает в заднюю кишку. Перед этим клапаном расположились протоки мальпигиевых сосудов, которые являются органом выделения. Природа постаралась увеличить поверхность средней кишки добавив складок. Эпителий её поверхности выделяет пищеварительные ферменты: диастазу, инвертазу, триптазу, липазу, которые расщепляют до простых веществ поступившую пищу. Простые вещества проходят сквозь стенку кишки и попадают в гемолимфу.
Природа постаралась увеличить поверхность средней кишки добавив складок. Эпителий её поверхности выделяет пищеварительные ферменты: диастазу, инвертазу, триптазу, липазу, которые расщепляют до простых веществ поступившую пищу. Простые вещества проходят сквозь стенку кишки и попадают в гемолимфу.
Гемолимфа заменяет пчеле кровеносную систему – она транспортирует к органам питательные вещества, а от органов к мальпигиевым сосудам несёт отходы жизнидеятельности
В процессе пищеварения от стенок средней кишки отделяется студенистая масса — перитрофическая мембрана. Она участвует в процессе расщепления пищи и транспортирует её по кишке.
Последней частью пищеварительной системы пчелы является задний отдел, который включает в себя толстую и тонкую кишки. Тонкая кишка обладает довольно развитой мускульной частью, чтобы продвигать непереваренные остатки по кишечнику. В ней происходит основное всасывание расщеплённой пищи. Толстая кишка представляет собой хитиновый мешок с мускульной опорой, в ней у пчелы может набраться за зиму до 40 мг фекальных масс, которые выбрасываются по желанию пчелы.
К переднему отделу кишечника подходят выходы от четырёх желёз: глоточной, верхнечелюстной, заднеголовной и грудной. Верхнечелюстная железа – выделяет секрет содержащий феромоны, он является одним из компонентов молочка для кормления матки и растворяет воск. У трутней эта железа практически не развита. Глоточная железа – есть только у рабочих пчёл – вырабатывает ферменты входящие в состав молочка или требуемые для преобразования нектара в мёд. Заднеголовная железа – развита только у самок, проток выходит на нижней губе, её секрет требуется для смазки хитиновых частей. Грудная железа – также её проток выходит в нижней губе, выделяемый её секрет принимает участие в работе средней кишки.
ОРГАНЫ ПИЩЕВАРЕНИЯ
Органы пищеваренияделят на четыре отдела: головную, переднюю, среднюю и заднюю кишки. Головная кишка подразделяется на ротовую полость и глотку. Передняя кишка включает пищевод и желудок. Среднюю, или тонкую, кишку делят на двенадцатиперстную, тощую и подвздошную кишки. К этому отделу пищеварительного тракта относятся печень и поджелудочная железа. Заднюю, или толстую, кишку разделяют на слепую, ободочную и прямую кишки с анусом (рис. 18).
Передняя кишка включает пищевод и желудок. Среднюю, или тонкую, кишку делят на двенадцатиперстную, тощую и подвздошную кишки. К этому отделу пищеварительного тракта относятся печень и поджелудочная железа. Заднюю, или толстую, кишку разделяют на слепую, ободочную и прямую кишки с анусом (рис. 18).
Ротовая полость образована нижней и верхней челюстями, резцовыми, нёбными костями, подъязычной костью. К органам ротовой полости относятся губы, щеки, зубы, десны, язык, твердое и мягкое нёбо, слюнные железы и миндалины. У разных животных в связи с характером выполняемой функции строение их различно.
Губы. Различают верхнюю и нижнюю губы. Они представляют собой кожно-мышечно-слизистые складки и служат для захватывания и осязания корма и приема воды.
Губы крупного рогатого скота толстые, короткие, малоподвижные. На верхней губе образуется носо-губное зеркало. У свиньи верхняя губа переходит в хоботок. У мелких жвачных и лошади губы длинные, подвижные.
Щеки образуют боковую стенку ротовой полости. Состоят из кожи, мышц и слизистой оболочки.
Зубы — очень твердые органы, служащие для захватывания, удержания и измельчения корма. Они помещаются в зубных луночках верхней и нижней челюстей, а также резцовой кости.
На зубе различают корень, шейку и коронку (рис. 19). Коронка зуба состоит из эмали, дентина и пульпы, а корень — из цемента, дентина и пульпы. Исключение составляют зубы лошади, у которых цемент простирается на коронку, а эмаль — на корень.
Различают резцы, клыки, коренные зубы, которые подразделяются на премоляры и моляры. У всех животных зубы бывают двух поколений: молочные и постоянные.
Число зубов различно — у жвачных животных 32 зуба, отсутствуют верхние резцы, у свиньи — 42, у лошадей — у самцов 40, у самок 36, так как отсутствуют клыки.
С возрастом животного меняется форма жевательной поверхности зуба, а также форма зубной аркады. Поперечное сечение зуба меняется от поперечно-овального на округлое, затем на треугольное и, наконец, на продольно-овальное. Это изменение формы зуба дает возможность определить возраст животного.
Поперечное сечение зуба меняется от поперечно-овального на округлое, затем на треугольное и, наконец, на продольно-овальное. Это изменение формы зуба дает возможность определить возраст животного.
Десны — слизистая оболочка, окружающая шейку зуба с губной, щечной и язычной поверхностей.
Язык — мышечный орган, расположенный на дне ротовой полости. При помощи языка происходит осязание и обследование корма на вкус, прием воды и корма, пережевывание, проглатывание пищи. Различают корень, тело и верхушку языка (рис. 20). Верхняя его поверхность называется спинкой. Слизистая оболочка языка покрыта сосочками: нитевидными, конусовидными, выполняющими механическую функцию; грибовидными, желобоватыми и листовидными, которые снабжены вкусовыми луковицами.
У животных разных видов язык устроен неодинаково. На спинке языка жвачных животных имеется подушка, отсутствуют листовидные сосочки, но желобоватых сосочков имеется 8-17 пар. У свиньи язык длинный, узкий, желобоватых сосочков только одна пара. У лошади язык длинный, отсутствуют конусовидные сосочки, желобоватых одна пара.
Твердое нёбо образует свод ротовой полости. В основе твердого нёба находится костное нёбо. На слизистой оболочке твердого нёба располагаются нёбные валики, а по середине проходит нёбный шов. Число нёбных валиков у домашних животных различно.
Мягкое нёбо, или нёбная занавеска, является продолжение твердого нёба. Во время акта глотания мягкое нёбо закрывав вход в носовую полость. Оно состоит из мышц и слизистой оболочки.
Слюнные железы открывают свои протоки в ротовую полость. Имеется три пары слюнных желез: околоушные, подчелюстные и подъязычные.
Околоушные железы лежат под кожей у основания ушной раковины. Выводные протоки этих желез открываются в защечное пространство. Подчелюстные слюнные железы находятся в межчелюстном пространстве ниже околоушной железы.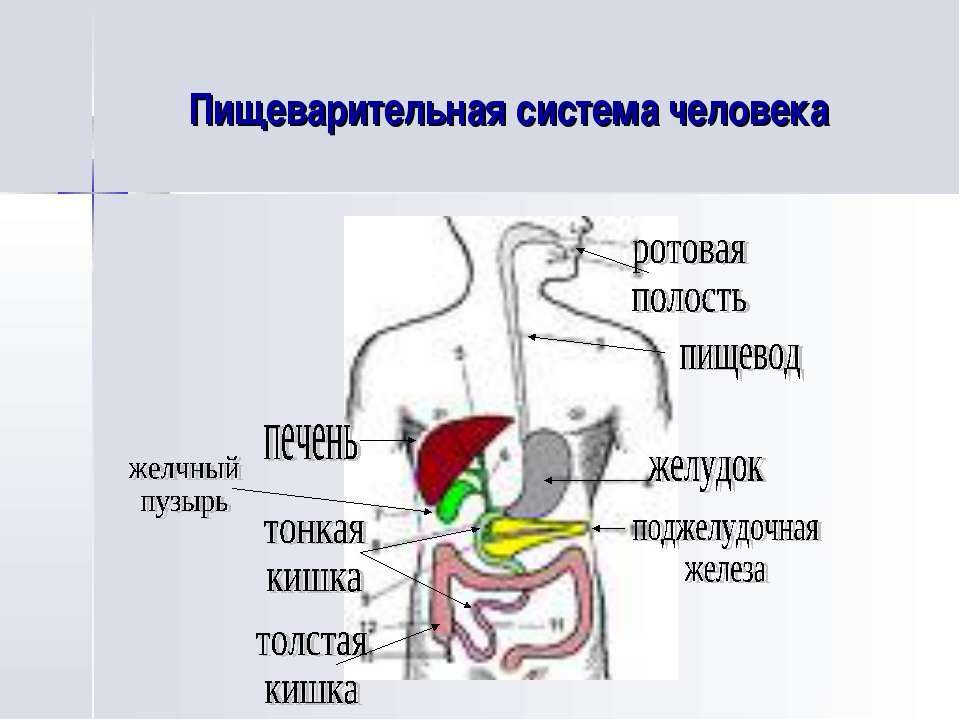 Проток железы открывается на дне ротовой полости в подъязычной бородавке. Подъязычные слюнные железы лежат в подъязычной складке слизистой оболочки дна ротовой полости, сбоку от языка. У рогатого скота и свиней эта железа состоит из двух частей — коротко- и длиннопротоковой. У лошади имеется только короткопротоковая железа. Выводной проток у длиннопротоковой железы открывается вместе с протоком подчелюстной железы, у короткопротоковой — по ходу железы.
Проток железы открывается на дне ротовой полости в подъязычной бородавке. Подъязычные слюнные железы лежат в подъязычной складке слизистой оболочки дна ротовой полости, сбоку от языка. У рогатого скота и свиней эта железа состоит из двух частей — коротко- и длиннопротоковой. У лошади имеется только короткопротоковая железа. Выводной проток у длиннопротоковой железы открывается вместе с протоком подчелюстной железы, у короткопротоковой — по ходу железы.
Миндалины в ротовой полости выполняют защитную функцию. Различают язычную и нёбные миндалины.
Глотка — это воронкообразный орган, стенка которого состоит из трех слоев: слизистой, мышечной оболочек и рыхлой соединительной ткани (адвентиции). Глотка соединяет ротовую полость с пищеводом и носовую полость с гортанью. Двойная функция глотки отражена в строении ее слизистой оболочки. Мышечный слой глотки образован тремя парами мышц-констрикторов. При помощи отверстий слуховых труб глотка сообщается со средним ухом. В слизистой оболочке глотки располагаются миндалины.
Пищевод представляет собой трубку, соединяющую глотку с желудком (см. рис. 18). Различают шейную, грудную и короткую брюшную части пищевода. Стенка его состоит из трех слоев — слизистого, мышечного и серозного в грудном и брюшном отделах и из рыхлой соединительной ткани (адвентиции) в шейном.
Желудок — это расширение пищеварительной трубки в брюшной полости. Различают однокамерные и многокамерные желудки (рис. 21). По строению слизистой оболочки — желудки кишечного, или железистого, типа (у собаки) и пищеводно-кишечного, или смешанного, типа (у лошади и свиньи). В желудках первого типа вся слизистая оболочка выстлана однослойным цилиндрическим эпителием и содержит железы. В желудках смешанного типа часть слизистой оболочки лишена желез и покрыта плоским многослойным эпителием.
Место входа в желудок называется кардиальной частью, а место выхода двенадцатиперстной кишки — пилорической частью, средняя часть желудка — это его дно. Различают большую и малую кривизны, а также переднюю — диафрагмальную и заднюю — висцеральную поверхности. Стенка желудка состоит из трех оболочек: слизистой, мышечной, серозной, которая образует сальники малый и большой.
Различают большую и малую кривизны, а также переднюю — диафрагмальную и заднюю — висцеральную поверхности. Стенка желудка состоит из трех оболочек: слизистой, мышечной, серозной, которая образует сальники малый и большой.
Многокамерный желудок жвачных состоит из преджелудков: рубца, сетки, книжки и собственно желудка — сычуга (рис. 21).
Рубец — самая большая камера. Имеет форму мешка и занимает всю левую половину брюшной полости. Стенка рубца состоит из слизистой, мышечной и серозной оболочек. Слизистая оболочка рубца безжелезистая и несет на себе сосочки. На поверхности рубца проходят желоба, разделяющие его на полумешки и слепые выступы. Со стороны слизистой оболочки эти желоба имеют форму тяжей (рубцов).
Сетка — это выпячивание рубца вниз и вперед. Слизистая оболочка сетки безжелезистая и образует складки, которые напоминают пчелиные соты. По стенке сетки проходит пищеводный желоб, который соединяет пищевод с книжкой.
Книжка округлой, сжатой с боков формы. Располагается в правой половине брюшной полости. Слизистая оболочка образует листочки: большие, средние, малые и самые малые. Между краями листочков и дном книжки проходит ее канал. У в,хода в сычуг слизистая книжки образует два паруса, которые препятствуют обратному поступлению пищи из сычуга в книжку.
Сычуг — это собственно желудок жвачных. Он имеет грушевидную форму. Различают большую и малую кривизну сычуга, кардиальную и пилорическую части. Вся слизистая оболочка сычуга покрыта цилиндрическим эпителием и образует спиральные складки, увеличивающие ее секретирующую поверхность. Сычу расположен справа и частично в области мечевидного отростка.
У свиньи (рис. 21, Б) желудок у входа пищевода имеет дивер тикул. Безжелезистая часть слизистой оболочки небольших размеров и охватывает дивертикул. Пилорический сфинктер состоит и валика со стороны большой кривизны и подушки со стороны малой кривизны.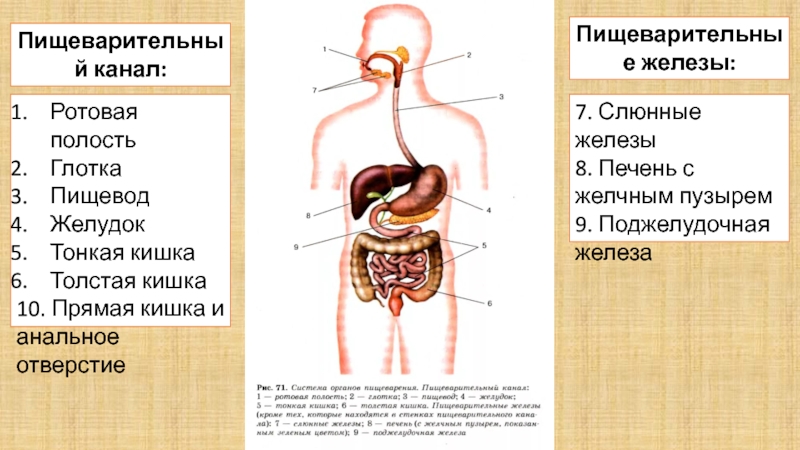 Желудок располагается слева и на дне брюшно полости (область мечевидного отростка), и только небольшая, часть желудка заходит вправо.
Желудок располагается слева и на дне брюшно полости (область мечевидного отростка), и только небольшая, часть желудка заходит вправо.
У собаки (рис. 21,В) желудок сравнительно большой. Вся слизистая оболочка выстлана цилиндрическим эпителием. Расположен он слева в пределах 9-12 ребер, немного заходит вправо и на дно брюшной полости.
Желудок лошади (рис. 21,Г) слева имеет слепой мешок. Кардиальный сфинктер построен из двух петель, которые затягиваются при расширении желудка и препятствуют выходу пищи из желудка в пищевод. Пилорический сфинктер представлен двумя перетяжками, которые отграничивают полость привратника. Значительный участок слизистой оболочки лишен желез. Большая часть желудка занимает левую часть брюшной полости (левое подреберье), а пилорическая часть заходит вправо (правое подреберье).
Тонкая кишка простирается от пилоруса желудка до слепой кишки и делится на двенадцатиперстную, тощую и подвздошную кишку (см. рис. 18).
Стенка кишечника состоит из слизистой, мышечной и серозной оболочек. Слизистая оболочка тонкой кишки имеет огромное число кишечных ворсинок, благодаря которым увеличивается всасывающая поверхность кишечника. По всему кишечнику на слизистой оболочке расположены лимфатические фолликулы и кишечные бляшки, выполняющие защитную функцию. Мышечная оболочка представлена гладкой мышечной тканью и состоит из продольного поверхностного и кольцевого глубокого слоев. Попеременное сокращение этих слоев вызывает перистальтику кишечника. Серозная оболочка, покрывающая кишечник, переходит в брыжейку, на которой он подвешен к позвоночному столбу.
Двенадцатиперстная кишка выходит из желудка и подвешена на короткой брыжейке, между листками которой заключена поджелудочная железа. Кишка располагается в правом подреберье, и только ее конечная часть заходит в поясничную область. В двенадцатиперстную кишку открываются протоки печени и поджелудочной железы.
Тощая кишка образует множество кишечных петель, подвешенных на длинной брыжейке.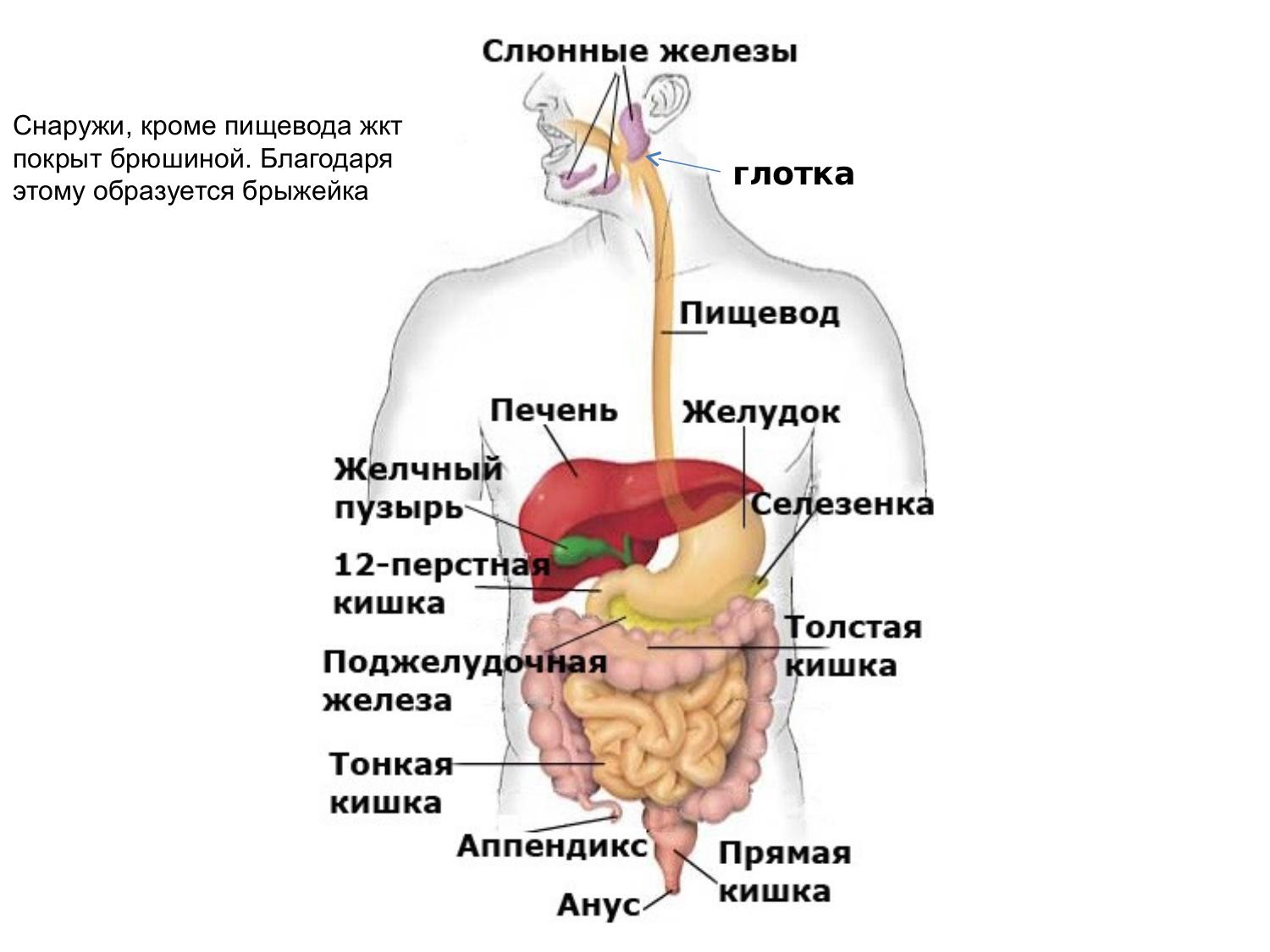
Подвздошная кишка — это короткий участок тонкой кишки, который соединен связкой со слепой кишкой. Располагается в правом подреберье.
Печень — это самая крупная железа (рис. 22). На ней различают две поверхности: переднюю, прилежащую к диафрагме, и заднюю, соприкасающуюся с кишечником; два края: верхний тупой и нижний — острый. Печень разделена на доли: леву среднюю и правую. В центре задней поверхности расположены рота печени, через которые входит печеночная артерия, вена и выходит печеночный проток. Печень покрыта серозной оболочкой, которая образует связки (венечная, серповидная, треугольные), соединяющие печень с диафрагмой. Круглой связку (у плода пупочная вена) печень соединена с брюшной стенкой.
Печень состоит из печеночных долек, которые отделены друг от друга соединительной тканью. Главной функционирую частью печени являются печеночные клетки, вырабатывающей желчь. Между рядами печеночных клеток проходят кровеносные и желчные капилляры. По желчным капиллярам желчь оттекает в желчные протоки, которые соединяются в общий проток.
У жвачных животных (рис. 22,Л) печень слабо раздела на доли. На ней различают правую и левую доли, а также среднию долю, которая воротами печени делится на верхнюю — статую и нижнюю — квадратную доли. Правая доля от квадрат — у жвачных отделена желчным пузырем. Над воротами свисает сосцевидный отросток.
У свиньи (рис. 22,Г) печень относительно большая. Левая и правая доли глубокими вырезками разделяются еще на доли: наружные и внутренние. Есть желчный пузырь. Печеночные дольки видны невооруженным глазом.
У лошади (рис. 22,В) только левая доля разделена на наружную и внутреннюю. Желчный пузырь отсутствует.
У собаки печень очень большая с глубокими вырезками. Различают доли правые и левые наружные и внутренние, квадратную и хвостатую, а также хорошо выраженный сосцевидный отросток.
Поджелудочная железа имеет дольчатое строение и построена из альвеол и их выводных протоков. В ней различают правую, среднюю и левую доли. Проток железы открывается в двенадцатиперстную кишку либо вместе с желчным протоком (овца, лошадь, собака), либо самостоятельно.
В ней различают правую, среднюю и левую доли. Проток железы открывается в двенадцатиперстную кишку либо вместе с желчным протоком (овца, лошадь, собака), либо самостоятельно.
Толстый отдел кишечника состоит из слепой, ободочной и прямой кишок и заканчивается задним проходом — анусом.
Слизистая оболочка толстой кишки лишена ворсинок. Продольные пучки мышечной оболочки собраны в тяжи-тении, благодаря чему стенка кишки образует складки и карманы.
У рогатого скота слепая кишка не имеет тений, лежит в верхней трети правой половины брюшной полости и слепым концом (верхушкой) доходит до входа в тазовую полость.
Ободочная кишка закручивается в виде диска, который расположен справа от рубца. Вокруг диска располагаются петли тощей и подвздошной кишок.
У свиньи слепая кишка короткая, толстая, конусовидная, имеет три тении и три ряда карманов. Передний конец ее расположен у правой почки, а верхушка направлена назад и загнута вправо.
Ободочная кишка образует конус, основание которого прикреплено к поясничным мышцам, а вершина направлена к брюшной стенке (к пупочной области). На начальных участках кишки имеются тении и два ряда карманов, которые исчезают в области вершины конуса.
У лошади слепая кишка сильно развита, напоминает по форме огромную запятую, на которой различают головку, тело и верхушку. Кишка располагается справа и идет сверху вниз и вперед. На кишке имеются четыре тении и четыре ряда кармашков.
Ободочная кишка у лошади делится на большую и малую. Большая ободочная кишка идет по правой половине брюшной полости вниз и вперед (правое нижнее положение), затем у диафрагмы поворачивает налево (поперечное нижнее положение), образует тазовый изгиб, идет вперед (левое верхнее положение), поворачивает у диафрагмы направо (поперечное верхнее положение), тянется назад (правое верхнее положение) и переходит в малую ободочную кишку. На нижнем положении большой ободочкой кишки имеются четыре тении и четыре ряда карманов, а на верхнем — только три; тазовый изгиб тений не имеет.
Малая ободочная кишка висит на длинной брыжейке и собрана в петли, которые располагаются вместе с петлями тощей кишки. Малая ободочная кишка имеет только две тении и два ряда карманов.
Прямая кишка — короткий отдел толстой кишки, располагающийся в тазовой полости под крестцом. Серозная оболочка покрывает только передний участок кишки, а дальше идет адвентиция.
На слизистой оболочке эпителий различный: на переднем участке — железистый, на заднем — плоский многослойный.
Заканчивается прямая кишка анусом, приспособленным для задержания каловых масс. В анусе два сфинктера: внутренний (из гладкой мускулатуры) и наружный (из поперечнополосатой).
Особенности строения органов пищеварения у птиц. Ротовая полость образована надклювьем и подклювьем. Зубы, десны, губы и щеки отсутствуют. В твердом нёбе есть щель. Язык по форме соответствует клюву. Вкусовые сосочки отсутствуют. На пищеводе имеется расширение — зоб, расположенный у входа в грудную полость.
Желудок у птиц состоит из двух частей: железистой и мышечной.
Тонкая кишка подразделяется на двенадцатиперстную, тощую и подвздошную. Двенадцатиперстная кишка образует петлю, в которой залегает поджелудочная железа.
Печень состоит из двух долей. Желчь из правой доли собирается в желчный пузырь, а из левой поступает непосредственно в двенадцатиперстную кишку. В конец двенадцатиперстной кишки открываются протоки поджелудочной железы.
Толстая кишка состоит из двух слепых и прямой кишок. Прямая кишка заканчивается клоакой, которая двумя складками делится на три отдела: передний, средний и задний. В средний отдел открываются мочеточники и семяпроводы у самцов или яйцевод у самок. В конечный отдел открывается бурса (фабрициева сумка), в стенке которой имеются лимфатические фолликулы.
| ← ОРГАНЫ ДЫХАНИЯ | КОЖНЫЙ ПОКРОВ И ЕГО ПРОИЗВОДНЫЕ → |
|---|
Похожий материал по теме:
СТРОЕНИЕ ПОЗВОНКА Строение позвонка.
 Позвонок относится к типу коротких сим-, метричных костей. Каждый позвонок сост…
Позвонок относится к типу коротких сим-, метричных костей. Каждый позвонок сост…СОЕДИНЕНИЕ КОСТЕЙ СКЕЛЕТА. Соединение костей скелета. Различают непрерывное и прерывное соединение костей. Непрерывн…
СКЕЛЕТ КОНЕЧНОСТЕЙ Скелет конечностей. Различают скелет передней (грудной) и задней (тазовой) конечностей. В сос…
СКЕЛЕТ ГОЛОВЫ (ЧЕРЕП) Скелет головы (череп). Кости черепа в основном относятся к типу плоских костей. Многие кос…
СИСТЕМА ОРГАНОВ ПРОИЗВОЛЬНОГО ДВИЖЕНИЯ СКЕЛЕТ Скелет — это пассивный отдел органов движения, состоящий из кост…
Заболевания органов пищеварения — причины, профилактика.
Здоровье органов пищеварения во многом зависит от образа жизни. В ритме города человек не успевает правильно питаться и следить за тем, какие продукты он употребляет в пищу, пагубное влияние вредных привычек отражается на системе пищеварения.
Одними из самых первых признаков заболевания органов пищеварения являются изжога, желтый налет на языке, периодические боли в брюшной полости. Всегда нужно следить и своевременно обращать внимание на следующие симптомы:
— боли в районе груди, изжога, отрыжка с неприятным запахом могут быть первыми сигналами развития гастрита и язвы;
— о нарушении микрофлоры кишечника с дальнейшими проявлениями дисбактериоза может свидетельствовать урчание в животе, расстройство кишечника, изжога и боли в брюшной полости;
— для начала развития инфекционных заболеваний характерны тошнота (возможно, рвота), боли в желудке, газообразование;
— о воспалении слизистой кишечника можно судить по коликам, урчанию в животе и жидкому стулу;
— частые запоры (стул реже одного раза в день) говорят о несбалансированности питания и малоподвижном образе жизни.
Появление симптоматики часто игнорируется, и это приводит к запусканию воспалительных процессов. Болезнь всегда проще предупредить, чем вылечить, поэтому стоит отметить основные способы предотвращения заболеваний ЖКТ. Правильное питание и размеренный образ жизни – главный метод предотвращения серьезных заболеваний желудочно-кишечного тракта.
НАИБОЛЕЕ РАСПРОСТРАНЕННЫЕ ЗАБОЛЕВАНИЯ ПИЩЕВАРИТЕЛЬНОЙ СИСТЕМЫ
• Гастрит.
• Язвенная болезнь желудка.
• Желчнокаменная болезнь.
• Панкреатит.
ФАКТОРЫ РИСКА
• Возраст. Риск заболевания раком пищеварительной системы повышен у мужчин старше 50 лет, риск заболевания язвенной болезнью повышен у мужчин в возрасте 20-40 лет, риск заболевания желчнокаменной болезнью повышен у женщин старше 40лет.
• Пол. Рак желудка в 2 раза чаще развивается у мужчин, в то время как желчнокаменная болезнь развивается в 3-5 раз чаще у женщин.
• Наследственность. Если у ваших родителей или других ближайших кровных родственников была в прошлом язвенная болезнь или рак желудка и толстого кишечника, то и в вашем случае риск развития соответствующих заболеваний увеличивается.
• Избыточный вес. Наиболее сильно избыточный вес влияет на развитие таких заболеваний, как панкреатит, рак желчного пузыря и желчнокаменная болезнь.
• Злоупотребление алкоголем. Такая пагубная привычка, как болезненное пристрастие к алкоголю, удваивает риск развития язвенной болезни желудка, рака желудка, панкреатита, гепатита и цирроза печени.
• Курение. Это один из решающих факторов развития язвы желудка. При уже существующей язвенной болезни лечение не дает значительных результатов, если человек продолжает курить.
• Неправильное питание. Обилие в рационе жирного и жареного, красного мяса, фастфуда, переизбыток углеводов (особенно простых), копченого и соленого мяса и рыбы, маринадов, консервантов – все это значительно повышает риск развития рака желудка и прочих заболеваний пищеварительной системы.
• Нарушение режима питания. Отказ от завтрака, длительные перерывы в питании (более 4-5 часов), объедение перед сном, употребление газировок на голодный желудок и прочие нарушения режима питания способствуют развитию всех видов заболеваний пищеварения – от относительно безобидных гастритов до рака желудка.
• Стресс. В организме, испытывающем стресс или нервное перенапряжение, происходит спазм капилляров желудка. Это препятствует выделению слизи, защищающей слизистую оболочку. Желудочный сок разъедает слизистую и ткань желудка, что приводит к образованию язвы – и, следовательно, к развитию язвенной болезни. Кроме того, стресс вызывает нарушение баланса микрофлоры кишечника, а значит, дисбактериоз.
• Сахарный диабет.
• Злоупотребление кофе и газированными напитками. В кофе содержатся хлорогеновые кислоты, которые могут вызывать изжогу, раздражение слизистой желудка. Что касается злоупотребления газированными напитками (превышением дозы считается употребление более 1 л напитка в день), то тут негативный эффект проявляется в раздражающем воздействии диоксида углерода на стенки желудка, что, в свою очередь, приводит к развитию гастрита, язвы и т.д.
• Низкая физическая активность. Недостаток движения, отсутствие тонуса усложняет организму задачу борьбы с негативными факторами. Это касается и вопросов общей формы, иммунитета, и конкретных проблем – например, слабости мышц брюшной стенки.
• Переедание. При употреблении слишком большого объема пищи желудок не в состоянии выработать достаточное количество желудочного сока, поэтому пища обрабатывается и усваивается неполноценно. Это приводит к проблемам, а затем и заболеваниям пищеварительной системы.
ПРОФИЛАКТИКА
• Режим питания. Ешьте чаще, но более мелкими порциями, обязательно завтракайте, не пропускайте приемы пищи. Обязательно тщательно мойте руки и все продукты, не подвергающиеся тепловой обработке, перед едой, чтобы обезопасить свой организм от попадания болезнетворных бактерий.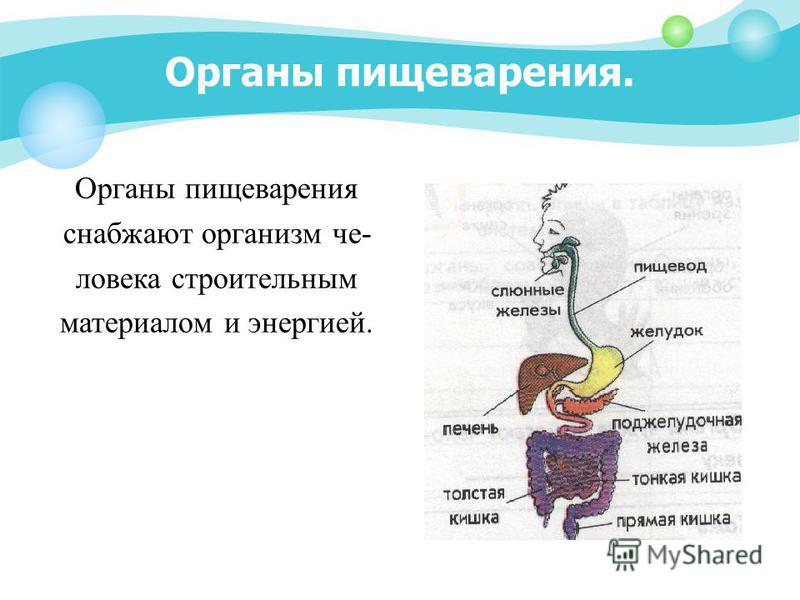
• Питайтесь правильно. Снизьте употребление жирной, копченой, жареной, пересоленной еды, копченостей, пейте как можно меньше газированных напитков. Наоборот, увеличьте в рационе дозу клетчатки (каши, хлеб с отрубями, овощи, фрукты), ешьте как можно больше свежих салатов, грубоволокнистой пищи, солите еду в меру.
• Не переедайте. Ешьте в меру; помните, что стандартная порция не превышает 400 мл (300 мл для женщин) еды, если представить ее в жидком виде. Не заставляйте себя голодать, питайтесь правильно и упорядочено.
• Контролируйте свой вес. Если у вас есть избыточный вес, попытайтесь похудеть, только делайте это правильно (снижение веса должно протекать с интенсивностью потери килограммов не более 0,5 (для женщин) и 1 (для мужчин) кг в неделю), чтобы не нанести пищеварительной системе еще больший вред.
• Откажитесь от алкоголя или снизьте его потребление до минимума. Максимально безопасная доза потребления алкоголя составляет 20 мл этанола (для женщин) и 30 мл этанола (для мужчин) в день. Помните, что некачественный алкоголь, содержащий различные химические компоненты, красители, избыточный сахар, ароматизаторы или консерванты, крайне пагубно влияет на пищеварительную систему! Употребляйте только максимально натуральный, качественный и чистый алкоголь, а лучше откажитесь от него вовсе.
• Бросьте курить. В случае с курением не существует «нормальной» дозы. Чтобы реально снизить уровень вредного воздействия никотина и смол на пищеварительную систему, откажитесь от курения.
• Научитесь контролировать стресс. Больше двигайтесь, старайтесь не нервничать, научитесь справляться со стрессом, гуляйте, высыпайтесь, отдыхайте. Такие меры не только косвенно влияют на здоровье пищеварительной системы, но и укрепляют ваше здоровье в целом.
• Если вы больны диабетом, контролируйте свое заболевание. Выполняйте все рекомендации вашего лечащего врача, питайтесь правильно, внимательно следите за своим самочувствием, контролируйте уровень сахара в крови. При возникновении болезненных ощущений в органах пищеварения немедленно проконсультируйтесь со своим врачом во избежание осложнений.
При возникновении болезненных ощущений в органах пищеварения немедленно проконсультируйтесь со своим врачом во избежание осложнений.
• Ограничьте потребление кофе и газированных напитков. Норма безопасного употребления кофе в день составляет 300-400 мл готового натурального кофе (2-3 кофейные чашки). Пейте как можно меньше газированных напитков: желательно ограничиваться одним стаканом в день или вовсе отказаться от их употребления.
• Больше двигайтесь. Норма двигательной активности для взрослого человека составляет 150 минут в неделю; если вы не дотягиваете до этого показателя, постарайтесь повысить уровень своей двигательной активности.
После приема пиши, никогда не следует сразу ложиться. Во время еды нужно тщательно пережевывать пишу, не отвлекаясь на разговоры.
Соблюдение этих простых правил поможет вам предупредить такие острые заболевания, как гастрит, панкреатит, язва и облегчить хронические формы.
Врач- гастроэнтеролог
ГУЗ « Липецкая городская поликлиника №9»
Чернышева В.В.
Лечение заболеваний желудочно-кишечного тракта (ЖКТ) в санатории им. Станко в Ивановской области
Болезни органов пищеварения относятся к самым распространенным. Им подвержены люди любого возраста, социального положения, рода занятий и места проживания. Развитие болезней связано с частыми стрессами, нерациональным питанием, привычкой принимать пищу наспех, злоупотреблением пищей быстрого приготовления – фаст-фудами, алкоголем и другими факторами. Большинство болезней пищеварительной системы имеет хроническое течение, с периодическими обострениями и ремиссиями.
Органы пищеварительной системы тесно связаны друг с другом. Поражение одного органа вызывает нарушения в работе другого, усугубляя течение болезни. О поражении пищеварительной системы и развитии заболеваний свидетельствует появление дискомфорта, чувства тяжести или боли в животе, тошноты, изжоги, отрыжки, метеоризма.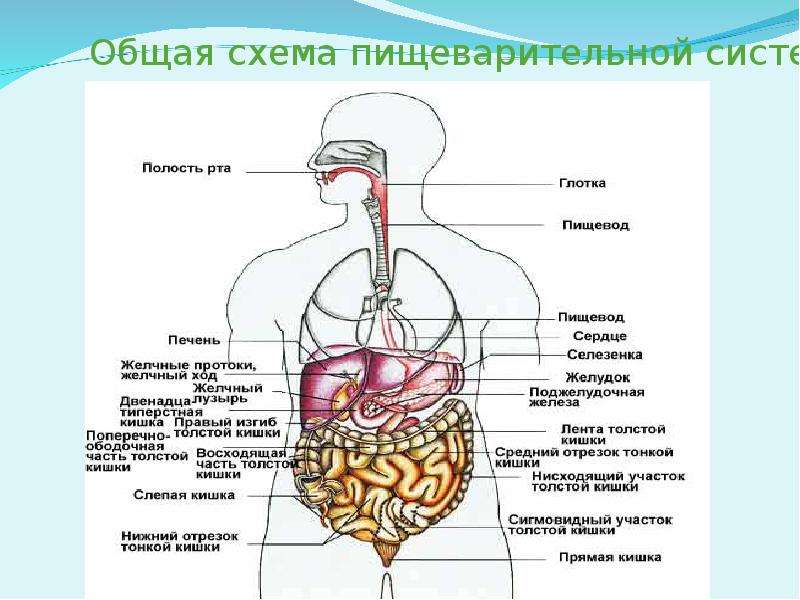 Сначала эти жалобы появляются периодически, часто связаны с нарушениями питания и стрессами. Со временем они беспокоят все чаще, что снижает качество жизни, вызывает беспокойство.
Сначала эти жалобы появляются периодически, часто связаны с нарушениями питания и стрессами. Со временем они беспокоят все чаще, что снижает качество жизни, вызывает беспокойство.
Санаторное лечение
Лечение заболеваний органов пищеварения должно быть комплексным, длительным, что требует от больного определенной дисциплины и упорства. Как показывает практика, лечение болезней желудочно-кишечного тракта в санатории не только улучшает состояние здоровья, а и позволят на долгие годы сохранить физическую активность и работоспособность. Но стоит помнить, что лечение в санатории принесет пользу только в том случае, если проводится в стадии ремиссии. Поэтому отправляться в санаторий нужно только после устранения острых проявлений болезни.
Санаторий имени Станко – многопрофильная здравница. Сюда могут отправиться все, кому требуется лечение болезней органов пищеварения в Ивановской области. В комплекс санаторно-курортного лечения болезней пищеварительного тракта входит водолечение питьевым приемом лечебной минеральной воды, диетотерапия, пелоидотерапия лечебными грязями, аппаратная физиотерапия, лечебная физкультура.
В комплексной терапии органов пищеварения важнейшая роль отводится лечебному диетическому питанию. При заболеваниях желудочно-кишечного тракта может назначаться диета №1, №2 или №5. При подборе диеты лечащий врач учитывает характер и течение заболевания, наличие сопутствующей патологии. В санатории строго соблюдаются все правила и нормы диетотерапии, что ускоряет выздоравление.
Лечение минеральными водами
Питьевой прием лечебной минеральной воды из местных источников – один из наиболее эффективных методов санаторно-курортного лечения заболеваний гастроэнтерологического профиля. В фазе обострения болезни такое лечение нежелательно. Лечение минеральной водой применяется в качестве профилактического метода рецидивов заболевания.
В санатории имени Станко применяется слабоминерализованная сульфатно-хлоридно-натриевая минеральная вода из собственного источника. Целебные свойства этой воды обусловлены ее химическим составом. Наличие сульфидов оказывает желчегонное и послабляющее действие, ионы натрия с гидрокарбонатами снижают раздражающее действие кислоты желудочного сока, снимая воспаление слизистой пищеварительного тракта.
Целебные свойства этой воды обусловлены ее химическим составом. Наличие сульфидов оказывает желчегонное и послабляющее действие, ионы натрия с гидрокарбонатами снижают раздражающее действие кислоты желудочного сока, снимая воспаление слизистой пищеварительного тракта.
Частоту приема и дозу минеральной воды на прием назначает лечащий врач. Стоит помнить, что лечебная минеральная вода – такое же лекарственное средство, как и фармацевтические препараты. Бесконтрольный прием воды или самолечение недопустимы, так как нередко могут привести к ухудшению состояния, вызвать осложнения или обострение течения болезни.
Санаторно-курортное лечение с приемом минеральных вод повышает сопротивляемость организма, укрепляет иммунную систему, нормализует работу желудка, печени, желчевыводящих путей, поджелудочной железы и кишечника. При правильном приеме восстанавливается обмен веществ, ускоряется регенерация тканей поврежденных органов.
Лечение грязями
Лечение органов ЖКТ проводится также лечебными грязями. В санатории имени Станко применяют природные грязи Сакского озера. Лечебные грязи оказывают спазмолитическое, обезболивающее, противовоспалительное действие. При патологии органов пищеварения назначают лечебные грязи аппликационным методом на правое подреберье, область проекции желудка. Грязелечение улучшает отток желчи, секрецию желудочного сока, нормализует моторную функцию, устраняет боль.
После курса лечения в санатории нормализуется работа органов пищеварительного тракта, исчезает боль, дискомфорт, тошнота и изжога. Об эффективности лечения свидетельствуют многочисленные отзывы отдыхающих. Повторный курс лечения через год позволит закрепить полученный результат лечения.
Расстройство пищеварения — причины появления, при каких заболеваниях возникает, диагностика и способы лечения
ВАЖНО!
Информацию из данного раздела нельзя использовать для самодиагностики и самолечения. В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
В случае боли или иного обострения заболевания диагностические исследования должен назначать только лечащий врач. Для постановки диагноза и правильного назначения лечения следует обращаться к Вашему лечащему врачу.
Определение
Заболевания органов желудочно-кишечного тракта, которые вызывают расстройство пищеварения, относятся к числу наиболее распространенных в популяции. Признаки нарушения пищеварения в той или иной степени наблюдаются почти у четверти населения земного шара, однако большинство не обращаются за помощью к врачам и лечатся самостоятельно, что в некоторых случаях грозит развитием осложнений.
Заболевания органов пищеварения могут возникать еще в детском или юношеском возрасте и приобретать хроническое течение.
Разновидности нарушений пищеваренияНарушения пищеварения можно разделить на две большие группы.
К первой относятся заболевания, вызванные недостатком ферментов поджелудочной железы и веществ, необходимых для переваривания пищи, – желудочного сока, желчи. В этих случаях характерными симптомами являются изжога, отрыжка, вздутие живота, колики, боль в подвздошной области.
Вторая группа объединяет расстройства, вызванные нарушением процессов всасывания в кишечнике. Эти нарушения характеризуются спастическими болями, усилением перистальтики (урчания) в животе, чувством распирания, неустойчивой дефекацией (запорами или поносами), истощением, мышечной слабостью.
Возможные причины расстройства пищеварения
Одной из наиболее распространенных причин расстройства пищеварения врачи называют нарушение моторики пищевода. Патологии двигательной активности пищевода приводят к затруднению продвижения пищи в желудок и, наоборот, легкому попаданию (забросу) концентрированного желудочного сока на стенки пищевода.
Другая значимая причина — функциональная диспепсия, которая объединяет состояния, вызванные временным (не более 3 месяцев) нарушением деятельности желудка, двенадцатиперстной кишки и поджелудочной железы.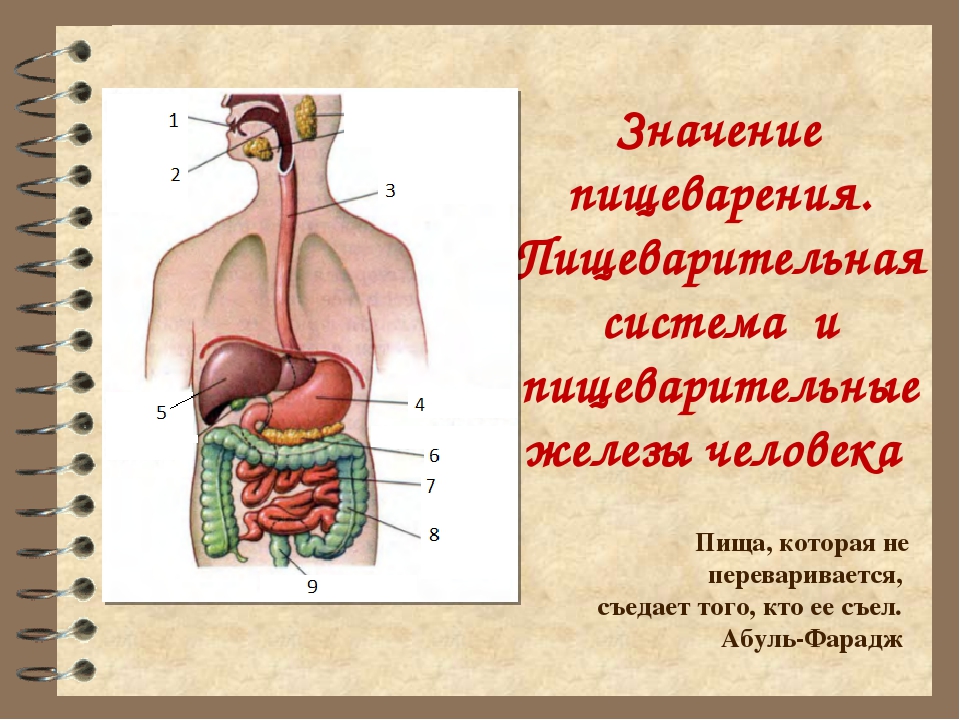 Пациенты предъявляют жалобы на боль или ощущение дискомфорта в подвздошной области, тяжесть, чувство переполнения желудка после принятия обычного объема пищи, вздутие живота, тошноту, рвоту, отрыжку, изжогу. Боли характеризуются периодичностью (натощак или ночью) и быстрым прекращением после приема пищи или препаратов, понижающих кислотность в желудке.
Пациенты предъявляют жалобы на боль или ощущение дискомфорта в подвздошной области, тяжесть, чувство переполнения желудка после принятия обычного объема пищи, вздутие живота, тошноту, рвоту, отрыжку, изжогу. Боли характеризуются периодичностью (натощак или ночью) и быстрым прекращением после приема пищи или препаратов, понижающих кислотность в желудке.
Если боли локализуются в левом подреберье или носят опоясывающий характер, то можно заподозрить проблемы с поджелудочной железой, если в правом – дисфункцию печени и желчного пузыря.
При обследовании таких пациентов часто не удается выявить «органических» заболеваний (язвы, опухоли, панкреатит).Проблемы с пищеварением могут возникать в результате функциональных расстройств билиарного тракта (системы желчевыведения). В их основе лежит нарушение синхронности в работе желчного пузыря и сфинктера Одди, через который желчь поступает в 12-перстную кишку. При спазме сфинктера происходит не только застой желчи в желчном пузыре, но и нарушение работы поджелудочной железы, что в совокупности приводит к появлению острой боли, которая чаще локализуется в правом подреберье и может отдавать в спину. Приступы провоцируются приемом жирной и острой пищи, холодных напитков, стрессовыми ситуациями. Боли в правом подреберье могут сочетаться с чувством распирания. Характерными симптомами служат также тошнота, горечь во рту, вздутие живота, запоры.
К еще одной причине расстройства пищеварения можно отнести синдром раздраженного кишечника — болезненные состояния, при которых боль или дискомфорт в животе проходят после опорожнения кишечника. Стул при этом отличается нерегулярностью с преобладанием диареи (поноса) или запоров.
В качестве причин синдрома раздраженного кишечника называют инфекционные заболевания, нервные стрессы, некачественное питание, употребление большого количества газообразующих продуктов, переедание.
Основными симптомами этого заболевания служит вздутие живота, схваткообразная боль в животе, которая обычно усиливается после приема пищи и ослабевает после опорожнения кишечника.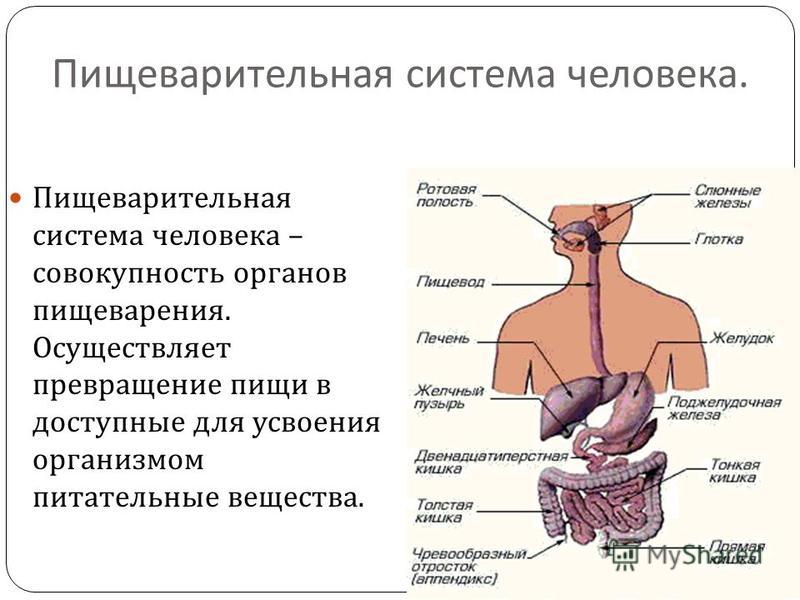 Примечательно, что в ночное время боли прекращаются.
Примечательно, что в ночное время боли прекращаются.При диарее количество опорожнений кишечника может достигать 5 раз в день, а позывы к дефекации могут возникать после каждого приема пищи. Часто остается чувство неполного опорожнения кишечника. При запоре характер кала напоминает «овечий», состоящий из мелких плотных катышков. Могут возникать так называемые запорные поносы – жидкий стул после нескольких дней его задержки.
К каким врачам обращаться при расстройстве пищеварения
Важно помнить, что начальные симптомы спазма и нарушения моторики пищевода возникают чаще всего в детстве (срыгивания, внезапная рвота неизмененной пищей сразу после еды, боли при глотании) и требуют консультации врача-педиатра. Если такие симптомы в течение длительного времени (более месяца) проявляются у взрослого, следует посетить врача-терапевта для получения направления на обследование желудочно-кишечного тракта и записаться к гастроэнтерологу.Лечением функциональных расстройств пищеварения, включая синдром раздраженного кишечника, занимаются терапевты, гастроэнтерологи и психотерапевты.
Диагностика и обследования при расстройстве пищеварения
При подозрении на заболевание пищевода назначают рентгеноскопию, которая позволяет выявить нарушение прохождения бариевой взвеси в желудок и расширение пищевода. Для исключения органических поражений пищевода выполняют пищеводную манометрию и эзофагоскопию.
Диагностика функциональной диспепсии обычно включает клинический анализ крови; биохимический анализ крови; анализ кала на скрытую кровь; С-уреазный тест для диагностики инфекции Helicobacter pylori; гастродуоденоскопию с целью визуальной оценки состояния стенки желудка и исключения ее язвенных поражений и опухолей; УЗИ печени, желчного пузыря и поджелудочной железы для уточнения их состояния.
9 Общие состояния пищеварения сверху вниз
4. Болезнь Крона Болезнь Крона является частью группы состояний пищеварения, называемых воспалительными заболеваниями кишечника (ВЗК).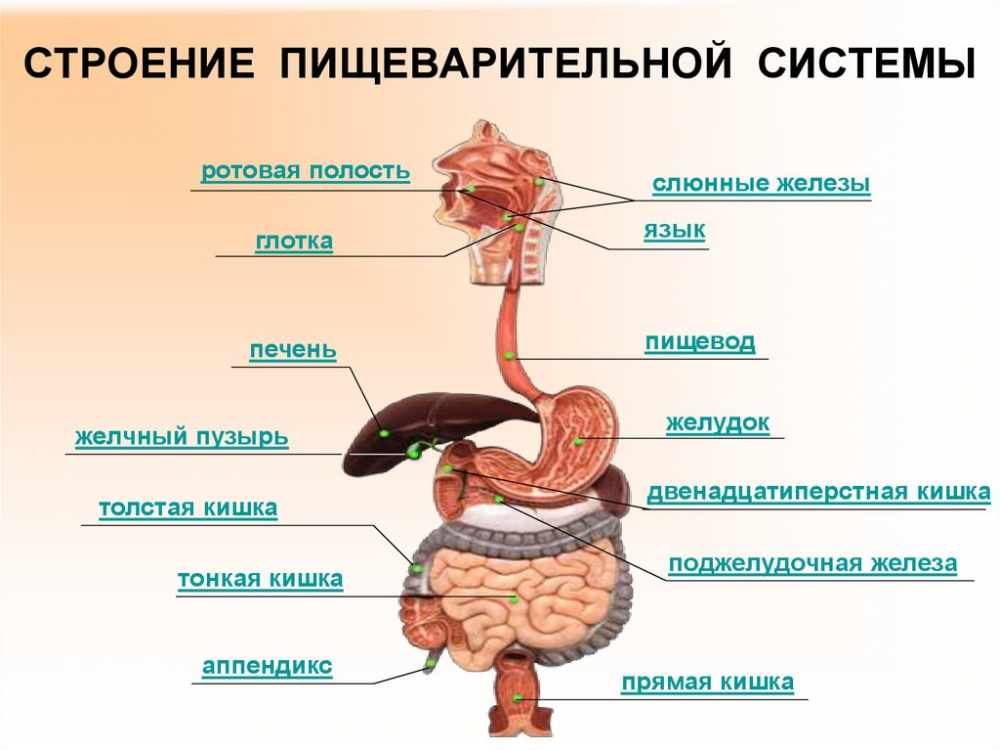 Болезнь Крона может поражать любую часть желудочно-кишечного тракта, но чаще всего поражает терминальную часть подвздошной кишки, которая соединяет конец тонкой кишки и начало толстой кишки. По данным Фонда Крона и колита (CCFA), до 780 000 американцев могут пострадать от болезни Крона.
Болезнь Крона может поражать любую часть желудочно-кишечного тракта, но чаще всего поражает терминальную часть подвздошной кишки, которая соединяет конец тонкой кишки и начало толстой кишки. По данным Фонда Крона и колита (CCFA), до 780 000 американцев могут пострадать от болезни Крона.
Врачи не уверены, что вызывает болезнь, но считается, что генетика и семейный анамнез могут сыграть свою роль.Наиболее частыми симптомами Крона являются боль в животе, диарея, ректальное кровотечение, потеря веса и лихорадка. «Лечение зависит от симптомов и может включать местные обезболивающие, иммунодепрессанты и хирургическое вмешательство», — говорит доктор Бамджи. Избегание продуктов, вызывающих раздражение, таких как молочные продукты, газированные напитки, алкоголь, кофе, сырые фрукты и овощи, красное мясо, а также жирные, жареные, острые или выделяющие газ продукты, также может помочь предотвратить обострения.
СВЯЗАННЫЙ: 10 дополнительных методов лечения болезни Крона
5.Язвенный колитЯзвенный колит — еще одно воспалительное заболевание кишечника, которым могут страдать до 907 000 американцев, согласно CCFA. Симптомы язвенного колита очень похожи на симптомы болезни Крона, но пораженной частью пищеварительного тракта является исключительно толстая кишка, также известная как толстая кишка.
Если ваша иммунная система принимает пищу или другие материалы за захватчиков, на слизистой оболочке толстой кишки образуются язвы или язвы. Если вы испытываете частые и срочные опорожнения кишечника, боль при диарее, кровь в стуле или спазмы в животе, обратитесь к врачу.
Лекарства могут подавить воспаление, также может помочь отказ от продуктов, вызывающих дискомфорт. В тяжелых случаях лечение язвенного колита может включать операцию по удалению толстой кишки.
СВЯЗАННЫЙ: Насколько хорошо работает ваше лечение язвенного колита?
6. Синдром раздраженного кишечника
Синдром раздраженного кишечника Ваш пищеварительный тракт раздражителен? Вы испытываете боль или дискомфорт в животе не реже трех раз в месяц в течение нескольких месяцев? Это может быть синдром раздраженного кишечника (СРК), еще одно распространенное заболевание пищеварения.
По данным Международного фонда функциональных желудочно-кишечных заболеваний, от 10 до 15 процентов людей во всем мире страдают от СРК, и из этого процента до 45 миллионов человек с СРК проживают в Соединенных Штатах. Признаки СРК могут варьироваться от твердого сухого стула в один день до жидкого водянистого стула в другой. Вздутие живота также является признаком СРК.
Причины СРК неизвестны, но лечение симптомов в основном основывается на диете, например, употреблении в пищу продуктов с низким содержанием жиров и высоким содержанием клетчатки и отказе от обычных провоцирующих продуктов (молочные продукты, алкоголь, кофеин, искусственные подсластители и газ).Также было показано, что диета с низким содержанием FODMAP, которая включает в себя исключение продуктов с высоким содержанием определенных углеводов, называемых FODMAP (ферментируемые олигосахариды, дисахариды, моносахариды и полиолы), уменьшает симптомы СРК.
Кроме того, полезные бактерии, такие как пробиотики, содержащиеся в живом йогурте, могут помочь вам почувствовать себя лучше. Стресс может вызвать симптомы СРК, поэтому некоторые люди также считают полезными методами когнитивно-поведенческую терапию или низкие дозы антидепрессантов.
СВЯЗАННЫЙ: Медитация осознанности уменьшает симптомы СРК и тревогу, результаты исследования
7.ГеморройЯрко-красная кровь в унитазе при опорожнении кишечника может быть признаком геморроя, который является очень распространенным заболеванием. Фактически, по данным NIDDK, 75 процентов американцев старше 45 лет страдают геморроем.
Геморрой — это воспаление кровеносных сосудов в конце пищеварительного тракта, которое может вызывать боль и зуд.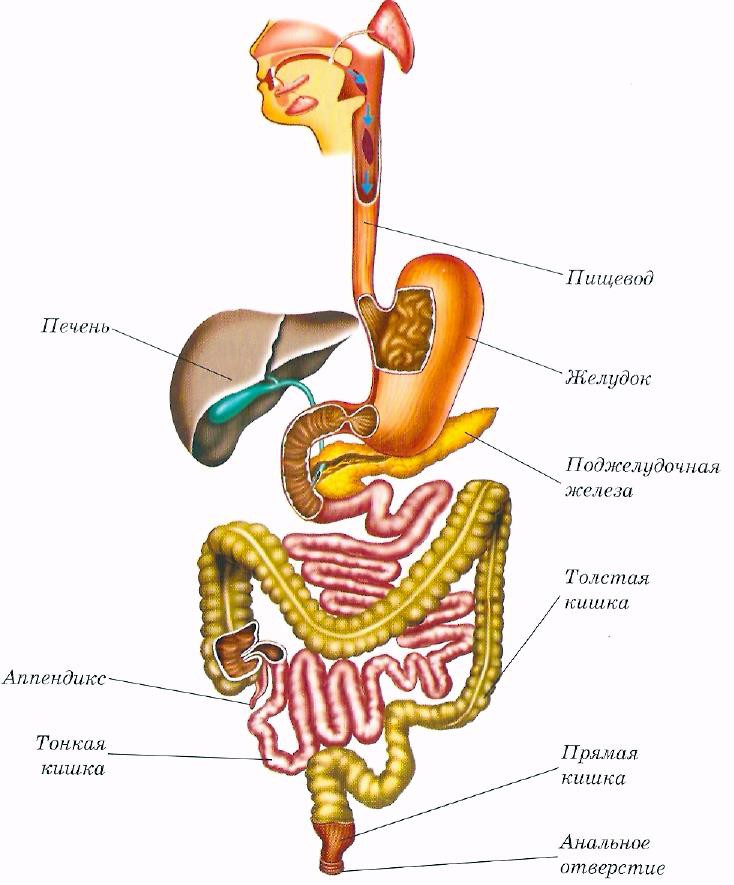 Причины включают хронический запор, диарею, напряжение во время дефекации и недостаток клетчатки в вашем рационе.
Причины включают хронический запор, диарею, напряжение во время дефекации и недостаток клетчатки в вашем рационе.
Для лечения геморроя нужно есть больше клетчатки, пить больше воды и заниматься спортом.Кремы и свечи, отпускаемые без рецепта, могут временно облегчить симптомы геморроя. Обратитесь к врачу, если домашнее лечение не помогает; иногда требуется геморроидэктомия, чтобы удалить геморрой хирургическим путем.
СВЯЗАННЫЙ: 4 признака вашего геморроя, требующего посещения врача
8. ДивертикулитМаленькие мешочки, называемые дивертикулами, могут образовываться везде, где есть слабые места в слизистой оболочке вашей пищеварительной системы, но они чаще всего встречаются в толстой кишке.Если у вас есть дивертикул, но нет никаких симптомов, это состояние называется дивертикулезом, которое довольно часто встречается у пожилых людей и редко вызывает проблемы. По данным Американской гастроэнтерологической ассоциации, к 50 годам около половины людей заболевают дивертикулезом. Но примерно у 5 процентов людей мешочки воспаляются или инфицируются, и это состояние называется дивертикулитом. Симптомы включают жар, озноб, тошноту и боль в животе. Ожирение — главный фактор риска дивертикулита.
Легкий дивертикулит лечится антибиотиками и жидкой диетой для заживления толстой кишки.Диета с низким содержанием клетчатки может быть причиной дивертикулита, поэтому ваш врач может посоветовать вам придерживаться диеты с высоким содержанием клетчатки — цельнозерновые, бобовые, овощи — в рамках вашего лечения.
Если у вас возникают серьезные приступы, которые часто повторяются, вам может потребоваться операция по удалению пораженной части толстой кишки.
СВЯЗАННЫЙ: Диета при дивертикулите: продукты, которые следует есть и которых следует избегать для профилактики и лечения
9. Анальная трещина Анальная трещина — это крошечные разрывы овальной формы в слизистой оболочке самого конца пищеварительного тракта.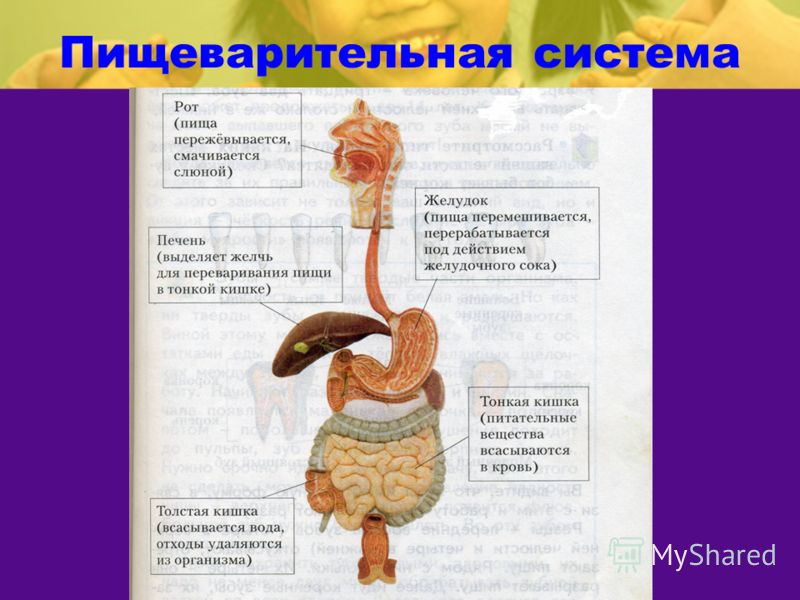 называется твой анус.Симптомы аналогичны симптомам геморроя, например кровотечение и боль после опорожнения кишечника. Напряжение и жесткая дефекация могут вызвать трещины, но также могут возникать мягкий стул и диарея.
называется твой анус.Симптомы аналогичны симптомам геморроя, например кровотечение и боль после опорожнения кишечника. Напряжение и жесткая дефекация могут вызвать трещины, но также могут возникать мягкий стул и диарея.
Диета с высоким содержанием клетчатки, которая делает ваш стул хорошо сформированным и объемным, часто является лучшим лечением этого распространенного расстройства пищеварения. Лекарства для расслабления мышц анального сфинктера, а также местные анестетики и сидячие ванны могут облегчить боль; однако при хронических трещинах может потребоваться операция на анальном сфинктере.
Дополнительная информация от Эшли Уэлч
Диета при дивертикулите: продукты, которые следует есть и которых следует избегать для профилактики или лечения
Клетчатка — ваш друг, когда речь идет о хорошем пищеварении. Он способствует размножению полезных бактерий, поддерживает пищеварительный тракт в чистоте и помогает увеличить объем стула, чтобы его было легче пройти.
Если вы хотите предотвратить или лечить дивертикулит, вот некоторые из лучших продуктов с высоким содержанием клетчатки и сколько граммов (г) клетчатки содержится в каждой порции:
- Каша с отрубями (1/3 стакана) ): 8.6 г
- Фасоль (1/3 стакана): 7,9 г
- Чечевица (½ стакана): 7,8 г
- Черная фасоль (½ стакана): 7,6 г
- Нут (½ стакана): 5,3 г
- Печеная фасоль ( ½ стакана): 5,2 г
- Груша (1 средний): 5,1 г
- Соевые бобы (½ стакана): 5,1 г
- Сладкий картофель с кожурой (1 средний): 4,4 г
- Зеленый горошек (½ стакана): 4,4 г
- Булгур (½ стакана): 4,1 г
- Овощная смесь (½ стакана): 4 г
- Малина (½ стакана): 4 г
- Ежевика (½ стакана): 3.8 г
- Миндаль (1 унция): 3,5 г
- Шпинат, приготовленный (½ стакана): 3,5 г
- Овощная или соевая котлета: 3,4 г
- Яблоко (1 среднее): 3,3 г
- Финики, сушеные (5 шт. ): 3.
 3g
3g
В течение многих лет врачи советовали людям с дивертикулезом не есть орехи, семена или попкорн, которые, по их мнению, могут заблокировать отверстия дивертикулов и привести к обострениям дивертикулита. (3)
Но исследования никогда не доказывали, что употребление этих продуктов увеличивает риск развития дивертикулита, и врачи больше не дают таких рекомендаций.
Поскольку продукты с высоким содержанием клетчатки, как правило, также богаты витаминами и другими питательными веществами, лучше всего получать необходимую клетчатку из пищи.
Но если диетические ограничения не позволяют вам потреблять всю клетчатку, которая вам нужна во время еды, ваш врач может порекомендовать пищевые добавки с клетчаткой.
- Подорожник, который присутствует в таких добавках, как Метамуцил и Консил, является одним из вариантов клетчатки. Эта добавка может продаваться в виде порошка или жидкости, в гранулах, капсулах или вафлях. (4)
- Добавки на основе метилцеллюлозы, такие как Citrucel, обычно продаются в порошковой или гранулированной форме.
- Волокна корня цикория, инулин, олигофруктоза и фруктоолигосахариды (ФОС) могут увеличить количество полезных бактерий и улучшить иммунную функцию. (5,6)
Клетчатка и полезные бактерии являются ключевыми компонентами здорового пищеварительного тракта. Клетчатка сама по себе способствует хорошему росту бактерий, но есть также продукты, содержащие активные культуры, которые способствуют хорошему пищеварению и предотвращают запоры, вызывающие дивертикулез. (7,8)
- Йогурт
- Кефир
- Кимчи
- Мисо
- Комбуча
У вас есть EPI или что-то еще?
Состояния, вызывающие симптомы, подобные EPIСимптомы EPI отражают симптомы многих других проблем со здоровьем пищеварительной системы, в том числе:
- Синдром раздраженного кишечника: СРК характеризуется болью в животе, вздутием живота, приступами диареи или запорами, и метеоризм.
 По словам доктора Андерсона, люди с СРК будут видеть слизь в стуле, а не жир. (Жирный стул или стеаторея являются явным признаком EPI.) Как и симптомы EPI, симптомы СРК обычно возникают после еды, но СРК также может быть спровоцирован стрессом, инфекцией и другими факторами.
По словам доктора Андерсона, люди с СРК будут видеть слизь в стуле, а не жир. (Жирный стул или стеаторея являются явным признаком EPI.) Как и симптомы EPI, симптомы СРК обычно возникают после еды, но СРК также может быть спровоцирован стрессом, инфекцией и другими факторами. - Болезнь Крона: Тип воспалительного заболевания кишечника (ВЗК). Болезнь Крона характеризуется хроническим воспалением желудочно-кишечного тракта, например, конца тонкой кишки. Как и в случае с EPI, отмечает Андерсон, люди с болезнью Крона часто испытывают боль в животе, диарею, стеаторею и потерю веса.Но, добавляет она, болезнь Крона также обычно вызывает кровавый стул, жар и анемию — уменьшение красных кровяных телец, которое может вызвать усталость. Люди с болезнью Крона также часто страдают от потери аппетита и могут испытывать воспалительные симптомы за пределами кишечника, такие как сыпь или боли в суставах.
- Язвенный колит: Люди с РПИ или язвенным колитом могут испытывать боль в животе, диарею и потерю веса, но Андерсон говорит, что язвенный колит обычно не вызывает вздутие живота, метеоризм или стеаторею, хотя он может вызвать выделение слизи — не жир — в стуле.Язвенный колит больше похож на болезнь Крона в том смысле, что это ВЗК, но при колите воспаление локализуется в толстой кишке. Эти два состояния также имеют общие симптомы, такие как анемия, потеря аппетита и кровавый стул, а также некоторые, которые влияют на кожу, глаза и суставы.
- Целиакия: Целиакия или чувствительность к глютену и EPI, вероятно, имеют большинство общих симптомов, говорит Андерсон. Как и люди с EPI, люди с глютеновой болезнью испытывают боль в животе, вздутие живота, диарею, стеаторею и потерю веса, но также могут иметь анемию, а некоторые — около 10 процентов людей, которых она лечит, — говорит Андерсон, — будут чувствовать запор.Еще одно отличие состоит в том, что диарея, вызванная глютеновой болезнью, имеет тенденцию быть более водянистой.
 Хотя вы можете в первую очередь заметить симптомы EPI после употребления в пищу продуктов, содержащих жир, люди с глютеновой болезнью испытывают симптомы, когда едят хлеб, макаронные изделия, крупы и другие продукты, содержащие глютен.
Хотя вы можете в первую очередь заметить симптомы EPI после употребления в пищу продуктов, содержащих жир, люди с глютеновой болезнью испытывают симптомы, когда едят хлеб, макаронные изделия, крупы и другие продукты, содержащие глютен. - Инфекции: В некоторых случаях проблемы с кишечником могут быть признаком избытка бактерий в тонком кишечнике. Избыточный бактериальный рост в тонком кишечнике (SIBO) имеет много общих симптомов EPI.
Согласно Андерсону, врачи исторически использовали исследования сбора стула в процессе диагностики EPI. Во время этих тестов, предназначенных для оценки способности поджелудочной железы вырабатывать и секретировать ферменты, переваривающие жиры, людям с подозрением на EPI будет предложено придерживаться диеты с высоким содержанием жиров — более 100 граммов жира в день, что соответствует палочка сливочного масла — на два-три дня.
Затем врачи измеряют количество жира в стуле.Если в стуле за 24 часа было больше 7 граммов жира, это будет считаться мальабсорбцией и, следовательно, сигналом EPI.
Проблема с этим тестом заключается в том, что болезнь Крона и язвенный колит также могут вызывать проблемы с абсорбцией жира, поэтому они также будут давать положительный результат теста — и это не обязательно означает, что с их поджелудочной железой что-то не так, — говорит Андерсон.
Тесты на эластазу кала также используются для диагностики EPI. Эластаза — один из ферментов, вырабатываемых поджелудочной железой, которые помогают организму переваривать жир.Низкий уровень фермента в стуле означает, что поджелудочная железа не производит достаточного количества для переваривания жира — состояние, которое, конечно, приводит к EPI.
«Если уровень эластазы низкий, мы знаем, что проблема в поджелудочной железе, а не в чем-то другом», — объясняет Андерсон.
С другой стороны, отмечает Андерсон, если вы видите кровь в стуле, это может указывать на то, что у вас может быть другое заболевание, кроме EPI. «Кровянистый стул [указывает] на язвенный колит, болезнь Крона или, возможно, даже на основной рак, а не на РПИ», — говорит она.
«Кровянистый стул [указывает] на язвенный колит, болезнь Крона или, возможно, даже на основной рак, а не на РПИ», — говорит она.
Тем не менее, Андерсон подчеркивает, что люди, подозревающие, что у них может быть РПИ, могут — и должны — повлиять на решение своего врача о тестировании на него, просто исходя из собственного суждения.
«Я всегда спрашиваю своих пациентов:« Вы видите жир в туалете после того, как ходите в ванную? », Если они смотрят на свой стул и видят жировые шарики или маслянистый блеск в отличие от густой желтой слизи или красной крови «Это довольно специфический признак того, что у них РПИ, а не другое заболевание», — говорит она. «Это не всегда легкий или удобный разговор, но он может быть ключом к своевременной диагностике.
3 Ключевые различия между болезнью Крона и язвенным колитом
Лечение болезни Крона и колита
Важно знать, что ни болезнь Крона, ни язвенный колит нельзя вылечить, хотя врачи будут работать с пациентами, чтобы управлять симптомами. Эти два заболевания обычно лечат одними и теми же лекарствами, хотя каждый пациент может по-разному реагировать на одно и то же лекарство. Цель лечения — уменьшить воспаление, что, в свою очередь, уменьшает симптомы, позволяет организму восстанавливать поврежденные ткани и помогает замедлить прогрессирование заболевания.
Сегодня многие пациенты получают относительно новый класс лекарств, называемых биопрепаратами, которые представляют собой живые антитела, которые вводятся пациентам, чтобы помочь их иммунным клеткам бороться с воспалением. К другим классам лекарств относятся иммуномодуляторы, которые помогают подавить воспалительный ответ иммунной системы, и аминосалицилаты, старейший класс лекарств, которые используются для поддержания ремиссии заболевания. По данным Crohn’s and Colitis Foundation, иммуномодуляторы могут стать полностью эффективными в течение шести месяцев, поэтому врачи обычно назначают их вместе со стероидами быстрого действия, от которых пациенты в идеале отказываются, когда иммуномодуляторы полностью раскрывают свой потенциал.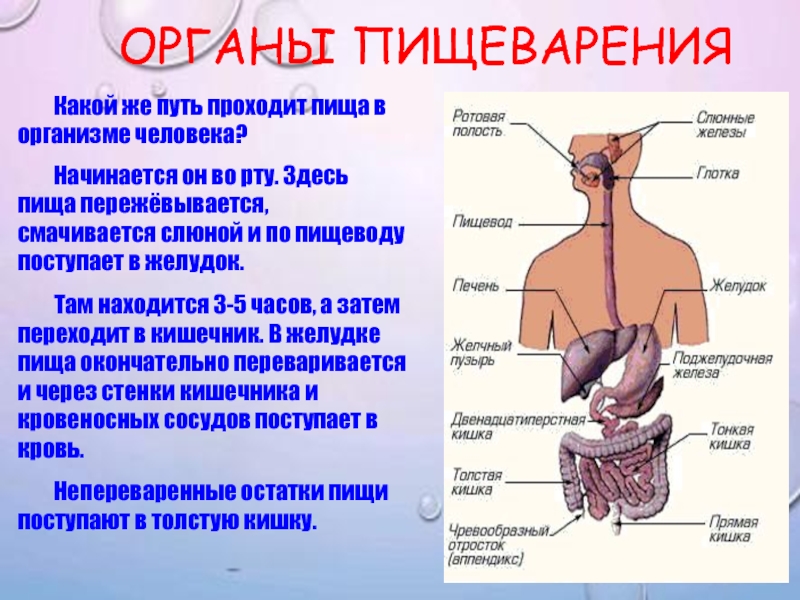 «Я абсолютно уверен, что с этими новыми лекарствами наступила новая эра в лечении воспалительных заболеваний кишечника», — говорит доктор Коэн.
«Я абсолютно уверен, что с этими новыми лекарствами наступила новая эра в лечении воспалительных заболеваний кишечника», — говорит доктор Коэн.
Диета также является важным фактором в борьбе с обострениями обоих заболеваний. Овощи с высоким содержанием клетчатки, такие как брокколи и цветная капуста, сырые продукты и неочищенные фрукты, — это продукты, которые людям с ВЗК трудно переваривать. Молочные, жирные или жирные продукты также могут вызывать симптомы. Попробуйте есть вареные овощи, ореховое масло вместо цельных орехов, а также нежирное мясо и рыбу.Но все тела разные. Работа с диетологом поможет вам определить, каких продуктов следует избегать.
Когда требуется операция
Если лекарства не уменьшают воспаление и ВЗК прогрессирует, может потребоваться операция. Здесь люди с язвенным колитом, как правило, чувствуют себя лучше.
«Если толстая кишка становится достаточно плохой из-за язвенного колита, ее удаляют и заменяют внутренним мешком, который функционирует как толстая кишка», — говорит Коэн. По данным клиники Майо, операция колэктомии — частичная или полная — обычно требует дополнительных процедур, которые повторно соединяют оставшиеся части пищеварительной системы, чтобы они все еще могли избавить организм от шлаков.
Однако дела налаживаются. Исследование, опубликованное в декабре 2019 года в журнале Journal of Gastrointestinal Surgery , показало, что благодаря достижениям в медицине и медицинской помощи пациентам с ВЗК за последнее десятилетие количество госпитализированных пациентов с язвенным колитом, которым требуется колэктомия, уменьшилось почти на 50 процентов между 2007 и 2016.
По данным Crohn’s and Colitis Foundation, проктоколэктомия с подвздошно-анальным анастомозом — обычно называемая операцией с J-карманом — является наиболее распространенной операцией, выполняемой людям с ЯК, которые не ответили на лечение.Хирурги удаляют прямую и толстую кишку, а затем создают временное отверстие в брюшной полости, называемое петлевой илеостомией, которая позволяет отходам перемещаться из тонкой кишки в мешок для стомы, который находится вне тела, пока пищеварительная система восстанавливается после операции. В некоторых случаях требуется стома или постоянное отверстие в брюшной полости, через которое отходы поступают во внешний мешок, отмечает клиника Майо.
В некоторых случаях требуется стома или постоянное отверстие в брюшной полости, через которое отходы поступают во внешний мешок, отмечает клиника Майо.
Поскольку болезнь Крона может возникнуть в любом месте пищеварительного тракта, простое удаление толстой кишки не излечит болезнь.По данным клиники Кливленда, от 70 до 80 процентов людей с болезнью Крона в конечном итоге потребуют хирургического вмешательства. Как правило, у людей с болезнью Крона более мелкие части толстой кишки удаляются, чтобы попытаться сохранить как можно больше здорового кишечника. Это требует более частых операций.
В тяжелых случаях болезнь Крона может вызывать разрывы или отверстия в кишечнике, вызывая фистулу или туннель, ведущий от одного отдела кишечника к другому. Свищи серьезны и требуют ремонта.Примерно половине пациентов с болезнью Крона потребуется операция в течение 10 лет после постановки диагноза, по сравнению с примерно 10-30 процентами взрослых с язвенным колитом. Но раннее и эффективное лечение болезни Крона и язвенного колита может замедлить прогрессирование заболевания и отсрочить необходимость хирургического вмешательства.
Дополнительная информация Кейтлин Салливан.
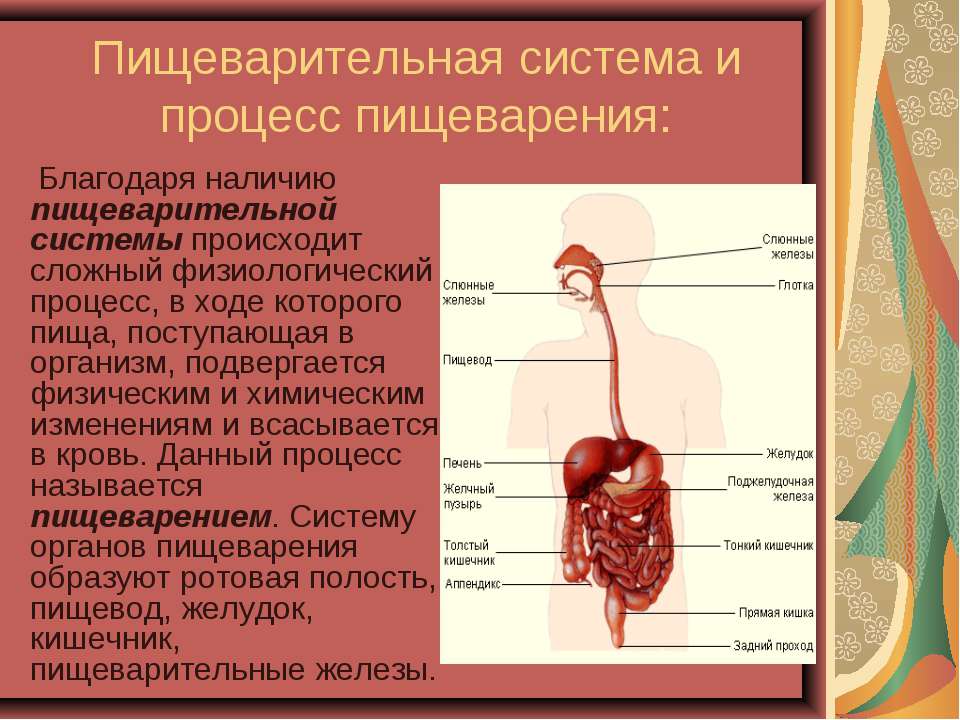
Пищеварительный тракт | CF Foundation
В желудочно-кишечном тракте пища, которую вы едите, превращается в питательные вещества, необходимые вашему организму для того, чтобы делать то, что вы хотите делать.Все начинается с вашего рта, зубов и языка.
Когда вы проглатываете пищу, она спускается по пищеводу в желудок, где распадается на мякоть. Из желудка мясистая смесь перемещается в тонкий кишечник, где пищеварительные ферменты и бикарбонат из поджелудочной железы и желчь из печени помогают переваривать пищу, чтобы ваше тело могло использовать питательные вещества. в этом.
Последние части желудочно-кишечного тракта — это толстая кишка, прямая кишка и анус — именно здесь ненужные кусочки пищи, которые вы съели, вместе с бактериями выходят из вашего тела.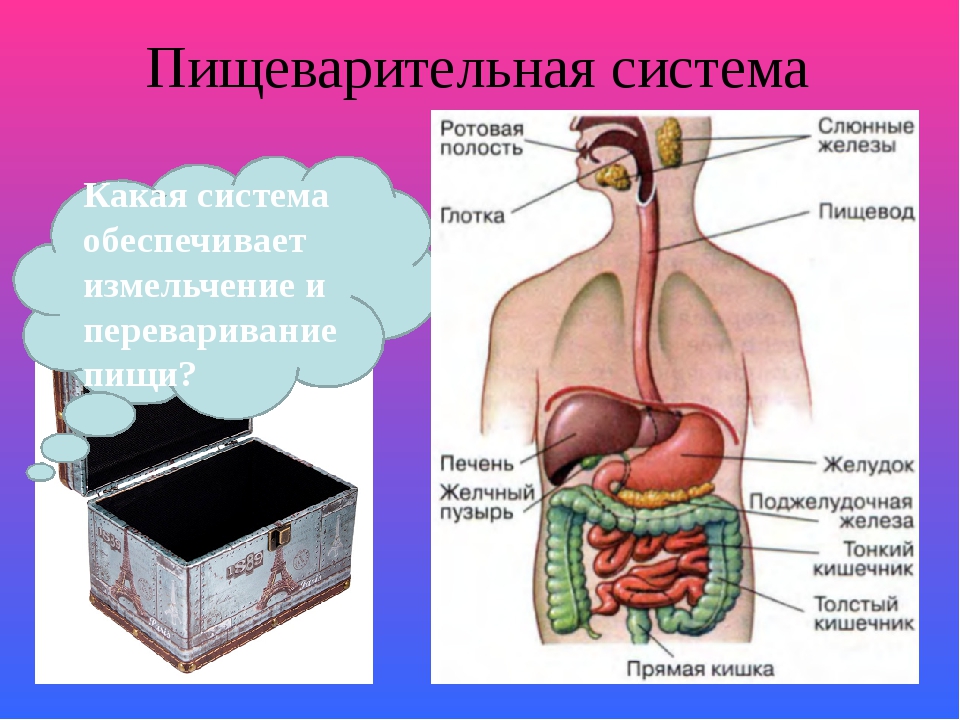
Чтобы извлечь эти питательные вещества, организму нужна помощь поджелудочной железы. Этот орган в форме рыбки прикреплен к тонкой кишке за желудком. Это очень важно для правильного пищеварения.
Поджелудочная железа вырабатывает жидкость — от 1 до 2 литров — которая смешивается с пищей. Одна часть этой жидкости — продукт, нейтрализующий желудочную кислоту. Это называется бикарбонат. Жидкость также содержит химические вещества, называемые ферментами поджелудочной железы, которые смешиваются с пищей и разрушаются. их на маленькие кусочки, которые тело может поглотить.
Ферменты поджелудочной железы очень важны для доставки питательных веществ, калорий и витаминов в наш организм; они являются основой правильного пищеварения и усвоения.
Помимо этих важных ролей в процессе пищеварения, поджелудочная железа также вырабатывает важные гормоны, в том числе инсулин. Инсулин работает в вашем кровотоке, а не в кишечнике. Он помогает переместить глюкозу (сахар) из крови в клетки, чтобы они могли превращать пищу в энергия.
У многих людей с МВ поджелудочная железа не производит достаточного количества инсулина или организм не позволяет инсулину выполнять свою работу, что приводит к Сахарный диабет, связанный с CF (CFRD). CFRD не вызывается диетой, и вы ничего не можете сделать, чтобы предотвратить это.
Один из способов упростить это — представить поджелудочную железу как два отдельных органа: один — это пищеварительный орган, который производит ферменты поджелудочной железы для кишечника, а другой — гормональный орган, производящий инсулин для организма.
Здоровая поджелудочная железа:
- Заставляет естественный антацид организма, называемый бикарбонатом, смешиваться с пищей, поступающей из желудка в кишечник
- Создает специальные химические вещества, называемые ферментами поджелудочной железы, для переваривания пищи, когда она перемещается из желудка в кишечник
- Выбрасывает жидкость в кишечник, чтобы помочь промыть пищу на ее пути через пищеварительный тракт
- Вырабатывает важные гормоны, включая инсулин
Около 90 процентов людей с МВ имеют липкую слизь, которая блокирует протоки в поджелудочной железе и препятствует проникновению ферментов в тонкий кишечник для переваривания пищи.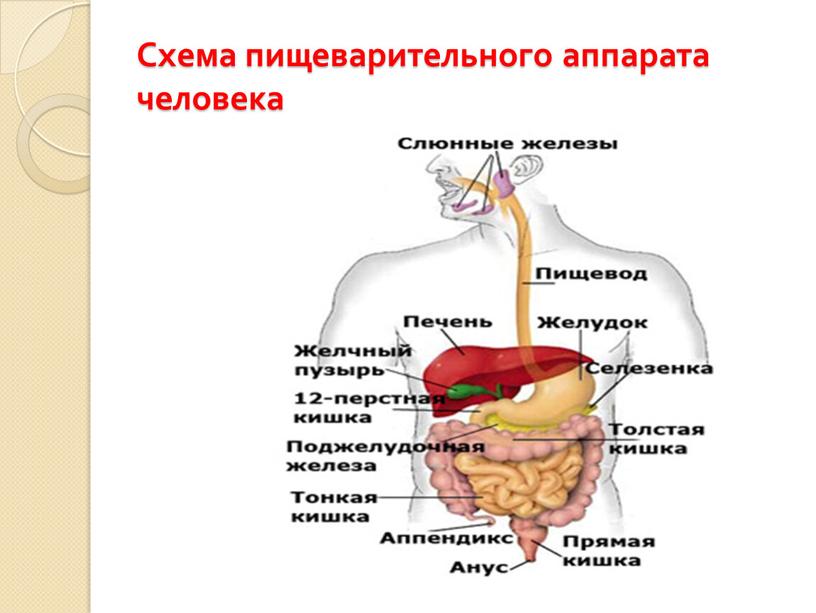 Непереваренная пища в кишечнике может вызвать боль, спазмы, газы, жидкий, жирный, плавающий стул или запор.
и засоры.
Непереваренная пища в кишечнике может вызвать боль, спазмы, газы, жидкий, жирный, плавающий стул или запор.
и засоры.
Каждый человек с МВ (включая людей, которым не нужны ферментные добавки) имеет поджелудочную железу, которая не вырабатывает достаточно бикарбоната для нейтрализации желудочной кислоты. Это также может способствовать появлению боли, спазмов, газов и запоров. Вздутие живота и чрезмерное газообразование также могут быть вызваны тонкой кишкой. разрастание, парез желудка и гастроэзофагеальная рефлюксная болезнь.
Пищеварительные ферменты поджелудочной железы блокируются и не попадают в тонкий кишечник.
В веб-трансляции ниже представлена следующая информация:
- Тонкая кишка Чрезмерный бактериальный рост может быть вызван повторной терапией антибиотиками, которая убивает полезные бактерии и вызывает чрезмерный рост вредных бактерий в кишечнике, вызывая газы, диарею, тошноту и вздутие живота. Обычно лечение представляет собой антибиотик, который помогает избавиться от плохого бактерии, чтобы позволить нормальным бактериям восстановить контроль в кишечнике.
- Желудочный Парез — это состояние, при котором после еды желудок опорожняется медленнее, чем обычно. Это может вызвать вздутие живота и тошноту. Высокий уровень глюкозы в крови сам по себе может вызвать парез желудка, поэтому убедитесь, что уровень глюкозы в крови у вас нормальный. Старайтесь есть часто, небольшими порциями в течение дня, чтобы желудок пустой более эффективно.
- Гастроэзофагеальный
Рефлюксная болезнь (ГЭРБ) возникает, когда кислота из желудка попадает обратно в пищевод.Это может быть очень серьезно, если кислота попадает в легкие. Вам необходимо обратиться к врачу, если вы заметили изжогу или другие симптомы ГЭРБ, или если вы испытываете повторяющуюся рвоту, лихорадку или потерю веса.

GI Обзор: Проблемы желудка и поджелудочной железы при МВ | Интернет-трансляция
Прочтите руководство Фонда по замене ферментов поджелудочной железы.
У некоторых людей с МВ желчь становится густой и оттекает очень медленно.Он может даже стать настолько густым, что в желчном пузыре образуются камни, которые иногда необходимо удалить. Если желчный пузырь удален, пищеварение сохраняется.
По мере того, как смесь пищи, панкреатической жидкости, желчи и ферментов поджелудочной железы движется по тонкой кишке, важные питательные вещества попадают в организм путем всасывания через специальные клетки в стенках тонкой кишки.
Интернет-конференция, представленная ниже, содержит следующую информацию:
- Болезнь печени — это прогрессирующее рубцевание (фиброз) в печени.Медицинский термин — цирроз.
- Согласно руководящим принципам CF Foundation, люди с CF должны ежегодно проходить функциональные пробы печени. Эти анализы крови показывают, есть ли воспаление.
- Только у 5-10 процентов людей с МВ развивается заболевание печени.
- Практически все люди с муковисцидозом печени диагностируются к 15 годам. Более половины из них диагностируются к 10 годам. Заболевания печени при муковисцидозе редко диагностируются у взрослых.
- Уменьшите вероятность проблем с печенью, сделав прививку от гепатита A и B, избегайте чрезмерного употребления алкоголя и внутривенных инъекций наркотиков и поддерживайте хорошее питание.
CF Заболевание печени | Интернет-трансляция
Самый конец толстой кишки называется прямой кишкой.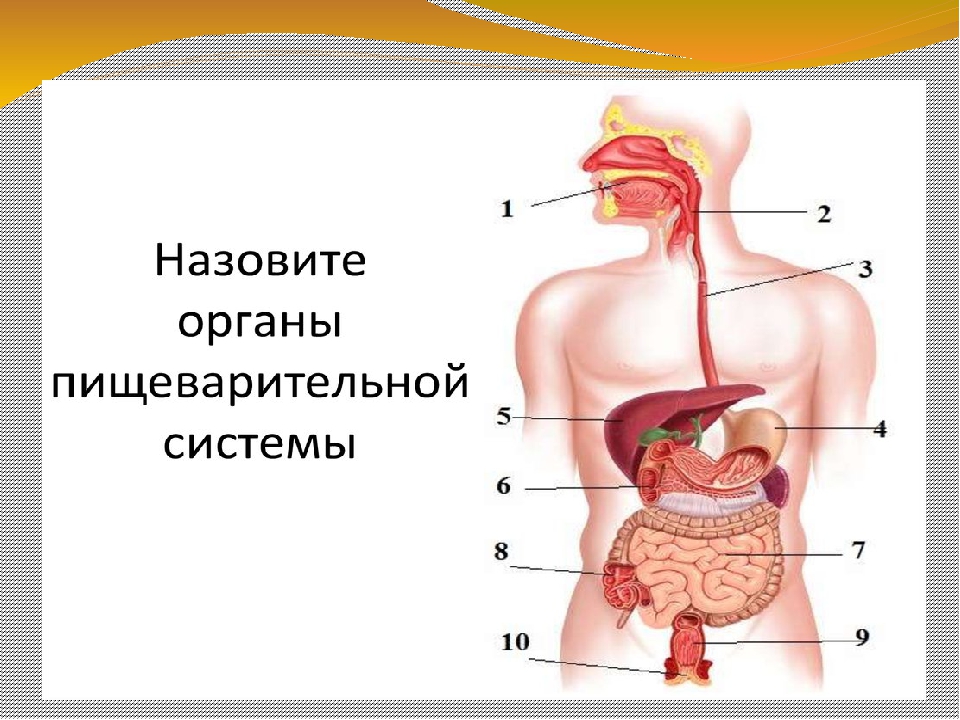 Здесь масса полностью переваренной пищи и бактерий покидает ваше тело в виде стула или дефекации. Как вы, вероятно, уже знаете, ваша медицинская бригада обычно спрашивает вас о дефекации.
Здесь масса полностью переваренной пищи и бактерий покидает ваше тело в виде стула или дефекации. Как вы, вероятно, уже знаете, ваша медицинская бригада обычно спрашивает вас о дефекации.
Разрушители мифов
- «Отказ от ферментов — хороший способ вылечить запор, потому что ваш стул становится более жидким, когда вы не принимаете ферменты.”
Неверно . Отказ от приема ферментов повышает риск запора или кишечной непроходимости. Если у вас запор или вы испытываете напряжение при опорожнении кишечника, продолжайте принимать или убедитесь, что вы никогда не пропустите прием ферментов. Кроме того, убедитесь, что вы пьете достаточно жидкости каждый день. Вам может потребоваться лекарство, чтобы втянуть воду в кишечник, чтобы разжижить стул или разжижать слизь вдоль стенок кишечника.
- «У меня дефекация каждый день, поэтому у меня не может быть запора.”
Неверно . Люди с CF, страдающие запором, почти всегда испражняются каждый день, часто чаще, чем один раз в день. Симптомы запора включают вздутие живота, кровянистый стул, плохой набор веса, плохой аппетит, диарею «переполнения» и выпадение прямой кишки.
- «Мой врач сказал мне, что у меня работает поджелудочная железа (достаточно поджелудочной железы), поэтому у меня нормальный желудочно-кишечный тракт».
Ложь . Вы все еще можете быть предрасположены к запорам, и вам по-прежнему следует придерживаться диеты с высоким содержанием клетчатки и большим количеством жидкости.Вам также могут потребоваться лекарства для разжижения стула или разжижения слизи вдоль стенок кишечника. Кроме того, ваша поджелудочная железа по-прежнему чувствительна к травмам, поэтому чрезмерное употребление алкоголя (запойное пьянство) может превратить вас из человека с работающей поджелудочной железой на человека, у которого поджелудочная железа работает неправильно.
Фонд CF поддерживает исследования, направленные на лечение и исследование проблем желудочно-кишечного тракта при CF.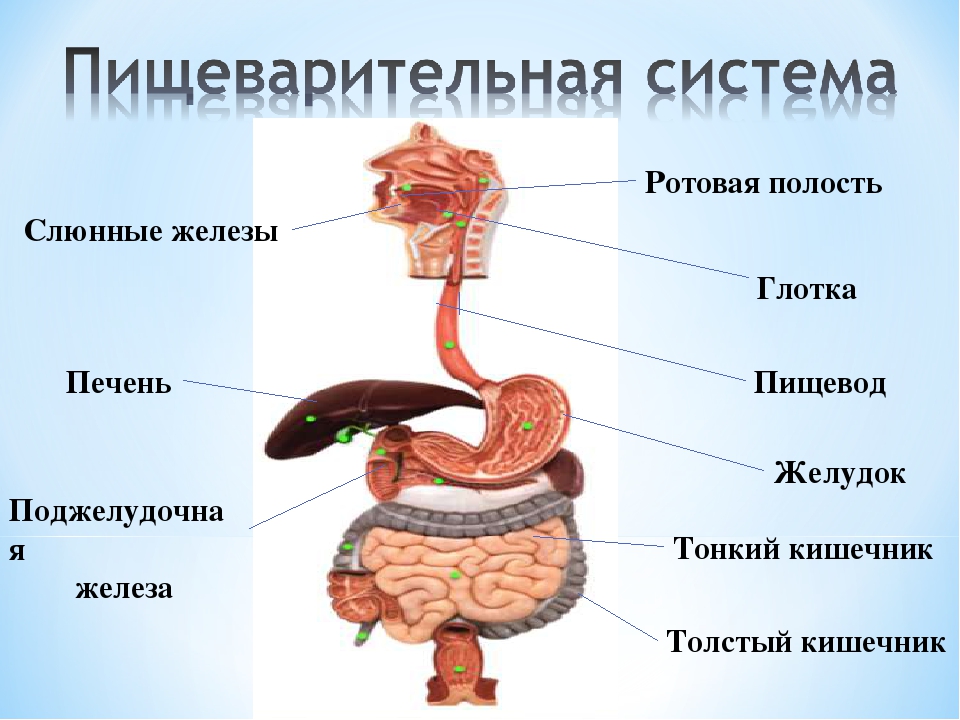
5 признаков того, что ваша пищеварительная система не работает должным образом
21 февраля
5 признаков того, что ваша пищеварительная система не работает должным образом
Пищеварительная система — сложная и обширная часть тела.Он простирается ото рта до прямой кишки. Основная функция пищеварительной системы — избавляться от шлаков и помогать организму усваивать важные питательные вещества и минералы.
Наш кишечник жизненно важен для нашего общего здоровья и связан, среди прочего, с нашей иммунной системой, настроением, психическим здоровьем, аутоиммунными заболеваниями, эндокринными заболеваниями, состояниями кожи и раком. Врачи CARE Hospitals, одной из лучших гастроэнтерологических больниц в Хайдарабаде, подчеркивают важность заботы о кишечнике, поскольку это ворота к вашему здоровью.Большинство болезней возникают в кишечнике, который является ключевым компонентом пищеварительной системы. Нарушения в его работе — это наиболее частый признак того, что наша пищеварительная система не работает должным образом.
Учитывая разнообразие задействованных органов и множество ролей, которые играет наша пищеварительная система, поддержание ее здоровья имеет жизненно важное значение. Некоторые признаки, указывающие на нездоровый кишечник, которые нельзя игнорировать:
- Расстройство желудка: Расстройства желудка, такие как газы, вздутие живота, запор, диарея и изжога, являются признаками нездоровой пищеварительной системы.Все это помогает справиться с трудностями в переваривании пищи и выведении шлаков из нашего организма. Когда ваша пищеварительная система здорова, ничто из этого не нарушит вашу повседневную жизнь.
- Непреднамеренное изменение веса : Непроизвольное прибавление или потеря веса может быть признаком нарушения работы пищеварительной системы.
 Нездоровая пищеварительная система может ухудшить способность вашего организма усваивать питательные вещества, накапливать жир и регулировать уровень сахара в крови. Инсулинорезистентность или желание переедать из-за пониженного всасывания питательных веществ могут вызвать увеличение веса.С другой стороны, потеря веса может быть результатом чрезмерного роста бактерий в тонком кишечнике.
Нездоровая пищеварительная система может ухудшить способность вашего организма усваивать питательные вещества, накапливать жир и регулировать уровень сахара в крови. Инсулинорезистентность или желание переедать из-за пониженного всасывания питательных веществ могут вызвать увеличение веса.С другой стороны, потеря веса может быть результатом чрезмерного роста бактерий в тонком кишечнике. - Нарушения сна или постоянная усталость: Нарушения сна, такие как бессонница или плохой сон, могут привести к хронической усталости. Основная часть серотонина, гормона, влияющего на ваш сон и настроение, вырабатывается в кишечнике. Любое повреждение кишечника может ухудшить вашу способность спать спокойно.
- Раздражение кожи: Кожные заболевания, такие как экзема, могут быть результатом нездоровой пищеварительной системы.Пищевая аллергия или воспаление кишечника, связанное с неправильным питанием, может привести к утечке определенных белков в организм. Эти белки раздражают кожу и приводят к кожной аллергии или заболеваниям.
- Пищевая непереносимость: Если ваше тело ведет себя странно после употребления определенных продуктов, возможно, ваш кишечник не переносит то, что вы кладете в желудок. Целиакия — это разновидность пищевой непереносимости, которая вызывает проблемы с пищеварением при употреблении глютена.
Если вы заметили подобные признаки, немедленно обратитесь к врачу.Чем раньше будет обнаружена неисправность в вашей системе, тем быстрее будет восстановление.
Патологии пищеварительной системы
2. При затвердении веществ в желчи образуются камни в желчном пузыре
Желчные камни — это куски твердого материала, которые могут образовываться из желчи, накопленной в желчном пузыре. Они варьируются от крошечных пятнышек до размеров мячей для гольфа. Во время пищеварения камни в желчном пузыре могут блокировать ток жидкости по желчным протокам.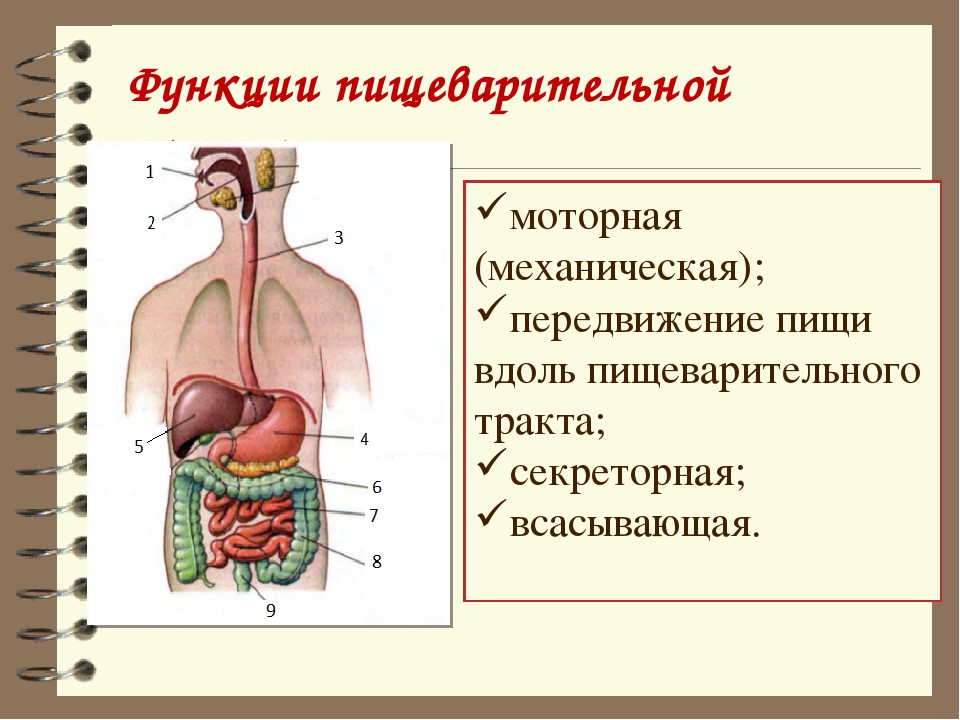 Признаки приступа желчнокаменной болезни включают тошноту, рвоту или боль в животе, спине или под правой рукой.
Признаки приступа желчнокаменной болезни включают тошноту, рвоту или боль в животе, спине или под правой рукой.
3. Напряжение для дефекации может вызвать геморрой
Геморрой — это опухшие, воспаленные вены вокруг заднего прохода или нижней части прямой кишки. Напряжение при дефекации может вызвать геморрой. Способствующими факторами являются беременность, диарея и хронический запор. Они могут развиваться под кожей вокруг заднего прохода (как внешний геморрой) или внутри заднего прохода (как внутренний геморрой). Дальнейшее напряжение или раздражение при дефекации может повредить поверхность геморроя и вызвать кровотечение.
4. Язвенный колит вызывает воспаление и язвы в толстой и прямой кишке
Язвенный колит — воспалительное заболевание кишечника, поражающее толстый кишечник. Он вызывает воспаление и язвы (язвы) в самой внутренней части толстой и прямой кишки. Чаще всего это приводит к болям в животе или диарее с кровью и гноем. Язвенный колит — хроническое заболевание, характеризующееся чередованием периодов обострения и ремиссии, когда симптомы заболевания исчезают.
5. ГЭРБ — частый диагноз повторяющейся изжоги
Гастроэзофагеальная рефлюксная болезнь (ГЭРБ) — хроническое заболевание пищеварительной системы. ГЭРБ обычно возникает, когда нижний сфинктер пищевода, мышца в конце пищевода, не закрывается должным образом. Это позволяет желудочной кислоте просачиваться обратно в пищевод и вызывать его раздражение. Симптомы включают изжогу, срыгивание и привкус желудочного сока в задней части рта.
6. Дивертикулез возникает при образовании мешочков в толстой кишке.Дивертикулит — это воспаление или инфекция этих мешочков
Дивертикулез возникает, когда в стенке толстой кишки образуются небольшие мешочки. У большинства людей с дивертикулезом симптомы отсутствуют. Однако, если кал попадает в мешочки и размножаются бактерии, возникает воспаление и инфекция. Это называется дивертикулит. Чаще всего вызывает боли в животе.


