Спазм грушевидной мышцы | Медицинская клиника Панацея в Домодедово
Синдром грушевидной мышцы – это комплекс симптомов, обусловленный чрезмерным напряжением грушевидной мышцы и характеризующийся возникновением ноющей, мозжащей боли в ягодичной области и ноге.
Удивительно, но предположение, что причиной боли в области ягодицы и задней поверхности бедра может являться грушевидная мышца, было выдвинуто только в 20-е годы прошлого столетия. Значительно позже, в 1947 году, был предложен термин «грушевидный синдром», который в 1960 году был заменен на более точный — «синдром грушевидной мышцы».
Значение грушевидной мышцы для формирования правильных двигательных стереотипов трудно переоценить: грушевидная мышца обеспечивает вращение наружу выпрямленной и отведение согнутой в тазобедренном суставе ноги, способствует удержанию тазовых костей в правильном положении, «включается» в работу при каждом шаге и зачастую замещает ослабевшие по какой-либо причине мышцы.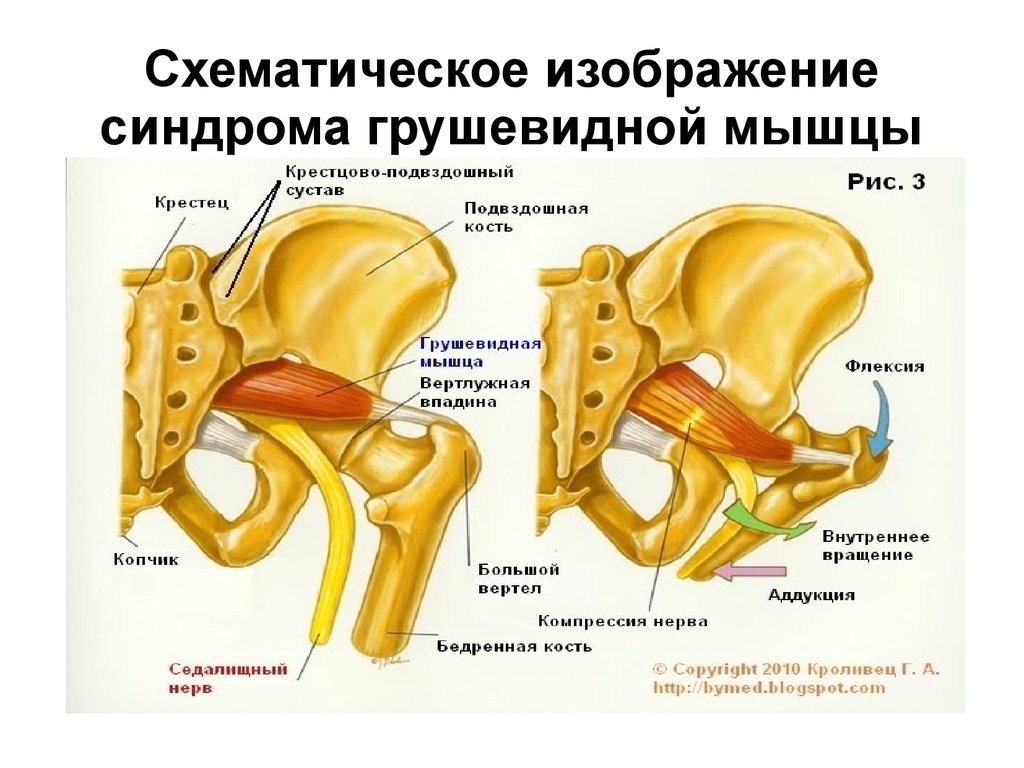
Механизмы возникновения боли при синдроме грушевидной мышцы различны:
- — рефлекторный спазм и сопутствующая ему болезненность грушевидной мышцы могут быть следствием мышечного дисбаланса тазово-поясничного региона, дисфункции крестцово-подвздошного сочленения и патологии поясничного отдела позвоночника;
- — напряженная грушевидная мышца может сдавливать как сами нервные стволы, так и кровеносные сосуды, и вызывать тем самым венозный застой в окружающих мышцу тканях и как следствие – боль;
- — боль может быть обусловлена патологическими изменениями самой мышцы вследствие травмы;
- — развитию синдрома грушевидной мышцы способствует также продолжительное по времени растяжение или укорочение грушевидной мышцы: например, при длительном сидении нога на ногу или во время длительных поездок на автомобиле.
Несмотря на многочисленные механизмы возникновения боли при синдроме грушевидной мышцы пусковым моментом является спазм грушевидной мышцы. Эффективным методом лечения в этом случае является лечебная физкультура: регулярные упражнения, направленные на снятие напряжения грушевидной мышцы и устранение мышечного дисбаланса тазово-поясничного региона не только помогут избавиться от характерного для этого состояния болевого синдрома, но и сохранить достигнутый результат надолго.
Вы можете получить подробную консультацию и пойти дигностику, записавшись в к специалисту нашей клиники — Мишиной Ирине Олеговне
Для записи позвоните по телефону клиники или воспользуйтесь формой записи ниже.
Синдром грушевидной мышцы: такая древняя и новейшая история2019-11-252019-11-25https://mkpanacea.ru/wp-content/uploads/2018/07/logo_n_01.pngМедицинская клиника Панацея в Домодедовоhttps://mkpanacea. ru/wp-content/uploads/2019/11/126097688_sedalishhnyjnerv0-728×728.jpg200px200px
ru/wp-content/uploads/2019/11/126097688_sedalishhnyjnerv0-728×728.jpg200px200px
Синдром грушевидной мышцы. Способы лечения.
Боль в ягодице, с иррадиацией вниз по ноге, обычно называют пояснично-крестцовым радикулитом. Наиболее часто, причиной радикулита является раздражение спинномозговых нервов в области позвоночника. Иногда воздействие на нервы располагается ниже позвоночника вдоль ноги. Одной из возможных причин может быть синдром грушевидной мышцы. Синдром грушевидной мышцы может быть достаточно болезненным, но как правило, не представляет большой опасности и редко приводит к необходимости оперативного лечения. В большинстве случаев, удается вылечить этот синдром с использованием консервативных методов лечения (ФТО, ЛФК, блокады).
Спинномозговые нервы в поясничном отделе выходят из позвоночника и часть из них, соединяясь формирует седалищный нерв. Седалищный нерв выходит из таза через большое седалищное отверстие .Грушевидная мышца начинается в тазу. Она прикреплена к крестцу (треугольному костному образованию), располагающемуся между костями таза и в основании позвоночника. Соединение крестца к тазовым костям формирует илеосакральные суставы. Вторая часть грушевидной мышцы крепится сухожилием к большому вертелу бедренной кости. Грушевидная мышца является одной из группы мышц, отвечающих за наружную ротацию бедра и ноги. Это означает, что мышца помогает повернуть стопу и ногу в сторону и наружу.
Соединение крестца к тазовым костям формирует илеосакральные суставы. Вторая часть грушевидной мышцы крепится сухожилием к большому вертелу бедренной кости. Грушевидная мышца является одной из группы мышц, отвечающих за наружную ротацию бедра и ноги. Это означает, что мышца помогает повернуть стопу и ногу в сторону и наружу.
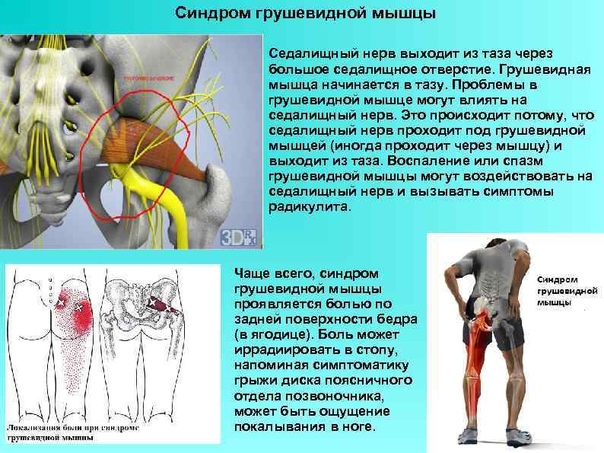
Проблемы в грушевидной мышце могут влиять на седалищный нерв. Это происходит потому, что седалищный нерв проходит под грушевидной мышцей (иногда проходит через мышцу) и выходит из таза. Воспаление или спазм грушевидной мышцы могут воздействовать на седалищный нерв и вызывать симптомы радикулита.
Причины и симптомы
Симптомы ишиаса появляются вследствие раздражения седалищного нерва. До сих пор непонятно, почему грушевидная мышца начинает воздействовать на нерв. Многие считают, что это происходит, когда грушевидная мышца спазмируется и начинает придавливать нерв к тазовой кости. В некоторых случаях, грушевидная мышца повреждается в результате падения на ягодицы. Кровотечение внутри мышцы и вокруг, в результате травмы, приводит к появлению гематомы. Грушевидная мышца воспаляется и начинает давить на нерв. Гематома постепенно рассасывается, но спазм мышцы сохраняется.
Кровотечение внутри мышцы и вокруг, в результате травмы, приводит к появлению гематомы. Грушевидная мышца воспаляется и начинает давить на нерв. Гематома постепенно рассасывается, но спазм мышцы сохраняется.
Спазм мышцы продолжает вызывать воздействие на нерв. По мере регенерации, часть мышечных волокон заменяется рубцовой тканью, обладающей меньшей эластичностью, что может приводить к уплотнению мышечной ткани мышцы (это тоже может быть фактором давления на нерв).
Чаще всего, синдром грушевидной мышцы проявляется болью по задней поверхности бедра (в ягодице). Как правило, боль бывает с одной стороны (но иногда ощущения могут быть с обеих сторон). Боль может иррадиировать в стопу, напоминая симптоматику грыжи диска поясничного отдела позвоночника. Нарушения чувствительности и слабость в ноге бывают крайне редко. У некоторых пациентов может быть ощущение покалывания в ноге.
Пациентам не комфортно сидеть и они стараются избегать сидения. А если приходится садиться, то они приподнимают больную сторону, а не садятся не ровно.
Диагностика
Диагностика начинается с истории заболевания и физикального осмотра врачом. Врачу необходимо выяснить симптоматику, что вызывает изменение болевого синдрома (нагрузки, положение тела). Кроме того, имеет значение наличие травм в анамнезе и сопутствующей патологии (например, артрита). Затем врач проверит осанку, походку и локализацию боли. Будет проверена чувствительность, рефлекторная активность потому, что подчас, трудно дифференцировать боль, исходящую из илеосакрального сустава от боли позвоночного генеза. При подозрении на инфекцию или заболевание суставов возможно назначение лабораторных исследований крови, мочи.
Рентгенография – позволяет определить степень дегенеративных изменений в илеосакральных суставах и в позвоночнике.
МРТ позволяет более детально визуализировать морфологические изменения в области таза и в позвоночнике. Существует также специальный метод исследования называемый нейрографией, который позволяет визуализировать нервы. Это становится возможным при наличие специальных программ на компьютерах МРТ и позволяет увидеть зоны раздражения по ходу нерва.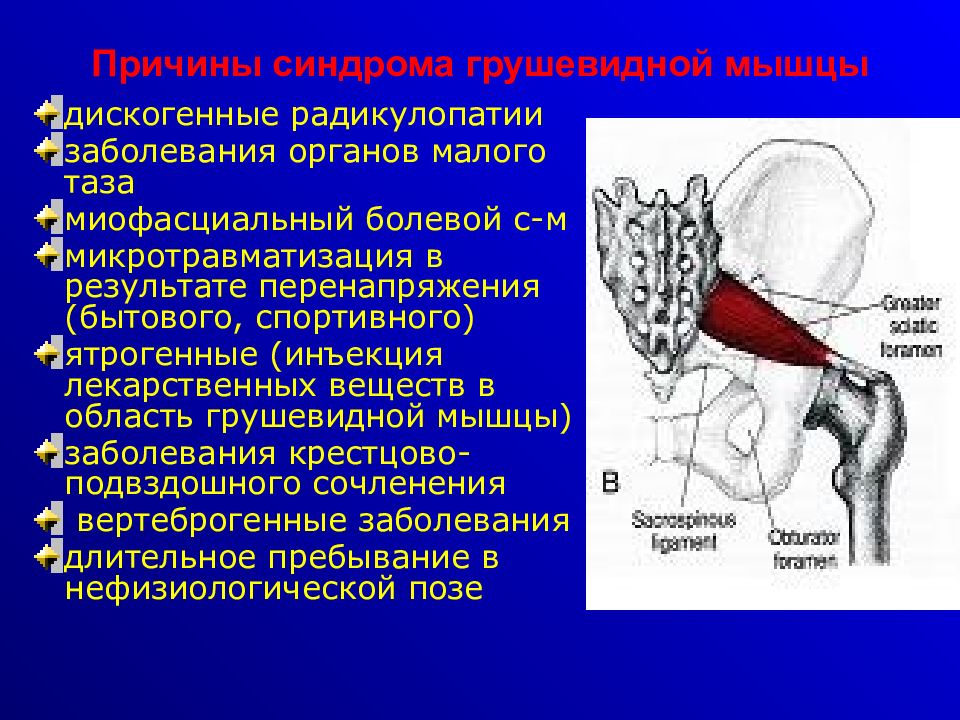
Радиоизотопное сканирование необходимо в случаях подозрения на инфекционное или онкологическое заболевание.
Наиболее достоверным способом диагностики синдрома грушевидной мышцы является диагностическая инъекция анестетика в мышцу. Введение лучше проводить под контролем рентгена или КТ. Исчезновение болей после инъекции местного анестетика в мышцу является подтверждение диагноза «синдром грушевидной мышцы».
Лечение
В основном, применяются консервативные методы лечения. В некоторых случаях, симптоматика исчезает сама, и врач только наблюдает за состоянием пациента.
Медикаментозное лечение. Как правило, это назначение противовоспалительных препаратов ( таких как ибупрофен, парацетамол и другие препараты этой группы).
Физиотерапия. Применяются различные физиотерапевтических процедуры (ультразвук, УВЧ, электрофорез и т.д.) для того, чтобы снять спазм грушевидной мышцы.
Мануальная терапия и массаж. Специальные техники глубокого воздействия на мышцы позволяют вернуть эластичность грушевидной мышце.
ЛФК. Целью физических упражнений является растяжение спазмированной грушевидной мышцы. В дальнейшем, упражнения необходимы для укрепления мышечных групп и профилактику появления синдрома.
Блокады. Введение в мышцу местного анестетика позволяет блокировать боль, а сочетание с стероидом (дексазон) уменьшить воспаление.
Лечение ботоксом. В некоторых случаях, практикуется введение ботокса в грушевидную мышцу. Но эффект длится всего несколько месяцев.
К какому врачу идти при синдроме грушевидной мышцы на DocDoc.ru
Неврологи Москвы — последние отзывы
По совету своей сотрудницы обращалась к Чекариной О.В. за подбором стелек для проблемных ног. Доктор вежливая, работает прекрасно, все в меру. Стельки подобрала удобные, нога чувствует себя прекрасно, хожу радуюсь.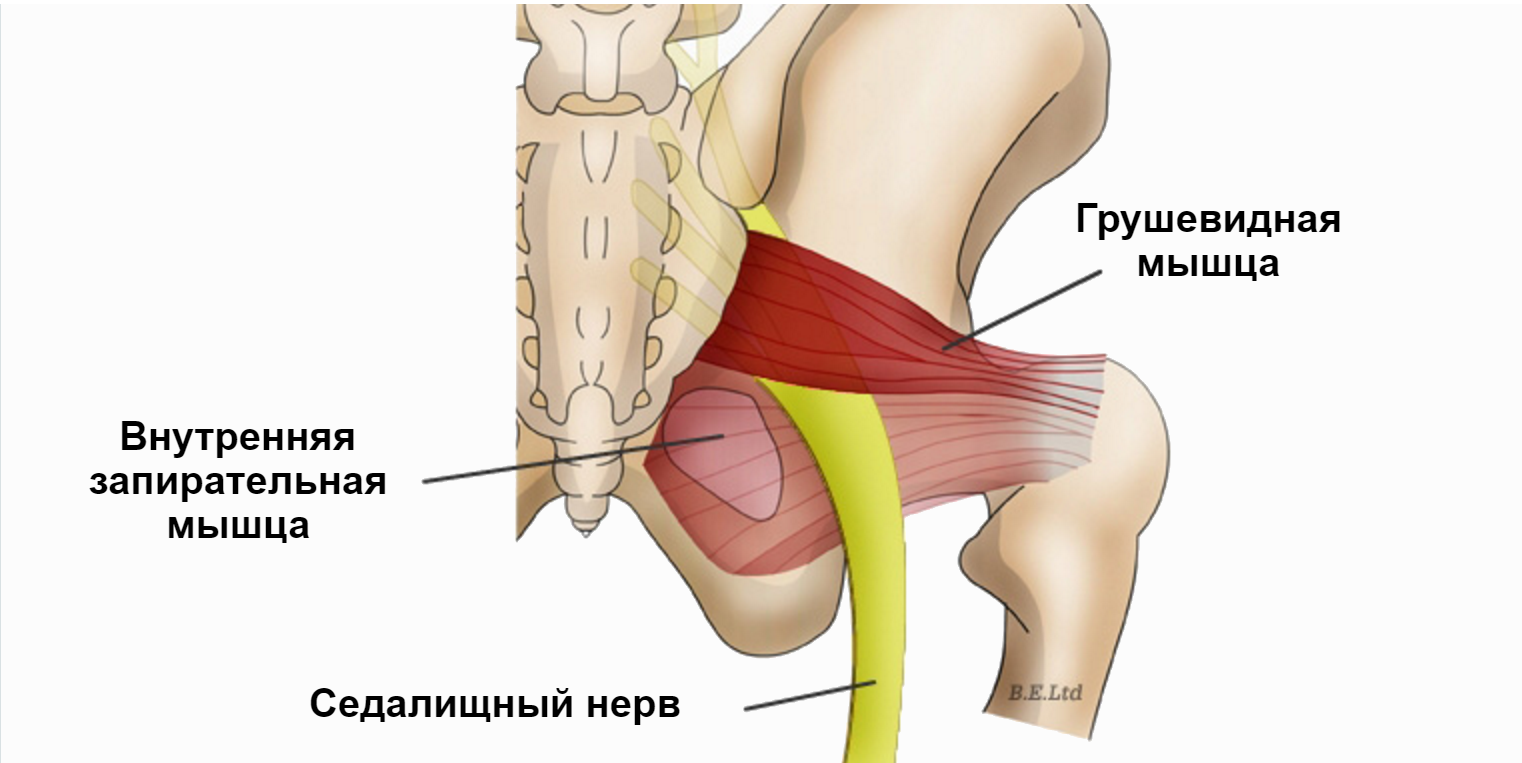 Спасибо.
Спасибо.На модерации, 16 июля 2021
Прекрасный, очень душевный, внимательный врач. Доктор изучила анализы, назначила лечение, рекомендовала пройти дополнительные обследования. Специалист поддерживает с нами связь и по-прежнему нас консультирует. Это действительно врач, который помогает и к которому можно обратиться за помощью. Побольше бы таких! Рекомендуем!
Любовь, 14 июля 2021
Врач на приеме посоветовал нам капли, все понятно объяснил и помог в решении нашего вопроса.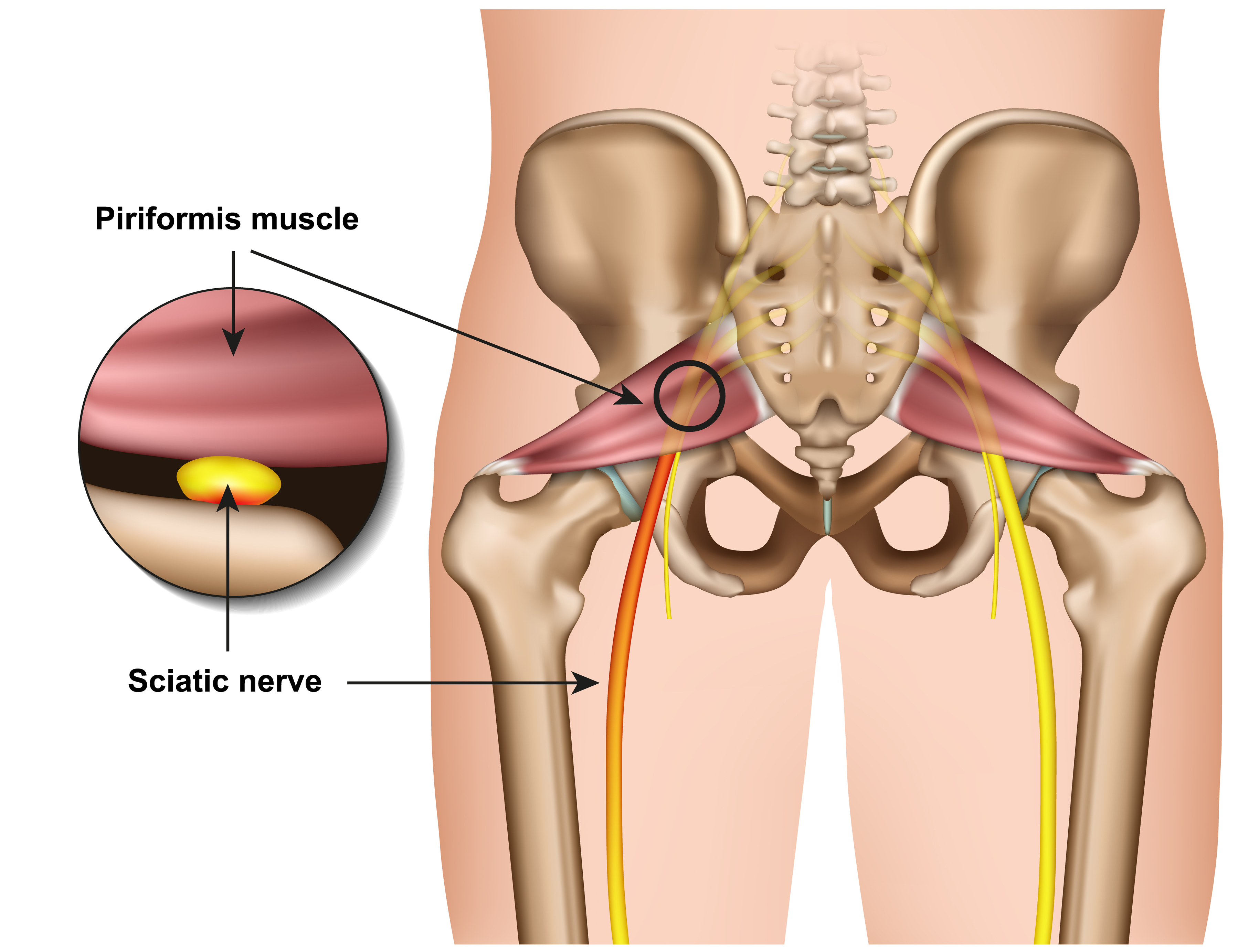 Приятный в общении, внимательный и располагающий к себе доктор. В случае необходимости, мы бы обратились к нему повторно.
Приятный в общении, внимательный и располагающий к себе доктор. В случае необходимости, мы бы обратились к нему повторно.
Роберт, 13 июля 2021
Доктор хороший, вежливый, добрый и приятный. Анна Эдуардовна назначила мне УЗИ и лечение. Я приду к врачу на прием, потому что мне очень понравилось.
Ирина, 09 июля 2021
Очень вежливый и квалифицированный врач. Она приняла меня раньше времени, все детально объяснила, провела в регистратуру и показала где нужно сдать анализы. Мне очень понравилось, что все было по существу и никакой воды. Я записалась к специалисту на повторный приём.
Она приняла меня раньше времени, все детально объяснила, провела в регистратуру и показала где нужно сдать анализы. Мне очень понравилось, что все было по существу и никакой воды. Я записалась к специалисту на повторный приём.
Наталья, 06 июля 2021
Кромм Марианна Альбертовна замечательный человек и профессиональный врач.Обращаюсь не первый раз, так как всё устраивает. Она посмотрела МРТ, установила правильный диагноз и выписала лечение. Доктор помогла всем, чем может помочь невролог. Я порекомендовала данного врача уже пятерым или шестерым знакомым.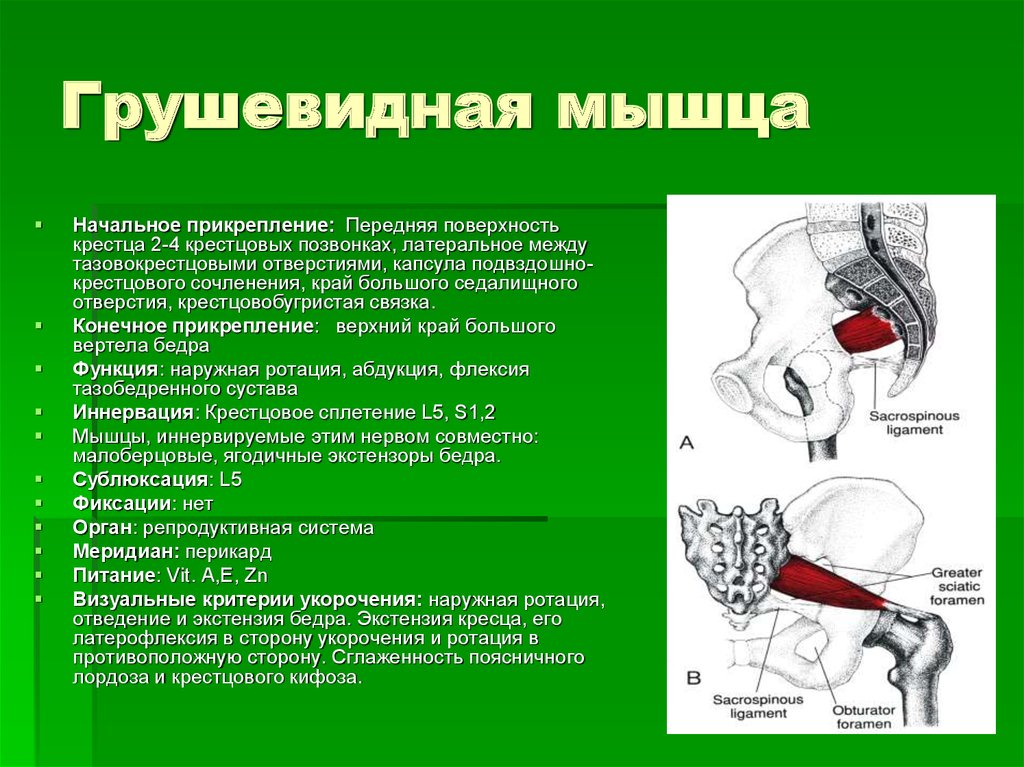
Кристина, 01 июля 2021
Мне всё понравилось! Врач меня проконсультировал, всё доступно объяснил, рассказал о назначенных лекарствах и назначил лечение. Он общительный, внимательный врач с юмором.
Елена, 26 июня 2021
Мне Елена Леонидовна запомнилась, хороший врач. Сразу видно что человек с опытом. Полностью осмотрела меня- провела полный осмотр. После этого дала рекомендации, все красиво обрисовала обо мне, прям показала что и как в моем организме. Я думаю что приду к ней на повторную консультацию. В целом все отлично! Все замечательно!
Сразу видно что человек с опытом. Полностью осмотрела меня- провела полный осмотр. После этого дала рекомендации, все красиво обрисовала обо мне, прям показала что и как в моем организме. Я думаю что приду к ней на повторную консультацию. В целом все отлично! Все замечательно!
Андрей, 17 июня 2021
Врач внимательно всё выслушала и дала рекомендации, направление на другое обследование. А так же дала как невролог рекомендации по другим заболеваниям: что пропить, что проколоть. Доктор профессиональный! Она заинтересована в том, чтобы человек выздоровел.
Валентина, 03 июня 2021
Павел Игоревич внимательный врач. Он всё доступно объяснил и выписал мне лекарства.
Елена, 19 мая 2021
Показать 10 отзывов из 14602Грушевидный синдром
Как легко догадаться из самого названия, грушевидная мышца по своей форме напоминает грушу или треугольник.
Широкой частью она крепится к внутренней поверхности крестца и проходит над седалищным нервом. Другой узкой стороной мышца крепится к большому вертелу. Инервируется мышца поясничным отделом позвоночника, а именно корешками S1 – S2.
Строго говоря синдром грушевидной мышцы– это боль в области грушевидной мышцы ягодицы и представляет собой разновидность туннельного синдрома: сдавление седалищного нерва вследствие изменения структуры грушевидной мышцы или ее спазма — мышечно-тонического синдрома этой мышцы.
Спазм или измененная структура мышцы приводит к тому что мышца теряет основную свою функцию – способность расслабляться. В результате постоянного спазма часть мышечных волокон мышцы замещаются рубцовой тканью, обладающей значительно меньшей эластичностью и большей плотностью. К конце этого патологического процесса грушевидная мышца начинает сдавливает седалищный нерв, что в медицине называется туннельным синдромом.
Как правило при этом заболевании боль локализуется в ягодице, но может распространяется (иррадиировать) по бедру, голени или даже отдавать в паховую область.
Боль может быть острая или ноющая, усиливающаяся при ходьбе или длительном нахождении в положении стоя. Возможны также проявления жжения или спазмов ног.Так как грушевидная мышца отвечает за приведение бедра – то боль может усиливаться при попытке сжать бедра. В положении лежа или сидя с разведенными ногами – боль обычно затихает на некоторое время. При наличии синдрома грушевидной мышцы достаточно часто наблюдается также задержка в мочеиспускании.
Необходимо отметить, что боль в области ягодицы или бедра может причинять не только спазм или измененная структура грушевидной мышцы. Возможные травмы, остеохондроз, грыжи дисков или протрузии могут также иметь схожие симптомы. Поэтому перед лечением необходимо провести дифференциальную диагностику или дать ответ что необходимо лечить: спину, травмы или непосредственно саму мышцу то есть именно сам синдром грушевидной мышцы?
Для диагностики используют рентген, позволяет выявить возможные травмы костной ткани или МРТ – позволяет визуализировать не только кости, но и мягкие ткани, включая нервы на наличие воспалений. Но строго говоря эти методы не позволяют достоверно определить пережать ли непосредственно сам нерв, нет ли нарушений в его проводимости или оболочке.
Для достоверной диагностики различных повреждений самого седалищного нерва в результате его сдавления грушевидной мышцей в настоящее время используется электронейромиография – ЭНМГ. Именно ЭНМГ позволяет сделать заключение присутствует ли синдром грушевидной мышцы или проблему боли следует искать в прочих причинах.
Хотя непосредственно сам синдром и не представляет большой опасности для нашего организма, лечить его необходимо не только из за присутствия боли, но и потому, что постоянная боль заставляет пациента изменять положение тела, что приводит к различным нарушениям биомеханики нашего организма и на долгосрочной перспективе непосредственно к таким дегенеративным заболеваниям как кокс артроз, гонартроз и пр..
В разных клиниках могут предлагать разнообразное лечение этого заболевания: от блокад, инъекций противовоспалительных препаратов и ботокса до массажа и курсов лечебной физкультуры. Но, ни массаж, ни инъекции в данном случае могут только на время уменьшить боль и не смогут достоверно повлиять на истинную причину боли — сдавление мышцей седалищного нерва и восстановить ее нормальное состояние.
Синдром грушевидной мышцы
Синдром грушевидной мышцы — это болевой синдром, который локализуется в ягодичной области с возможной отдачей (иррадиацией) в верхнюю часть бедра, голени и паховую область.
Синдром грушевидной мышцы встречается не менее чем у 50% больных дискогенным пояснично-крестцовым радикулитом. Рефлекторное напряжение в мышце и нейротрофические процессы в ней вызваны, как правило, раздражением не пятого поясничного, а первого крестцового корешка.
Если пациенту поставлен данный диагноз, предположение о наличии синдрома грушевидной мышцы может возникнуть при наличии упорных болей по ходу седалищного нерва, не уменьшающихся при медикаментозном лечении. Гораздо труднее определить наличие данного синдрома, если имеются только болевые ощущения в области ягодицы, носящие ограниченный характер и связанные с определенными положениями (перемещениями) таза или при ходьбе.
ПРИЧИНЫ СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Синдром грушевидной мышцы знаком врачам общей практики давно, он может быть и осложнением поясничного остеохондроза, и симптомом заболеваний органов малого таза, и следствием перегрузки грушевидной мышцы, мышц и связок пояса нижних конечностей.
Первичное поражение грушевидной мышцы наблюдается при миофасциальном болевом синдроме; непосредственными причинами его возникновения могут быть:
- растяжение
- переохлаждение
- перетренированность мышцы
- травма пояснично – крестцовой и ягодичных областей
- неудачная иньекция лекарственных средств в область грушевидной мышцы
- оссифицирующий миозит
- длительное пребывание в анталгической позе
Вторичный синдром грушевидной мышцы может возникнуть при:
- заболеваниях крестцово-подвздошного сочленения
- заболеваниях малого таза, в частности при гинекологических болезнях
При вертеброгенной патологии может возникнуть рефлекторный спазм мышцы. Синдром грушевидноймышцы, который развивается по этой схеме (не корешковый), с мышечно–тоническими проявлениями является самым частым вариантом поясничных и бедренных болей. Патологическое напряжение грушевидной мышцы в виде спазма наблюдаются при дискогенных радикулопатиях с поражением спинномозговых корешков. В этих случаях будет клиническое сочетание как корешковых так и рефлекторных механизмов с возникновением неврологических проявлений вертеброгенной патологии.
К возможным вертеброгенным причинам относится:
- радикулопатия L1 — S1 корешков
- опухоли позвоночника и спинномозговых корешков
- травмы позвоночника и спинномозговых корешкоВ
- поясничный стеноз
Функция грушевидной мышцы заключается в отведении бедра и ротации его кнаружи. Одновременно она разгибает и отводит бедро, а при резкой флексорно-абдукционной позе вращает его. Мышца участвует в «приякоривании» головки бедра аналогично функции надостной мышцы в отношении головки плечевой кости. Она препятствует быстрой внутренней ротации бедра в первой стадии ходьбы и бега. Она создает косое усилие крестцу, за счет нижней ее части обеспечивается «стригущее» усилие крестцово-подвздошному сочленению — тянет свою сторону основания крестца вперед, а вершину назад. Мышца способствует антинутации (качанию) крестца. Если нутирующие мышцы тянут его вперед, вклинивают вперед крестец, грушевидная тянет ее нижние отделы назад в стороны задних отделов безымянных костей.
В 90% случаев ствол седалищного нерва выходит из полости таза в ягодичную область под грушевидной мышцей. В 10% случаев седалищный нерв прободает грушевидную мышцу при переходе в ягодичную область. Предпосылкой к компрессии седалищного нерва является индурация грушевидной мышцы при ее асептическом воспалении. Измененная грушевидная мышца может сдавливать не только седалищный нерв, но и другие ветви второго-четвертого крестцовых нервов — половой нерв, задний кожный нерв бедра, нижний ягодичный нерв.
Таким образом, при синдроме грушевидной мышцы возможно:- сдавление седалищного нерва между измененной грушевидной мышцей и крестцово-остистой связкой
- сдавление седалищного нерва измененной грушевидной мышцей при прохождении нерва через саму мышцу (вариант развития седалищного нерва)
- сдавление ветвей второго-четвертого крестцовых нервов — полового нерва, заднего кожного нерва бедра, нижнего ягодичного нерва
КЛИНИЧЕСКАЯ КАРТИНА СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Местные симптомы
- ноющая, тянущая, «мозжащая» боль в ягодице, крестцово-подвздошном и тазобедренном суставах, которая усиливается при ходьбе, в положение стоя, при приведении бедра, а также в полуприседе на корточках
- боль несколько стихает в положении лежа и сидя с разведенными ногами
- при хорошем расслаблении большой ягодичной мышцы под ней прощупывается плотная и болезненная при натяжении (симптом Бонне–Бобровниковой) грушевидная мышца
- при перкуссии в точке грушевидной мышцы появляется боль на задней поверхности ноги — симптом Виленкина
- выявляется болезненность седалищной ости: на неё натыкается ощупывающий палец, интенсивно скользящий медиально вверх от седалищного бугра
- нередко тоническое напряжение грушевидной мышцы сочетается с подобным состоянием других мышц тазового дна – копчиковой, внутренней запирательной, леватора ануса и др. в таких случаях говорят о синдроме тазового дна симптомы сдавления сосудов и седалищного нерва в подгрушевидном пространстве
- боли при компрессии седалищного нерва носят тупой, «мозжащий» характер с выраженной вегетативной окраской (ощущения зябкости, жжения, одеревенения)
- иррадиация боли по всей ноге или преимущественно по зоне иннервации большеберцового и малоберцового нервов
- провоцирующими факторами являются тепло, перемена погоды, стрессовые ситуации
- иногда снижаются ахиллов рефлекс, поверхностная чувствительность
- при преимущественном вовлечении волокон, из которых формируется большеберцовый нерв
Распознать синдром грушевидной мышцы помогают определенные мануальные тесты:
- болезненность при пальпации верхневнутренней области большого вертела бедренной кости (место прикрепления грушевидной мышцы)
- болезненность при пальпации нижнего отдела крестцово-подвздошного сочленения — проекция места прикрепления грушевидной мышцы
- воспроизведение боли при пассивном приведение бедра с одновременной ротацией его внутрь (симптом Бонне-Бобровниковой)
- тест на исследование крестцово-остистой связки, позволяющий одновременно диагностировать состояние крестцово-остистой и подвздошно-крестцовой связок
- поколачивание по ягодице (с больной стороны) — при этом возникает боль, распространяющаяся по задней поверхности бедра
- симптом Гроссмана — при ударе молоточком или сложенными пальцами по нижнепоясничным или верхнекрестцовым остистым отросткам происходит сокращение ягодичных мышц
СПОСБЫ ДИАГНОСТИКИ СИНДРОМА ГРУШЕВИДНОЙ МЫШЦЫ
Одним из самым достоверных методов диагностики синдрома грушевидной мышцы считается трансректальная пальпация грушевидной мышцы, определяемая в виде упругого, резко болезненного тяжа. Возможна также пальпация грушевидной мышцы через большую ягодичную мышцу, в положении больного «лежа на боку»
Важным диагностическим тестом является инфильтрация грушевидной мышцы новокаином с оценкой возникающих при этом положительных сдвигов. Окончательный диагноз может быть установлен при улучшении клинических признаков в результате постизометрической релаксации грушевидной мышцы
ПРИНЦИПЫ ТЕРАПИИ
В большинстве случаев коррекции требует первичное состояние, вызвавшее формирование мышечно-тонического синдрома. При устранении первичного источника болевой импульсации рефлекторный мышечно-тонический синдром может регрессировать. В тех случаях, когда мышечно-тонические нарушения становятся основным или самостоятельным источником боли, применяют как местные, так и общие воздействия. Проводятся растяжение, массаж заинтересованной мышцы, воздействие согревающими физиопроцедурами, приемы мануальной терапии, направленные на мобилизация пораженного позвоночного двигательного сегмента. Целесообразна коррекция двигательного стереотипа, избегание провоцирующих нагрузок и поз
Блокада грушевидной мышцы. Точку инфильтрации грушевидной мышцы находят следующим образом. Помечают большой вертел бедра, верхнюю заднюю ость подвздошной кости и седалищный бугор, Соединяют эти точки и от верхней задней ости на основание этого треугольника проводят биссектрису. Искомая точка расположена на границе нижней и средней части этой биссектрисы. Сюда вводят иглу вертикально на глубину 6 — 8 см и инфильтрируют мышцу раствором антисептика и стероида.
Затем провдится массаж с постизометрической релаксацией мышц, поворачивающих бедро кнаружи.
Гимнастические упражнения, которые рекомендуются для расслабления грушевидной мышцы и активации ее антагонистов, могут проводиться в следующем порядке. В положении на спине с полусогнутыми ногами, опирающимися подошвами о кушетку, больной производит плавные движения соединения и разведения колен. Затем, соединив полусогнутые ноги, больной энергично толкает одним коленом другое в течение 3-5 с. Следующее упражнение — «люлька», выполняется по возможности без помощи рук при активном сгибании бедер. Затем в положении сидя широко расставляют подошвы, соединяют колени и, опираясь о кушетку ладонью вытянутой руки, начинают вставать с кушетки. К моменту, когда ладонь отрывается от кушетки, подают другую руку инструктору, помогающему завершить выпрямление тела. К этому моменту соединенные колени свободно разъединяют. Когда состояние улучшается, на этапе регрессирования и в период ремиссии, рекомендуется часто (но не подолгу) сидеть в положении «нога на ногу»
Петербургская школа магнитно-резонансной томографии
» Лучевая диагностика » ЛУЧЕВАЯ ДИАГНОСТИКА БОЛЕЗНЕЙ » МРТ при синдроме грушевидной мышцы
Синдром грушевидной мышцы связан со сдавлением седалищного нерва и проявляется нейромышечными нарушениями.
МРТ при синдроме грушевидной мышцы
Синдром грушевидной мышцы связан со сдавлением седалищного нерва и проявляется нейромышечными нарушениями в виде болезненного спазма, болей, онемения в области ягодиц. Типичны боли в положении сидя, при беге, при подъеме по лестнице. Диагноз синдрома грушевидной мышцы, в первую очередь, клинический.
МРТ важный инструментальный метод, позволяющий выявить причину синдрома. При МРТ малого таза может выявить опухоль в области начальных сегментов седалищного нерва, которые прилежат к стенке боковых масс крестца.
МРТ малого таза на открытом аппарате МРТ. Неходжкинская лимфома с синдромом грушевидной мышцы.
При МРТ позвоночника причиной синдрома может оказаться грыжа диска, добавочная грушевидная мышца, киста или ганглий, а при МРТ тазобедренных суставов — воспалительный процесс, в том числе бурсит в области тазобедренного сустава. Дополнительные волокна грушевидной мышцы хорошо видны на аксиальных МРТ крестцовой области, они сдавливают нерв S2.
МРТ малого таза адреса и цены
В частном центре ЦМРТ профессор Холин А.В. лично диагностирует на МРТ аппарате открытого типа по средам. МРТ в СПб при боязни замкнутого пространства и МРТ при большом весе. Можно сделать МРТ малого таза дешево и по акциям. На закрытом аппарате 1,5 Тл прием по воскресеньям и понедельникам.
Спрашивайте МРТ цены у администратора.
При МРТ в СПб мы мы ставим задачу дифференциальной диагностики этих вариантов патологий, вызывающих синдром грушевидной мышцы. Опухоли, грыжи и другие патологии этой области хорошо видны как в аппаратах закрытого, так и открытого типа.
Огромные МРТ учебные ресурсы на наших сайтах mrtspb.info и www.mri-kholin.ru по всем проблемам МРТ и ультразвуковой диагностики
Синдром грушевидной мышцы и ущемление седалищного нерва
В прошлой публикации была детально разобрана анатомия, функция, триггерные точки и зоны отражённой боли грушевидной мышцы. В этом посте мы подробно рассмотрим синдром грушевидной мышцы и ущемление седалищного нерва.
Синдром грушевидной мышцы и болевые ощущения
Синдром грушевидной мышцы может сопровождаться болью и парестезией, т.е. растройством чувствительности, например, ощущением жжения, ползанья мурашек, покалыванием в пояснице, паху, промежности, ягодице, тазобедренном суставе, по задней поверхности бедра, голени и стопы, а также в прямой кишке во время дефекации. Симптомы усиливаются в положении сидя, а также в результате избыточной активности. Кроме того могут возникать отёк поражённой конечности, половые расстройства, болезненность в области наружных половых органов, импотенция у мужчин.
Рекомендуем к просмотру
Принято считать, что в возникновении синдрома грушевидной мышцы могут вносить вклад:
— миофасциальный боли, исходящие из триггерных точек в грушевидной мышце;
— ущемление нервов или сосудов в большом седалищном отверстии;
— смещение и нарушении функции крестцово-подвздошного сустава, когда стойкое напряжение мышцы, вызванное триггерными точками, может способствовать смещению крестцово-подвздошнго сустава, а нарушение функции сустава провоцирует длительное существование триггеров в грушевидной мышцы. В этой ситуации необходимо проводить коррекцию обоих состояний.
В положении сидя человек с синдромом грушевидной мышцы обычно ерзает и часто меняет позу. У него могут возникнуть трудности при попытке закинуть поражённую ногу на непоражённую.
В положении лёжа на спине, расслабившись, можно выявить стойкую наружную ротацию бедра поражённой ноги.
При попытке поднять выпрямленную ногу отмечается ограничение этой способности на поражённой стороне.
Синдром грушевидной мышцы и ущемление седалищного нерва
Существует 4 варианта выхода частей седалищного нерва из полости таза.
1. Наиболее распространённый путь прохождения седалищного нерва спереди от грушевидной мышцы и краем большого седалищного отверстия. Встречается в 85% случаев.
2. Малоберцовая часть седалищного нерва проходит сквозь грушевидную мышцу, а большеберцовая часть выходит спереди от мышцы. Встречается в 10% случаев.
3. Малоберцовая часть седалищного нерва делает петлю сверху и затем позади мышцы, а большеберцовая часть проходит впереди неё. Встречается в 2-3% случаев.
4. И малоберцовая, и большеберцовая часть седалищного нерва проходят через грушевидную мышцу. Встречается менее чем в 1% случаев.
Следует отметить, что наименее встречающиеся варианты расположения седалищного нерва, при которых одна или обе ветви проходят сквозь грушевидную мышцу являются более благоприятными в вопросе сдавления, чем наиболее распространённый путь, т.к. костные и связочные края большого седалищного отверстия оказывают более интенсивное механическое воздействие на нерв, чем более эластичные мышечные пучки.
Синдром грушевидной мышцы и лечебные упражнения
Существует простое упражнение, которое является и диагностическим для определения триггерных точек в грушевидной мышце и лечебным. В положении сидя возьмите массажный мяч и, закинув одну ногу на другую, подложите его под область грушевидной мышцы на стороне ноги, расположенной сверху.
Сделайте несколько движений тазом вправо-влево по линии расположения грушевидной мышцы от крестца до тазобедренного сустава. При наличии триггеров в грушевидной мышце вы почувствуете выраженную болезненность в этой области. Осуществляйте регулярную прокатку этой области на массажном мяче по всем направлениям, а затем выполните одно из доступных упражнений для ещё большего вытяжения грушевидной мышцы.
Самым простым и доступным каждому упражнением является положение лёжа на спине с перекинутой поражённой ногой, согнутой под 90 градусов в тазобедренном суставе. Поставив стопу поражённой ноги на колено выпрямленной ноги, необходимо положить противоположную руку на колено согнутой ноги и тянуть ногу вниз, углубляя положение с каждым очередным медленным выдохом.
Эта позиция помимо вытяжения грушевидной мышцы может быть использована для мобилизации крестцово-подвздошного сустава с характерным щелчком. После вытяжения мышцы необходимо выполнить несколько активных движений, включающих в работу грушевидную мышцу.
Ещё одним упражнением является положение лёжа на спине с заведённой голенью поражённой ноги на бедро здоровой.
И варианты этого же упражнения: сидя, который был продемонстрирован выше и стоя.
Также для вытяжения грушевидной мышцы могут быть использованы такие упражнения из хатха-йоги, как маричиасана
и ардха матсиендрасана, в которых вытяжение происходит на стороне согнутой ноги.
Одним из самых эффективных упражнений для вытяжения грушевидной мышцы, является агни стамбхасана — асана хатха-йоги. В ней происходит одновременное мощное двустороннее вытяжение грушевидных мышц.
Для устранения длительно существующих вредных факторов, вызывающих образования триггерных точек в грушевидной мышцы и развития синдрома грушевидной мышцы следует отнести:
— коррекцию функционального сколиоза, вызванного неравенством длины нижних конечностей или уменьшением размеров одной половины таза;
— коррекцию перегрузок, вызванных различными позами, например, во время сна на боку необходимо располагать подушку между ног, чтобы избежать длительного натяжения грушевидной мышцы;
— механические перегрузки в результате длительного сидения в кресле машины или возле рабочего стола а также избыточной спортивной активности во время занятий большим теннисом, длительным бегом, футболом, волейболом и другими.
Рекомендуем посмотреть
Перейти к другим интересным статьям
Как определить, действительно ли ваш радикулит является синдромом грушевидной мышцы
Если вы боретесь с хронической болью в ягодицах, может быть трудно найти облегчение, особенно если у вас синдром грушевидной мышцы. Отличительным признаком является боль в бедре и / или ягодице с одной стороны тела, а также боль в пояснице, которая распространяется вниз по одной или обеим ногам.
Синдром грушевидной мышцы может быть настоящей болью в ягодицах.
Проблема в том, что синдром грушевидной мышцы часто принимают за радикулит. Хотя оба состояния нарушают функцию седалищного нерва, ишиас возникает в результате дисфункции позвоночника, такой как грыжа межпозвоночного диска или стеноз позвоночного канала.Синдром грушевидной мышцы, с другой стороны, возникает, когда грушевидная мышца, расположенная глубоко в ягодице, сдавливает седалищный нерв.
Твердое понимание вашим врачом структуры и функции седалищного нерва и его связи с грушевидной мышцей является ключом к различению истинного или дискогенного ишиаса от синдрома грушевидной мышцы.
Что такое седалищный нерв?Седалищный нерв берет начало у основания позвоночника, где нервные корешки на L4, L5, S1, S2 и S3 позвонках выходят из костного отверстия позвоночника и соединяются в один большой нерв и выходят из костной дуги, называемой седалищная вырезка.Седалищный нерв проходит через таз, проходя под передней поверхностью грушевидной мышцы, проходя через таз.
Затем он разрезается на две ветви перед тем, как спускаться вниз по каждой ноге, разветвляясь в задней части колена, чтобы разделиться на большеберцовый и малоберцовый нервы, оба из которых снабжают голень и стопу. Икроножные нервы ответвляются от большеберцовых и малоберцовых нервов, оканчиваясь на стопе.
Седалищный нерв отвечает за сгибание колена, сближение бедер (приведение), а также сгибание и разгибание лодыжек и пальцев ног.Он также обеспечивает чувствительность задней поверхности бедра, всей голени, щиколотки и подошвы стопы.
Piriformis? Это что?Визуализация грушевидной мышцы и седалищного нерва
Грушевидная мышца берет начало в передней части крестца рядом с капсулой крестцово-подвздошного сустава и прикрепляется к костной выпуклости на бедренной кости (бедренной кости) в самой внешней части бедра.
Грушевидная мышца помогает вращать наружу и отводить бедро, причудливые слова для разворачивания бедра наружу и вывода бедра наружу в одну сторону, когда бедро согнуто, например, когда вы поднимаете колено и выводите ногу наружу при выходе из автокресла. .Он также обеспечивает стабильность при ходьбе, беге и стоянии.
Обычно седалищный нерв проходит непосредственно под грушевидной мышцей, а затем проходит по задней поверхности бедра. Но у некоторых седалищный нерв проходит непосредственно через грушевидную мышцу, что предрасполагает таких людей к синдрому грушевидной мышцы, который также может называться грушевидным ишиасом (в отличие от истинного, или дискогенного, ишиаса).
Симптомы синдрома грушевидной мышцыХотя синдром грушевидной мышцы не всегда проявляется одинаково, общие симптомы включают боль в ягодицах, которая усиливается в положении сидя, особенно при скрещенных ногах в четырехугольном положении.Сохранение этого положения в течение длительного времени может вызвать боль, которая распространяется вниз по ноге. Другие симптомы могут включать:
- Боль в противоположном крестцово-подвздошном суставе
- Боль при сидении, стоянии или ходьбе более 20 минут
- Сильная боль при сидении или на корточках
- Боль и / или парестезия (иглы, онемение, жжение, покалывание или зуд), распространяющиеся от крестца вниз по задней поверхности бедра, обычно прекращаясь выше колена
- Боль, улучшающаяся при движении
- Боль при вставании из положения сидя или на корточках
- Онемение стопы
Вот почему так легко принять синдром грушевидной мышцы за радикулит; у них много одинаковых симптомов.
Причины синдрома грушевидной мышцыВозможно, за синдромом грушевидной мышцы стоит ваша анатомия. Это называется синдромом первичной грушевидной мышцы и возникает при расщеплении грушевидной мышцы, расщеплении седалищного нерва и / или атипичного пути седалищного нерва.
Вторичный синдром грушевидной мышцы встречается гораздо чаще и вызывается воспалением мягких тканей, мышечным спазмом или и тем, и другим, что приводит к сдавлению нерва. Прямая травма ягодицы может привести к воспалению, рубцеванию и контрактурам грушевидной мышцы
Это может быть результатом крупного события, например автомобильной аварии или падения.Однако наиболее частой причиной, вероятно, является постепенное сокращение мышц грушевидной мышцы из-за плохой формы мышц. Такие виды деятельности, как бег на длинные дистанции или длительное стояние без должного растяжения и укрепления грушевидной мышцы, являются частым сценарием у пациентов с синдромом грушевидной мышцы.
Обследование на синдром грушевидной мышцыПоскольку симптомы синдрома грушевидной мышцы имитируют симптомы ишиаса, ваш врач проведет специальные тесты, чтобы определить, являются ли ваши симптомы дискогенными или вызваны поражением седалищного нерва грушевидной мышцей.
Ваш врач должен осмотреть вашу поясницу, бедро, таз и крестцово-подвздошный сустав, а также проверить вашу походку, осанку и длину ног. Они также проверит ваши рефлексы, которые должны быть нормальными, если у вас синдром грушевидной мышцы.
Ваш врач будет манипулировать вашей ногой, чтобы проверить наличие синдрома грушевидной мышцы.
Другие признаки синдрома грушевидной мышцы включают:
- Боль или болезненность при манипуляциях с грушевидной мышцей
- Нежность при прикосновении к крестцово-подвздошному суставу, большой седалищной вырезке и грушевидной мышце, которые могут излучать до колена.
- Положительный знак Ла Сека. Это означает, что вы чувствуете локальную боль при надавливании на грушевидную мышцу и ее сухожилие, особенно при сгибании бедра под углом 90 градусов и разгибании (выпрямлении) колена.
- Положительный знак Фрайберга. Это означает, что вы чувствуете боль вокруг грушевидной мышцы или воспроизводите симптомы в ответ на разгибание бедра и внутреннее вращение при внешнем вращении против сопротивления.
- Положительный знак Пейса.Вы почувствуете боль и / или слабость в ответ на сопротивление отведению и внешнему вращению бедра, пока вы сидите.
- Боль в ответ на тест FAIR. FAIR означает сгибание, приведение и внутреннее вращение. Этот тест требует, чтобы вы лежали на бессимптомном боку и расслабились, пока врач направляет вашу болезненную ногу до сгибания бедра, поворачивает ее к вашему телу, а затем осторожно разворачивает голень наружу.
- Положительный знак Битти. Это означает, что вы испытываете боль, когда, лежа на бессимптомной стороне, врач поднимает вашу согнутую ногу с симптомами.
При тестировании на боль или слабость в определенных положениях ваш поставщик медицинских услуг будет проводить каждый тест, пока вы не почувствуете симптомы или в течение 60 секунд, в зависимости от того, что наступит раньше.
В дополнение к физическому обследованию вам также может потребоваться визуализация, чтобы исключить другие причины ваших симптомов. Ваш врач может назначить рентген, МРТ или компьютерную томографию. Кроме того, инъекции в грушевидную мышцу могут использоваться для подтверждения диагноза, одновременно помогая при лечении.
Как только вы определите источник боли, вы можете приступить к лечению, которое обычно состоит из НПВП (нестероидных противовоспалительных препаратов) и физиотерапии.Хотя вы можете быть склонны отдохнуть, подождать и посмотреть, что произойдет, чем раньше вы найдете корень своих проблем, тем скорее вы сможете вернуться к безболезненной жизни.
Синдром грушевидной мышцы или радикулит? Поставьте правильный диагноз; Найдите ближайшего к вам специалиста по позвоночнику, который может помочь.
Синдром грушевидной мышцы как единственное начальное проявление септического крестцово-подвздошного остеомиелита
РЕЗЮМЕ
Синдром грушевидной мышцы относится к симптомам ишиаса, которые возникают не из-за сдавления корешка спинного мозга, а затрагивают лежащую выше грушевидную мышцу.Диагноз ставится на основании клинических данных, поскольку окончательных тестов для подтверждения диагноза нет. Синдром грушевидной мышцы часто ошибочно принимают за ишиас или другие боли. В редких случаях это могло быть одним из проявлений остеомиелита таза. Остеомиелит таза у взрослых встречается редко, но он связан с высокой заболеваемостью и смертностью. Одно из серьезных осложнений — бактериемия, которая опасна для жизни и может быть связана с плохим исходом. Острый остеомиелит таза часто не диагностируется изначально из-за его неспецифических симптомов, включая лихорадку и сильную, но плохо локализованную боль, что может привести к отсрочке соответствующего лечения.Таким образом, своевременная диагностика имеет решающее значение для прогноза. Здесь мы сообщаем о пациенте, страдающем острым остеомиелитом таза с синдромом грушевидной мышцы как единственным начальным проявлением без лихорадки. Это необычное проявление затрудняло быструю и правильную диагностику.
КЛЮЧЕВЫЕ СЛОВАВведение
Тазовый остеомиелит встречается редко, но при отсутствии лечения он связан с высокой заболеваемостью и смертностью. 1 К опасным для жизни осложнениям относятся бактериемия, которая может привести к неблагоприятному исходу.В конечном итоге обычно ставится правильный диагноз, но зачастую он не распознается изначально. Диагноз может быть затруднен из-за различных клинических проявлений, включая лихорадку и сильную боль. Однако боль может быть плохо локализованной или сопровождаться другими неспецифическими симптомами. 2 В одном исследовании временной интервал между начальными симптомами и постановкой диагноза составлял от 1 до 8 дней. Сложность диагностики может привести к задержке лечения. Таким образом, правильный диагноз этого изнурительного заболевания имеет решающее значение для прогноза.Здесь мы сообщаем о молодом иммунокомпетентном пациенте без предшествующего основного заболевания, страдающем острым септическим тазовым остеомиелитом с синдромом грушевидной мышцы как единственным начальным проявлением без лихорадки. Это необычное проявление затрудняло своевременную диагностику этого изнурительного заболевания.
Описание клинического случая
24-летний мужчина без основного заболевания обратился в наше отделение неотложной помощи из-за прогрессирующей боли и онемения левой ягодичной области с лучевой терапией на левую нижнюю конечность в течение 1 дня.История недавней травмы отрицательная. ВИЧ-статус и сифилис регулярно проверялись, и все результаты были отрицательными. В отделении неотложной помощи у него были стабильные показатели жизненно важных функций (артериальное давление (АД) 100/65 мм рт.ст., температура тела (ВТ) 36,1 ° C, частота сердечных сокращений (ЧСС) 82 удара в минуту и частота дыхания (ЧД)). 19 вдохов в минуту). Стандартные анализы крови были нормальными. Движение левой нижней конечности было ограничено из-за мучительной боли. Рентген поясничного отдела позвоночника показал умеренный ретролистез L2 – L3 и L3 – L4.Был поставлен первоначальный диагноз ишиас и назначено симптоматическое лечение. Затем его выписали из отделения неотложной помощи. Однако из-за прогрессирующего ухудшения его боли (9/9 визуально-аналоговой шкалы / вербальной рейтинговой шкалы) он повторно посетил нашу больницу на следующий день. При поступлении у него была лихорадка (АД 127/78 мм рт.ст., BT 39 ° C, ЧСС 98 ударов в минуту и ЧД 20 вдохов в минуту) и холодный пот. Если не считать боли, физикальное и неврологическое обследование в остальном было нормальным. Таким образом, он был допущен для дальнейшего обследования.
Обследования и диагностика
При поступлении в лабораторию лабораторные исследования выявили заметно повышенное содержание С-реактивного белка (146,2 мг / л) без лейкоцитоза. В посеве крови выявлен оксациллин-чувствительный Staphylococcus aureus . Статус ВИЧ и сифилиса был перепроверен, но они остались отрицательными. Гепатит B, гепатит C, количество CD4 и аутоиммунное обследование не выявили значимых результатов. Контрастная магнитно-резонансная томография (МРТ) поясничного отдела позвоночника выявила левый сакроилеит с остеомиелитом левого крестца и подвздошной кости (рис. 1).Также были отмечены сопутствующие миозиты над левой грушевидной мышцей, левой мышцей, выпрямляющей позвоночник, левой подвздошной мышцей и левой подвздошно-поясничной мышцей. Таким образом, был поставлен диагноз синдрома грушевидной мышцы вторичного по отношению к септическому крестцово-подвздошному остеомиелиту с сопутствующим миозитом грушевидной мышцы.
Рис. 1.Магнитно-резонансная томография крестца и подвздошной кости. a) Вид с коронки на наличие отека костного мозга с вовлечением левого крестца и подвздошной кости вокруг крестцово-подвздошного сустава (стрелка) с постконтрастным усилением, указывающим на остеомиелит.б) Осевой вид увеличения левой грушевидной мышцы (стрелка), указывающий на миозит.
Лечение и результат
Оксациллин 2 г каждые 4 часа вводили в течение 24 дней. После лечения у пациента снизилась температура, а боль в левой ягодице и нижней конечности значительно уменьшилась. После 32-дневной госпитализации он смог передвигаться амбулаторно и был выписан. Позже пациент полностью выздоровел без каких-либо известных последствий.
Обсуждение
Синдром грушевидной мышцы относится к симптомам ишиаса, которые возникают не из-за сдавления корешка спинного мозга, а затрагивают лежащую выше грушевидную мышцу.Это вызвано сжатием седалищного нерва вокруг грушевидной мышцы. 3 Диагноз является клиническим, поскольку не существует специальных тестов для подтверждения диагноза. Синдром грушевидной мышцы часто не диагностируется или ошибочно интерпретируется как ишиас или другие боли из-за схожих симптомов с болями в спине, четырехглавой мышце, голени и ягодицах. 4 Этиология включает мышечные травмы, сколиоз, длительное сидение, хирургическое вмешательство на бедре, физические нагрузки и мышечный спазм грушевидной мышцы. 5 Редко это может быть одним из проявлений тазового остеомиелита с сопутствующим миозитом. 2 В этом случае у пациента изначально не было лихорадки, и он был доставлен в отделение неотложной помощи с симптомами ишиаса. Таким образом, был поставлен первоначальный диагноз — радикулит. Однако после того, как пациент повторно обратился в отделение неотложной помощи с необычной мучительной болью и лихорадкой, было необходимо дальнейшее тщательное обследование. К удивлению, крестцово-подвздошный остеомиелит с сопутствующим грушевидным миозитом позже был подтвержден МРТ у этого молодого иммунокомпетентного пациента. Лечение остеомиелита таза является сложной задачей из-за анатомических ограничений таза и высокой степени сопутствующей патологии у пораженных пациентов. 1 Таким образом, ранняя диагностика и соответствующее лечение с помощью адекватного курса антибиотиков необходимы для снижения заболеваемости и смертности. Тазовый остеомиелит — это Мей-Кар Леонг и Пойин Хуанг у взрослых, и у нашего пациента сначала были симптомы радикулита без температуры. 1 Это необычное проявление необычного заболевания затрудняло своевременную диагностику.
Очки обучения
Остеомиелит таза может возникать у молодых иммунокомпетентных людей без установленной этиологии.
При встрече с пациентами с симптомами ишиаса без лихорадки следует внимательно следить за изменением клинических симптомов и признаков, особенно при мучительной боли.
У пациентов с симптомами ишиаса и лихорадкой МРТ играет решающую роль в диагностике.
- © Королевский колледж врачей 2020. Все права защищены.
Синдром грушевидной мышцы | Midwest Spine & Brain Institute
Боль в ягодицах, боль в ногах и слабость мышц, иннервируемых седалищным нервом, часто имеют дискогенное происхождение.Однако необходимо учитывать и другие причины, в том числе сжатие седалищного нерва грушевидной мышцей, внешним вращающим элементом, разгибателем и отводящим устройством бедра. Связь грушевидной мышцы и седалищного нерва значительна. Мышца берет начало на нижней стороне крестца, пересекает ягодицу, проходит непосредственно над седалищным нервом и входит в большой вертел. Эта мышца треугольной формы с очень выступающим сухожилием часто имеет более одной мышцы живота. Седалищный нерв обычно свободно проходит под мышцей, выходящей по ее нижнему краю.В 10% случаев нерв разделяется на большеберцовую и общую малоберцовые ветви, при этом малоберцовая ветвь проходит через брюшко мышц.
Проблемы возникают, когда эта анатомическая конфигурация воспаляется. Хотя чаще всего эта проблема мягких тканей проявляется незаметно, она может возникнуть в результате травмы, длительного сидения или чрезмерного использования. Боль в ягодицах при сидении — один из самых постоянных симптомов. Часто пациент сидит на противоположной ягодице, избегая давления на пораженную сторону.Двигательная слабость может возникать в группе мышц, иннервируемой седалищным нервом. Если малоберцовая ветвь сильно защемлена, слабость передней большеберцовой мышцы может развиться вплоть до полного опускания стопы. При осмотре признаки растяжения седалищного нерва, такие как поднятие прямой ноги в положении сидя или лежа на спине при компрессии дискогенного нерва, отсутствуют (псевдошиалгия). При пальпации ягодиц возникает боль, часто усиливающаяся при сгибании, приведении и внутреннем вращении бедра. Визуализирующие исследования имеют ограниченную ценность, за исключением исключения других диагностических объектов.Диагностические инъекции анальгетиков в эту область не на 100% специфичны, но могут быть полезны.
Лечение включает изменение поведения, физиотерапию и НПВП. При неэффективности консервативного лечения и высоком уровне подозрительности хирургическое вмешательство и частичная резекция грушевидной мышцы часто могут обеспечить значительное облегчение, если не полное исчезновение симптомов.
MD News Сентябрь 2008 г.
Синдром грушевидной мышцы: история вопроса, эпидемиология, функциональная анатомия
Автор
Шишир Шах, DO Консультационный персонал, Комплексное лечение ран, Госпиталь Баннер Бэйвуд
Шишир Шах, DO является членом следующих медицинских обществ: Американской академии семейных врачей, Американской медицинской ассоциации, Американской остеопатической ассоциации
Раскрытие информации: Ничего не сказано раскрыть.
Соавтор (ы)
Томас Ван, доктор медицины Консультант, Департамент медицины труда, Kaiser-Permanente
Томас Ван, доктор медицины, является членом следующих медицинских обществ: Американская академия семейных врачей
Раскрытие информации: не раскрывать.
Специальная редакционная коллегия
Франсиско Талавера, фармацевт, доктор философии Адъюнкт-профессор, Фармацевтический колледж Медицинского центра Университета Небраски; Главный редактор Medscape Drug Reference
Раскрытие информации: Получил зарплату от Medscape за работу.для: Medscape.
Рассел Д. Уайт, доктор медицины Клинический профессор медицины, клинический профессор ортопедической хирургии, факультет общественной и семейной медицины, Медицинская школа Университета Миссури в Канзас-Сити, Медицинский центр Трумэна, Лейквуд
Рассел Д. Уайт, доктор медицинских наук, член следующих медицинских обществ: Alpha Omega Alpha, Американская академия семейных врачей, Американская ассоциация клинических эндокринологов, Американский колледж спортивной медицины, Американская диабетическая ассоциация, Американское медицинское общество спортивной медицины
Раскрытие: нечего раскрывать.
Главный редактор
Шервин С.В. Хо, доктор медицины Доцент кафедры хирургии, отделение ортопедической хирургии и реабилитационной медицины, Отделение биологических наук Чикагского университета, Медицинская школа Притцкера
Шервин С.В. Хо, доктор медицины, является членом следующих организаций медицинские общества: Американская академия хирургов-ортопедов, Ассоциация артроскопии Северной Америки, Общество Геродика, Американское ортопедическое общество спортивной медицины
Раскрытие: Получено консультационное вознаграждение от Biomet, Inc.для разговора и обучения; Получил грант / средства на исследования от Smith and Nephew для финансирования стипендий; Получил грант / средства на исследования от DJ Ortho для финансирования курса; Получил грант / средства на исследования от Athletico Physical Therapy для курсов, финансирование исследований; Получил гонорар от Biomet, Inc. за консультации.
Дополнительные участники
Джозеф П. Гарри, доктор медицины, FACSM, FAAFP Доцент, кафедра семейной медицины и общественного здравоохранения, Медицинская школа Университета Миннесоты
Джозеф П. Гарри, доктор медицины, FACSM, FAAFP является членом следующих медицинских обществ: Американская академия семейных врачей, Американское медицинское общество спортивной медицины, Медицинская ассоциация Миннесоты, Американский колледж спортивной медицины
Раскрытие информации: раскрывать нечего.
Клиника позвоночника и боли в Северной Америке
- Что такое седалищный нерв?
- Что такое радикулит?
- Что такое синдром грушевидной мышцы?
- В чем разница между синдромом радикулита и грушевидной мышцы?
- Дифференциация синдрома грушевидной мышцы от других состояний седалищного нерва
Между синдромом грушевидной мышцы и радикулитом есть различия, хотя симптомы схожи. Причина, по которой они похожи, заключается в том, что грушевидная мышца может раздражать или сдавливать седалищный нерв, вызывая боль, похожую на боль при ишиасе, которая возникает из-за других заболеваний, таких как грыжа диска или стеноз позвоночника.Обычно для постановки конкретного диагноза требуется оценка врача.
Что такое седалищный нерв?
Седалищный нерв — это большой нерв, который разветвляется в нижней части спины. Он проходит через каждое бедро и ягодицу и спускается по бедру и ноге к стопе. Когда седалищный нерв сдавлен, воспален, раздражен или поврежден, боль часто излучается вниз по нерву. Боль возникает в нижнем отделе позвоночника (поясничный отдел), где начинается нерв.
Что такое радикулит?
Ишиас — это набор симптомов, возникающих при раздражении, сжатии или воспалении седалищного нерва.Обычно это вызвано сдавлением или поражением нервных корешков из-за дегенерации позвоночника. Дегенерация может быть вызвана состояниями, которые включают, но не ограничиваются:
Испытываемая боль зависит от конкретного пораженного нервного корешка. Он может быть прерывистым или постоянным, но часто ощущается как острая боль, стреляющая по ноге в пояснице. Другие симптомы включают слабость в ноге и стопе, онемение или покалывание в спине.
Что такое синдром грушевидной мышцы?
Синдром грушевидной мышцы — это состояние, при котором грушевидная мышца сдавливает седалищный нерв.Грушевидная мышца находится в каждой ягодице и прикрепляет крестец к верхней части бедренной кости. Грушевидная мышца и седалищный нерв находятся на близком расстоянии.
Из-за сокращений или спазмов грушевидной мышцы может начаться боль в седалищном нерве. Когда мышца сокращается, спазмируется или испытывает другие проблемы, она может сдавливать или раздражать седалищный нерв. Боль, связанная с синдромом грушевидной мышцы, обычно больше ощущается в ягодицах и бедрах.
В чем разница между синдромом радикулита и грушевидной мышцы?
Основные различия между синдромом радикулита и грушевидной мышцы:
- Там, где обычно ощущается боль — ягодицы и бедра при синдроме грушевидной мышцы, в то время как боль в ногах может распространяться вниз до пальцев ног при ишиасе
- Причина боли — грушевидная мышца вызывает боль, воздействуя на седалищный нерв при синдроме грушевидной мышцы, в то время как боль при ишиасе является одним из симптомов определенного заболевания, вызывающего набор симптомов
- Что вызывает большую боль — боль усиливается при длительном сидении при синдроме грушевидной мышцы, когда поднимание ноги (пораженной) в положении лежа может вызывает боль при ишиасе
Дифференциация синдрома грушевидной мышцы от других состояний седалищного нерва
Симптомы синдрома грушевидной мышцы сходны с симптомами ишиаса.Поскольку ишиас — это набор симптомов, общие вопросы аналогичны следующему: как узнать, есть ли у меня синдром грушевидной мышцы или грыжа межпозвоночного диска, если симптомы схожи?
Грыжа межпозвоночного диска сначала диагностируется с помощью простых тестов, таких как тест LaSeque. Этот тест на ишиас требует от пациента лежать на спине, а врач поднимает пораженную ногу до тех пор, пока не начнется боль. Если боль возникает при поднятии ноги под углом 30-70 градусов, это явный признак грыжи поясничного диска.Кроме того, визуализирующие обследования, такие как МРТ или КТ, могут показать грыжу и поврежденные нервы.
Синдром грушевидной мышцы диагностировать сложнее. Когда врач назначает МРТ, это необходимо для устранения других состояний, таких как грыжа поясничного диска. Первичный метод диагностики заключается в том, чтобы пациент двигал бедрами и ногами, чтобы определить, где возникает боль. Если это только в пояснице и ягодицах, это может быть синдром грушевидной мышцы. Если боль в нижней конечности, скорее всего, это ишиас.
Важно обратиться к врачу
Боль при ишиасе грушевидной мышцы может быть такой же сильной, как и боль при ишиасе, вызванная другими заболеваниями. Важно обратиться к врачу. Симптомы синдрома грушевидной мышцы по сравнению с ишиасом могут быть схожими, но методы лечения обычно совершенно разные. Существует также опасность ухудшения симптомов из-за неправильных действий.
Синдром грушевидной мышцы — симптомы, лечение и упражнения
Синдром грушевидной мышцы — сдавление седалищного нерва.Это вызывает боль глубоко в ягодицах, которая иррадирует вниз в ногу. Здесь мы объясняем симптомы, причины, лечение и упражнения для профилактики и лечения синдрома грушевидной мышцы.
Симптомы синдрома грушевидной мышцы
- Симптомы синдрома грушевидной мышцы включают болезненность и болезненность глубоко в ягодичных мышцах.
- Боль может распространяться вниз по задней части ноги в мышцы подколенного сухожилия, а иногда даже в область икр.
- Два теста, которые профессиональный терапевт может использовать для определения боли в седалищном нём, включают тест подъема прямой ноги и тест опускания.
- Другие признаки синдрома грушевидной мышцы включают уменьшение диапазона движений тазобедренного сустава, особенно часто наблюдается внутреннее вращение бедра (вращение бедра внутрь).
Иногда люди могут сначала спутать боль в грушевидной мышце с тендинопатией подколенного сухожилия . Однако в самих подколенных сухожилиях не будет участков, которые можно было бы трогать.
Что такое синдром грушевидной мышцы?
Синдром грушевидной мышцы возникает, когда седалищный нерв ущемляется или сдавливается мышцами грушевидной мышцы.
Седалищный нерв проходит очень близко к этой мышце, и примерно у 10% населения он фактически проходит прямо через мышечные волокна. Если грушевидная мышца становится напряженной, она может сдавливать седалищный нерв и вызывать боль, которая может распространяться вниз по ноге, обычно известную как седалищная боль.
Причины
Это обычно чрезмерное использование, которое вызывает спазм грушевидной мышцы, что приводит к давлению на седалищный нерв. Грушевидная мышца — одна из маленьких мышц, расположенных глубоко в ягодицах, которая вращает ногу наружу.Он идет от крестца в нижней части позвоночника и прикрепляется к бедренной кости или бедренной кости примерно у внешней складки ягодиц.
Было высказано предположение, что это состояние лучше назвать поражением грушевидной мышцы из-за поражения седалищного нерва. Частая причина синдрома грушевидной мышцы — плотные приводящие мышцы на внутренней стороне бедра. Это означает, что внешние отводящие элементы не могут работать должным образом и, таким образом, увеличивают нагрузку на грушевидную мышцу.
Лечение синдрома грушевидной мышцы
Лечение состоит из двух этапов:
- Первое уменьшение боли путем расслабления мышц с помощью льда или тепла, электротерапии, массажа и растяжения.
- Затем, когда боль позволяет укрепить мышцы, чтобы предотвратить повторение травмы.
Уменьшение боли
- Отдых от любой деятельности, которая усугубляет симптомы. Скорее всего, это будет включать бег и другие нагрузки с отягощениями.
- Если синдром грушевидной мышцы вызывает острую боль или воспаление, то прикладывание льда может помочь уменьшить мышечный спазм.
- Более хронические или долгосрочные состояния могут лучше реагировать на тепловую терапию для расслабления мышцы, однако нагревание не следует применять при подозрении на острую травму, воспаление или недавний разрыв мышцы. В этом случае тепло только усилит отек, воспаление и кровотечение.
- При постепенном наступлении или более хронических состояниях тепло в виде горячей ванны или бутылки с горячей водой, прикладываемой примерно на 20 минут три раза в день, может помочь снять мышечный спазм и стимулировать кровоток в мышцах.
- Применение тепла перед выполнением упражнений, особенно упражнений на растяжку, может помочь повысить эффективность упражнений.
- Врач может назначить противовоспалительные препараты, такие как ибупрофен, для уменьшения боли и воспаления.
- Профессиональный терапевт может использовать спортивный массаж или электротерапию, например ультразвук, для расслабления мышц.
- Легкий массаж на этом этапе также может быть полезен для снятия мышечного спазма грушевидной мышцы.
- Для более тяжелых состояний могут быть показаны инъекции ботокса, а иногда требуется хирургическое вмешательство.
Повышение гибкости
- Мягкие упражнения на растяжку грушевидной мышцы следует выполнять, но только если позволяет боль, так как это также должно снизить давление на нерв, вызывающий боль.
- Растяжку нужно удерживать около 20 секунд и делать в подходах по 2–3, повторять не менее трех раз в день.
- Цель состоит в том, чтобы растянуть и расслабить грушевидную мышцу, что, в свою очередь, снизит давление на седалищный нерв и облегчит симптомы.
Лечение и реабилитация синдрома грушевидной мышцы сосредоточены на снятии мышечного напряжения и исправлении мышечного дисбаланса или биомеханических причин, которые могут способствовать этому состоянию.
Упражнения при синдроме грушевидной мышцы
- Как только станет удобно, растяжка при синдроме грушевидной мышцы должна начаться.
- Также можно начинать упражнения для укрепления грушевидной мышцы и других мышц бедра. Это поможет циркулировать кровь через мышцу и укрепить ее, чтобы она могла справиться с будущими потребностями, предъявляемыми к ней.
- Методы мышечной энергии — отличный способ улучшить растяжение мышц. Это включает в себя многократное сокращение и расслабление мышцы, пока она растягивается, вращая бедренную кость внутрь.
- В дополнение к специальной растяжке грушевидной мышцы важно растянуть подколенные сухожилия, пах, отводящие мышцы бедра и поясницу.
Подробнее об упражнениях при синдроме грушевидной мышцы.
Упражнения на роликах
Спортивный массаж
- Для снятия напряжения в грушевидной мышце можно использовать техники глубокого спортивного массажа.
- Массаж можно применять через день. Как минимум два-три сеанса в начале реабилитации — хорошая идея.
- По мере улучшения состояния массаж можно проводить и глубже, но чем глубже массаж, тем дольше его следует оставлять между сеансами, поскольку мышцам нужно будет восстанавливаться так же, как и при тяжелых укрепляющих упражнениях.
Список литературы
Эта статья написана со ссылкой на библиографию.Синдром грушевидной мышцы — инъекции под ультразвуковым контролем
Синдром грушевидной мышцы
Анатомия тазобедренного сустава и мышечных структур
Тазобедренный сустав образован сочленением большой шарообразной головки бедренной кости (длинной кости бедра) и чашеобразной впадины таза (называемой вертлужной впадиной).
Анатомия мышцы грушевидной мышцы и седалищного нерва
Грушевидная мышца имеет пирамидальную форму и берет начало от передней поверхности крестца S2 – S4 (нижний позвонок), капсулы крестцово-подвздошного сустава (сустав между крестцом и тазом) и гребня бедра. Затем он прикрепляется к большому вертлу бедренной кости (Khan & Nelson, 2018).
Все глубокие ягодичные мышцы способствуют внешнему вращению бедра. Они покрыты дорсально большой ягодичной мышцей и наблюдаются только у трупных экземпляров, у которых эта мышца была иссечена.Грушевидная мышца — самая верхняя мышца группы глубоких ягодиц.
Основная функция грушевидной мышцы — отведение и внешнее вращение бедренной кости, поэтому она эффективно помогает отвести ногу в сторону, а также выворачивать ногу наружу. Грушевидная мышца может быть сильным генератором боли, а также быть очень чувствительной из-за того, что седалищный нерв обычно проходит под ней к грушевидной мышце, а затем разделяется, иннервируя нижнюю конечность.
Что такое синдром грушевидной мышцы?
Синдром грушевидной мышцы — это периферический неврит (воспаление нерва) седалищного нерва, вызванный аномальным состоянием грушевидной мышцы и характеризующийся болью в бедрах и ягодицах.Фактически, синдром грушевидной мышцы представляет собой форму «радикулита», вызванного сдавлением седалищного нерва грушевидной мышцей (Probst et al, 2019).
Считалось, что различия в структурной анатомии седалищного нерва могут способствовать возникновению боли в грушевидной мышце, однако недавнее крупное ретроспективное исследование не обнаружило связи между вариантами седалищного нерва и синдромом грушевидной мышцы (Bartret et al, 2018).
Заболевание часто неправильно диагностируется в клинических условиях и часто ставится избыточно.Синдром грушевидной мышцы может «маскироваться» под другие потенциально более распространенные дисфункции, такие как проблема межпозвонкового диска, поясничная радикулопатия, крестцовые дисфункции, сакроилеит, ишиас, грушевиднохантериальный бурсит и боль в проксимальном отделе подколенного сухожилия (Boyajian-O’Neill et al, 2008).
По оценкам, не менее 6% пациентов, у которых диагностирована боль в пояснице, на самом деле имеют синдром грушевидной мышцы, однако диапазон может широко варьироваться от 5 до 36% в зависимости от критериев оценки (Boyajian-O’Neill et al, 2008 ).
Как мне узнать, есть ли у вас синдром грушевидной мышцы?
Симптомы могут включать:
- Боль в сидячем положении
- Боль в крестце, ягодичной области и бедре
- Боль при движении одной ногой
- Боль при вставании из положения сидя или на корточках
- Боль в противоположной (противоположной) стороне крестца
- Онемение стопы
- Сопутствующая боль в пояснице
В обновленном систематическом обзоре (Hopayian & Daniellyan, 2017) сообщается, что наиболее частыми признаками были: боль в ягодицах, боль, усиливающаяся при сидении, внешняя болезненность в области большой седалищной вырезки и боль при любом движении, увеличивающая напряжение грушевидной мышцы, и ограничение подъема вверх. нога на той же стороне по прямой.
Как диагностировать синдром грушевидной мышцы?
Задержка в диагностике синдрома грушевидной мышцы может привести к патологическим состояниям седалищного нерва, хронической дисфункции и компенсаторным изменениям, приводящим к боли, парестезии, гиперестезии и мышечной слабости. Задача физиотерапевтов — распознать симптомы и признаки, уникальные для синдрома грушевидной мышцы, что позволит своевременно провести соответствующее лечение.
Клинический осмотр
Клиническое обследование используется для информирования физиотерапевта о факторах, влияющих на развитие ваших симптомов.Он используется для разработки гипотезы о том, почему вы испытываете боль, и для предоставления плана лечения для решения этих проблем.
Клиническое интервью используется для понимания вашей ситуации. Вам будут заданы вопросы, в том числе о том, как и почему началась ваша боль, что усугубляет и облегчает ваши симптомы и как долго вы испытываете боль. Будет составлен полный медицинский анамнез, включая историю приема лекарств, если это применимо.
Затем завершается физикальное обследование, которое включает определение диапазона движений поясничного и тазобедренного суставов, силы и гибкости окружающей мускулатуры, пальпации (ощущения) различных структур поясничного отдела позвоночника и бедра.Также проводится серия функциональных тестов, которые часто включают приседания, баланс на одной ноге, анализ походки и анализ бега (если вы бегун) и провокационные тесты на боль, возникающую в крестцово-подвздошном суставе. Кроме того, будут проведены специальные нейродинамические тесты нижней конечности, включая полный неврологический скрининг нижней конечности (рефлексы, дерматомы и миотомы).
Этот процесс предоставляет обширную информацию о том, что вызывает ваши симптомы, и может привести к диагностике синдрома грушевидной мышцы.Если симптомы носят хронический характер или диагноз все еще не ясен, часто требуется специальная визуализация для полного подтверждения диагноза и исключения других причин патологии.
Диагностическая визуализация
Рентген
Рентген не используется для диагностики синдрома грушевидной мышцы, но полезен для исключения других причин боли, которые могут имитировать синдром грушевидной мышцы. Рентген обычно используется для оценки структуры костей и суставов тазобедренного и поясничного отделов позвоночника. Рентген — отличный инструмент для оценки формы костей тазобедренного сустава, выявления любых структурных изменений, зловещей патологии, а также качества суставной щели и наличия переломов, включая стрессовые реакции.
Магнитно-резонансная томография (МРТ)
МРТобеспечивает высокую точность при оценке патологий как костей, так и мягких тканей. МРТ может точно продемонстрировать и измерить как размер грушевидной мышцы, размер и вариацию седалищного нерва (Bartret et al, 2018), так и любое воспаление. МРТ может занять от 30 минут до часа и предполагает неподвижное лежание в большом цилиндре. МРТ делает серию изображений вашего бедра, чтобы создать подробное трехмерное изображение архитектуры вашего бедра.Важно отметить, что синдром грушевидной мышцы не всегда точно диагностируется на МРТ.
Диагностическая ультразвуковая визуализация
Диагностическая ультразвуковая визуализация позволяет визуализировать внешний край тазобедренного сустава и визуализировать воспаление и отек, связанные с синдромом грушевидной мышцы. У него также есть дополнительное преимущество, заключающееся в возможности визуализировать бедро во время движения, и поэтому он очень полезен при оценке боли во время определенных движений.
Диагностическая ультразвуковая визуализация опорно-двигательного аппарата — отличный инструмент для диагностики патологии мягких тканей бедра (Cheatham et al., 2016), а также может быть полезен для измерения размера и толщины таких структур, как грушевидная мышца и седалищный нерв. Ультразвук, по-видимому, является надежным методом диагностики синдрома грушевидной мышцы (Zhang et al, 2019).
Complete имеет высококвалифицированную команду врачей, которые имеют квалификацию как физиотерапевтов, так и специалистов по ультразвуковой сонографии опорно-двигательного аппарата. Во время обследования ваш врач будет использовать как клиническую оценку, так и диагностическую визуализацию, чтобы помочь диагностировать причину боли в бедре.
Если вы хотите получить дополнительную информацию или записаться на прием, свяжитесь с нами по телефону 0207 482 3875 или по электронной почте [email protected].
Как лечить синдром грушевидной мышцы?
Синдром грушевидной мышцы обычно очень хорошо поддается физиотерапии.
- Индивидуальная прогрессивная программа реабилитации, включающая упражнения на подвижность и укрепление ягодичной области и опорных структур.
- Совет по изменению активности, чтобы свести к минимуму вероятность раздражения ваших симптомов.
- Переобучение движению — это может включать оценку и изменение функциональных движений и занятий спортом.
- Техника освобождения мягких тканей также может использоваться для уменьшения боли и увеличения гибкости в области бедра.
- Иглоукалывание и техника сухого иглоукалывания могут использоваться для снижения чувствительности этой области.
Вот несколько важных советов, которые вы можете попробовать сами:
- Избегайте отягчающих позы. Продолжительные периоды сидения и скрещивания ног часто связаны с раздражением области грушевидной мышцы из-за нагрузки и давления на седалищный нерв.Старайтесь сидеть ровно и, по возможности, во время работы принимайте положение стоя.
- Постарайтесь выяснить, какие функциональные движения или упражнения вызывают обострение симптомов. Измените их, где это возможно, или остановитесь на некоторое время, и вы можете проконсультироваться с физиотерапевтом или личным тренером по поводу альтернатив.
- Попробуйте осторожно растянуть ягодичные мышцы, грушевидную мышцу, икроножные мышцы и подколенные сухожилия.
- Упражнения типа пилатес также могут быть полезны для задействования основных и постуральных мышц в дополнение к укреплению ягодичной области.
Если физиотерапевтическое лечение оказалось неэффективным для уменьшения боли и симптомов и диагноз подтвержден визуализацией, тогда вам может подойти инъекция под контролем ультразвука.
Пациенты, которые особенно хорошо реагируют на введение инъекций кортикостероидов, обычно имеют боль, которая:
- будит вас ночью и влияет на вашу способность заснуть
- ограничивает вашу способность выполнять повседневные жизненные задачи, включая работу и отдых.
- влияет на вашу способность участвовать в физиотерапевтической реабилитации
Инъекция кортикостероидов под контролем УЗИ
Инъекции кортикостероидов под контролем ультразвука — это эффективный, основанный на фактических данных вариант лечения стойкой боли, связанной с синдромом грушевидной мышцы, очень хорошо описанный в литературе и исследованиях (Misirlioglu et al, 2015: Smith et al, 2006). Jeong et al (2015) продемонстрировали, что 65% пациентов сообщили о значительном улучшении после инъекции под ультразвуковым контролем.
Во время инъекции под контролем ультразвука игла точно вводится в грушевидную мышцу. Небольшой объем кортикостероидов (сильнодействующего противовоспалительного препарата, обычно применяемого при скелетно-мышечной инъекционной терапии) сочетается с местным анестетиком короткого действия. Инъекция под контролем ультразвука должна обеспечить значительное облегчение боли в течение 6–8 недель и уменьшение боли как минимум на 12 месяцев (Masala et al, 2011), после чего физиотерапевтическое воздействие должно предотвратить повторение.
Инъекционная терапия не должна использоваться как самостоятельное лечение.Инъекция под контролем ультразвука предоставляет вам безболезненное «окно возможностей», позволяющее эффективно вылечить вашу проблему. Complete Physio рекомендует начать курс физиотерапии в течение двух недель после инъекции для обеспечения оптимальных результатов.
В Complete все врачи являются квалифицированными физиотерапевтами расширенного профиля (ESP), специалистами по ультразвуковой сонографии опорно-двигательного аппарата и независимыми врачами, выписывающими рецепты. Мы можем предоставить услуги по выполнению всех инъекций под ультразвуковым контролем в тот же день.
Вам не нужно ни направление к врачу общей практики, ни рецепт. Ваше лечение включает в себя полную и точную оценку, диагностическую визуализацию, назначение лекарств, инъекцию под контролем ультразвука и подробное клиническое письмо. Если вам нужна дополнительная информация или вы хотите записаться на прием, свяжитесь с нами по телефону 0207 4823875 или по электронной почте [email protected].
Другие состояния тазобедренного сустава:
Список литературы
Bartret, AL.Л., Болье, К.Ф. И Лутц, А. 2018. Больно ли быть другим? Анатомические варианты седалищного нерва на МРТ и их связь с синдромом грушевидной мышцы. Европейская радиология . 28: 4681–4686. DOI: https://doi.org/10.1007/s00330-018-5447-6
Бояджиан-О’Нил, Л.А. ,. McClain, R.L., Coleman, M.K., & Thomas, P.P. 2008. Диагностика и лечение синдрома грушевидной мышцы: остеопатический подход. Журнал Американской остеопатической ассоциации. 108: 657-664.DOI: 10.7556 / jaoa.2008.108.11.657
Читэм, С.В., Энсеки, К.Р. и Колбер, М.Дж., 2016. Клиническая картина людей с поражением вертлужной впадины бедренной кости и разрывами губ: повествовательный обзор доказательств. Журнал работы с телом и двигательной терапии , 20 (2), стр. 346-355.
Hopayian, K. & Daniellyan, A. 2017. Четыре симптома определяют синдром грушевидной мышцы: обновленный систематический обзор его клинических особенностей. Европейский журнал ортопедической хирургии и травматологии .28 (2): 155-164. DOI: 10.1007 / s00590-017-2031-8.
Jeong et al. 2015. Долгосрочная оценка клинических результатов инъекций стероидов под ультразвуковым контролем у пациентов с синдромом грушевидной мышцы. УЗИ. 34 (3): 206–210. DOI: 10.14366 / usg.14039
Хан Д. и Нельсон А. 2018. Глава 67 — Синдром грушевидной мышцы. Основы медицины боли (четвертое издание) . Стр. 613-618.
https://doi.org/10.1016/B978-0-323-40196-8.00067-X
Masala et al.2011. Синдром грушевидной мышцы: длительное наблюдение за пациентами, получавшими чрескожное введение анестетика и кортикостероидов под контролем КТ. Сердечно-сосудистая и интервенционная радиология . 35: 375–382.
Misirlioglu et al. 2015. Синдром грушевидной мышцы: сравнение эффективности местных анестетиков и инъекций кортикостероидов: двойное слепое рандомизированное контролируемое исследование. Врач-болеутоляющий. 18: 163-171
Пробст, Д., Стаут, А.,% Хант, Д. 2019.Синдром грушевидной мышцы: обзор анатомии, диагностики и лечения. Американская академия физической медицины и реабилитации. V11 (S1). https://doi.org/10.1002/pmrj.12189
Smith et al. 2006. Ультразвуковая инъекция грушевидной мышцы: описание и проверка техники. Архив физической медицины и реабилитации . 87 (12): 664-1667. https://doi.org/10.1016/j.apmr.2006.08.337
Zhang, W., Luo, Fangqiong., Sun, Hingjun., & Ding, H. 2019. Ультразвук, по-видимому, является надежным методом диагностики синдрома грушевидной мышцы. Мышцы и нервы. 59 (4): 411-416. https://doi.org/10.1002/mus.26418
.

