Значение системы дыхания. Общая схема дыхательной системы.
Систему органов дыхания человека составляют воздухоносные пути и легкие. В воздухоносных путей относятся: носовая полость, носоглотка, гортань, трахея и бронхи.
Дыхательная система осуществляет газообмен между организмом и окружающей средой, является важным фактором теплорегуляции, выполняет функцию выделения. Дыхательная система содержит голосовой аппарат (гортань)
Значение
1.Обеспечение организма кислородом использования его в окислительно востановительных реакциях
2.Окисление (ракспад органич соед с освобожд энергии необходимой для осущ процессов жизнедеятельности.
3.образование и удаление из организма избытка углекислого газа
4.удаление некоторых конечных продуктов обмена в-в
Внимание!
Если вам нужна помощь в написании работы, то рекомендуем обратиться к профессионалам. Более 70 000 авторов готовы помочь вам прямо сейчас. Бесплатные корректировки и доработки. Узнайте стоимость своей работы.
Дыхание регулируется посредством сложной системы нервных и гуморальных влияний на дыхательный центр
При вдохе альвеолы легких растягиваются. В результате в рецепторах легких возникают нервные импульсы, которые по блуждающему нерву передаются в дыхательный центр, это тормозит вдох. Напротив, вначале выдоха возникающие импульсы затормаживают выдох.
При физических упражнениях большую роль в регуляции дыхания играют афферентные импульсы, образующиеся в работающих мышцах. Усиление деятельности скелетных мышц рефлекторно повышает активность дыхательного центра и увеличивает вентиляцию легких. Рефлекторные влияния с хеморецепторов кровеносных сосудов осуществляются следующимобразом. При недостатке кислорода или избытке углекислоты в рецепторах, находящихся, например, в аорте или каротидном синусе, возникают нервные импульсы.
Большое значение в регуляции дыхания Имеет кора больших полушарий головного мозга. Человек может сознательно вмешиваться в дыхательный акт, произвольно усиливая, ослабляя или задерживая дыхание. Дыхание является и произвольным, и непроизвольным актом.
Дыхание состоит из следующих основных этапов:
-внешнего или легочного дыхания, обеспечивающего газообмен между легкими и внешней средой;
-газообмена между альвеолярным воздухом и притекающей к легким венозной кровью;
-транспорта газов кровью;
-газообмена между артериальной кровью и тканями;
-тканевого или внутреннего дыхания(потребление кислорода клетками).
Поможем написать любую работу на аналогичную тему
Получить выполненную работу или консультацию специалиста по вашему учебному проекту
Узнать стоимостьДыхание насекомых | справочник Пестициды.ru
Процесс дыхания у наземных насекомых
Насекомые с открытой трахейной системой, дышащие атмосферным воздухом, получают кислород через дыхальца, проводящие воздух в трахеи, а оттуда – в клетки. Внутрь клеток молекулы О2 проникают путем диффузии из самых тонких трахей – трахеол.[5]
поступление воздуха в дыхальца происходит все время, как и избавление от углекислого газа. В таком постоянном режиме дыхание осуществляется у примитивных насекомых и малоактивных видов, обитающих в условиях высокой влажности.[5]. У видов, перешедших к обитанию в засушливых биотопах, механизм дыхания несколько усложнен. У активных насекомых с повышенной потребностью в кислороде появляются дыхательные движения, которые нагнетают воздух в трахейную систему и изгоняют его оттуда. Эти движения заключаются в напряжении и расслаблении мышц брюшка, обеспечивающих изменения его объема, что приводит к вентилированию трахей и воздушных мешков.
Видео демонстрирует процесс дыхания у богомола
Эти движения заключаются в напряжении и расслаблении мышц брюшка, обеспечивающих изменения его объема, что приводит к вентилированию трахей и воздушных мешков.
Видео демонстрирует процесс дыхания у богомолаВидео демонстрирует процесс дыхания у богомола
Во время дыхательных движений стерниты и тергиты брюшка отдаляются друг от друга и сближаются, а у перепончатокрылых они также делают телескопические движения, то есть, кольца брюшка втягиваются друг в друга во время «выдохов» и расправляются при «вдохах». При этом, активным дыхательным движением, которое вызывается сокращением мышц, является именно «выдох», а не «вдох», в отличие от человека и животных, у которых все наоборот.[4]
Ритм дыхательных движений может быть различным и зависит от множества факторов, например, от температуры: у кобылки Melanoplus при 27 градусах осуществляется 25,6 дыхательных движений в минуту, а при 9 градусах их всего 9. Перед полетом многие усиливают свое дыхание, а во время него вдохи и выдохи часто приостанавливаются.[4] У медоносной пчелы в состоянии покоя наблюдается 40 дыхательных движений, а при работе – 120. [1]
Некоторые исследователи пишут, что, несмотря на наличие дыхательных движений, у насекомых отсутствуют типичные вдохи и выдохи. С этим можно согласиться, учитывая особенности ряда таксонов. Так, у саранчи воздух входит в тело через передние пары дыхалец и выходит через задние, что создает отличия от «обычного» дыхания. Кстати, у этого же насекомого при повышенном содержании углекислоты воздух в трахейной системе может начать перемещаться в обратном направлении: втягиваться через брюшные дыхальца и выходить через грудные.[4]
Так, у саранчи воздух входит в тело через передние пары дыхалец и выходит через задние, что создает отличия от «обычного» дыхания. Кстати, у этого же насекомого при повышенном содержании углекислоты воздух в трахейной системе может начать перемещаться в обратном направлении: втягиваться через брюшные дыхальца и выходить через грудные.[4]
«Крыски»
Использовано изображение:[8]
Как дышат водные насекомые
У насекомых, обитающих в воде, дыхание осуществляется двумя способами. Это зависит от того, какое строение имеет их трахейная система.
Многие из водных организмов имеют закрытую трахейную систему, в которой не функционируют дыхальца. Она замкнута, и в ней нет «выходов» наружу. Дыхание осуществляется при помощи жабр – выростов тела, в которые входят и обильно разветвляются трахеи. Тонкие трахеолы настолько близко подходят к поверхности жабр, что через них начинает диффундировать кислород. Это и позволяет некоторым насекомым, обитающим в воде (личинки и нимфы ручейников, веснянок, поденок, стрекоз) осуществлять газообмен. При переходе их к наземному существованию (превращении в имаго) жабры редуцируются, а трахейная система из закрытой превращается в открытую.[5]
В других случаях дыхание водных насекомых осуществляется атмосферным воздухом. У таких насекомых имеется открытая трахейная система. Они набирают воздух через дыхальца, всплывая к поверхности, а затем опускаются под воду до тех пор, пока его не израсходуют. [5] В связи с этим, у них имеются две особенности строения:
- во-первых, развитые воздушные мешки, в которых могут храниться большие порции воздуха,
- во-вторых, развитый замыкательный механизм дыхалец, который не пропускает воду внутрь трахейной системы.
 [4]
[4]
Возможны и другие особенности. Например, у личинки жука-плавунца дыхальца находятся на заднем конце тела. Когда ей необходимо «сделать вдох», она подплывает к поверхности, принимает вертикальное положение «вниз головой» и выставляет наружу часть, где расположены стигмы.[4]
У личинки обыкновенного комара от соединенных вместе 8 и 9 сегментов брюшка вверх и назад отходит дыхательная трубка, на конце которой открываются главные трахейные стволы. Когда трубка выставляется над водой, через просветы стволов насекомое получает воздух. Почти такая же, но сильнее выраженная трубка имеется у личинок Eristalis. Данное образование выражено у них настолько сильно, что за его наличие и серый цвет самого насекомого таких личинок называют «крысками». В зависимости от пребывания на большей или меньшей глубине, хвост «крыски» может менять свою длину.
Интересно дыхание взрослых плавунцов. У них имеются развитые надкрылья, с боковых сторон подгибающиеся в направлении вниз и внутрь, к телу. В результате при всплывании к поверхности при сложенных надкрыльях жук захватывает пузырек воздуха, который попадает в подэлитральное пространство. Туда же открываются дыхальца. Таким образом плавунец и возобновляет запасы кислорода. Плавунец рода Dyliscusмежду всплываниями может находиться под водой 8 минут, Hyphidrus около 14 минут, Hydroporus– до получаса. После первых заморозков подо льдом жуки также сохраняют свою жизнеспособность. Они находят воздушные пузырьки под водой и проплывают над ними так, чтобы «забрать» их под надкрылья. [4]
У водолюба запасание воздуха происходит между волосками, расположенными на брюшной части тела. Они не смачиваются, поэтому между ними формируется запас воздуха. Когда насекомое плывет под водой, его вентральная часть выглядит серебристой из-за воздушной «подушки».[4]
У водных насекомых, дышащих атмосферным воздухом, те небольшие запасы кислорода, которые они захватывают с поверхности, должны очень быстро расходоваться, но этого не происходит. Почему? Дело в том, что из воды в воздушные пузырьки диффундирует кислород, и из них же в воду частично уходит углекислый газ. Таким образом, забирая под воду воздух, насекомое получает запас кислорода, который какое-то время сам собой пополняется. Процесс сильно зависит от температуры. Например, клоп Pleaможет жить в кипяченой воде 5-6 часов при теплой температуре и 3 дня при холодной.
Почему? Дело в том, что из воды в воздушные пузырьки диффундирует кислород, и из них же в воду частично уходит углекислый газ. Таким образом, забирая под воду воздух, насекомое получает запас кислорода, который какое-то время сам собой пополняется. Процесс сильно зависит от температуры. Например, клоп Pleaможет жить в кипяченой воде 5-6 часов при теплой температуре и 3 дня при холодной.
Коллемболы
Личинки коллембол дышат кожей
Использовано изображение:[6]
Дыхание у внутренних паразитов
Многие паразиты имеют настолько примитивное строение, что у них нет трахейной системы. Отсутствуют трахеи и у некоторого количества не паразитических видов, например, у представителей Protura (Acerentomidae) и Collembola (кроме Sminthurus) (фото). Как правило, отсутствием трахей отличаются личинки этих организмов, но, например, водный наездник Anagrusимеет трахейную систему, которая на протяжении всей жизни заполнена у него жидкостью и не функционирует.[4]
Во всех перечисленных случаях имеет место кожное дыхание. Насекомые дышат всей поверхностью тела (первые возраста личинок наездников и паразитических мух) или при помощи особых образований. Так, у личинок мух Apanteles газообмен наиболее интенсивно протекает вблизи образования, называемого хвостовым пузырем, а у личинки желудочного овода лошади, которая живет в стенке желудка лошадей, есть красный орган, который, предположительно, тоже участвует в дыхании.[4]
Личинка комара TendipesЛичинка комара Tendipes
Использовано изображение:[7]
Газообмен насекомых
Вне зависимости от способа попадания кислорода в трахеи, биохимически дыхание в любом случае представляет собой окислительный процесс потребления кислорода. После проникновения в организм кислород окисляет при помощи ферментов-оксидаз молекулы белков, жиров и углеводов, потребленных насекомым с пищей. Это сопровождается выделением энергии и образованием метаболитов: углекислого газа, воды, аммиака. Выделенная энергия расходуется организмом на его нужды. При дыхании у насекомых соотношение между объемами поглощенного О2 и выделенного углекислого газа не постоянно.[1]
После проникновения в организм кислород окисляет при помощи ферментов-оксидаз молекулы белков, жиров и углеводов, потребленных насекомым с пищей. Это сопровождается выделением энергии и образованием метаболитов: углекислого газа, воды, аммиака. Выделенная энергия расходуется организмом на его нужды. При дыхании у насекомых соотношение между объемами поглощенного О2 и выделенного углекислого газа не постоянно.[1]
После попадания в организм кислород не только идет к тканям, но и частично растворяется в гемолимфе. Если в ней есть гемоглобин (дыхательный пигмент), то О2 связывается с ним и может транспортироваться к клеткам (пример – личинки комаров рода Tendipes) (фото). Однако механизм тканевого дыхания с переносом кислорода через кровь играет у насекомых вторичную роль и может наблюдаться лишь в условиях недостатка кислорода в окружающей среде.[3]
Углекислый газ выделяется наружу не только при помощи дыхалец, но и также растворяясь в гемолимфе или диффундируя через кожу.[3]
Хозяйственное значение дыхания
Некоторые дыхательные яды (фумиганты) обладают способностью блокировать дыхательные ферменты (например, фосфористый водород). Однако, если подействовать этими ядами на насекомых, находящихся в диапаузе, смертельная доза токсинов может не привести к их гибели. Это вызвано тем, что во время диапаузы интенсивность газообмена падает в несколько раз.[3]
Для преодоления этой проблемы используют несколько приемов:
- Фумигация в вакуумной камере: отсутствие килорода увеличивает интенсивность дыхания в несколько раз, заставляея тем самым насекомое вдыхать «читсый» фумигант.
- Увеличение сроков экспозиции.
- Увеличение концентрации фумиганта.
Статья составлена с использованием следующих материалов:
Литературные источники:
1.Бей-Биенко Г.Я. Общая энтомология. — 3-е издание., доп.— М. : Высш.школа, 1980. — 416 с.,ил.
: Высш.школа, 1980. — 416 с.,ил.
Догель В.А. Зоология беспозвоночных. /Под ред. проф. Полянского Ю. И. – 7-е изд., перераб. и доп. – М.: Высш.школа., 1981. – 606 с., ил.
3.Захваткин Ю.А., Курс общей энтомологии, Москва, «Колос», 2001 — 376 с.
4.Шванвич Б.Н. Курс общей энтомологии. — М.Л. Советская наука. 1949.—900 с., ил.
Изображения (переработаны):
5.Догель В.А. Зоология беспозвоночных. /Под ред. проф. Полянского Ю. И. – 7-е изд., перераб. и доп. – М.: Высш.школа., 1981. – 606 с., Иллюстрации из книги ©
6.7.8. Свернуть Список всех источниковЗначение дыхания. Органы дыхательной системы
«Биология. Человек. 8 класс». Д.В. Колесова и др.
Вопрос 1. Что такое легочное дыхание и тканевое дыхание?
Легочное дыхание обеспечивает газообмен между воздухом и кровью. Тканевое дыхание осуществляет газообмен между кровью и клетками тканей. Существует клеточное дыхание, которое обеспечивает использование кислорода клетками на окисление органических веществ с освобождением энергии, используемой для их жизнедеятельности.
Вопрос 2. Каковы преимущества носового дыхания перед дыханием через рот?
У человека воздух попадает сначала в носовую полость, которой состоит из извилистых носовых ходов, имеющих большую площадь и выстланных мерцательным эпителием для выноса инородных частичек, попавших в нос с воздухом.
При дыхании носом воздух, проходя через носовую полость, прогревается, очищается от пыли и частично обеззараживается, чего не происходит при дыхании ртом.
Вопрос 3. Как действуют защитные барьеры, преграждающие вход инфекции в легкие?
Причиной болезней органов дыхания являются микроорганизмы (бактерии и вирусы), а также бытовая пыль, проникающие в органы дыхания и вызывающие различные заболевания. Путь воздуха в легкие начинается с носовой полости. Мерцательный эпителий, которым выстлана внутренняя поверхность носовой полости, выделяет слизь, которая увлажняет поступающий воздух и задерживает пыль.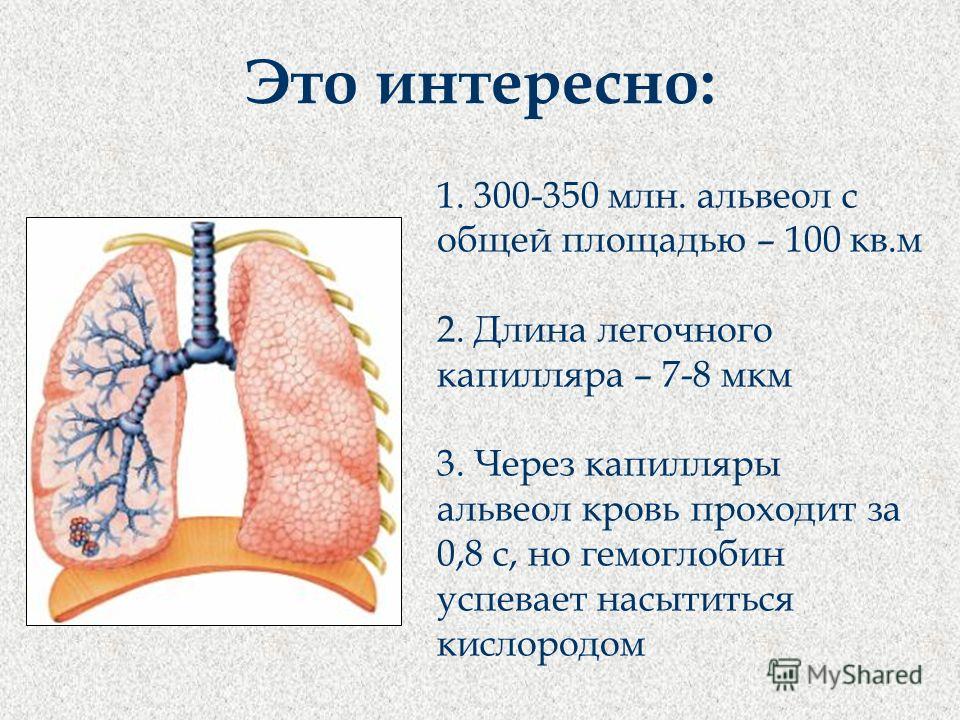 В слизи содержатся вещества, пагубно влияющие на микроорганизмы. На верхней стенке носовой полости много фагоцитов и лимфоцитов, а также антител. Реснички мерцательного эпителия изгоняют слизь из носовой полости.
В слизи содержатся вещества, пагубно влияющие на микроорганизмы. На верхней стенке носовой полости много фагоцитов и лимфоцитов, а также антител. Реснички мерцательного эпителия изгоняют слизь из носовой полости.
Миндалины, находящиеся у входа в гортань, также содержат множество лимфоцитов и фагоцитов, уничтожающих микроорганизмы.
Вопрос 4. Где находятся рецепторы, воспринимающие запахи?
Обонятельные клетки, которые воспринимают запахи, находятся в задней части носовой полости наверху.
Вопрос 5. Что относится к верхним и что — к нижним дыхательным путям человека?
К верхним дыхательным путям относятся носовая и ротовая полости, носоглотка, глотка. К нижним дыхательным путям — гортань, трахея, бронхи.
Вопрос 6. Как проявляются гайморит и фронтит? От каких слов происходят названия этих болезней?
Проявления данных заболеваний схожи: нарушается носовое дыхание, происходит обильное выделение слизи (гноя) из полости носа, может повыситься температура, снижается работоспособность. Название болезни гайморит происходит от латинского «синус гаймори» (гайморова пазуха), а фронтит — от латинского «синус фронталис» (лобная пазуха).
Вопрос 7. Какие признаки позволяют заподозрить разрастание аденоидов у ребенка?
У детей неправильно формируется прикус и зубной ряд, нижняя челюсть увеличивается, выступает вперед, нёбо приобретает «готическую» форму. При этом деформируется носовая перегородка, вследствие чего носовое дыхание затруднено.
Вопрос 8. Каковы симптомы дифтерии? Чем она опасна для организма?
Симптомы дифтерии:
• постепенное повышение температуры, вялость, снижение аппетита, на миндалинах появляется серовато-белый налет;
• шея опухает из-за воспаления лимфатических желез;
• влажный кашель в начале заболевания, постепенно переходящий в грубый, лающий, а затем в беззвучный;
• охриплость голоса, появляющаяся впервые сутки, затем развивается потеря голоса;
• дыхание шумное, затрудненное на вдохе;
• нарастающая дыхательная недостаточность, бледность кожных покровов, цианоз носогубного треугольника;
• резкое беспокойство, холодный пот;
• потеря сознания, резкая бледность кожных покровов предшествуют летальному исходу.
Токсин, который является продуктом жизнедеятельности дифтерийной палочки, поражает проводящую систему сердца и сердечную мышцу, что может быть причиной тяжелого и опасного заболевания сердца — миокардита.
Вопрос 9. Что вводят в организм при лечении антидифтерийной сывороткой, а что — при вакцинации против этой болезни?
В состав антидифтерийной сыворотки входят специфические антитела, полученные от лошадей. При вакцинации вводят небольшое количество антигена.
Второе занятие по реабилитации. Упражнения для дыхательной системы
Следующий комплекс — специально для тех, кто не занимался регулярно, для тех, кто страдает хроническими заболеваниями сердечно-сосудистой и дыхательной систем, а также для тех, кто недавно перенес ОРВИ или пневмонию. Он послужит и профилактикой воспалительных заболеваний органов дыхания.
Занятие второеДышим правильно
— Задача этого комплекса — овладеть правильным полноценным дыханием, без которого невозможна эффективная работа всех органов и систем, — говорит Наталья Константиновна Новикова. — Для нормального протекания в нашем организме окислительно-восстановительных процессов необходим постоянный приток кислорода и удаление углекислого газа.
Регуляторные системы поддерживают постоянное парциальное давление газов в крови, постоянное их содержание. В ряде научных исследований показано важное значение углекислого газа, который влияет на функциональное состояние нервной и сердечно-сосудистой систем, на местное кровообращение и внутриклеточные процессы. Он принимает активное участие и в регуляции деятельности дыхательного центра в головном мозге. Как только в крови его становится больше нормы, дыхание непроизвольно учащается, за счет чего излишки углекислоты удаляются.
В покое мы непроизвольно дышим носом. Во время выполнения физических упражнений также следует стараться дышать носом. (За исключением упражнением высокой интенсивности, когда организму нужно больше кислорода, поэтому приходится дышать и ртом). Почему это важно?
Почему это важно?
При вдохе носом в нем задерживается до 40-60 процентов вдыхаемой пыли и бактерий. Соприкасаясь со слизистой оболочкой носовых ходов,микробы погибают от действия ферментов, содержащихся в ней. Проходя по полости носа, из-за выступов его раковин струя воздуха образует завихрения и раздражает нервные окончания рецепторов внутри носа. Это рефлекторно помогает полноценной работе дыхательных мышц. Кроме того, воздух в полости носа увлажняется и согревается, а также раздражает окончания лицевого тройничного нерва, тем самым положительно воздействуя на ряд функций организма.
При носовом дыхании в покое в организм поступает на 25процентов воздуха больше, чем при дыхании ртом. Малая двигательная активность, если она становится стабильной, значительно снижает дыхательную функцию. А в случае самоизоляции это практически неизбежно: дыхание постепенно становится поверхностным, газообмен снижается. Это резко сокращает время контакта эритроцитов (клеток крови) с молекулами кислорода, что в целом ухудшает обменные процессы в организме. Вот почему в этих условиях необходима дыхательная гимнастика.
Как средство укрепления здоровья, дыхательная гимнастика использовалась человеком очень давно. Например, освоение правильного дыхания является важнейшим предварительным элементом овладения гимнастикой йогов, как и последующее регулярное выполнение различных дыхательных упражнений.
В дыхательной гимнастике, популяризируемой в нашей стране, различают три основные вида дыхания: верхнее — ключичное, среднее — внутреннее грудное и нижнее — диафрагмальное брюшное. В верхнем дыхании участвуют только верхние отделы легких, приток воздуха слабый, а энергии тратится много, ввиду чего она считается неэффективной. Среднее дыхание эффективнее, т.к. в процессе участвует брюшной отдел и воздух проникает в середину легких. Но по сравнению с нижними оно менее эффективно. Брюшное дыхание более глубокое, участие в нем диафрагмы позволяет задействовать нижние доли легких, происходит равномерное расширение альвеол, улучшается лимфатический дренаж из базальных отделов легких, массируются органы брюшной полости, улучшая функции пищеварения, обмена веществ. Оно также тонизирует мышцы брюшной стенки, при этом меньшая нагрузка приходится на сердце.
Оно также тонизирует мышцы брюшной стенки, при этом меньшая нагрузка приходится на сердце.
Но преимущество имеет полное дыхание, поскольку оно включает все три его вида. Предлагаю авторский комплекс, одобренный специалистами института йоги (Индия), проводившими мастер-класс в нашем центре. Упражнения комплекса выполняются в строгой последовательности, где полное дыхание рассматривается, не как единое упражнение, а как их последовательность с одним из видов дыхания — верхнее, среднее, нижнее — с повторением этих последовательности. Он успешно используется в лечении стационарных больных с патологиейсердечно-сосудистой и дыхательной систем.
Упражнения для пациентов с сердечно-сосудистыми и легочными заболеваниями, а также для тех, кто перенес ОРВИ и пневмонию
Комплекс выполняется в положении сидя, спина прямая, прижата к спинке стула.
1. Руки на коленях.Запрокинуть голову назад, взгляд вверх — медленный вдох ртом. Наклонить голову вперед, касаясь подбородком шейной ямки, взгляд вниз — медленный выдох носом.
2. Руки свободно висят, поднять плечи вверх, максимально растянуть диафрагму — медленный вдох носом. Резко расслабить плечи, опустив их — быстрый выдох ртом.
3. Пальцы рук сцеплены на животе в замок. Втянуть живот, давя на него руками — медленный вдох носом. Резко вытолкнуть животом руки — быстрый выдох ртом.
4. Пальцы рук сцеплены на животе в замок. Надуть живот, прогибаясь в пояснице — медленный вдох носом. С помощью рук медленное сдуть живот, вернуть поясницу к спинке стула — медленный выдох ртом.
5. Пальцы в замке на животе. Вывернуть ладони наружу и потянуться вперед, пальцы рук остаются в замке, локти выпрямлены, голова в наклоне вперед, руки на уровне плеч — медленный вдох носом. Быстро опустить руки — быстрый выдох ртом.
6. Кисти рук у плеч, локти на уровне плеч. Свести локти вперед — медленный вдох носом. Максимально отвести локти назад, сводя лопатки — медленный выдох ртом.
7. Кисти рук у плеч, локти прижаты к ребрам. Резко опустить руки вниз, пальцы максимально напряжены и растопырены, плечи подняты, живот подтянут — быстрый вдох носом. Руки расслабить, кисти вернуть к плечам -медленный выдох ртом, губы трубочкой.
Резко опустить руки вниз, пальцы максимально напряжены и растопырены, плечи подняты, живот подтянут — быстрый вдох носом. Руки расслабить, кисти вернуть к плечам -медленный выдох ртом, губы трубочкой.
8. Кисти у плеч. Завести правый локоть вверх за голову — медленный вдох носом. Резко опустить локоть — быстрый выдох ртом. Повторить левой рукой.
9. Кисти у плеч. Круговые движения в плечевых суставах согнутыми в локтях руками вперед и назад.4 круга вперед, 4 — назад, повторить 2 раза. Дыхание — произвольное.
10. Руки на коленях ладонями вверх. Сжать кулаки с максимальной силой — медленный вдох носом. Разжать кулаки — медленный выдох ртом.
11. Руки свободно висят. Развести прямые руки в стороны на уровне плеч, ладонями вперед -медленный вдох носом. Обнять себя за плечи с максимальной силой — медленный выдох ртом.
12. Руки на бедрах, ближе к паху. Распрямить локти, растянув спину вверх- медленный вдох носом. Резко согнуть локти, расслабить спину — быстрый выдох ртом.
13. Руки на поясе, большие пальцы — в сторону поясницы. Свести локти вперед, не наклоняя туловище, кисти скользят по поясу — медленный вдох носом. Отвести локти назад, соединив большие пальцы на пояснице, максимально свести локти — медленный выдох ртом.
14. Руки свободно висят, поднять прямые руки вперед-вверх — медленный вдох носом. Опустить руки вниз, обхватывая колено поднятой и согнутой ноги (спина прижата к спинке стула) — медленный выдох ртом. То же другой ногой, повторить 3-4 раза.
15. Руки свободно висят. Выпрямляем одну ногу вперед и держим ее на весу, натягивая носок, вторая нога идет под стул. Затем меняем ноги на счет раз два три четыре. Дыхание произвольное.
16. Руки свободно висят. Поднять ногу, согнутую в колене, — медленный вдох носом. Резко опустить ногу вниз — быстрый выдох ртом. Повторить другой ногой.
17. Кисти рук у плеч. Наклонить локти к коленям, мышцы шеи расслаблены, подбородок у шейной ямки — медленный вдох носом. Выпрямляясь, отвести локти назад, запрокинуть голову назад -медленный выдох ртом.
18. Руки согнуты в локтях, локти прижаты к ребрам. Напрягаясь, поднять плечи вверх — медленный вдох носом. Наклоняясь вперед, опереться предплечьями на колени, наклонить голову — медленный выдох ртом.
19. Руки свободно висят, голова повернута к плечу. Поворачивая голову к другому плечу, сделать медленный вдох носом. Достигнув плеча, быстро выдохнуть ртом. То же в другую сторону.
20. Руки свободно висят. Расслабленные руки поднять вверх — медленный вдох носом. Свободно опустить руки вниз -быстрый выдох ртом.
Этот комплекс выполняется 1-2 раза в день не менее, чем через час после еды. Количество повторов колеблется от 4 до 6 — в зависимости от самочувствия. Начинающие заниматься впервые, а также страдающие хроническими заболеваниями сердечно-сосудистой и дыхательнойсистем, перенесшие ОРВИ и пневмонию (при отсутствии повышенной температуры) могут выполнять его 3-4 раза в день. Для лучшего отхождения мокроты из бронхов на выдохе рекомендуется широко раскрывать рот и делать выдох как бы из глубины глотки.
В начале выполнения первых 3-4 упражнений может возникать легкое головокружение- это показатель правильности их выполнения. К концу комплекса оно сходит на нет. За счет рационального использования легких частота сердечных сокращений в конце занятия должны быть равна или меньше, чем была до занятия. Увеличение их частоты свидетельствует о неправильном выполнении комплекса.
Читайте также17 апреля Наталья Новикова в рамках проекта «Вызов года» предложит комплекс упражнений, который можно выполнять даже на самой маленькой площади.
Современные возможности функциональной диагностики внешнего дыхания у детей | Цыпленкова
1. Анохин М.И. Спирография у детей. М: Медицина 2003; 120. (AnokhinM.L. Spkometry in children. M: Meditsina2003; 120.)
2. Лукина О.Ф. Современные методы исследования функции легких у детей. Лечащий врач 2003; 3: 32—34. (Lukina O.F. Modern methods of investigation of lung function in children. Lechashhij vrach 2003; 3: 32-34.)
Лукина О.Ф. Современные методы исследования функции легких у детей. Лечащий врач 2003; 3: 32—34. (Lukina O.F. Modern methods of investigation of lung function in children. Lechashhij vrach 2003; 3: 32-34.)
3. Савельев Б.П., Ширяева И.С. Функциональные параметры системы дыхания у детей и подростков. Руководство для врачей. М: Медицина 2001; 230. (SaveFev В.Р., Shiryaeva I.S. The functional parameters of the respiratory system in children and adolescents. A guide for physicians. M: Meditsina 2001; 230.)
4. Бронхиальная астма у детей: стратегия лечения и профилактика. Национальная программа (четвертое издание). М 2012; 132. (Bronchial asthma in children: treatment and prevention. National program (fourth edition). Moscow 2012; 132.)
5. Мизерницкий ЮЛ., Цыпленкова С.Э., Мельникова И.М. Современные методы оценки функционального состояния бронхолегочной системы у детей. М: Медпрак-тика-М 2012; 176. (Mizernitskiy Yu.L., Tsyplenkova S.E ., MeFnikova I.M. Modern methods of assessing the functional
6. state of the pulmonary system in children. Moscow: Medprak-tika-M2012;176.)
7. Ерейкин Д.В., Коростовцев Д.С. Показатели пиковой скорости выдоха у здоровых детей и больных бронхиальной астмой. Пульмонология детского возраста: проблемы и решения. М: Медпрактика-М2014; 14: 183—192. (Brejkin D.V., Korostovtsev D.S. Indicators peak expiratory flow rate in healthy children and patients with bronchial asthma. Pul’monologiya detskogo vozrasta: problemy i resheniya. Moscow: Medpraktika-M 2014; 14: 183-192.)
8. Мещеряков В.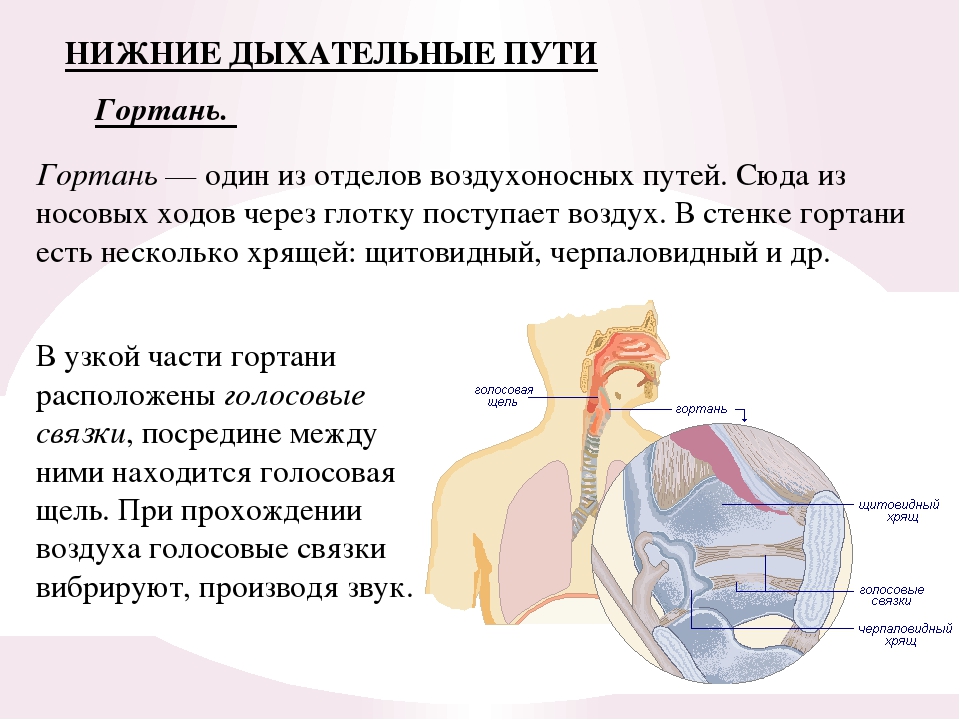 В., Титова ЕЛ. Мониторинг обратимости бронхиальной обструкции в диагностике и лечении бронхиальной астмы у детей. Пульмонология 2009; 4: 15—19. (Meshheryakov V.V., Titova E.L. Monitoring of reversibility of bronchial obstruction in the diagnosis and treatment of bronchial asthma in children. Pul’monologiya 2009; 4: 15—19.)
В., Титова ЕЛ. Мониторинг обратимости бронхиальной обструкции в диагностике и лечении бронхиальной астмы у детей. Пульмонология 2009; 4: 15—19. (Meshheryakov V.V., Titova E.L. Monitoring of reversibility of bronchial obstruction in the diagnosis and treatment of bronchial asthma in children. Pul’monologiya 2009; 4: 15—19.)
9. Антонова Е.А. Диагностика нарушений внешнего дыхания у детей младшего возраста (3—7 лет), больных бронхиальной астмой, по данным импульсной осцилло-метрии: Автореф. дис. … канд. мед. наук. Ст-Петербург 2004; 20. (Antonova E.A. Diagnosis of respiratory disorders in young children (3—7 years) with bronchial asthma, according to impulse oscillometry: Avtoref. dis. … kand. med. nauk. St-Petersburg 2004; 20.)
10. Фурман Е.Г., Корюкина И.П., Пономарева М.С. и др. Оценка вентиляционной функции легких у детей дошкольного возраста. Пособие для врачей. Пермь 2008; 29—41. (Furman E.G., Koryukina I.P., Ponomareva M.S. et al. Assessment of ventilatory lung function in children of preschool age. Manual for doctors. Perm’ 2008; 29-41.)
11. Григорьева В.А., Мельникова KM., Мизерницкий Ю.Л. Респираторная акустика в диагностике заболеваний органов дыхания у детей. Пульмонология детского возраста: проблемы и решения. М: Медпрактика-М2011; 11: 126— 132. (Grigor’eva V.A., MeFnikova I.M., Mizernitskiy Yu.L. Respiratory acoustics in the diagnosis of respiratory diseases in children. PuFmonologiya detskogo vozrasta: problemy i resh-eniya. Moscow: Medpraktika-M2011; 11: 126—132.)
12. Fenne H.A., Селиверстова Н.А., Малышев B.C. и др. Бронхо-фонографическое исследование легких у больных бронхиальной астмой раннего возраста. Пульмонология 2008; 3: 38-41. (GeppeNA. , SeliverstovaNA., Malyshev V.S. et al. Bronchophonographic examination of the lungs in patients with bronchial asthma an early age. Pul’monologiya 2008; 3: 38—41.)
, SeliverstovaNA., Malyshev V.S. et al. Bronchophonographic examination of the lungs in patients with bronchial asthma an early age. Pul’monologiya 2008; 3: 38—41.)
13. Старостина Л.С. Функция внешнего дыхания у детей раннего возраста с различными заболеваниями брон-холегочной системы: Автореф дис. … канд. мед. наук. М 2009; 21. (Starostina L.S. Respiratory function in children of early age with various diseases of the bronchopulmonary system: Avtoref dis. … kand. med. nauk. M 2009; 21.)
14. Павликов А.А., Мизерницкий Ю.Л., Марушков В.И. и др. Роль бронхофонографии в ранней диагностике бронхиальной астмы у детей дошкольного возраста. Бюлл сиб мед 2009; 8: 1:43—49. (Pavlikov А.А., Mizernitskiy ‘Yu.L., Marushkov V.I., et al. The role of bronchophonography in early diagnosis of asthma in preschool children. Byull sib med 2009; 8:1: 43-49.)
15. Павленко В.А., Мельникова ИМ., Мизерницкий Ю.Л. Прогностическое значение функциональных показателей дыхательной и вегетативной нервной системы у детей раннего возраста, перенесших острый обструктивный бронхит на фоне перинатального поражения центральной нервной системы. Вопр практ пед 2015; 10: 1: 7—14. (Pavlenko V.A., MeFnikova I.M., Mizernitskiy Yu.L. Prognostic value of functional parameters of the respiratory and vegetative nervous system in children of early age after acute obstructive bronchitis in the background of perinatal lesions of the central nervous system, foprpraktped 2015; 10: 1:7—14.)
16. Вознесенский Н.А. Выдыхаемый оксид азота: биомаркер бронхиальной астмы: Автореф дис. … канд. Мед. наук. М 2000; 22. (foznesenskij N.A. Exhaled nitric oxide: a bio-marker of asthma: Avtoref dis. … kand med nauk. Moscow 2000; 22.)
Moscow 2000; 22.)
17. AlvingK., BaraldiE., Barnes P.J. etal. NO in clinical practice. (Team: NO monitoring in children). Aerocrine 2003; 1: 3: 52.
18. Мизерницкий ЮЛ., Цыпленкова С.Э. Клиническое значение и современные возможности мониторирования уровня оксида азота в выдыхаемом воздухе в детской пульмонологической практике. Одышка и ассоциированные синдромы. Рязань 2014; 5: 161—166. (Mizernitskiy Yu.L., Tsyplenkova S.E. Clinical significance and current capabilities of monitoring the level of nitric oxide in exhaled air in pediatric pulmonology practice. Shortness of breath and
19. associated syndromes. Ryazan’, 2014; 5: 161—166.)
20. ATS/ERS Recommendations for Standardized Procedures for the Online and Offline Measurement of Exhaled Lower Respiratory Nitric Oxide and Nasal Nitric Oxide. Am J Respir Crit Care Med 2005; 171: 8: 912-930.
21. Цыпленкова С.Э. Клиническое значение определения оксида азота в выдыхаемом воздухе при бронхиальной астме у детей: Автореф дис. … канд. мед. наук. М 2007; 21. (Tsyplenkova S.E. Clinical value of determination of nitric oxide in exhaled air in bronchial asthma in children: Avtoref. dis. … kand. med. nauk. Moscow 2007; 21.)
22. Камардина Т.В. Разработка, реализация и оценка эффективности популяционной стратегии борьбы с табакокурением: Автореф. дис. … д-ра мед. наук. М 2004; 33. (Ка-mardina T.V. Development, implementation and evaluation of the effectiveness of population-based strategies to combat smoking: Avtoref. dis. … d-ramed. nauk. Moscow 2004; 33.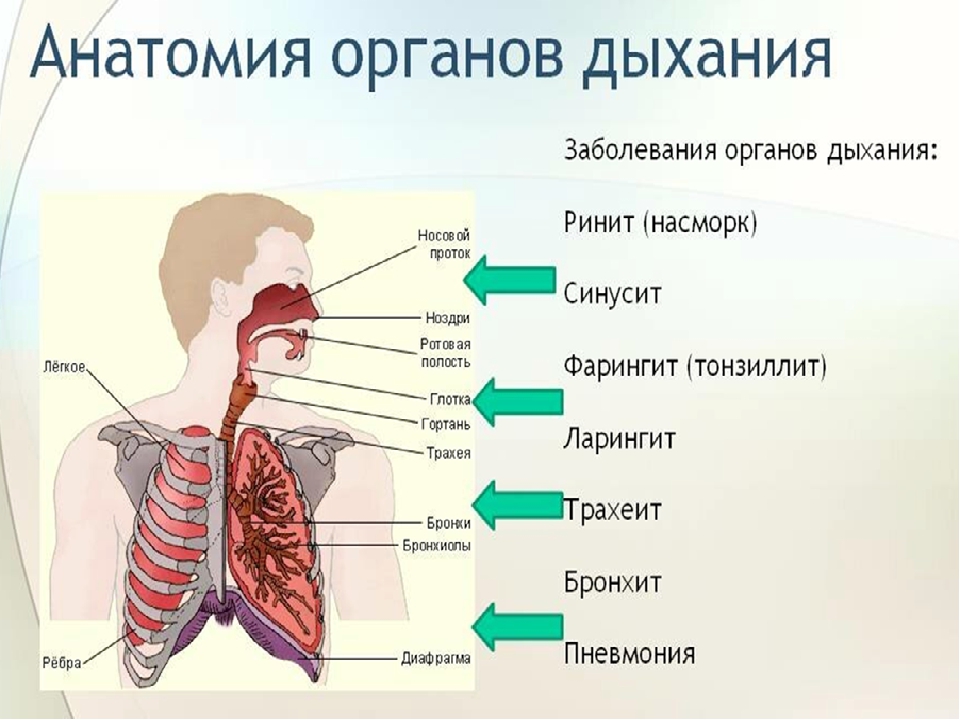 )
)
23. Батожаргалова Б.Ц., Мизерницкий Ю.Л. Проблема табакокурения у подростков и обоснование роли анти-смокинговых программ в профилактике респираторной патологии и реабилитации хронических заболеваний легких. Детская и подростковая реабилитация 2011; 2:17: 52—60. (Batozhargalova B.Ts., Mizernitskiy Yu.L. The problem of smoking in adolescents and study the role of antismok-ing programs in the prevention of respiratory pathology and rehabilitation of chronic lung diseases. Detskaya i podrostko-vayareabilitatsiya2011; 2: 17: 52-60.)
24. Батожаргалова Б.Ц., Мизерницкий Ю.Л. Влияние табакокурения на течение бронхиальной астмы у подростков. Бюлл сиб мед 2012; 3: 108—115. (Batozhargalova B.Ts., Mizernitskiy Yu.L. The effect of smoking on the course of bronchial asthma in adolescents. Byull sib med 2012; 3: 108—115.)
25. Чучалин AL, Анаев Э.Х. Конденсат выдыхаемого воздуха в диагностике и оценке эффективности лечения болезней органов дыхания. Пульмонология 2006; 4: 12—20. (Chuchalin A.G., Anaev Eh.Kh. The exhaled breath condensate in the diagnosis and evaluation of the effectiveness of treatment of respiratory diseases. Pul’monologiya 2006; 4: 12—20.)
26. Анохина Т.Н. Новые биомаркеры — среднелетучие метаболиты в конденсате выдыхаемого воздуха при бронхиальной астме и хронической обструктивной болезни легких: Автореф. дис. … д-ра мед. наук. М 2012; 36. (Anokhina T.N. New biomarkers — middle volatile metabolites in exhaled breath condensate in asthma and chronic obstructive pulmonary disease: Avtoref. dis. … d-ra med nauk. Moscow 2012; 36.)
27. Жаков Я.И., Рыбакова О.Г., Бабайлов М. С. Уральский медицинский журнал 2009; 7: 61: 36—39. (Zhakov Ya.L, Ry-bakova O.G., Babajlov M.S. The application of the method of induced sputum in children with newly diagnosed asthma: cytoimmunological features. Ural’skij meditsinskij zhurnal 2009; 7: 61: 36-39.)
С. Уральский медицинский журнал 2009; 7: 61: 36—39. (Zhakov Ya.L, Ry-bakova O.G., Babajlov M.S. The application of the method of induced sputum in children with newly diagnosed asthma: cytoimmunological features. Ural’skij meditsinskij zhurnal 2009; 7: 61: 36-39.)
28. Жаков Я.И., Мизерницкий Ю.Л., Минина Е.Е. и др. Клиническое значение исследования цитоиммунологических показателей индуцированной мокроты при бронхиальной астме удетей в возрасте до 5 лет. Вопр практ пед 2010; 5: 1: 8—12. (Zhakov Ya.L, Mizernitskiy Yu.L., Minina Е.Е. et al. The clinical significance of the study citoimmunology indicators of induced sputum in bronchial asthma in children under the age of 5 years, fopr prakt ped 2010; 5: 1: 8—12.)
Влияние углекислого газа на дыхание в изолирующих средствах индивидуальной защиты
А.С.Голик, д.т.н., проф., СНПО «Горноспасатель»;
А.Ф.Син, к.т.н., ЦШ ВГСЧ; В.Р.Дингес, к.т.н., ОБР ВГСЧ
Успешные исследования подводных акваторий, космоса и воздушного пространства, использование регенеративных изолирующих аппаратов горноспасателями и шахтерами — напрямую зависят от содержания газового состава внутри помещения или дыхательного аппарата. Практика постоянного применения таких аппаратов обуславливает необходимость изучения влияния углекислого газа (CO2) на организм человека в сочетании с другими газами, например — с кислородом.
Представлению о физиологической роли СО2 в большей мере способствуют достижения в вопросах физиологии и биохимии клетки. Появилось новое понятие «внешняя среда» и «внутренняя среда», что имеет прямое отношение к рассматриваемому вопросу. Всем известно, что дыхание — это важнейшая потребность нашего организма в процессе его жизнеобеспечения. Процесс и функции дыхания очень тесно связаны со многими процессами нашего организма: с состоянием нервной системы, функцией кровообращения, обмена веществ и температуры тела и т. д.
д.
В дыхании можно условно выделить внешнее дыхание (легочное — газообмен между атмосферой и клетками) и внутреннее — тканевое дыхание (окислительные процессы в клетках). Происходит постоянный газообмен между клетками нашего организма и атмосферой, который осуществляется через кровь и легочную ткань. Легочная ткань представляет собой образно «вторую кожу», которая защищает клетки от вредного, токсического действия кислорода. Воздух, содержащийся в легких, можно представить индивидуальной атмосферой в миниатюре. И основное ее отличие от окружающей атмосферы состоит в содержании углекислого газа. Разница в концентрации углекислого газа в альвеолах и в атмосфере — почти в 200 раз.
Содержание CO2 в атмосфере находится в пределах 0.03%, а в альвеолах легких — 5.7%. В непосредственной близости находятся как бы две разные атмосферы: одна внутри организма, другая снаружи. Причем они не смешиваются, усредняя газовый состав, а наоборот, организм старается поддерживать постоянство своей внутренней атмосферы. В легких происходит обмен кислорода и углекислого газа между альвеолами и кровью. При этом концентрация кислорода и углекислого газа в них различна. Газообмен происходит вследствие выравнивания этих концентраций, путем пассивной диффузии. Причем способность к продвижению через границу альвеола — капилляр (диффузионная способность), у углекислого газа выше, чем у кислорода в 25-30 раз. Диффузия газов в организме — это непрерывный процесс. Даже при остановке внешнего дыхания (например, при нырянии), прекратить газообмен в альвеолах произвольным усилием человека невозможно. В обычных условиях организмом используется лишь часть кислорода, поступающего в легкие. Во вдыхаемом воздухе содержание кислорода составляет 21%, CO2 — 0.3%, а в выдыхаемом, соответственно — 16% и 4.5%. В полости альвеол содержание кислорода 14%, а углекислого газа на уровне 5.5-6%. При гипоксической терапии на аппаратах гипоксикаторах возможно снижение кислорода до 10-12%. Это свидетельствует о том, что в нормальных условиях содержание кислорода в атмосфере и крови человека достаточное и с определенным «запасом прочности» [2] обеспечивает нормальную жизнедеятельность организма.
Это свидетельствует о том, что в нормальных условиях содержание кислорода в атмосфере и крови человека достаточное и с определенным «запасом прочности» [2] обеспечивает нормальную жизнедеятельность организма.
Альвеолы легких покрыты густой сетью капилляров, в которые поступает кислород. По кровеносному руслу он доставляется к органам и тканям эритроцитами. Для этого в нем имеется специальный белок-гемоглобин. В сосудах легких к гемоглобину присоединяются молекулы кислорода. К каждой молекуле гемоглобина присоединяется 4 молекулы кислорода, образуя оксигемоглобин. В таком связанном виде кислород транспортируется по сосудам в клетки. Проходя через сердце, насыщенная кислородом кровь растекается по всему организму, но отделение кислорода от гемоглобина происходит только в мельчайших сосудах — в капиллярах. Содержание CO2 напрямую влияет на процесс отделения кислорода от гемоглобина. Если углекислого газа мало, то, несмотря на высокое содержание кислорода в крови, клетки «голодают», испытывают дефицит кислорода. В клетках развивается состояние гипоксии. И чем меньше углекислого газа, тем хуже кислород отделяется от гемоглобина и меньше кислорода поступает в клетки. Если очень активно и глубоко подышать, то можно впасть в обморочное состояние или почувствовать головокружение. Это связано с тем, что при усиленном дыхании снижается содержание CO2 в крови, вследствие этого ухудшается отделение кислорода от гемоглобина и снижается его поступление в клетки. По образному выражению F. Mischer (1893 г.) «Над кислородным снабжением организма углекислый газ простирает свои охраняющие крылья».
Итак, углекислый газ — первый фактор, влияющий на поступление кислорода из крови в клетки. Вторым фактором является проницаемость мембраны эритроцита. В мембране эритроцитов, при определенных ситуациях, возникают сквозные поры, через которые кислород выходит из эритроцита. Физики установили, что после выхода эритроцита из капилляров легких в кровеносное русло проницаемость его мембраны уменьшается в 104 раз. Для того, чтобы эти поры открылись, необходимо создать определенное давление на эритроцит.
Для того, чтобы эти поры открылись, необходимо создать определенное давление на эритроцит.
Оказалось, что проницаемость мембраны зависит от напряженности электрического поля в оболочке эритроцита. При сильном сжатии, плотном контакте стенок эритроцита и капилляра, напряженность поля снижается, и проницаемость мембраны увеличивается. Открывается необходимое количество пор, через которые эритроцит выпускает порцию кислорода. На его место к гемоглобину присоединяются молекулы CO2 и эритроциты направляются к легким, чтобы отдать его альвеолам и взять новую порцию кислорода.
При переходе CO2 из тканей в кровь происходит ее гидратация, а при переходе CO2 из крови в альвеолярный воздух — дегидратация Н2СО3. Обе реакции гидратации и дегидратации протекают медленно. Установлено, что значительное ускорение этих реакций происходит благодаря фермен-
ту, названному угольной ангидразой или карбоангидразой, которая находится в эритроцитах. Углекислый газ в организме человека образуется как конечный продукт обмена веществ. Проходя через стенку тканевых капилляров, она частично растворяется в плазме крови. Большая ее часть находится в химически связанном виде с различными основаниями, образуя бикарбонаты: в плазме — №НС03, а в эритроцитах — КНС03. В костях CO2 находится в виде карбоната кальция.
Углекислый газ играет важную роль в поддержании кислотно-щелочного баланса в организме. Важнейшим условием нормального функционирования организма является постоянство активной реакции крови и тканевых жидкостей, что напрямую связано с тканевым дыханием.
В процессе обмена веществ существуют два понятия: аэробный процесс и анаэробный. Под аэробным процессом понимают обмен веществ в организме, связанный с использованием кислорода, его еще называют аэробный метаболизм. Если химические реакции протекают без участия кислорода, то такие процессы считают анаэробными (без-кислородными). Естественной моделью изучения резервов организма является спортивная деятельность. Об абсолютных и даже относительных величинах резервных возможностей человека известно еще очень мало. Предполагается, что человек в условиях повседневной жизни выполняет работу в пределах до 35% от своих абсолютных возможностей. Эта работа выполняется свободно, без затрат волевых усилий. При работе в диапазоне 35-50% возможностей требуются волевые усилия и такая работа приводит к утомлению. Выше 65% абсолютных возможностей лежит «порог мобилизации». За пределами этой границы остаются только автономно охраняемые резервы организма, использование которых невозможно при помощи волевого усилия. Аэробные процессы являются основными, ведущими, а анаэробные — вспомогательными или резервными. Анаэробные процессы почти постоянно сопровождают аэробные. Например, при усиленной физической нагрузке и большом поступлении кислорода в организм, помимо аэробного способа расщепления глюкозы, обязательно включается анаэробный. Если при интенсивной работе скелетных мышц аэробные процессы усиливаются в десятки раз, то анаэробные процессы усиливаются в сотни раз. Это природный, стратегический резерв организма. В начале своего жизненного пути человек вообще не нуждается в кислороде и, как показали исследования, устойчивость новорожденных к дефициту кислорода в 8-10 раз выше, чем у взрослых. Анаэробные процессы заложены как бы в памяти организма и, при необходимости, способны включаться в экстремальных случаях. Определенная концентрация СО2 в клетках является абсолютно необходимым условием нормального протекания всех биохимических процессов. Например, снижение СО2 в легких при углубленном дыхании сдвигает рН в щелочную сторону, что изменяет активность ферментов и витаминов. Это изменение активности регуляторов обмена веществ нарушает нормальное протекание обменных процессов и ведет к гибели клеток. Снижение концентрации углекислого газа в легких (гипо-капния) вызывает защитные реакции организма — спазм бронхов и сосудов, что уменьшает кровоток и вызывает гипоксию тканей. Кислородное голодание тканей, достигнув угрожающей организму степени, вызывает у некоторых индивидуумов повышение артериального давления (гипертонию).
Об абсолютных и даже относительных величинах резервных возможностей человека известно еще очень мало. Предполагается, что человек в условиях повседневной жизни выполняет работу в пределах до 35% от своих абсолютных возможностей. Эта работа выполняется свободно, без затрат волевых усилий. При работе в диапазоне 35-50% возможностей требуются волевые усилия и такая работа приводит к утомлению. Выше 65% абсолютных возможностей лежит «порог мобилизации». За пределами этой границы остаются только автономно охраняемые резервы организма, использование которых невозможно при помощи волевого усилия. Аэробные процессы являются основными, ведущими, а анаэробные — вспомогательными или резервными. Анаэробные процессы почти постоянно сопровождают аэробные. Например, при усиленной физической нагрузке и большом поступлении кислорода в организм, помимо аэробного способа расщепления глюкозы, обязательно включается анаэробный. Если при интенсивной работе скелетных мышц аэробные процессы усиливаются в десятки раз, то анаэробные процессы усиливаются в сотни раз. Это природный, стратегический резерв организма. В начале своего жизненного пути человек вообще не нуждается в кислороде и, как показали исследования, устойчивость новорожденных к дефициту кислорода в 8-10 раз выше, чем у взрослых. Анаэробные процессы заложены как бы в памяти организма и, при необходимости, способны включаться в экстремальных случаях. Определенная концентрация СО2 в клетках является абсолютно необходимым условием нормального протекания всех биохимических процессов. Например, снижение СО2 в легких при углубленном дыхании сдвигает рН в щелочную сторону, что изменяет активность ферментов и витаминов. Это изменение активности регуляторов обмена веществ нарушает нормальное протекание обменных процессов и ведет к гибели клеток. Снижение концентрации углекислого газа в легких (гипо-капния) вызывает защитные реакции организма — спазм бронхов и сосудов, что уменьшает кровоток и вызывает гипоксию тканей. Кислородное голодание тканей, достигнув угрожающей организму степени, вызывает у некоторых индивидуумов повышение артериального давления (гипертонию). Гиперкап-ния (умеренное повышение углекислого газа во вдыхаемой смеси) естественно возбуждает все гиперкапнические хемо-рецепторы и дыхательный центр, что вызывает ответное усиление вентиляции легких, снижение тонуса гладкой мускулатуры бронхов и сосудов. Постепенным, медленным повышением уровня гиперкапнии удается добиться повышения устойчивости хеморецеп-торов и нейронов дыхательного центра
Гиперкап-ния (умеренное повышение углекислого газа во вдыхаемой смеси) естественно возбуждает все гиперкапнические хемо-рецепторы и дыхательный центр, что вызывает ответное усиление вентиляции легких, снижение тонуса гладкой мускулатуры бронхов и сосудов. Постепенным, медленным повышением уровня гиперкапнии удается добиться повышения устойчивости хеморецеп-торов и нейронов дыхательного центра
к гиперкапническому стимулу, что повышает устойчивость дыхательной системы при физических нагрузках, активизирует метаболические процессы в организме. Кроме того, углекислый газ значительно тормозит реакции образования активных форм кислорода (свободных радикалов), защищая, таким образом, клетки от разрушения. К сожалению, реакции анаэробного типа приводят к кислородному долгу и накоплению в тканях недоокисленных продуктов распада (например, молочной и пи-ровиноградной кислот), что вызывает болевую реакцию в мышцах, предопределяя, тем самым, кратковременность использования организмом механизма «второго дыхания». Постепенно использование анаэробного типа дыхания приводит к изменениям во внутренней среде, что в конечном итоге повышает устойчивость организма к действию этих неблагоприятных изменений.
Оценка влияния CO2, добавляемого к вдыхаемой газовой смеси, на потребление кислорода при острой гипоксии имеет парадоксальные результаты. По логике при кислородном дефиците увеличение CO2 в дыхательной смеси должно усугубить действие гипоксии и ухудшить и без того тяжелое состояние организма. В действительности все оказалось наоборот, и добавление углекислого газа к бедной кислородом дыхательной смеси только улучшае самочувствие человека. То же происходит и при высоком содержании кислорода в дыхательной смеси. Так, при проведении испытаний нового регенеративного самоспасателя в Кузбасссе было установлено, что за 2 часа 50 минут дыхания в самоспасателе содержание CO2 в выдыхаемом воздухе в последние 50 минут составляло 4.1-6.5%, кислорода 32-50 %. И, хотя артериальное давление и частота пульса у респи-раторщика Д. В. Емельянова повысились со 120/70 (PS = 70 мин-1) до 140/90 (PS = 100 мин-1), он абсолютно не чувствовал какого-либо дискомфорта или напряжения при дыхании (табл. 1).
В. Емельянова повысились со 120/70 (PS = 70 мин-1) до 140/90 (PS = 100 мин-1), он абсолютно не чувствовал какого-либо дискомфорта или напряжения при дыхании (табл. 1).
При повторных испытаниях аппарата ситуация повторилась. Здесь уже 1 час 40 минут испытатель ( респира-торщик В.М. Татауров, 1961 г. рожд.) дышал смесью с повышенным содержанием CO2. Также отмечено незначительное повышение артериального давления со 120/85 (PS = 80 мин-1) до 130/90 (PS = 108 мин-1), и также не наблюдалось какого-либо дискомфорта при дыхании (табл. 2).
В процессе испытаний оба испытателя передвигались по горизонтальной поверхности со скоростью 5-6 км/ч.
Ранее в лаборатории известного физиолога М.Е. Маршака проводились исследования влияния гипер- и гипокап-нии на скорость вымывания азота из организма человека (Л.И. Ардашнико-ва, 1948 г. рожд.).
Регистрировалась динамика изменения количества выделяемого азота в разные отрезки времени после переключения на дыхание чистым кислородом или смесью кислорода и углекислого газа. В табл. 3 приводятся данные о выделении азота при
дыхании чистым кислородом и его смесью с 3-5% CO2 [4].
Данные табл. 3 показывают, что при вдыхании газовой смеси кислорода и 3-5% углекислого газа скорость выделения азота из организма человека уменьшается. И наоборот — после прекращения дыхания газовой смесью скорость выделения азота увеличивается. При гипоксии происходит понижение кислорода в артериальной крови, которое вызывает усиленное дыхание и вымывание CO2 из организма. Возникает гипокапния, которая, в свою очередь, предполагает повышенную потребность в кислороде. Добавление СО2 к бедной кислородом газовой смеси ликвидирует гипокап-нию и потребность в кислороде снижается, при этом улучшается снабжение кислородом головного мозга и сердца за счет уменьшения снабжения кислородом скелетных мышц.
Проблема в том, что эти исследования проводились при нормальном дыхании человека без использования каких-либо средств индивидуальной защиты органов дыхания. Современные изолирующие самоспасатели типа ШСС-1Т и ШСС-1У, применяемые в горнорудной промышленности, работают на химически связанном кислороде и имеют на вдохе концентрацию чистого кислорода 80-100%. Техническими условиями эксплуатации данных самоспасателей предусмотрено иметь на вдохе содержание CO2 не более 1%. Отсутствие влажности и высокая температура почти чистого кислорода на вдохе создают дискомфорт при дыхании, который выражается чувством жжения и першения в горле уже через 30-40 минут.
Современные изолирующие самоспасатели типа ШСС-1Т и ШСС-1У, применяемые в горнорудной промышленности, работают на химически связанном кислороде и имеют на вдохе концентрацию чистого кислорода 80-100%. Техническими условиями эксплуатации данных самоспасателей предусмотрено иметь на вдохе содержание CO2 не более 1%. Отсутствие влажности и высокая температура почти чистого кислорода на вдохе создают дискомфорт при дыхании, который выражается чувством жжения и першения в горле уже через 30-40 минут.
На наш взгляд, добавление углекислого газа в дыхательную смесь должно решить проблему комфортности дыхания в изолирующих СИЗ. Для этого необходимо провести медицинские исследования по установлению границ содержания CO2 в дыхательной смеси и времени, в течение которого можно дышать этой смесью без особого вреда для организма человека.
ЛИТЕРАТУРА:1. ГОСТ Р 12.4.220-2001 «Средства индивидуальной защиты органов дыхания. Аппараты изолирующие автономные с химически связанным кислородом (самоспасатели )», -М.: Госстандарт России.
2. Зинатулин С.Н. Как я жил без кислорода. -Новосибирск: ООО «Динамика» 2005, с. 28.
3. Правила безопасности в угольных шахтах. -М 2003 г.
4. Маршак М.Е. Физиологическое значение углекислоты. -М.: «Медицина»-1969, с. 122
5. Протоколы испытаний регенеративного изолирующего самоспасателя., -Кемерово, 2006 г.
Журнал «Горная Промышленность» №3 2006
Система дыхания сущность и значение дыхания для организма
Дыхание — это неотъемлемый признак жизни. Мы дышим постоянно с момента рождения и до самой смерти. Дышим днем и ночью во время глубокого сна, в состоянии здоровья и болезни.
В организме человека
и животных запасы кислорода ограничены.
Поэтому организм нуждается в непрерывном
поступлении кислорода из окружающей
среды. Так же постоянно и непрерывно из
организма должен удаляться углекислый
газ, который всегда образуется в процессе
обмена веществ и в больших количествах
является токсичным соединением.
Так же постоянно и непрерывно из
организма должен удаляться углекислый
газ, который всегда образуется в процессе
обмена веществ и в больших количествах
является токсичным соединением.
Дыхание — сложный непрерывный процесс, в результате которого постоянно обновляется газовый состав крови. В этом заключается его сущность.
Нормальное функционирование организма человека возможно только при условии пополнения энергией, которая непрерывно расходуется. Организм получает энергию за счет окисления сложных органических веществ — белков, жиров, углеводов. При этом освобождается скрытая химическая энергия, которая является источником жизнедеятельности клеток тела, их развития и роста. Таким образом, значение дыхания состоит в поддержании в организме оптимального уровня окислительно-восстановительных процессов.
В процессе дыхания принято различать три звена: внешнее, или легочное, дыхание, транспорт газов кровью и внутреннее, или тканевое, дыхание.
Внешнее дыхание — это газообмен между организмом и окружающим его атмосферным воздухом. Внешнее дыхание может быть разделено на два этапа — обмен газов между атмосферным и альвеолярным воздухом и газообмен между кровью легочных капилляров и альвеолярным воздухом. Внешнее дыхание осуществляется за счет активности аппарата внешнего дыхания.
Аппарат внешнего дыхания включает в себя дыхательные пути, легкие, плевру, скелет грудной клетки и ее мышцы, а также диафрагму. Основной функцией аппарата внешнего дыхания является обеспечение организма кислородом и освобождение его от избытка углекислого газа. О функциональном состоянии аппарата внешнего дыхания можно судить по ритму, глубине, частоте дыхания, по величине легочных объемов, по показателям поглощения кислорода и выделения углекислого газа и т. д.
Транспорт газов
осуществляется кровью. Он обеспечивается
разностью парциального давления
(напряжения) газов по пути их следования:
кислорода от легких к тканям, углекислого
газа от клеток к легким.
Внутреннее или тканевое дыхание также может быть разделено на два этапа. Первый этап — обмен газов между кровью и тканями. Второй — потребление кислорода клетками и выделение ими углекислого газа (клеточное дыхание).
Состав вдыхаемого, выдыхаемого и альвеолярного воздуха
Человек дышит атмосферным воздухом, который имеет следующий состав: 20,94% кислорода, 0,03% углекислого газа, 79,03% азота. В выдыхаемом воздухе обнаруживается 16,3% кислорода, 4% углекислого газа, 79,7% азота.
Состав выдыхаемого воздуха непостоянен и зависит от интенсивности обмена веществ, а также от частоты и глубины дыхания. Стоит задержать дыхание или сделать несколько глубоких дыхательных движений, как состав выдыхаемого воздуха изменяется.
Сравнение состава вдыхаемого и выдыхаемого воздуха служит доказательством существования внешнего дыхания.
Альвеолярный воздух по составу отличается от атмосферного, что вполне закономерно. В альвеолах происходит обмен газов между воздухом и кровью, при этом в кровь диффундирует кислород, а из крови — углекислый газ. В результате в альвеолярном воздухе резко уменьшается содержание кислорода и возрастает количество углекислого газа. Процентное содержание отдельных газов в альвеолярном воздухе: 14,2—14,6% кислорода, 5,2—5,7% углекислого газа, 79,7—80% азота. Альвеолярный воздух отличается по составу и от выдыхаемого воздуха. Это объясняется тем, что выдыхаемый воздух содержит смесь газов из альвеол и вредного пространства.
Легкие и дыхательная система
Легкие и дыхательная система
Неважно, бодрствуете ли вы и готовитесь к важному свиданию, или спите во время дневного урока, который вам больше всего подходит для сна, вам не нужно думать о дыхании. Это так важно для жизни, что это происходит автоматически. Если бы вы не дышали, вы не смогли бы жить.
Основы легких и дыхательной системы
Каждый день мы дышим примерно 20 000 раз.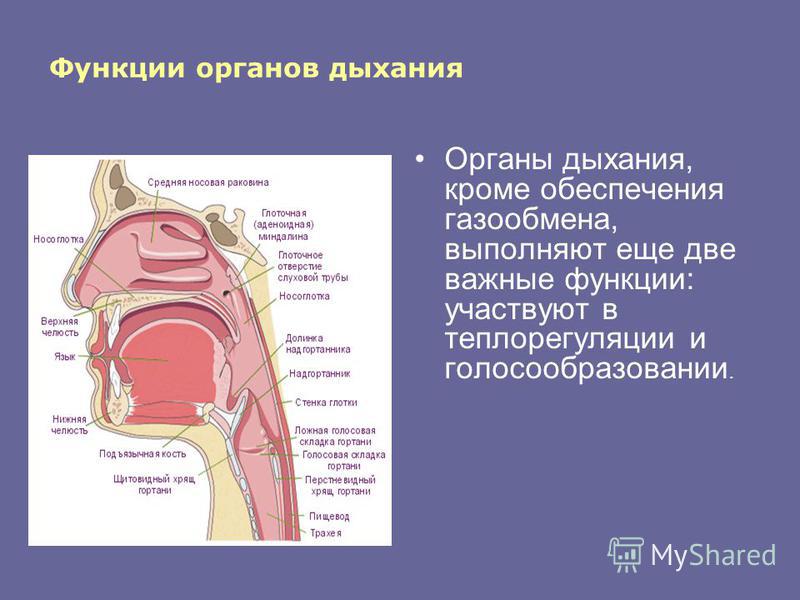 Все это дыхание не могло бы произойти без помощи дыхательной системы, которая включает нос, горло, голосовой ящик, трахею и легкие.С каждым вдохом вы вдыхаете воздух через ноздри и рот, легкие наполняются и опорожняются. При вдыхании воздуха слизистые оболочки носа и рта согревают и увлажняют воздух.
Все это дыхание не могло бы произойти без помощи дыхательной системы, которая включает нос, горло, голосовой ящик, трахею и легкие.С каждым вдохом вы вдыхаете воздух через ноздри и рот, легкие наполняются и опорожняются. При вдыхании воздуха слизистые оболочки носа и рта согревают и увлажняют воздух.
Хотя мы этого не видим, воздух, которым мы дышим, состоит из нескольких газов. Кислород является самым важным для поддержания жизни, потому что он нужен клеткам тела для энергии и роста. Без кислорода клетки тела погибнут.
Двуокись углерода — это отработанный газ, который образуется, когда углерод соединяется с кислородом в процессе выработки энергии в организме.Легкие и дыхательная система позволяют кислороду из воздуха поступать в организм, а также позволяют организму избавляться от углекислого газа, содержащегося в выдыхаемом воздухе.
Дыхание — это термин, обозначающий обмен кислорода из окружающей среды на углекислый газ из клеток организма. Процесс вдыхания воздуха в легкие называется вдохом или вдохом, а процесс выдоха — выдохом или выдохом.
Даже если воздух, которым вы дышите, грязный или загрязненный, ваша дыхательная система отфильтровывает посторонние вещества и организмы, попадающие через нос и рот.Загрязняющие вещества вдыхаются или кашляются, разрушаются пищеварительными соками или съедаются макрофагами — типом клеток крови, которые патрулируют организм в поисках микробов для уничтожения.
Крошечные волоски, называемые ресничками (произносится: SIL-ee-uh), защищают носовые проходы и другие части дыхательных путей, отфильтровывая пыль и другие частицы, попадающие в нос с вдыхаемым воздухом. Когда воздух вдыхается, реснички движутся вперед и назад, выталкивая посторонние предметы (например, пыль) либо в ноздри, где они выдуваются, либо в глотку, где они проходят через пищеварительную систему и выводятся наружу вместе с остальными частями тела. отходы организма.
Что они делают
Два отверстия дыхательных путей (носовая полость и рот) встречаются в глотке, (произносится: FAR-inks) или горле, на задней части носа и рта. Глотка является частью пищеварительной системы, а также дыхательной системы, потому что она несет как пищу, так и воздух. Внизу глотки путь для пищи и воздуха делится на две части. Один проход предназначен для еды (пищевод , произносится: ih-SAH-fuh-gus, что ведет к желудку), а другой — для воздуха. надгортанник (произносится: э-пих-GLAH-тус), небольшой лоскут ткани, закрывает проход только для воздуха, когда мы глотаем, предотвращая попадание пищи и жидкости в легкие.
Глотка является частью пищеварительной системы, а также дыхательной системы, потому что она несет как пищу, так и воздух. Внизу глотки путь для пищи и воздуха делится на две части. Один проход предназначен для еды (пищевод , произносится: ih-SAH-fuh-gus, что ведет к желудку), а другой — для воздуха. надгортанник (произносится: э-пих-GLAH-тус), небольшой лоскут ткани, закрывает проход только для воздуха, когда мы глотаем, предотвращая попадание пищи и жидкости в легкие.
Гортань (произносится: LAR-чернила), или голосовой ящик, является самой верхней частью прохода, в котором только воздух. Эта короткая трубка содержит пару голосовых связок , которые вибрируют, издавая звуки. Трахея (произносится: ЛОТОК — кее-э-э), или дыхательное горло, простирается вниз от основания гортани.Частично он лежит в шее, частично в грудной полости. Стенки трахеи укреплены жесткими хрящевыми кольцами, чтобы держать ее открытой, чтобы воздух мог проходить через легкие. Трахея также выстлана ресничками, которые удаляют жидкости и инородные частицы из дыхательных путей, чтобы они не попадали в легкие.
В нижнем конце трахея делится на левую и правую воздушные трубки, называемые бронхи (произносится: BRAHN-kye), которые соединяются с легкими. В легких бронхи разветвляются на более мелкие бронхи и еще более мелкие трубки, называемые бронхиолами (произносится: BRAHN-kee-olz).Бронхиолы, тонкие, как прядь волос, заканчиваются крошечными воздушными мешочками, называемыми альвеолами (произносится: аль-ВИЭ-о-щелок). У каждого из нас в легких сотни миллионов альвеол — этого достаточно, чтобы покрыть теннисный корт, если бы они были разбросаны по земле. В альвеолах происходит обмен кислорода и углекислого газа.
С каждым вдохом воздух заполняет большую часть миллионов альвеол. В процессе, называемом диффузией (произносится: ди-ф-ю-чжун), кислород перемещается из альвеол в кровь через капилляры (крошечные кровеносные сосуды, произносится: КАП-э-лэр-ээз), выстилающие альвеолярные стенки.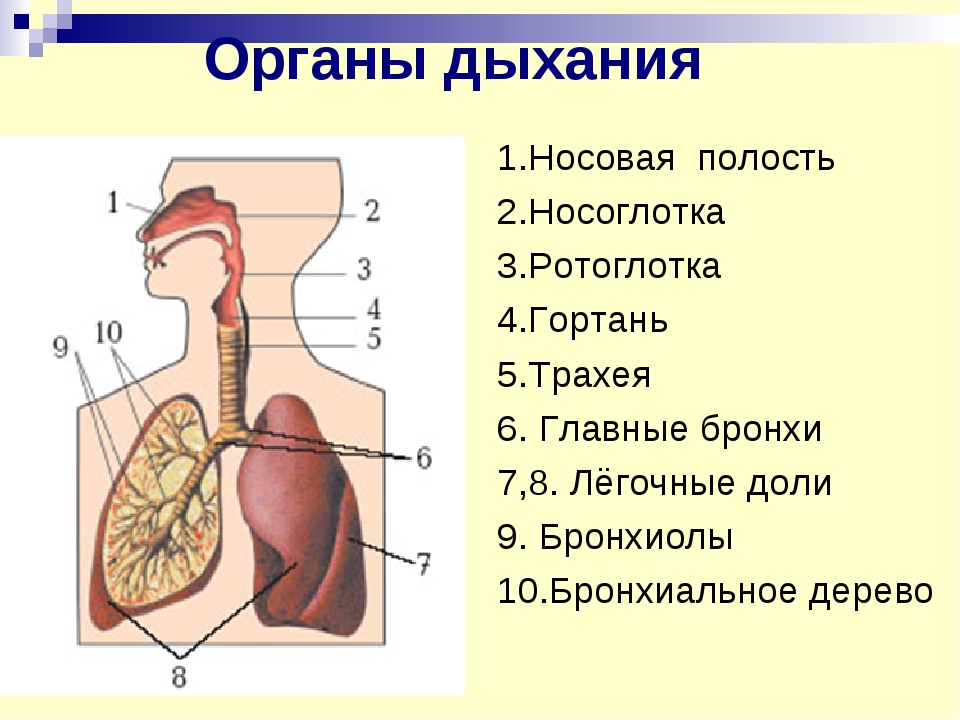 .Попадая в кровоток, кислород улавливается молекулой под названием гемоглобин (произносится: HEE-muh-glo-bun) в красных кровяных тельцах. Эта богатая кислородом кровь затем возвращается к сердцу, которое перекачивает ее по артериям к кислородно-голодным тканям по всему телу.
.Попадая в кровоток, кислород улавливается молекулой под названием гемоглобин (произносится: HEE-muh-glo-bun) в красных кровяных тельцах. Эта богатая кислородом кровь затем возвращается к сердцу, которое перекачивает ее по артериям к кислородно-голодным тканям по всему телу.
В крошечных капиллярах тканей тела кислород освобождается от гемоглобина и перемещается в клетки. Углекислый газ, который образуется в процессе диффузии, перемещается из этих клеток в капилляры, где большая часть его растворяется в плазме крови.Кровь, богатая углекислым газом, затем возвращается к сердцу по венам. Из сердца эта кровь перекачивается в легкие, где углекислый газ переходит в альвеолы для выдоха.
Легкие также содержат эластичные ткани, которые позволяют им раздуваться и спускаться без потери формы, и заключены в тонкую оболочку, называемую плеврой (произносится: PLUR-uh). Эта сеть альвеол, бронхиол и бронхов известна как бронхиальное дерево .
Грудная полость или грудная клетка (произносится: THOR-aks) , — герметичная коробка, в которой находится бронхиальное дерево, легкие, сердце и другие структуры.Верхняя и боковые части грудной клетки образованы ребрами и прикрепленными к ней мышцами, а нижняя — большой мышцей, называемой диафрагмой. Стенки грудной клетки образуют защитную клетку вокруг легких и другого содержимого грудной полости.
Диафрагма (произносится: ДИ-э-фрам), отделяющая грудную клетку от брюшной полости, играет ведущую роль в дыхании. Когда мы выдыхаем, диафрагма движется вверх, заставляя грудную клетку сужаться и выталкивая газы в легких вверх и из носа и рта.
Когда мы вдыхаем, диафрагма движется вниз к животу, а мышцы ребер тянут ребра вверх и наружу, увеличивая грудную полость и втягивая воздух через нос или рот. Давление воздуха в грудной полости и легких снижается, а поскольку газ перетекает от высокого давления к низкому, воздух из окружающей среды проходит через нос или рот в легкие.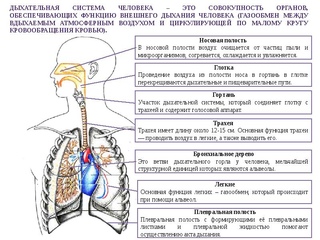
Когда мы выдыхаем, диафрагма движется вверх и мышцы грудной стенки расслабляются, заставляя грудную клетку сокращаться.Давление воздуха в легких повышается, поэтому воздух выходит из легких вверх и выходит из дыхательной системы через нос или рот.
Вещи, которые могут пойти не так
Многие факторы, включая генетику, загрязнители и раздражители, а также инфекционные заболевания, могут повлиять на здоровье ваших легких и дыхательной системы и вызвать респираторные проблемы. Проблемы дыхательной системы, которые могут повлиять на людей в подростковом возрасте, включают:
Астма . Более 20 миллионов человек в США болеют астмой, и это причина №1, по которой дети и подростки хронически пропускают школу.Астма — это хроническое воспалительное заболевание легких, которое вызывает сужение и сужение дыхательных путей, когда человек с этим заболеванием контактирует с раздражителями, такими как сигаретный дым, пыль или шерсть домашних животных.
Бронхит . Хотя бронхит не поражает большинство подростков, он может поражать и тех, кто курит. При бронхите оболочки, выстилающие большие бронхи, воспаляются, и вырабатывается чрезмерное количество слизи. У человека с бронхитом появляется сильный кашель, чтобы избавиться от слизи.
Простуда . Простуда вызывается более чем 200 различными вирусами, вызывающими воспаление в верхних дыхательных путях. Простуда — самая распространенная респираторная инфекция. Симптомы могут включать легкий жар, кашель, головную боль, насморк, чихание и боль в горле.
Кашель. Кашель — это симптом болезни, а не сама болезнь. Существует много разных типов кашля и множество разных причин, от не очень серьезных до опасных для жизни.Некоторые из наиболее частых причин, поражающих детей и подростков, — это простуда, астма, синусит, сезонная аллергия и пневмония.
Муковисцидоз (CF) . CF — наследственное заболевание, поражающее легкие. При CF слизь в организме становится чрезмерно густой и липкой. Слизь может закупорить дыхательные пути в легких и повысить вероятность заражения человека бактериальными инфекциями.
CF — наследственное заболевание, поражающее легкие. При CF слизь в организме становится чрезмерно густой и липкой. Слизь может закупорить дыхательные пути в легких и повысить вероятность заражения человека бактериальными инфекциями.
Пневмония . Пневмония — это воспаление легких, которое обычно возникает из-за заражения бактериями или вирусами.Пневмония вызывает лихорадку, воспаление легочной ткани и затрудняет дыхание, потому что легким приходится усерднее работать, чтобы переносить кислород в кровоток и удалять углекислый газ из крови. Распространенными причинами пневмонии являются грипп и инфицирование бактерией Streptococcus pneumoniae .
Хотя некоторые респираторные заболевания, такие как астма или муковисцидоз, невозможно предотвратить, вы можете предотвратить многие хронические легочные и респираторные заболевания, избегая курения, избегая воздействия загрязняющих и раздражающих веществ, часто мыть руки во избежание инфекций и регулярно получая медицинские услуги. обследования.
Проверено: Yamini Durani, MD
Дата проверки: октябрь 2012 г.
Объем легких — Physiopedia
Описание
Объем легких также известен как объем дыхания. Это относится к объему газа в легких в данный момент дыхательного цикла. Емкость легких определяется суммированием различных объемов легких. Средняя общая емкость легких взрослого мужчины составляет около 6 литров воздуха. Измерение объема легких является неотъемлемой частью исследования функции легких.Эти объемы имеют тенденцию меняться в зависимости от глубины дыхания, этнической принадлежности, пола, возраста, состава тела [1] и некоторых респираторных заболеваний. Некоторые объемы легких можно измерить с помощью спирометрии — дыхательный объем, резервный объем вдоха и резервный объем выдоха. Однако измерение остаточного объема, функциональной остаточной емкости и общей емкости легких осуществляется с помощью плетизмографии тела, азотного вымывания и разбавления гелием.
Объемы легких
Это количество воздуха, которое можно вдохнуть или выдохнуть в течение одного дыхательного цикла [2] .На нем изображены функции дыхательных центров, дыхательных мышц и механика легких и грудной стенки [3] .
Нормальное значение для взрослого человека составляет 10% от жизненной емкости легких (ЖЕЛ), приблизительно 300-500 мл (6-8 мл / кг) [3] ; но может увеличить VC до 50% во время упражнения [4]
- Резервный объем вдоха (IRV)
Это количество воздуха, которое можно принудительно вдохнуть после достижения нормального дыхательного объема. IRV обычно сохраняется в резерве, но используется во время глубокого дыхания.Нормальное значение для взрослых составляет 1900-3300 мл.
- Резервный объем выдоха (ERV)
Это объем воздуха, который можно принудительно выдохнуть после выдоха нормального дыхательного объема. Нормальное значение для взрослых составляет 700-1200 мл. ERV снижается при ожирении, асците или после операций на верхних отделах брюшной полости [3]
Это объем воздуха, остающийся в легких после максимального выдоха. Нормальное значение для взрослых составляет 1200 мл (20-25 мл / кг). Оно косвенно измеряется путем суммирования FRC и ERV и не может быть измерено спирометрией.
При обструктивных заболеваниях легких с признаками неполного опорожнения легких и захвата воздуха ПЖ может быть значительно высоким. ПЖ также может быть выражено в виде процента от общей емкости легких, и значения, превышающие 140%, значительно увеличивают риски баротравмы, пневмоторакса, инфекции и снижения венозного возврата из-за высокого внутригрудного давления, что отмечается у пациентов с высоким ПЖ, которым требуется хирургическое вмешательство. Таким образом, механическая вентиляция требует высокого давления в периоперационном периоде. [5]
Объем легких
Это максимальный объем воздуха, который можно вдохнуть после состояния покоя. Он рассчитывается как сумма резервного объема вдоха и дыхательного объема. IC = IRV + TV
Он рассчитывается как сумма резервного объема вдоха и дыхательного объема. IC = IRV + TV
Это максимальный объем воздуха, который могут вместить легкие, или сумма всех отсеков объема или объем воздуха в легких после максимального вдоха. Нормальное значение составляет около 6000 мл (4-6 л). TLC рассчитывается путем суммирования четырех основных объемов легких (TV, IRV, ERV, RV).
TLC может увеличиваться у пациентов с обструктивными дефектами, такими как эмфизема, и снижаться у пациентов с рестриктивными аномалиями, включая аномалии грудной стенки и кифосколиоз [6] .
Это общее количество выдыхаемого воздуха после максимального вдоха. Ценность составляет около 4800 мл, и она варьируется в зависимости от возраста и размера тела. Он рассчитывается путем суммирования дыхательного объема, резервного объема вдоха и резервного объема выдоха. ВК = TV + IRV + ERV.
VC указывает на способность глубоко дышать и кашлять, отражая силу мышц на вдохе и выдохе.Для эффективного кашля VC должна быть в 3 раза больше TV [7] . VC иногда снижается при обструктивных расстройствах и всегда при рестриктивных расстройствах [7]
- Функция Остаточная емкость (FRC)
Это количество воздуха, остающегося в легких в конце нормального выдоха. Он рассчитывается путем сложения остаточного объема и объема выдоха. Нормальное значение составляет около 1800 — 2200 мл. FRC = RV + ERV.
FRC не полагается на усилие и выделяет положение покоя, когда внутренняя и внешняя упругая отдача уравновешены.FRC снижается при рестриктивных расстройствах. Отношение FRC к TLC — это индекс гиперинфляции [8] . При ХОБЛ FRC составляет до 80% от TLC [3] .
Измерение объема легких
Измерение объема легкого имеют важное значение для правильного физиологического диагноза, однако, его роль в оценке степени тяжести заболевания, функциональной инвалидности, ход заболевания и ответ на лечение остается спорной. [9] Измерение можно выполнить с помощью спирометрии, см…, Плетизмография тела, вымывание азота и разведение гелия с последними тремя методами, используемыми для измерения статических объемов легких [6] .
[9] Измерение можно выполнить с помощью спирометрии, см…, Плетизмография тела, вымывание азота и разведение гелия с последними тремя методами, используемыми для измерения статических объемов легких [6] .
Плетизмография тела
Плетизмография происходит от греческого слова, означающего «увеличение». Плетизмография тела в первую очередь измеряет FRC с помощью закона Бойля. Это особенно подходит для пациентов, у которых есть воздушные пространства в легких, которые не сообщаются с бронхиальным деревом.
Человек удобно сидит в герметичном боксе (статические объемы легких могут быть получены путем измерения изменений давления в боксе постоянного объема или объема в боксе постоянного давления), в котором можно точно измерить изменения давления и объема.
Вымывание азотом
Этот метод основан на вымывании N2 из легких, когда пациент дышит 100% O2, используя свойства разбавления газов.
- Пациент дышит 100% кислородом, и весь азот в легких вымывается.
- Измеряется выдыхаемый объем и концентрация азота в этом объеме.
- Разница в объеме азота при исходной концентрации и конечной выдыхаемой концентрации позволяет рассчитать внутригрудной объем, обычно FRC.
Разведение гелия
Метод измерения объема легких основан на уравновешивании газа в легких с известным объемом газа, содержащего гелий. В этом методе испытуемого подключают к спирометру, наполненному 10% гелия в кислороде. После того, как испытуемый повторно вдохнет гелий-кислородную смесь и уравновесится со спирометром, концентрация гелия в легких станет такой же, как в спирометре. Исходя из принципа сохранения массы, мы можем записать, что: C1 × V1 = C2 (V1 + V2), где C1 равно начальной концентрации гелия в спирометре,
- V1 равняется начальному объему гелий-кислородной смеси в спирометре,
- C2 соответствует концентрации гелия после уравновешивания,
- V2 соответствует неизвестному объему в легких.

- V2 = V1 (C1-C2) / C2
- Если тест начинается в конце нормального дыхательного объема (конец выдоха), объем воздуха, остающийся в легких, представляет FRC.
- Если тест начинается в конце FVC, то тест измеряет RV.
- Точно так же, если тест начинается после максимального вдоха, тогда V2 будет равняться общей емкости легких.
Чтобы лучше понять методику оценки объема легких, посмотрите видео ниже.
Ресурсы
Европейский респираторный журнал http: // erj.ersjournals.com/content/26/3/511
https://www.ncbi.nlm.nih.gov/pmc/articles/PMC32298
Lutfi MF. Физиологические основы и клиническое значение измерения объема легких. Междисциплинарная респираторная медицина, 2017; 12: 3
Руппель ГЛ. Какова клиническая ценность объема легких? Респираторная помощь, 2012; 57 (1): 126–35.
Список литературы
- ↑ Maiolo C, Mohamed EI, Carbonelli MG Состав тела и дыхательная функция. Acta Diabetologica, 2003; 40 Дополнение 1 (1): S32-8 · DOI: 10.1007 / s00592-003-0023-0
- ↑ Guyton C, Hall, E. Контрольная книга по медицинской физиологии. Elsevier Inc. Филадельфия, Пенсильвания. 2006; с.475-477.
- ↑ 3,0 3,1 3,2 3,3 Hough, A. Физиотерапия в респираторной терапии; Доказательный подход к лечению респираторных и кардиологических заболеваний. 3 от ред. Соединенное Королевство: Nelson Thomes Ltd, 2001, стр.69.
- ↑ Люс Дж. М., Пирсон Д. Д., Тайлер М. Т. Интенсивная респираторная терапия, У. Б. Сондерс, Филадельфия, Пенсильвания.стр.21
- ↑ Wilde M, Nair S, Madden B. Тесты функции легких — обзор. Уход за тяжелобольными. 2007; 23 декабря (6): 173-7.
- ↑ 6,0 6,1 Рану Х., Уайлд М., Мэдден Б. Тест функции легких.
 Ольстерский медицинский журнал, 2011 г .; 80 (2): 84–90. PMC3229853
Ольстерский медицинский журнал, 2011 г .; 80 (2): 84–90. PMC3229853 - ↑ 7,0 7,1 Прайор Дж. А., Уэббер Б. А.. Ред. Физиотерапия при респираторных и сердечных проблемах. 2 ое издание . Черчилль Ливингстон, Лондон. 1998; p53-54
- ↑ Прайор Дж. А., Уэббер Б. А..Ред. Физиотерапия при респираторных и сердечных проблемах. 2 ое издание . Черчилль Ливингстон, Лондон. 1998; p52-63
- ↑ Pellegrino R, Viegi G, Enright P, et al. Стратегии интерпретации для тестирования функции легких. Eur Respir J 2005; (В прессе).
Дыхательная система — питание человека [УСТАРЕЛО]
Обычный человек не может выжить, не дыша более 3 минут, и даже если вы захотите задержать дыхание подольше, ваша вегетативная нервная система возьмет на себя управление.Это связано с тем, что клеткам необходимо поддерживать окислительный метаболизм для производства энергии, которая непрерывно восстанавливает аденозинтрифосфат (АТФ). Для окислительного фосфорилирования кислород используется в качестве реагента, а диоксид углерода выделяется в качестве побочного продукта. Вы можете быть удивлены, узнав, что, хотя кислород является критической потребностью клеток, на самом деле именно накопление углекислого газа в первую очередь стимулирует вашу потребность дышать. Углекислый газ выдыхается, а кислород вдыхается через дыхательную систему, которая включает в себя мышцы, перемещающие воздух в легкие и из легких, проходы, по которым движется воздух, и микроскопические поверхности газообмена, покрытые капиллярами.Сердечно-сосудистая система переносит газы из легких в ткани по всему телу и наоборот. На дыхательную систему могут влиять различные заболевания, такие как астма, эмфизема, хроническое обструктивное заболевание легких (ХОБЛ) и рак легких. Все эти условия влияют на процесс газообмена и приводят к затрудненному дыханию и другим затруднениям.
Основные органы дыхательной системы функционируют в первую очередь для обеспечения кислородом тканей тела для клеточного дыхания, удаления углекислого газа из отходов и поддержания кислотно-щелочного баланса. Части дыхательной системы также используются для выполнения не жизненно важных функций, таких как распознавание запахов, воспроизведение речи и напряжение, например, во время родов или кашля.
Части дыхательной системы также используются для выполнения не жизненно важных функций, таких как распознавание запахов, воспроизведение речи и напряжение, например, во время родов или кашля.
Рисунок 2.15 Основные респираторные структуры
Основные респираторные структуры простираются от носовой полости до диафрагмы. Функционально дыхательную систему можно разделить на проводящую зону и респираторную зону. В проводящую зону дыхательной системы входят органы и структуры, непосредственно не участвующие в газообмене (трахея и бронхи).Газообмен происходит в респираторной зоне.
Проводящая зона
Основными функциями проводящей зоны являются обеспечение маршрута для входящего и выходящего воздуха, удаление мусора и болезнетворных микроорганизмов из входящего воздуха, а также нагревание и увлажнение входящего воздуха. Некоторые структуры в проводящей зоне выполняют и другие функции. Например, эпителий носовых ходов важен для восприятия запахов, а бронхиальный эпителий, выстилающий легкие, может метаболизировать некоторые канцерогены, переносимые по воздуху.Зона проводимости включает нос и прилегающие к нему структуры, глотку, гортань, трахею и бронхи.
Дыхательная зона
В отличие от проводящей зоны, респираторная зона включает структуры, которые непосредственно участвуют в газообмене. Дыхательная зона начинается там, где терминальные бронхиолы соединяются с респираторной бронхиолой, самым маленьким типом бронхиолы (рис. 2.16 «Дыхательная зона»), которая затем ведет к альвеолярному протоку, открывающемуся в группу альвеол.
Рисунок 2.16 Дыхательная зона
Бронхиолы приводят к альвеолярным мешкам в респираторной зоне, где происходит газообмен.Альвеолы
Альвеолярный проток — это трубка, состоящая из гладких мышц и соединительной ткани, которая открывается в группу альвеол. Альвеола — это один из множества маленьких мешочков, похожих на виноград, которые прикрепляются к альвеолярным протокам.
Альвеолярный мешок — это группа из множества отдельных альвеол, которые отвечают за газообмен. Альвеола имеет диаметр примерно 200 мкм с эластичными стенками, которые позволяют альвеолам растягиваться во время всасывания воздуха, что значительно увеличивает площадь поверхности, доступную для газообмена.Альвеолы связаны со своими соседями альвеолярными порами, которые помогают поддерживать одинаковое давление воздуха в альвеолах и легких.
Рисунок 2.17 Расположение дыхательной системы
На рис. 2.17 показано расположение дыхательных структур в организме. Рисунок B — увеличенный вид дыхательных путей, альвеол (воздушных мешочков) и капилляров (крошечных кровеносных сосудов). Рисунок C представляет собой увеличенное изображение газообмена между капиллярами и альвеолами. CO2 — это углекислый газ, а O2 — кислород.
Главный орган дыхательной системы, каждое легкое содержит структуры как проводящей, так и дыхательной зон. Основная функция легких — осуществлять обмен кислорода и углекислого газа с воздухом из атмосферы. С этой целью легкие обмениваются дыхательными газами через очень большую площадь эпителиальной поверхности — около 70 квадратных метров — которая очень проницаема для газов.
Макроскопическая анатомия легких
Легкие — это парные органы пирамидальной формы, которые связаны с трахеей правым и левым бронхами; ниже легких находится диафрагма, плоская куполообразная мышца, расположенная у основания легких и грудной полости.
Рисунок 2.18 Основная анатомия легких
Каждое легкое состоит из более мелких частей, называемых долями. Эти доли отделяют друг от друга трещины. Правое легкое состоит из трех долей: верхней, средней и нижней. Левое легкое состоит из двух долей: верхней и нижней.
Кровоснабжение
Основная функция легких — осуществлять газообмен, для чего кровь течет через легкие ткани (легочное кровообращение).Это кровоснабжение содержит дезоксигенированную кровь и попадает в легкие, где эритроциты, также известные как красные кровяные тельца, забирают кислород для транспортировки к тканям по всему телу.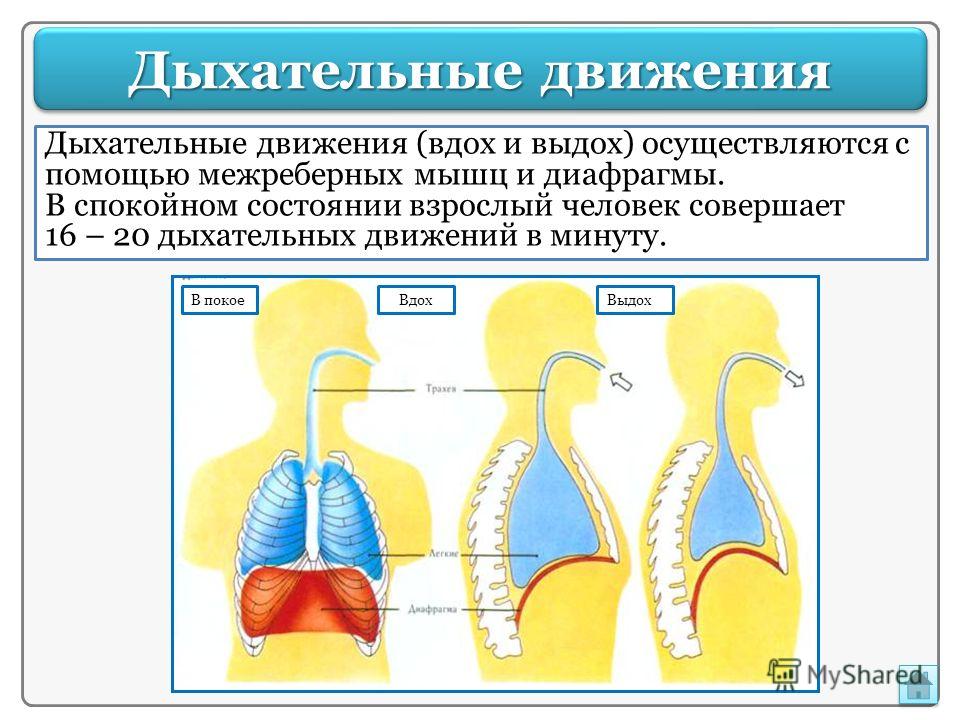 Легочная артерия переносит дезоксигенированную кровь в легкие. Легочная артерия разветвляется несколько раз по мере того, как она следует за бронхами, и каждая ветвь становится все меньше в диаметре вплоть до крошечных капилляров, где альвеолы выделяют углекислый газ из крови в легкие для выдоха и забирают кислород из вдыхаемого воздуха для насыщения крови кислородом. .Как только кровь насыщается кислородом, она вытекает из альвеол по множеству легочных вен, которые выходят из легких, доставляя кислород к остальному телу.
Легочная артерия переносит дезоксигенированную кровь в легкие. Легочная артерия разветвляется несколько раз по мере того, как она следует за бронхами, и каждая ветвь становится все меньше в диаметре вплоть до крошечных капилляров, где альвеолы выделяют углекислый газ из крови в легкие для выдоха и забирают кислород из вдыхаемого воздуха для насыщения крови кислородом. .Как только кровь насыщается кислородом, она вытекает из альвеол по множеству легочных вен, которые выходят из легких, доставляя кислород к остальному телу.
6 простых способов позаботиться о легких и вести более здоровый образ жизни
Если бы кто-то сказал вам слова «здоровый образ жизни» прямо сейчас, что бы вы подумали?
Большинство из нас, вероятно, сразу же задумается о своей диете и о том, как она влияет на наш вес, здоровье сердца или риск развития диабета. Мы также можем подумать о том, как упражнения делают нашу талию тонкой, а сердце — сильным и здоровым.Но как скоро вы подумаете о советах для здоровой дыхательной системы?
Никто не может отрицать, насколько на самом деле жизненно важна эта система органов. Дыхательная система, состоящая из наших дыхательных путей, легких и связанных с ними мышц и кровеносных сосудов, переносит кислород по всему нашему телу и делает возможным все, что мы делаем. Поэтому, когда что-то идет не так с нашей дыхательной системой, из-за этого страдает все наше тело.
К счастью, мы можем многое сделать для поддержания здоровья этой жизненно важной системы органов:
1.Добавьте зелени в свой дом. И не искусственная зелень — настоящие растения. Добавление растений в наши дома увеличивает кислород и качество воздуха в наших жилых помещениях благодаря естественной способности растений удалять из воздуха определенные токсины. Это особенно важно в зимние месяцы, когда мы проводим большую часть времени в помещении из-за погоды на улице.
2. Будьте в форме и оставайтесь активными. Да, упражнения полезны и для легких! Упражнения улучшают кровообращение и укрепляют наши мышцы — две важные вещи, которые необходимы здоровым легким для их работы.Вот почему упражнения помогают сделать их более эффективными.
Да, упражнения полезны и для легких! Упражнения улучшают кровообращение и укрепляют наши мышцы — две важные вещи, которые необходимы здоровым легким для их работы.Вот почему упражнения помогают сделать их более эффективными.
3. Ешьте хорошо. Здоровая диета так же хороша для ваших легких, как и для любой другой части вашего тела. Фактически, по данным Медицинского центра Университета Мэриленда, низкий уровень определенных питательных веществ был связан с рядом заболеваний легких. Употребление в пищу продуктов, богатых витаминами A, C и E, а также минералами цинком, калием, селеном и магнием, поможет сохранить здоровье ваших дыхательных путей в хорошем и хорошем состоянии.
4. Пейте много воды. Вы тоже слышали это раньше: пейте много воды, чтобы сохранить здоровье.Сохранение гидратации играет важную роль в здоровье ваших легких: питьевая вода помогает разжижать выделения слизи, которые естественным образом накапливаются в легких каждый день, что затем позволяет вам легче дышать.
5. Вымойте руки. Это звучит просто и глупо, но мытье рук (на самом деле мытье, а не только полоскание!) И соблюдение правил гигиены в целом очень полезны для ваших легких, особенно во время сезона гриппа. Это поможет предотвратить попадание в ваш организм микробов, вирусов и бактерий, которые могут серьезно повредить ваши легкие, в том числе вызывающих простуду, грипп и пневмонию.А чтобы эти вредные микробы не попали в вашу дыхательную систему, не забудьте продезинфицировать свои сотовые телефоны и телефонные гарнитуры!
6. Не курите и не употребляйте табачные изделия. Вы слышали это миллион раз раньше: курение, жевание табака и подобные продукты вредны для ваших легких или вашего здоровья в целом. Есть причина, по которой каждый медицинский работник или организация повторяет это снова и снова: отказ от привычки курить или отказ от нее — это самый эффективный способ сохранить вашу дыхательную систему сильной и здоровой.
Наш персонал Genesis Medical полностью понимает, насколько трудно может быть бросить курить или курить, если вы начали, — и поэтому мы здесь, чтобы помочь.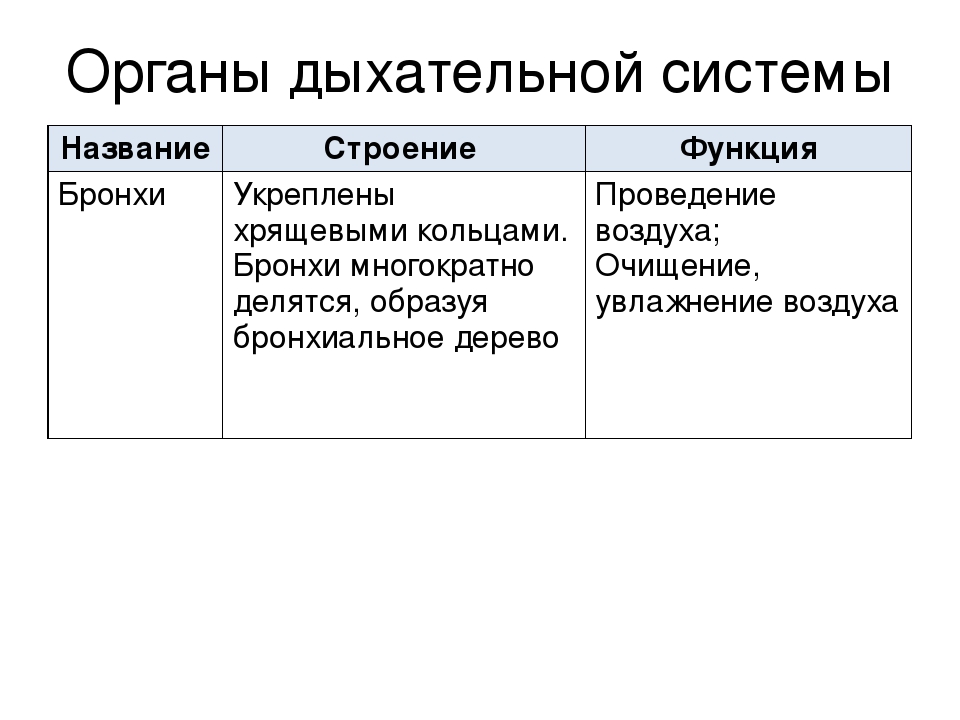 Вы всегда можете вместе с врачом разработать план, который поможет вам бросить курить. WedMD, CDC, Quit Solutions и многие другие веб-сайты также могут помочь вам советами, как избавиться от этой нездоровой привычки.
Вы всегда можете вместе с врачом разработать план, который поможет вам бросить курить. WedMD, CDC, Quit Solutions и многие другие веб-сайты также могут помочь вам советами, как избавиться от этой нездоровой привычки.
Даже если вы не курите, все равно важно заботиться о своих легких; проблемы с легкими могут затронуть кого угодно и являются одной из самых распространенных проблем со здоровьем в мире.Не стесняйтесь спрашивать наших врачей о конкретных режимах упражнений, добавках или других вещах, которые могут помочь сохранить ваши легкие сильными и здоровыми. И самое главное: если вы испытываете постоянный кашель, одышку, усталость или другие проблемы, связанные с легкими и дыханием, мы рекомендуем вам позвонить в наши офисы, чтобы мы могли взглянуть на вас и убедиться, что ничего серьезного не происходит. Когда дело доходит до наших легких, забота о себе и рассмотрение потенциальной проблемы раньше, чем позже, — это всегда лучшее, что вы можете сделать!
* Изображение предоставлено Pixabay.org
AskNature — Биологическая стратегия — Дыхательная система способствует эффективному газообмену
Хранение газов
В живых системах иногда хранятся газы, такие как кислород, для максимального увеличения дыхания или для множества других целей. Газы часто трудно хранить, потому что они рассеиваются и могут легко улетучиться. Следовательно, большая часть хранения газа в живых системах может быть только временным. Некоторые примеры — плавательные пузыри рыб, используемые для контроля плавучести, и дыхательные мешки у птиц, которые помогают им максимально увеличить доступ к насыщенному кислородом воздуху.
Распространение газов
К газам, имеющим особое значение для живых систем, относятся кислород, углекислый газ и азот. Кислород и углекислый газ участвуют в дыхании, поэтому эффективное и действенное распределение этих газов важно для выживания живой системы. Однако газы трудно удерживать, потому что они легко рассеиваются. Чтобы приспособиться к этому, живые системы имеют стратегии удержания газов и использования свойств газов в своих интересах. Например, луговые собачки и термиты, строящие насыпи, строят системы туннелей и насыпей, которые используют ветер для вентиляции своих подземных домов.
Чтобы приспособиться к этому, живые системы имеют стратегии удержания газов и использования свойств газов в своих интересах. Например, луговые собачки и термиты, строящие насыпи, строят системы туннелей и насыпей, которые используют ветер для вентиляции своих подземных домов.
Expel Gases
Наиболее известные формы выделения газов — это дыхание, когда многие живые системы выделяют углекислый газ, а растения выделяют кислород в качестве конечного продукта фотосинтеза растений. Поскольку газы не могут эффективно перемещаться путем толкания, для их вытеснения требуется сила другого рода. Для создания этой силы требуется энергия, даже на клеточном уровне, поэтому живые системы должны иметь эффективные стратегии, оправдывающие затраты энергии или использовать внешнюю силу.Обычно это влечет за собой стратегии, которые создают давление или используют другие силы для вытеснения газов. Например, человек выдыхает около 15% отработанного воздуха за один вдох. Напротив, когда кит всплывает на поверхность, он выдыхает 90% отработанного воздуха всего за один носик.
Оптимизация формы / материалов
Ресурсы ограничены, и простое их удержание требует ресурсов, особенно энергии. Живые системы должны постоянно уравновешивать ценность полученных ресурсов с затратами на затраченные ресурсы; невыполнение этого может привести к смерти или предотвратить размножение.Таким образом, живые системы оптимизируют, а не максимизируют использование ресурсов. Оптимизация формы в конечном итоге оптимизирует материалы и энергию. Пример такой оптимизации можно увидеть в форме тела дельфина. Он обтекаемый, чтобы уменьшить сопротивление в воде за счет оптимального соотношения длины к диаметру, а также плоские элементы на его поверхности, уменьшающие турбулентность.
Лаборатория 7: Дыхательные системы — Биология LibreTexts
Цель:
- Чтобы понять микроскопическую и грубую анатомию дыхательных путей
- Для наблюдения и измерения механики дыхания, дыхательных объемов и контроля дыхания
- Наблюдать и понимать роль буферов в поддержании баланса pH в организме
Введение:
Дыхание — это непроизвольное событие. Люди, когда они не напрягаются, дышат в среднем примерно 15 раз в минуту. Основная функция дыхательной системы — доставлять кислород к клеткам тканей тела и удалять углекислый газ, продукт жизнедеятельности клеток. Кислород (O 2 ) диффундирует в клетки, где он используется для метаболических реакций, которые производят АТФ, высокоэнергетическое соединение. В то же время в этих реакциях в качестве побочного продукта выделяется диоксид углерода (CO 2 ). CO 2 токсичен в больших количествах и должен быть удален.CO 2 диффундирует из клеток, попадает в кровоток, возвращается в легкие и выходит из организма во время выдоха.
Люди, когда они не напрягаются, дышат в среднем примерно 15 раз в минуту. Основная функция дыхательной системы — доставлять кислород к клеткам тканей тела и удалять углекислый газ, продукт жизнедеятельности клеток. Кислород (O 2 ) диффундирует в клетки, где он используется для метаболических реакций, которые производят АТФ, высокоэнергетическое соединение. В то же время в этих реакциях в качестве побочного продукта выделяется диоксид углерода (CO 2 ). CO 2 токсичен в больших количествах и должен быть удален.CO 2 диффундирует из клеток, попадает в кровоток, возвращается в легкие и выходит из организма во время выдоха.
Основными структурами дыхательной системы человека являются полость носа, трахея и легкие.
Упражнение 1: Механизм дыхания (модель баллона и колокольчика)
Процедура:
- Опустите резиновый лист. Что происходит с воздушными шарами? ___________________. Это представляет собой нисходящее движение человека _________________, в результате чего грудная полость становится ______________________________ (больше / меньше).Это, в свою очередь, заставляет человека ______________________________ расширяться и наполняться воздухом.
- Освободите резиновый лист. Что происходит с воздушными шарами? ________________. Это представляет собой расслабленное ___________________ (вдох / выдох), когда грудная клетка становится меньше и легкие сдуваются. Обратите внимание, что это пассивный процесс.
- Какие органы представляют воздушные шары? _________________________________
Упражнение 2: Измерения дыхания
Во время вдоха объем увеличивается в результате сжатия диафрагмы, а давление уменьшается (согласно закону Бойля).Это снижение давления в грудной полости по сравнению с окружающей средой делает полость меньше атмосферы. Из-за этого падения давления воздух устремляется в дыхательные пути. Для увеличения объема легких грудная стенка расширяется. Грудная стенка расширяется и удаляется от легких. Легкие эластичные; поэтому, когда воздух заполняет легкие, упругая отдача в тканях легких оказывает давление обратно во внутреннюю часть легких. Эти внешние и внутренние силы соревнуются в надувании и сдутии легкого при каждом вдохе.На выдохе легкие отскакивают, вытесняя воздух из легких, а межреберные мышцы расслабляются, возвращая грудную стенку в исходное положение. Диафрагма также расслабляется и перемещается выше в грудную полость. Это увеличивает давление в грудной полости по сравнению с окружающей средой, и воздух устремляется из легких. Выход воздуха из легких — пассивное явление. Ни одна мускулатура не сокращается, чтобы выпустить воздух.
Грудная стенка расширяется и удаляется от легких. Легкие эластичные; поэтому, когда воздух заполняет легкие, упругая отдача в тканях легких оказывает давление обратно во внутреннюю часть легких. Эти внешние и внутренние силы соревнуются в надувании и сдутии легкого при каждом вдохе.На выдохе легкие отскакивают, вытесняя воздух из легких, а межреберные мышцы расслабляются, возвращая грудную стенку в исходное положение. Диафрагма также расслабляется и перемещается выше в грудную полость. Это увеличивает давление в грудной полости по сравнению с окружающей средой, и воздух устремляется из легких. Выход воздуха из легких — пассивное явление. Ни одна мускулатура не сокращается, чтобы выпустить воздух.
Положите одну руку на грудь и сделайте три глубоких вдоха, за которыми следуют три форсированных выдоха.Опишите свое наблюдение во время каждого вдоха и выдоха.
______________________________________________________________________________________________________________________________________________
______________________________________________________________________________________________________________________________________________
______________________________________________________________________________________________________________________________________________
______________________________________________________________________________________________________________________________________________
Повторите шаг 1, положив руки на живот.Теперь попробуйте вдыхать и выдыхать без движения грудной клетки. Опишите свое наблюдение во время каждого вдоха и выдоха.
______________________________________________________________________________________________________________________________________________
______________________________________________________________________________________________________________________________________________
______________________________________________________________________________________________________________________________________________
______________________________________________________________________________________________________________________________________________
Упражнение 3: Измерение дыхания во время отдыха и активного режима
Число вдохов в минуту — это частота дыхания. В среднем, в условиях отсутствия нагрузки частота дыхания человека составляет 12–15 вдохов в минуту. Частота дыхания влияет на альвеолярную вентиляцию или количество воздуха, входящего и выходящего из альвеол. Альвеолярная вентиляция предотвращает накопление углекислого газа в альвеолах. Когда человек сознательно задерживает дыхание в течение длительного периода времени, уровень CO 2 повышается, что вызывает снижение pH крови. Это стимулирует дыхательный центр, и возникает рефлекторное дыхание.По мере удаления CO 2 реакция идет влево, тем самым удаляя ионы водорода и образуя больше CO 2 для высвобождения из организма.
В среднем, в условиях отсутствия нагрузки частота дыхания человека составляет 12–15 вдохов в минуту. Частота дыхания влияет на альвеолярную вентиляцию или количество воздуха, входящего и выходящего из альвеол. Альвеолярная вентиляция предотвращает накопление углекислого газа в альвеолах. Когда человек сознательно задерживает дыхание в течение длительного периода времени, уровень CO 2 повышается, что вызывает снижение pH крови. Это стимулирует дыхательный центр, и возникает рефлекторное дыхание.По мере удаления CO 2 реакция идет влево, тем самым удаляя ионы водорода и образуя больше CO 2 для высвобождения из организма.
Процедура:
Цель следующих упражнений — изучить некоторые факторы, влияющие на частоту и глубину дыхания.
предупреждение
Не выполняйте следующие действия, если у вас есть проблемы со здоровьем с легкими или сердцем. Все испытуемые должны немедленно остановиться, если почувствовали слабость.
- Время, на сколько можно задерживать дыхание после тихого вдохновения. _____________ сек.
- Определите, как долго вы можете задерживать дыхание после глубокого вдоха (вдохните как можно глубже, затем задержите дыхание). _______________ сек
- Время, на сколько вы можете задерживать дыхание после спокойного выдоха. ____________ сек
- Дышите глубоко и энергично со скоростью примерно 1 вдох / 3 секунды, 20 раз (гипервентиляция). Время, на сколько можно задерживать дыхание.______________ сек
- Беги по коридору и обратно или спустись на первый этаж и быстро возвращайся. Затем немедленно задержите дыхание как можно дольше. Запишите время. ____________ сек.
Во время какой процедуры вы могли задерживать дыхание дольше всего? __________________
Упражнение 4: Измерение объема и емкости легких
Размер легких человека определяется генетикой, полом и ростом. При максимальной емкости среднее легкое может вмещать почти шесть литров воздуха, но легкие обычно не работают на максимальной емкости.Воздух в легких измеряется объемом и вместимостью. Объем измеряет количество воздуха для одной функции (например, вдоха или выдоха). Емкость — это любые два или более объемов (например, сколько можно вдохнуть после окончания максимального выдоха).
При максимальной емкости среднее легкое может вмещать почти шесть литров воздуха, но легкие обычно не работают на максимальной емкости.Воздух в легких измеряется объемом и вместимостью. Объем измеряет количество воздуха для одной функции (например, вдоха или выдоха). Емкость — это любые два или более объемов (например, сколько можно вдохнуть после окончания максимального выдоха).
| Объем и емкость легких (средний взрослый мужчина) | |||
| Объем / емкость | Определение | Объем (литры) | Уравнения |
| Дыхательный объем (TV) | Количество вдыхаемого воздуха при нормальном дыхании | 0.5 | – |
| Резервный объем выдоха (ERV) | Количество воздуха, которое можно выдохнуть после обычного вдоха | 1,2 | – |
| Резервный объем вдоха (IRV) | Количество воздуха, которое можно вдохнуть после обычного вдоха | 3,1 | – |
| Остаточный объем (RV) | Воздух остался в легких после форсированного выдоха | 1.2 | – |
| Жизненная емкость (VC) | Максимальное количество воздуха, которое может быть перемещено в легкие или из легких за один дыхательный цикл. | 4,8 | ERV + TV + IRV |
| Объем вдоха (IC) | Объем воздуха, который можно вдохнуть помимо обычного выдоха | 3,6 | ТВ + IRV |
| Функциональная остаточная емкость (FRC) | Объем воздуха, оставшийся после нормального выдоха | 2. 4 4 | ERV + RV |
| Общая емкость легких (TLC) | Общий объем воздуха в легких после максимального вдоха | 6,0 | RV + ERV + TV + IRV |
| Объем форсированного выдоха (ОФВ1) | Сколько воздуха может быть вытеснено из легких за определенный период времени (обычно 1 секунду) | ~ от 4,1 до 5,5 | – |
Материалы:
На группу (2):
- Зажим для носа (опция)
- Спирометр простой
- Одноразовый мундштук
Процедура:
1.Измерьте дыхательный объем (TV)
- Наденьте одноразовый мундштук на шток спирометра.
- У нас есть спирометры разных стилей. Если на спирометре есть отметки со всех сторон, установите шкалу на ноль. Если на спирометре есть зазор между 0 и 1000, установите шкалу на 1000.
- Зажмите нос так, чтобы весь выдыхаемый из легких воздух попал в спирометр. Сядьте и немного подышите спокойно. Выдохните в спирометр. Не вытесняйте воздух из легких. Подсчитайте количество делений, перемещенных циферблатом, и умножьте на 100. Запишите это значение ниже. Повторите еще два раза.
Опытная 1__________________ мл. Опыт 2 _________________ мл. Опыт 3 _________________ мл.
- Среднее значение ваших мерок:
ТВ: _________________мл.
2. Минутный дыхательный объем (MRV) представляет собой объем воздуха, входящего и выходящего из легких за 1 минуту при нормальном и спокойном дыхании.
- Определите свою нормальную частоту дыхания (ЧД) в течение 1 минуты, подсчитав количество вдохов (помните, что вдох — это вдох + выдох).
ЧД: _______________ (нормальная ЧД = ~ 12 вдохов в минуту)
- Чтобы определить MRV, умножьте RR на TV.

MRV = ____________________ мл. в минуту
3. Измерьте резервный объем выдоха (ERV)
- После трех нормальных вдохов, заканчивающихся выдохом, зажмите нос и с силой вытолкните весь воздух, оставшийся в легких, в спирометр.Подсчитайте количество делений, перемещенных циферблатом, и умножьте на 100. Запишите это значение ниже. Повторите еще два раза.
Опытная 1__________________ мл. Опыт 2 _________________ мл. Опыт 3 _________________ мл.
ERV: __________________ мл.
4. Измерьте жизненную емкость легких (VC)
После трех глубоких вдохов сделайте последний глубокий вдох. Затем зажмите нос и выдохните в спирометр как можно больше воздуха.Примечание. Лучше всего работает медленное, равномерное и принудительное истечение срока. Повторите еще два раза. Подсчитайте количество делений, перемещенных циферблатом, и умножьте на 100. Запишите это значение ниже.
Опытная 1__________________ мл. Опыт 2 _________________ мл. Опыт 3 _________________ мл.
VC: __________________ мл.
5. Объем вдоха (IC) можно рассчитать по следующей формуле:
IC = VC — ERV = ____________________ мл.
6.Резервный объем вдоха (IRV) можно рассчитать по следующей формуле:
IRV = IC — TV = ____________________ мл.
7. Остаточный объем (RV) можно рассчитать по следующей формуле:
RV = VC x фактор возраста = _______________________ мл.
Возрастные факторы: возраст 16-34 = 0,25; возраст от 35 до 49 лет = 0,31; возраст 50-69 = 0,45
8. Общую емкость легких (TLC) можно рассчитать по следующей формуле:
TLC = TV + IRV + ERV + RV = _____________________ мл.
| | Мужской | Женский | ||
| Ваши данные | Среднее значение | Ваши данные | Среднее значение | |
| Дыхательный объем (TV) | 500 | 375 | ||
| Резервный объем вдоха (IRV) | 3000 | 2250 | ||
| Резервный объем выдоха (ERV) | 1000 | 750 | ||
| Остаточный объем (RV) | 1200 | 900 | ||
| Общая емкость легких (VC + RV) | 5700 | 4275 | ||
Изображение воздушного шара и колокола с https: // commons.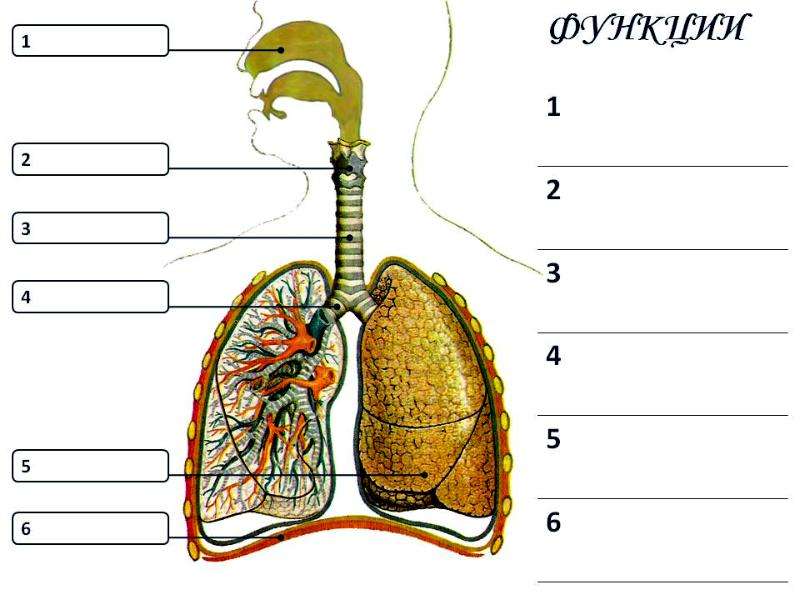 wikimedia.org/wiki/F…_jar_lungs.png. Все остальные материалы предоставлены Университетом Райса и находятся под лицензией Creative Commons Attribution-NonCommercialShareAlike 4.0 International License
wikimedia.org/wiki/F…_jar_lungs.png. Все остальные материалы предоставлены Университетом Райса и находятся под лицензией Creative Commons Attribution-NonCommercialShareAlike 4.0 International License
Оценка значимости респираторного терапевта: где доказательства? Сосредоточьтесь на опыте больницы Barnes-Jewish Hospital
Abstract
В настоящее время более 20 миллионов человек в Соединенных Штатах страдают астмой, и примерно у 15 миллионов взрослых диагностирована ХОБЛ, и примерно столько же людей еще не диагностировано с этим заболеванием. .Более того, общее бремя респираторных заболеваний все еще увеличивается, отчасти из-за факторов окружающей среды, таких как загрязнение воздуха. В то же время количество пациентов, нуждающихся в госпитализации, а также количество людей, поступивших в отделения интенсивной терапии из отделений неотложной помощи, за последнее десятилетие росли. Из-за дороговизны системы здравоохранения бремя респираторных заболеваний, госпитализаций и госпитализаций также ложится на общество; это оплачивается налоговыми долларами, более высокими ставками медицинского страхования и снижением производительности.Респираторные терапевты (РТ) имеют уникальную возможность влиять на оказание медицинской помощи в ряде условий, включая пациентов с острыми заболеваниями и пациентов с хроническими заболеваниями в амбулаторных условиях. Клинические исследования продемонстрировали ценность ЛТ в конкретных областях, включая выполнение медицинских процедур, разработку и внедрение протоколов, направленных на отлучение пациентов от ИВЛ и обеспечение защитной вентиляции легких, оптимальное проведение стационарного лечения респираторных заболеваний, применение программ лечения ХОБЛ и в составе групп быстрого реагирования.Однако из-за растущего контроля за расходами на здравоохранение и ограниченных ресурсов растет потребность в документировании влияния поставщиков медицинских услуг на клинические исходы. Как профессия, RT должны продолжать описывать влияние, которое они оказывают на результаты лечения пациентов, и ценность, которую они привносят в нашу систему здравоохранения.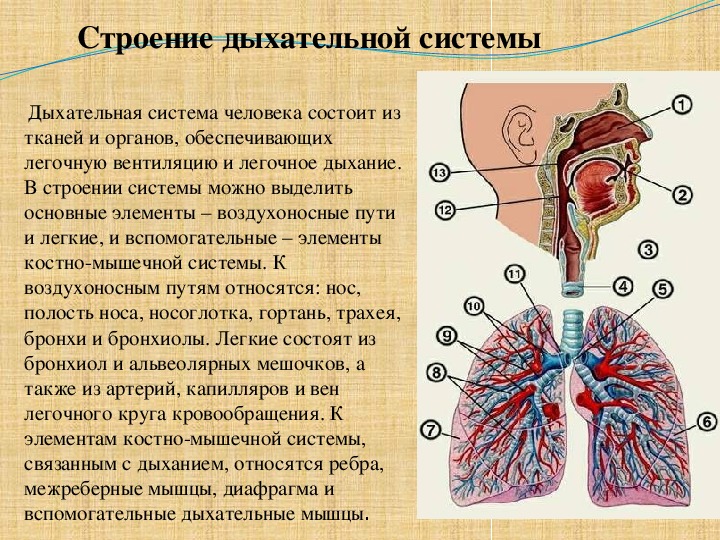 Содействие таким исследованиям результатов расследований, наряду с расширением профессиональных аспектов в области респираторной помощи, гарантирует, что ценность RT не останется недооцененной.
Содействие таким исследованиям результатов расследований, наряду с расширением профессиональных аспектов в области респираторной помощи, гарантирует, что ценность RT не останется недооцененной.
Введение
Оказание медицинской помощи становится все более специализированным и сложным по мере того, как улучшается понимание базовой патофизиологии болезненных процессов и ускоряется разработка новых терапевтических вмешательств. Эта парадигма, безусловно, верна в отношении респираторных заболеваний и ухода за тяжелобольными пациентами, в которых респираторные терапевты (РТ) играют ключевую роль с точки зрения оказания медицинской помощи. По оценкам Национального института сердца, легких и крови (NHLBI) при Национальном институте здравоохранения, заболевания легких, за исключением рака легких, стали причиной примерно 235 000 смертей в 2010 году, а в 2010 году почти каждая шестая смерть детей в возрасте до 1 года была связана с заболеванию легких. 1 Кроме того, по оценке NHLBI, экономические издержки от астмы, ХОБЛ и пневмонии в 2009 году составили 106 миллиардов долларов. 1 Аналогичным образом, оценки Евростата Европейского союза показали, что в 2013 году в Европейском союзе было зарегистрировано> 401 000 смертей. в результате заболеваний дыхательной системы, что составляет 8,0% всех смертей. 2 Эти цифры подчеркивают важность респираторных расстройств и критических заболеваний как основы для поддержки современной респираторной помощи как госпитализированным, так и амбулаторным пациентам.
В 2000 году доктор медицинских наук Джеймс К. Столлер представил 27-ю научную мемориальную лекцию Дональда Ф. Игана на Конгрессе Американской ассоциации респираторной помощи, в котором был дан систематический обзор общей эффективности ЛТ при оказании респираторной помощи в отделениях интенсивной терапии у взрослых, не страдающих респираторными заболеваниями. В отделениях интенсивной терапии и в амбулаторных условиях. 3 Он пришел к выводу, что «Несмотря на значительный объем доступных доказательств, подтверждающих эффективность RT в оказании помощи, необходимы дополнительные тщательно разработанные исследования для изучения эффективности RT в новых ролях (например, гериатрическая помощь, педиатрическая помощь) в новых местах.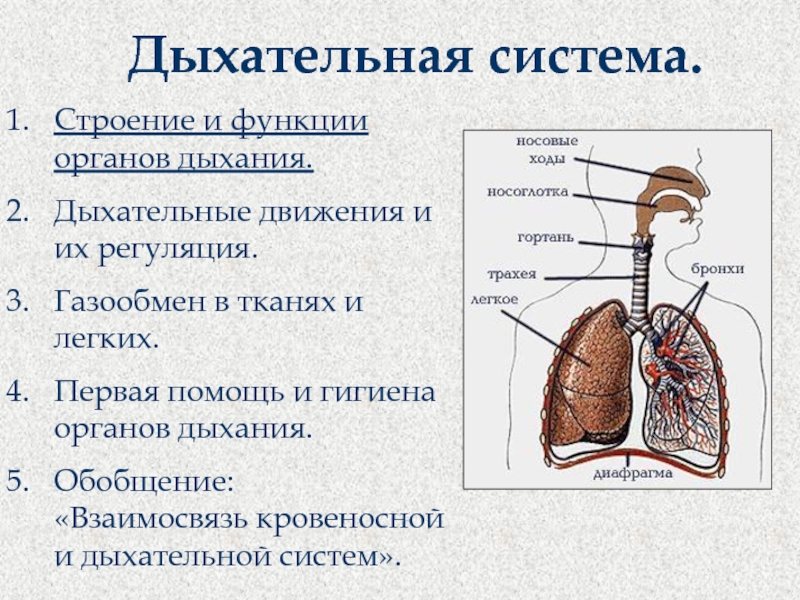 (например, учреждения расширенного медицинского обслуживания) и обеспечить обобщение имеющихся результатов для широкого спектра медицинских учреждений (например, академических и общественных учреждений).Наконец, сообщество респираторной терапии должно продолжать развивать и поддерживать исследовательский опыт, чтобы гарантировать продолжение расследования ». 3 В этом году на лекции памяти Фила Киттреджа будет предпринята попытка обновить обзор доктора Столлера и предоставить конкретные примеры из Еврейской больницы Барнс, подчеркивающие доказательства, подтверждающие ценность RT, и подчеркивающие необходимость дополнительных исследований в этой области.
(например, учреждения расширенного медицинского обслуживания) и обеспечить обобщение имеющихся результатов для широкого спектра медицинских учреждений (например, академических и общественных учреждений).Наконец, сообщество респираторной терапии должно продолжать развивать и поддерживать исследовательский опыт, чтобы гарантировать продолжение расследования ». 3 В этом году на лекции памяти Фила Киттреджа будет предпринята попытка обновить обзор доктора Столлера и предоставить конкретные примеры из Еврейской больницы Барнс, подчеркивающие доказательства, подтверждающие ценность RT, и подчеркивающие необходимость дополнительных исследований в этой области.
Procedural Skills
Интубация трахеи — это обычная процедура, выполняемая у пациентов, у которых развивается острая дыхательная недостаточность, и может выполняться рядом медицинских специалистов, включая врачей, медсестер и терапевтов.Ряд исследований подтверждают безопасность ЛТ, выполняющих интубацию трахеи в экстренной ситуации или для плановых процедур, при этом показатели успешности ЛТ, выполняющих интубацию трахеи, сопоставимы с показателями врачей. 4–7 Оптимальный способ обеспечить профессиональную подготовку ЛТ по интубации трахеи неясен, но он стал предметом недавнего исследования, опубликованного Эндрю Миллером в Respiratory Care. 8 Он обнаружил, что наиболее распространенные методы обучения, используемые для обучения RT при интубации трахеи, включали имитационное обучение (86%), интубацию под наблюдением (84%) и обучение в классе (65%).Аудиторные занятия длились в среднем 4,3 часа с широким диапазоном (1–16 часов). Большинству RT (91%) требовалось выполнить 10 или меньше контролируемых интубаций, прежде чем они получили сертификат на компетентность в этой процедуре. Повторная аттестация навыков проходила автоматически, если минимальное количество интубаций трахеи выполнялось ежегодно в 78% центров, а 11% требовали письменного теста или аудиторного обучения ежегодно. В качестве основного барьера для RT без интубации указывалось отсутствие необходимости. Последний вывод важен и может объяснить наблюдение, что проведение ЛТ при интубации трахеи обычно происходит в небольших больницах, когда нет врачей, или в полевых условиях.Тем не менее, в литературе говорится, что RT могут эффективно выполнять эту процедуру при надлежащей подготовке.
В качестве основного барьера для RT без интубации указывалось отсутствие необходимости. Последний вывод важен и может объяснить наблюдение, что проведение ЛТ при интубации трахеи обычно происходит в небольших больницах, когда нет врачей, или в полевых условиях.Тем не менее, в литературе говорится, что RT могут эффективно выполнять эту процедуру при надлежащей подготовке.
Подобно интубации трахеи, волоконно-оптическая бронхоскопия — это обычная процедура, выполняемая у пациентов с респираторными заболеваниями. В больнице Barnes-Jewish Hospital опытные терапевты сыграли важную роль в бронхоскопии, а также в интервенционной легочной службе. RT оказывают важную помощь врачам, выполняющим бронхоскопию, с точки зрения обеспечения местной седации, защиты и поддержания дыхательных путей пациента, помощи в проведении эндобронхиальной и трансбронхиальной биопсии с помощью щипцов, а также обучения стажеров и начинающих бронхоскопистов анатомии дыхательных путей и правильной технике проведения проведение фибробронхоскопии.Coppolo et al., , 9, , проанализировали роль бригад врачей-терапевтов в проведении бронхоскопических процедур и продемонстрировали, что лучевые терапевты могут оказывать высококачественную, недорогую и безопасную бронхоскопическую помощь легочным специалистам, включая выполнение биопсии.
В дополнение к волоконно-оптической бронхоскопии, ЛТ более регулярно призываются для проведения бронхоальвеолярного лаважа (БАЛ) с использованием различных телескопических трубок, устанавливаемых вслепую. В больнице Barnes-Jewish Hospital мы продемонстрировали безопасность процедуры мини-БАЛ для оценки подозрений на вентилятор-ассоциированную пневмонию, выполняемую терапевтами. 10 При сравнении мини-БАЛ, выполненного ЛТ, с направленным врачом развертыванием защищенной кисти для образцов с помощью фибробронхоскопа, не было изменений в насыщении артериальной крови кислородом или частоте сердечных сокращений, которые произошли после мини-БАЛ. Более того, было хорошее диагностическое согласие для количественных культур, полученных с помощью защищенной кисти для образцов и мини-БАЛ (статистика каппа, 0,63; соответствие, 83,3%). RT, выполняющие мини-БАЛ, могут предоставить респираторные культуры от интубированных пациентов до смены или начала приема антибиотиков, что позволяет собрать образцы из нижних дыхательных путей, которые с большей вероятностью продемонстрируют присутствие патогенных бактерий. 11
Более того, было хорошее диагностическое согласие для количественных культур, полученных с помощью защищенной кисти для образцов и мини-БАЛ (статистика каппа, 0,63; соответствие, 83,3%). RT, выполняющие мини-БАЛ, могут предоставить респираторные культуры от интубированных пациентов до смены или начала приема антибиотиков, что позволяет собрать образцы из нижних дыхательных путей, которые с большей вероятностью продемонстрируют присутствие патогенных бактерий. 11
В совокупности эти результаты позволяют предположить, что существует ряд процедур, которые в настоящее время выполняются другими поставщиками медицинских услуг, которые могут быть выполнены RT. Дальнейшие исследования, демонстрирующие безопасность ЛТ, выполняющих определенные типы процедур (например, фибробронхоскопия для удаления поврежденных выделений, прикроватная ультрасонография для оценки наличия плевральных выпотов и консолидации), наряду с потенциальными последствиями для экономии средств, необходимы для продвижения этого поле.
Разработка и оптимизация протокола / рекомендаций
Механическая вентиляция при отлучении от груди
Механическая вентиляция легких — одна из наиболее распространенных форм медикаментозной терапии, проводимой в отделениях интенсивной терапии. Отлучение пациентов от ИВЛ было названо частью «хлеба с маслом» респираторной практики, предоставляемой врачами, терапевтами и медсестрами, работающими в отделениях интенсивной терапии, отделениях постанестезиологического восстановления, отделениях промежуточной помощи и других специализированных больничных учреждениях. 12 Однако процедурная методология или прецедент для отлучения пациентов от ИВЛ или освобождения их от ИВЛ исторически заключались в отлучении от груди под руководством врача. Несмотря на общее мнение о том, что представляет собой отлучение от груди, продолжаются споры о том, как этого лучше всего достичь. 13 Большинство ранее проведенных рандомизированных контролируемых исследований было сосредоточено на определении наилучшей техники отмены ИВЛ для отлучения пациентов от ИВЛ. 14,15 Однако более центральный вопрос в отношении оптимизации процесса отлучения — это то, как мы можем наилучшим образом идентифицировать пациентов, которые готовы к освобождению от ИВЛ, в кратчайшие сроки.
14,15 Однако более центральный вопрос в отношении оптимизации процесса отлучения — это то, как мы можем наилучшим образом идентифицировать пациентов, которые готовы к освобождению от ИВЛ, в кратчайшие сроки.
В больнице Barnes-Jewish Hospital мы провели рандомизированное контролируемое исследование, в котором сравнивали практику отлучения от ИВЛ по протоколу, проводимого медсестрами и терапевтами, с традиционным отлучением от груди под руководством врача. 16 Мы включили в исследование 357 пациентов, основным результатом которых была продолжительность ИВЛ от интубации трахеи до прекращения ИВЛ. Средняя продолжительность ИВЛ составила 35 часов для группы, управляемой протоколом (первый квартиль, 15 часов; третий квартиль, 114 часов), по сравнению с 44 часами для группы, управляемой врачом (первый квартиль, 21 час; третий квартиль, 209 часов). ).Анализ Каплана-Мейера показал, что субъекты, рандомизированные для отлучения по протоколу, имели значительно более короткую продолжительность искусственной вентиляции легких по сравнению с субъектами, рандомизированными для отлучения от груди по указанию врача (хи-квадрат = 3,62, P = 0,057, лог-ранговый тест; chi- квадрат = 5,12, P = 0,02, критерий Вилкоксона). Регрессионный анализ пропорциональных рисков Кокса с поправкой на другие ковариаты показал, что уровень успешного отлучения был значительно выше у субъектов, получавших отлучение по протоколу, по сравнению с субъектами, получающими отлучение по указанию врача (отношение рисков 1.31, 95% ДИ 1,15–1,50, P = 0,039). Показатели госпитальной смертности для 2 групп лечения были одинаковыми (22,3% для предписаний протокола против 23,6% для предписаний врача, P = 0,78). Экономия больничных расходов для субъектов в группе, управляемой протоколом, составила 42 960 долларов по сравнению с больничными расходами для субъектов в группе, управляемой врачом. Отлучение от ИВЛ в соответствии с протоколом, проводимое медсестрами и терапевтами, было безопасным и приводило к экстубации быстрее, чем отлучение от груди по указанию врача.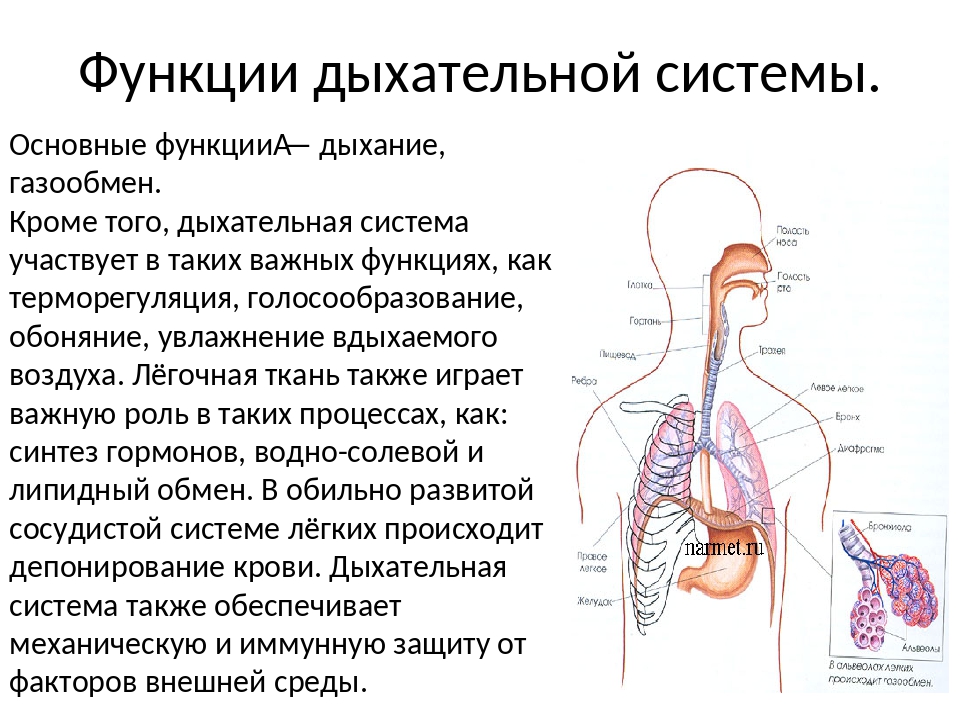 Более того, исходя из этого опыта, все больницы в системе BJC HealthCare (12 больниц и реабилитационный центр) требуют, чтобы протоколированное отлучение от ИВЛ происходило во всех отделениях, обслуживающих пациентов с дыхательной недостаточностью.
Более того, исходя из этого опыта, все больницы в системе BJC HealthCare (12 больниц и реабилитационный центр) требуют, чтобы протоколированное отлучение от ИВЛ происходило во всех отделениях, обслуживающих пациентов с дыхательной недостаточностью.
Консенсусная конференция подтвердила, что отлучение по протоколу, проводимое терапевтами или медсестрами, может быть успешным методом своевременного отлучения от ИВЛ. 17 Для пациентов, прошедших испытание самопроизвольного дыхания (SBT), решение о экстубации должно все же основываться на клинической оценке и объективных данных, чтобы свести к минимуму риск ненужных повторных интубаций и самоэкстубаций.Кроме того, протоколы, используемые для отлучения от груди, должны представлять не жесткие правила, а, скорее, руководство по уходу за пациентом. Более того, эти протоколы должны развиваться с течением времени по мере увеличения клинического и институционального опыта их использования и появления новых исследований. Наиболее полезные протоколы направлены на безопасное и эффективное освобождение пациентов от ИВЛ, уменьшая ненужные или вредные варианты подхода. Учитывая тесное взаимодействие ЛТ с пациентами, находящимися на ИВЛ, они находятся в идеальном положении, чтобы помочь разработать и облегчить успешное внедрение протоколов отлучения.
Совсем недавно Центры по контролю и профилактике заболеваний (CDC) представили определения событий, связанных с вентилятором, в январе 2013 года. 18 На сегодняшний день мало что известно о предотвращении событий, связанных с вентилятором, и о том, влияет ли предотвращение событий, связанных с вентилятором. другие важные клинические исходы, такие как больничная летальность и продолжительность пребывания в стационаре. Однако исследователи, поддерживаемые CDC, предположили, что ежедневные протоколированные испытания спонтанного пробуждения и SBT, проводимые медсестрами и RT, соответственно, могут предотвратить события, связанные с аппаратом ИВЛ. 19 Они провели проспективное исследование в 12 местных отделениях интенсивной терапии, используя протокол отказа для медсестер и терапевтов для выполнения парных ежедневных испытаний спонтанного пробуждения и SBT. Восемь других общинных отделений интенсивной терапии использовались в качестве средств контроля и проводили только наблюдение. Они отслеживали 5 164 последовательных эпизода ИВЛ: 3 425 в совместных подразделениях и 1739 в подразделениях только для наблюдения. В совместных подразделениях значительное увеличение количества попыток спонтанного пробуждения, SBT и процента SBT, выполненных без седации, было отражено значительным сокращением продолжительности ИВЛ и продолжительности пребывания в больнице.Не было изменений в риске событий, связанных с аппаратом ИВЛ, за день на ИВЛ, но наблюдалось значительное снижение риска событий, связанных с аппаратом ИВЛ, на один эпизод ИВЛ. В отделениях только для наблюдения не было значительных изменений в испытаниях спонтанного пробуждения, SBT или частоте событий, связанных с вентилятором. Хотя до сих пор неясно, являются ли события, связанные с аппаратом ИВЛ, истинным маркером медицинского качества у пациентов с механической вентиляцией легких, это многоцентровое исследование подтвердило важность протоколированного прекращения ИВЛ, проводимого ЛТ, для уменьшения продолжительности ИВЛ.
Восемь других общинных отделений интенсивной терапии использовались в качестве средств контроля и проводили только наблюдение. Они отслеживали 5 164 последовательных эпизода ИВЛ: 3 425 в совместных подразделениях и 1739 в подразделениях только для наблюдения. В совместных подразделениях значительное увеличение количества попыток спонтанного пробуждения, SBT и процента SBT, выполненных без седации, было отражено значительным сокращением продолжительности ИВЛ и продолжительности пребывания в больнице.Не было изменений в риске событий, связанных с аппаратом ИВЛ, за день на ИВЛ, но наблюдалось значительное снижение риска событий, связанных с аппаратом ИВЛ, на один эпизод ИВЛ. В отделениях только для наблюдения не было значительных изменений в испытаниях спонтанного пробуждения, SBT или частоте событий, связанных с вентилятором. Хотя до сих пор неясно, являются ли события, связанные с аппаратом ИВЛ, истинным маркером медицинского качества у пациентов с механической вентиляцией легких, это многоцентровое исследование подтвердило важность протоколированного прекращения ИВЛ, проводимого ЛТ, для уменьшения продолжительности ИВЛ.
Защитная вентиляция легких
Сведение к минимуму ятрогенного повреждения легких признано ключевым элементом применения искусственной вентиляции легких у пациентов с дыхательной недостаточностью. 20 Основная стратегия для достижения этой цели — избежать чрезмерного растяжения легких с соответствующим выбором дыхательного объема и ПДКВ. В больнице Barnes-Jewish Hospital мы оценили эффективность протокола искусственной вентиляции легких с защитой легких в отделениях неотложной помощи для предотвращения легочных осложнений (рис.1). 21 Этот протокол был разработан совместно с отделением респираторной терапии больницы и был непосредственно внедрен RT в отделении неотложной помощи. Протокол, который использовали RT, представлен на Рисунке 1.
Рис. 1. Протокол аппарата ИВЛ отделения неотложной помощи (ED). PBW = прогнозируемая масса тела. ИМТ = индекс массы тела.
ИМТ = индекс массы тела.
Мы провели квазиэкспериментальное исследование «до и после», которое включало период до вмешательства, вводный период продолжительностью приблизительно 6 месяцев и период предполагаемого вмешательства.Вмешательство представляло собой многогранный протокол механической вентиляции на базе отделения неотложной помощи, выполняемый RT, нацеленный на защитный дыхательный объем легких, соответствующую настройку PEEP, быстрое отлучение от кислорода и подъем изголовья кровати. Для оценки первичного результата, который представлял собой совокупную частоту ОРДС и событий, связанных с аппаратом искусственной вентиляции легких, использовался сопоставленный по шкале предрасположенности анализ. Всего было включено 1192 человека в группу до вмешательства и 513 человек в группу вмешательства. Легко-защитная вентиляция увеличилась на 48.4% в группе вмешательства. В анализе, сопоставленном с оценкой склонности ( n = 490 в каждой группе), первичный результат произошел у 71 субъекта (14,5%) в группе до вмешательства по сравнению с 36 субъектами (7,4%) в группе вмешательства (скорректированное отношение шансов 0,47). , 95% ДИ 0,31–0,71). Увеличилось количество дней без ИВЛ (средняя разница 3,7, 95% ДИ 2,3–5,1), дней без ОИТ (средняя разница 2,4, 95% ДИ 1,0–3,7) и дней без госпитализации (средняя разница 2,4, 95 % ДИ 1,2–3,6), связанный с вмешательством.Смертность составила 34,1% в группе до вмешательства и 19,6% в группе вмешательства (скорректированное отношение шансов 0,47, 95% ДИ 0,35–0,63). Этот опыт впервые показал, что внедрение протокола искусственной вентиляции легких в отделении неотложной помощи специалистами по терапевтической терапии возможно и может значительно улучшить обеспечение безопасной механической вентиляции легких и клинические исходы, включая смертность.
В рамках той же инициативы по повышению качества мы также оценили влияние внедрения ЛТ стратегии вентиляции легких с защитой легких в отделении неотложной помощи как средства улучшения исхода у пациентов с установленным ОРДС на момент обращения в отделение неотложной помощи. . 22 Используя тот же протокол защиты легких, описанный выше, в отделении неотложной помощи больницы Barnes-Jewish Hospital было обследовано в общей сложности 229 субъектов (186 предоперационная группа, 43 интервенционная группа). Вмешательство было связано со значительными изменениями ( P <0,01 для всех) дыхательного объема, ПДКВ, частоты дыхания, введения кислорода и подъема изголовья кровати. Медиана дыхательного объема отделения неотложной помощи (межквартильный размах) снизилась с 8.Прогнозируемая масса тела от 1 (7,0–9,1) до 6,4 (6,1–6,7) мл / кг и увеличение защитной вентиляции легких с 11,1 до 61,5% ( P <0,01). Вмешательство было связано со снижением смертности с 54,8 до 39,5% (отношение шансов 0,38, 95% ДИ 0,17–0,83, P = 0,02) и увеличением количества дней без ИВЛ на 3,9 дня ( P <. 01). Это исследование субъектов с ОРДС, находящихся на искусственной вентиляции легких, продемонстрировало, что RT, реализующие протокол механической вентиляции легких в отделении неотложной помощи, могут улучшить клинические исходы этих пациентов за счет минимизации потенциального повреждающего воздействия механической вентиляции.
. 22 Используя тот же протокол защиты легких, описанный выше, в отделении неотложной помощи больницы Barnes-Jewish Hospital было обследовано в общей сложности 229 субъектов (186 предоперационная группа, 43 интервенционная группа). Вмешательство было связано со значительными изменениями ( P <0,01 для всех) дыхательного объема, ПДКВ, частоты дыхания, введения кислорода и подъема изголовья кровати. Медиана дыхательного объема отделения неотложной помощи (межквартильный размах) снизилась с 8.Прогнозируемая масса тела от 1 (7,0–9,1) до 6,4 (6,1–6,7) мл / кг и увеличение защитной вентиляции легких с 11,1 до 61,5% ( P <0,01). Вмешательство было связано со снижением смертности с 54,8 до 39,5% (отношение шансов 0,38, 95% ДИ 0,17–0,83, P = 0,02) и увеличением количества дней без ИВЛ на 3,9 дня ( P <. 01). Это исследование субъектов с ОРДС, находящихся на искусственной вентиляции легких, продемонстрировало, что RT, реализующие протокол механической вентиляции легких в отделении неотложной помощи, могут улучшить клинические исходы этих пациентов за счет минимизации потенциального повреждающего воздействия механической вентиляции.
Повышенное признание улучшенных исходов у пациентов без ОРДС, подвергающихся искусственной вентиляции легких с использованием стратегии вентиляции, нацеленной на минимизацию управляющего давления и оптимизацию механики легких, усиливает необходимость общего применения этих принципов. 23,24 RT снова находятся в уникальном положении для внедрения протоколов в своих учреждениях, чтобы увидеть, что это происходит, а также для проведения дальнейших исследований о том, как обобщить внедрение этих подходов в непрофильных больницах и других типах учреждений например, реабилитационные центры, отделения интенсивной терапии, больницы хронической вентиляции легких).
Стационарное лечение лучевой терапии
Проведение респираторных процедур является необходимым компонентом лечения госпитализированных пациентов, особенно лиц с заболеваниями торакоабдоминальной области. Однако ряд клинических исследований показывает, что лечение респираторных заболеваний часто без надобности назначается пациентам, которые не получают пользы от их приема. 25–34 В нескольких исследованиях предпринимались попытки напрямую определить оптимальный метод использования респираторной терапии или определить влияние различных стратегий использования респираторной помощи на исходы лечения пациентов 35–37 Это представляет собой важную область исследования из-за потенциальные осложнения, связанные с неправильным использованием респираторных методов лечения и необходимостью сбережения ценных медицинских ресурсов для лечения, которое с большей вероятностью принесет пользу пациенту. 38,39
Однако ряд клинических исследований показывает, что лечение респираторных заболеваний часто без надобности назначается пациентам, которые не получают пользы от их приема. 25–34 В нескольких исследованиях предпринимались попытки напрямую определить оптимальный метод использования респираторной терапии или определить влияние различных стратегий использования респираторной помощи на исходы лечения пациентов 35–37 Это представляет собой важную область исследования из-за потенциальные осложнения, связанные с неправильным использованием респираторных методов лечения и необходимостью сбережения ценных медицинских ресурсов для лечения, которое с большей вероятностью принесет пользу пациенту. 38,39
Мы провели проспективное исследование в больнице Барнс-Еврей, чтобы сравнить клинические результаты субъектов, получающих респираторное лечение RT с использованием протокола респираторной помощи, с указаниями врача о лечении респираторных заболеваний. 40 Шестьсот девяносто четыре последовательных госпитализированных субъекта, не входящих в ОИТ, которым было назначено лечение респираторных заболеваний, были оценены в соответствии с медицинской фирмой, в которую они были госпитализированы (фирма A, группа вмешательства; фирмы B и C, контрольные группы).Несогласованные распоряжения о респираторной помощи, плата за респираторную помощь, пребывание в больнице и специфические для пациента осложнения оценивались как первичные исходы. Несогласованные приказы были определены как письменные приказы о лечении респираторных заболеваний, которые не были клинически показаны, а также приказы об исключении лечения, которое было клинически показано в соответствии с алгоритмами лечения, основанными на протоколе больницы. Субъекты фирмы A ( n = 239) получали RT-направленное лечение и имели статистически более низкий уровень противоречивых предписаний респираторной помощи (24.3%) по сравнению с субъектами, получающими лечение по указанию врача в фирмах B ( n = 205; 58,5%) и C ( n = 250; 56,8%; P <0,001). Статистически значимых различий в осложнениях у пациентов не наблюдалось. Среднее количество респираторных процедур и расходы на респираторную помощь были статистически ниже для субъектов фирмы A (10,7 ± 13,7 процедур; 868 ± 1519 долларов США) по сравнению с субъектами в компаниях B (12,4 ± 12,7 процедур, 1124 ± 1339 долларов США) и C (12,4 ± 12,7 долларов США).3 ± 13,4 лечения, 1054 ± 1346 долларов, P = 0,009 [лечение] и P <0,001 [плата за респираторную помощь]). Кроме того, противоречащие предписания респираторного лечения были связаны со значительно более высокими расходами по сравнению с согласованными распоряжениями респираторного лечения (рис. 2). Этот опыт, аналогичный опыту, описанному Stoller et al, 37 , подчеркивает способность RT рекомендовать респираторные методы лечения, которые согласуются с больничными протоколами и согласованными руководящими принципами, чаще, чем лечение респираторных заболеваний по указанию врача.Кроме того, эти исследования показывают, что ЛТ могут быть в лучшем положении для сортировки респираторных препаратов, особенно в периоды, когда ресурсы ЛТ ограничены или потребность в таком лечении возрастает, например, при вспышках гриппа.
Статистически значимых различий в осложнениях у пациентов не наблюдалось. Среднее количество респираторных процедур и расходы на респираторную помощь были статистически ниже для субъектов фирмы A (10,7 ± 13,7 процедур; 868 ± 1519 долларов США) по сравнению с субъектами в компаниях B (12,4 ± 12,7 процедур, 1124 ± 1339 долларов США) и C (12,4 ± 12,7 долларов США).3 ± 13,4 лечения, 1054 ± 1346 долларов, P = 0,009 [лечение] и P <0,001 [плата за респираторную помощь]). Кроме того, противоречащие предписания респираторного лечения были связаны со значительно более высокими расходами по сравнению с согласованными распоряжениями респираторного лечения (рис. 2). Этот опыт, аналогичный опыту, описанному Stoller et al, 37 , подчеркивает способность RT рекомендовать респираторные методы лечения, которые согласуются с больничными протоколами и согласованными руководящими принципами, чаще, чем лечение респираторных заболеваний по указанию врача.Кроме того, эти исследования показывают, что ЛТ могут быть в лучшем положении для сортировки респираторных препаратов, особенно в периоды, когда ресурсы ЛТ ограничены или потребность в таком лечении возрастает, например, при вспышках гриппа.
Ящичковые диаграммы для оплаты респираторной помощи пациентам с противоречивыми указаниями на респираторную помощь и без. Прямоугольники представляют 25–75-й процентили, а 50-й процентиль (сплошная линия) и средние значения (пунктирная линия) внутри прямоугольников. 10-й и 90-й процентили показаны в виде столбцов, а точки обозначают 5-й и 95-й процентили.
Амбулаторное ведение ХОБЛ
Пациенты с ХОБЛ составляют одно из наиболее частых болезненных состояний, взаимодействующих с РТ, и часто нуждаются в частой госпитализации и / или посещении отделения неотложной помощи при обострениях заболевания легких. 41,42 Такие повторные госпитализации увеличивают расходы на здравоохранение и подвергают пациентов с ХОБЛ дополнительным рискам повторной госпитализации, включая внутрибольничные инфекции и повышенный риск смерти. 43 Многие из этих повторных посещений обычно происходят в течение 30–180 дней после выписки из больницы по поводу обострения ХОБЛ. 43,44 Ведение болезней — это термин, который в широком смысле можно определить как комплексную стратегию улучшения общего состояния здоровья и снижения затрат на здравоохранение при хронических состояниях. 45 Эти программы часто проводятся врачами-консультантами и могут включать обучение основному заболеванию, оптимизацию лекарств, основанных на фактических данных, поддержку со стороны кураторов и внедрение принципов самоуправления. 46 ХОБЛ представляет собой уникальное хроническое респираторное заболевание, для которого можно использовать переходные бригады по ведению ЛТ, чтобы облегчить выписку пациентов с ХОБЛ в амбулаторные учреждения и потенциально предотвратить повторную госпитализацию.
43 Многие из этих повторных посещений обычно происходят в течение 30–180 дней после выписки из больницы по поводу обострения ХОБЛ. 43,44 Ведение болезней — это термин, который в широком смысле можно определить как комплексную стратегию улучшения общего состояния здоровья и снижения затрат на здравоохранение при хронических состояниях. 45 Эти программы часто проводятся врачами-консультантами и могут включать обучение основному заболеванию, оптимизацию лекарств, основанных на фактических данных, поддержку со стороны кураторов и внедрение принципов самоуправления. 46 ХОБЛ представляет собой уникальное хроническое респираторное заболевание, для которого можно использовать переходные бригады по ведению ЛТ, чтобы облегчить выписку пациентов с ХОБЛ в амбулаторные учреждения и потенциально предотвратить повторную госпитализацию.
Успешно реализованы программы лечения хронических заболеваний, таких как застойная сердечная недостаточность и сахарный диабет. 47,48 Программы лечения ХОБЛ также изучались с переменным успехом. 49,50 Мы провели исследование, чтобы определить, может ли ресурсоемкая программа лечения лучевой терапии снизить количество повторных госпитализаций и посещений отделений неотложной помощи для пациентов, госпитализированных с обострением ХОБЛ. 51 Мы включили 428 субъектов (214 вмешательств, 214 контрольных) в проспективное исследование, сравнивающее программу лечения ЛТ с обычным уходом.Первичный результат (комбинированные посещения отделения неотложной помощи без госпитализации и повторная госпитализация по поводу обострения ХОБЛ в течение 6-месячного периода наблюдения) был аналогичным для двух групп исследования (94 против 159, P = 0,08). Когда отдельные компоненты первичной конечной точки анализировались индивидуально, процент субъектов, не посещавших госпитализированные отделения неотложной помощи по поводу обострений ХОБЛ, был одинаковым между группами (15,0% против 15,9%, P = 0,79). Однако повторная госпитализация по поводу обострения ХОБЛ была значительно ниже в группе вмешательства (20.1% против 28,5%, P = 0,042). Средняя продолжительность госпитализации (межквартильный размах) по поводу обострения ХОБЛ была значительно меньше в группе вмешательства (5 [3–11] дней против 8 [4–18,5] дней, P = 0,045). Кроме того, дни стационарного лечения (306 дней против 523 дней, P = 0,02) и дни интенсивной терапии (17 дней против 53 дней, P = 0,02) из-за обострений ХОБЛ были значительно ниже для группы вмешательства. Наша программа лечения ЛТ, хотя и требовала значительного времени и ресурсов ЛТ, была связана с сокращением повторной госпитализации, меньшим количеством дней в ОИТ и более коротким пребыванием в больнице из-за обострений ХОБЛ.Учитывая все более пристальный контроль, с которым сталкиваются больницы в связи с ранней повторной госпитализацией со стороны плательщиков, использование группы лечения ЛТ для пациентов с ХОБЛ может считаться полезным для сокращения числа таких повторных госпитализаций.
Однако повторная госпитализация по поводу обострения ХОБЛ была значительно ниже в группе вмешательства (20.1% против 28,5%, P = 0,042). Средняя продолжительность госпитализации (межквартильный размах) по поводу обострения ХОБЛ была значительно меньше в группе вмешательства (5 [3–11] дней против 8 [4–18,5] дней, P = 0,045). Кроме того, дни стационарного лечения (306 дней против 523 дней, P = 0,02) и дни интенсивной терапии (17 дней против 53 дней, P = 0,02) из-за обострений ХОБЛ были значительно ниже для группы вмешательства. Наша программа лечения ЛТ, хотя и требовала значительного времени и ресурсов ЛТ, была связана с сокращением повторной госпитализации, меньшим количеством дней в ОИТ и более коротким пребыванием в больнице из-за обострений ХОБЛ.Учитывая все более пристальный контроль, с которым сталкиваются больницы в связи с ранней повторной госпитализацией со стороны плательщиков, использование группы лечения ЛТ для пациентов с ХОБЛ может считаться полезным для сокращения числа таких повторных госпитализаций.
Операторы быстрого реагирования и группы быстрого реагирования
Группы быстрого реагирования введены в больницы по всему миру, чтобы улучшить исходы для госпитализированных пациентов, состояние которых ухудшается. 52 Состав групп быстрого реагирования значительно различается, и в их состав часто входят врачи-помощники, такие как медсестры и терапевты, особенно в Соединенных Штатах.Общее влияние групп быстрого реагирования на результаты лечения пациентов было смешанным с призывом к более всесторонним исследованиям в этой области. 53–56
Создание группы быстрого реагирования в больнице Барнс-Еврей началось в 2005 году и первоначально нацелено на 8 отделений общей медицины в больнице. Это включало официальное оформление группы быстрого реагирования и обучение персонала тому, как ее задействовать и использовать. В состав группы быстрого реагирования входят медсестра отделения интенсивной терапии и медперсонал, а также старший медицинский ординатор.В период с 2006 по 2008 год медперсонал в отделениях общей медицины инициировал активацию бригад быстрого реагирования в рамках обычной медсестринской практики. Начиная с 2009 года, активация групп быстрого реагирования может инициироваться медперсоналом, а также автоматическими предупреждениями об ухудшении состояния, генерируемыми больничным алгоритмом. Разработка автоматизированных предупреждений о клиническом ухудшении состояния была частью совместной программы Вашингтонского университета и Еврейской больницы Барнса. 57–60 Пациентам, у которых выявлен риск клинического ухудшения с помощью алгоритма автоматического оповещения о клиническом ухудшении, в бригаду быстрого реагирования в режиме реального времени отправлялись автоматические оповещения. Автоматические оповещения о клиническом ухудшении состояния генерируются 24 часа в сутки 7 дней в неделю.
Внедрение группы быстрого реагирования произошло в 2006 году с поэтапным добавлением автоматизированных предупреждений об ухудшении клинического состояния в 2009 году. Статистически значимое ежегодное снижение смертности наблюдалось после введения группы быстрого реагирования в течение 2014 года. 61 Аналогичным образом из года в год наблюдалось снижение количества сердечно-легочных остановок и средней продолжительности пребывания в стационаре. Из года в год наблюдалось статистически значимое увеличение количества активизаций групп быстрого реагирования для этих подразделений, что обратно коррелировало с возникновением сердечно-легочных остановок (рис. 3). Этот опыт единственного учреждения предполагает, что с момента создания группы быстрого реагирования, в состав которой входили RT в качестве членов команды, в медицинских отделениях, в которых работают группы быстрого реагирования, наблюдались более низкие показатели больничной смертности, меньше сердечно-легочных остановок и более короткие сроки пребывания в больнице.
Рис. 3.Сердечно-легочные остановки и активация групп быстрого реагирования в период с 1 января 2005 г.


