Синдром грушевидной мышцы: симптомы и лечение

Синдром грушевидной мышцы является одной из самых частых причин упорного болевого синдрома. Его признаки имеются более чем у половины пациентов с дорсопатиями пояснично-крестцового отдела. Но зачастую этот синдром остается своевременно не диагностированным, что существенно затягивает сроки лечения и приводит к назначению значительного количества разнообразных препаратов.
В чем суть синдрома

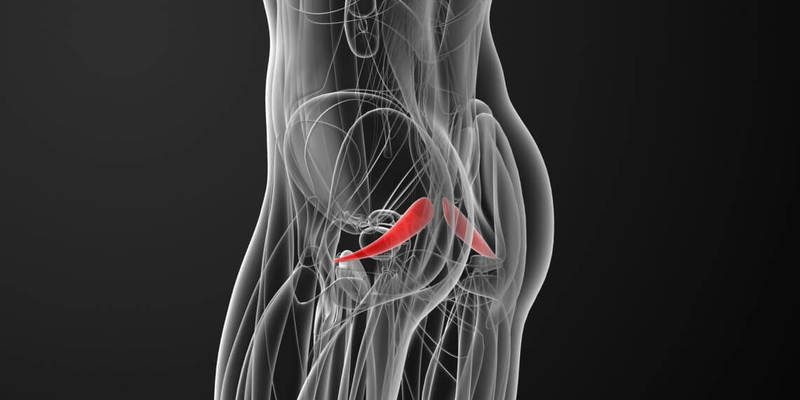
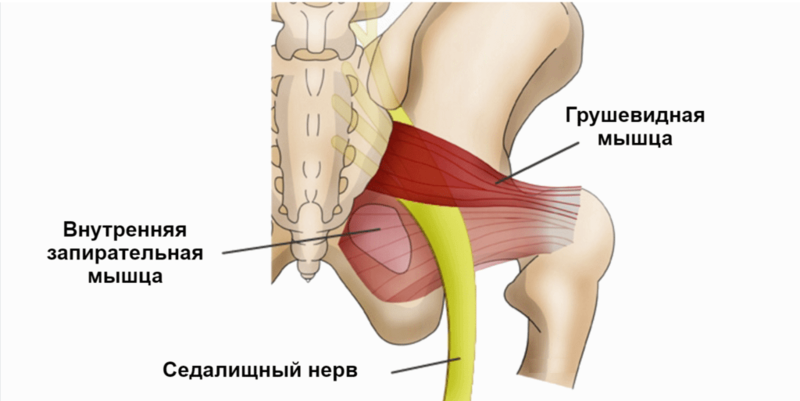
Синдром грушевидной мышцы относится к компрессионно-ишемическим туннельным невропатиям. Его ключевые проявления обусловлены сдавливанием ствола седалищного нерва и идущих с ним сосудов в так называемом подгрушевидном отверстии (пространстве). И в качестве основного фактора компрессии при этом выступает спазмированная и измененная грушевидная мышца.
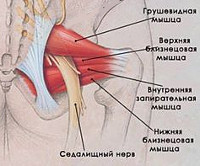
Парное подгрушевидное отверстие располагается в ягодичной области и является нижней частью большого седалищного отверстия таза. Анатомически оно имеет щелевидную форму и ограничивается крестцово-бугристой связкой, нижним краем грушевидной мышцы (m. piriformis) и верхней близнецовой мышцей (m. gemellus superior). Через подгрушевидное отверстие из полости таза в глубокое ягодичное пространство выходят седалищный нерв, задний кожный нерв бедра, нижний ягодичный и срамной (половой) сосудисто-нервные пучки. Они имеют фасциальные футляры, но не способны противостоять внешней компрессии.
Патологическое стойкое сокращение грушевидной мышцы сопровождается утолщением ее брюшка, что приводит к существенному сужению подгрушевидного отверстия. Проходящие в нем сосуды и нервы при этом прижимаются к костной основе и крестцово-остистой связке, что и является причиной появления основных симптомов. При этом наибольшую клиническую значимость имеет компрессия ствола седалищного нерва. Именно невропатия и является причиной обращения пациентов к врачу.
Седалищный нерв может проходить и через толщу брюшка грушевидной мышцы. Его компрессия при таком нечасто встречающемся анатомическом варианте обычно не сочетается со cдавливанием других сосудисто-нервных пучков в подгрушевидном пространстве.
Этиология
Синдром грушевидной мышцы по механизму развития может быть первичным и вторичным, когда мышечно-тонический синдром возникает вследствие других патологических состояний. На долю вторичных нарушений приходится более 80% клинических случаев.
В качестве причины развития синдрома грушевидной мышцы могут выступать:
- Длительное сохранение нефизиологической позы с асимметричной перегрузкой тазово-подвздошной группы мышц. Это возможно при неправильно организованном рабочем месте, вынужденном положении конечностей и таза в случае их неграмотной фиксации после травм. Спазм грушевидной мышцы также часто развивается при анталгической позе в случае вертеброгенного корешкового синдрома.
- Травмы пояснично-крестцовой и тазовой областей, приводящие к растяжению или повреждению (надрыву) грушевидной мышцы или к формированию компрессирующей гематомы.
- Вертеброгенная патология (остеохондроз с поражением пояснично-крестцового отдела, опухоли позвоночника и паравертебральных структур, поясничный стеноз и другие пояснично-крестцовые дорсопатии). При этом спазм грушевидной мышцы является проявлением мышечно-тонического синдрома и может иметь рефлекторную или корешковую природу.
- Сакроилеит любой этиологии.
- Синдром скрученного и кососкрученного таза различного происхождения. Он может возникать при разной длине конечностей (в случае отсутствия достаточной ортопедической коррекции), S-образном сколиозе, патологии тазобедренных суставов.
- Перетренированность мышцы, развивающаяся вследствие нерациональных избыточных нагрузок на ягодичную мышечную группу и отсутствия периода отдыха между силовыми тренировками.
- Оссифицирующий миозит.
- Инфекционно-воспалительные заболевания органов малого таза, приводящие к рефлекторному спазму мышцы. Наиболее вероятная причина – гинекологическая патология.
К нечасто встречающимся причинам синдрома грушевидной мышцы относят технически неправильно проведенную внутримышечную инъекцию, переохлаждение.
Патогенез
Спазм мышцы сопровождается не только ее укорочением и утолщением, хотя именно это и приводит к сужению подгрушевидного отверстия с компрессией нервов и сосудов. Большое значение имеют и другие патологические изменения.
В патологически напряженной мышце возникают множественные микроповреждения волокон и накапливаются недоокисленные продукты обмена. В ответ на это начинают продуцироваться медиаторы воспаления, повышается проницаемость мелких сосудов, развивается асептическое воспаление и индурация тканей. В этот процесс нередко вовлекаются и мышцы тазового дна, что может усугубить болевой синдром и стать причиной легкой сфинктерной дисфункции.
Кроме того, медиаторы воспаления способствуют локальным изменениям в оболочке седалищного нерва, усиливая проявления его компрессионной невропатии.
Клиническая картина

Основным признаком синдрома грушевидной мышцы является стойкая и зачастую резистентная к лечению боль. Она имеет несколько патогенетических механизмов и обычно сочетается с другими клиническими проявлениями. При этом болевой синдром в 2/3 случаев дебютирует с люмбалгии (боли в пояснице), которая в течение 2 недель трансформируется в ишиалгию (боли, связанные с поражением седалищного нерва).
Синдром грушевидной мышцы складывается из нескольких групп симптомов:
- Локальные – связанные непосредственно со спазмом грушевидной мышцы. Их выявление позволяет провести дифференциальную диагностику между синдромом грушевидной мышцы и вертеброгенным болевым синдромом.
- Нейропатические – связанные с компрессией седалищного нерва. Сюда входят характерная ишиалгия, чувствительные, вегетативные и двигательные нарушения в нижней конечности на стороне спазма грушевидной мышцы.
- Сосудистые симптомы – обусловленные сдавливанием ягодичной артерии и других сосудов, проходящих в подгрушевидном отверстии.
Спазмированная мышца дает постоянную боль в ягодично-крестцовой области тянущего, ноющего, тягостного мозжащего характера. Некоторые пациенты в качестве места наибольшей болезненности указывают зоны крестцово-подвздошного сочленения и тазобедренного сустава, что может привести к неправильному диагностическому поиску. Ходьба, приведение бедра, попытка положить ногу на ногу, приседание на корточки сопровождаются усилением неприятных ощущений. А некоторому уменьшению боли способствует умеренное разведение ног в положении лежа или сидя. Но полностью избавиться от связанного со спазмом дискомфорта не удается.
Такая боль дополняется ишиалгией. При этом пациенты отмечают прострелы и постоянные мозжащие ощущения по задней поверхности бедра, сопровождающиеся чувством зябкости или жжения, ощущением онемения или одеревенения, ползанья мурашек. Боль из-за компрессии седалищного нерва может также локализоваться в зоне иннервации его основных ветвей – большеберцового или малоберцового нервов. При этом пациенты могут жаловаться на неприятные ощущения в голени и стопе, усиливающиеся при изменении погоды, ходьбе, в стрессовых ситуациях.
К двигательным проявлениям синдрома грушевидной мышцы относят парезы мышц голени и стопы. Их локализация и комбинация зависят от того, какие волокна седалищного нерва подверглись компрессии. При тяжелой нейропатии возможно даже появление «болтающейся», «конской» или «пяточной» стопы.
Сосудистый компонент синдрома грушевидной мышцы – это, в первую очередь, перемежающаяся хромота. Причем она связана не только с компрессией артерий в подгрушевидном пространстве, как полагали ранее. Основную роль в развитии такой преходящей ишемии играет спазм артерий среднего и мелкого калибра, обусловленный поражением постганглионарных симпатических волокон в составе седалищного нерва. Кроме перемежающейся хромоты, появляется онемение и похолодание пальцев на стопе, побледнение кожи ноги.
Возможны и дополнительные симптомы, например, дисфункция сфинктеров уретры и прямой кишки. Она связана с вторичным спазмом мышц тазового дна. При этом появляются паузы перед началом мочеиспускания, неприятные ощущения при дефекации, диспареуния (дискомфорт и боль в гениталиях при половом акте).
Диагностика
 Обследуя пациента, врач проводит ряд тестов, позволяющих заподозрить синдром грушевидной мышцы.
Обследуя пациента, врач проводит ряд тестов, позволяющих заподозрить синдром грушевидной мышцы.Ключевыми признаками этого синдрома являются:
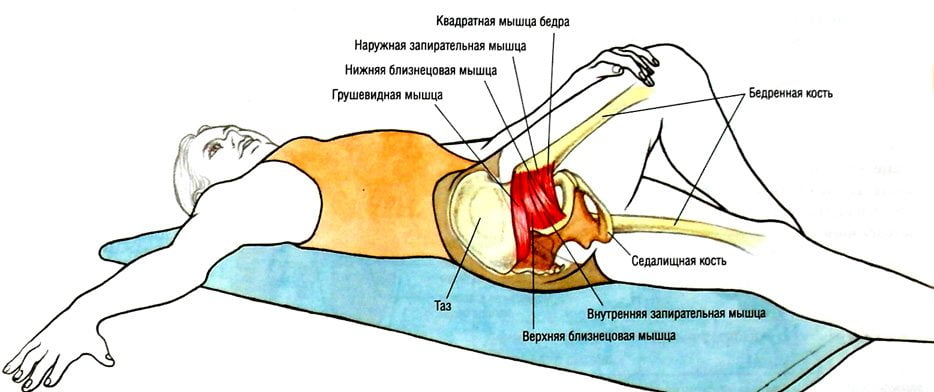
- Определяемая пальпаторно под толщей ягодичных мышц болезненная, плотная, тяжеобразная грушевидная мышца. Ее состояние может быть оценено также при трансректальном исследовании.
- Болезненность в зонах прикрепления грушевидной мышцы – по верхневнутренней области большого вертела и нижней части крестцово-подвздошного сочленения.
- Положительный симптом Фрайберга – появление боли при вращении вовнутрь согнутого бедра.
- Положительный симптом Битти (Беатти) – появление боли при попытке поднять колено, лежа на здоровом боку.
- Положительный симптом Пейса – болезненность при сгибании, аддукции и внутренней ротации бедра. Его называют также САВР-тестом.
- Положительный тест Миркина, для проведения которого пациента просят медленно наклоняться вперед из положения стоя без сгибания коленей. Надавливание на ягодицу в зоне проекции выхода седалищного нерва из-под грушевидной мышцы приводит к появлению боли.
- Положительный симптом Бонне-Бобровниковой – боль при пассивном приведении и ротации внутрь бедра.
- Положительный симптом Гроссмана (спазматическое сокращение ягодичных мышц при поколачивании по верхнекрестцовым и нижнепоясничным остистым отросткам).
- Появление боли по ходу седалищного нерва при поколачивании по ягодице.
В качестве диагностического теста используют также инъекцию новокаина в толщу грушевидной мышцы. Значительное облегчение боли – признак, свидетельствующий о клинически значимом спазме.
Для дополнительного обследования пациента используют ЭМГ (для выявления нейропатических и миопатических компонентов), КТ/МРТ, рентгенографию. Но основная роль в повседневной диагностике синдрома грушевидной мышцы все же отводится клиническим тестам.
Принципы лечения
Медикаментозная терапия включает применение НПВС, миорелаксантов, препаратов для улучшения микроциркуляции, анальгетиков. При стойком и выраженном болевом синдроме и двигательных нарушениях показано проведение лечебной блокады. При этом брюшко спазмированной грушевидной мышцы инфильтрируют анестетиком. Нередко для блокад применяются и глюкокортикостероидные препараты, предпочтительно двухфазного действия (с быстрым и пролонгированным компонентом). Их введение позволяет уменьшить выраженность отека и воспаления в самой мышце и в оболочках седалищного нерва.
doctor-neurologist.ru
Синдром грушевидной мышцы: развитие, симптомы, диагноз, лечение

Синдром грушевидной мышцы (СГМ) — причина острой боли в пояснично-крестцовой области, которая плохо купируется приемом медикаментов, снижает работоспособность больных и ухудшает их общее самочувствие. Это сложный комплекс симптомов, возникающий при спазмировании воспаленной мышцы и сдавливании седалищного нерва в подгрушевидной щели.
Впервые эту неврологическую патологию описал врач из Германии Фрейберг в начале 20 века. Он подробно изучил причины развития синдрома и предложил его лечить оперативным путем, пересекая мышечные волокна.
Ключевые проявления синдрома обусловлены сдавлением седалищного нерва и сопровождающего его сосудистого пучка. Основным клиническим признаком патологии является упорная боль в ягодице и крестце, иррадиирующая по ходу пораженного нерва в паховую область и нижнюю конечность. Сильная стреляющая боль в ногах и ноющая, тянущая болезненность в пояснице заставляют пациентов страдать и мучиться. Среди прочих симптомов патологии выделяют: расстройство чувствительности в виде онемения ног, покалывания и жжения в пятках, сильного натяжения в голени, чувства «ползания мурашек» по коже, а также периферический парез стопы.
Диагностика синдрома основывается на характерных клинических признаках, результатах специфических тестов и дополнительных инструментальных методик. Лечение СГМ комплексное, включающее медикаментозное воздействие, физиотерапевтические процедуры, мануальную терапию, кинезиотерапию. Блокада грушевидной мышцы новокаином значительно облегчает состояние больных. Оперативное вмешательство проводят в тех случаях, когда консервативное лечение оказывается неэффективным.
Этиопатогенез
Грушевидная мышца начинается от крестца и прикрепляется к бедренной кости. На всем своем протяжении ее мышечные волокна образуют два щелевидных отверстия, через которые проходит крупный сосудисто-нервный пучок, содержащий седалищный нерв, его ветви и сопутствующие артерии. Эти важнейшие элементы нервной, мышечной и кровеносной систем отвечают за подвижность бедра и крестца.

При развитии воспалительного процесса в мышечной ткани или ее сухожилии возникает боль, которая также связана с раздражением седалищного нерва. При стойком мышечном сокращении утолщается ее брюшко, и сужается одна из подгрушевидных щелей. Возникает компрессия пролегающих в ней артерий и нервов, которые оказываются прижатыми к костям. Так появляются характерные симптомы болезни. Защемленный нерв постепенно воспаляется, и к люмбалгии присоединяются признаки ишиаса. Наличие плотных фасциальных футляров на крупных сосудисто-нервных стволах не защищается их от внешних компрессионных факторов. У больных ишиас сочетается с острым дискомфортом непосредственно в мышечной ткани.
В зависимости от особенностей развития и основных этиопатогенетических факторов СГМ бывает первичным и вторичным. При непосредственном поражении грушевидной мышцы возникает первичный тип синдрома, причиной которого становится воспаление, травматическое повреждение, тяжелая физическая нагрузка. Вторичный синдром – результат длительно существующей патологии в позвоночнике или органах малого таза.
Основные причины развития СГМ:
- Некомфортная поза – вынужденное, длительно сохраняющееся, нефизиологическое положение конечностей и таза.
- Травматическое повреждение спины или таза с образованием крупных гематом, сдавливающих внутренние структуры.
- Заболевания позвоночника — онкологические, дистрофические, дегенеративные.
- Сакроилеит любой этиологии.
- Чрезмерное перенапряжение мышцы при избыточных физических нагрузках во время силовых тренировок, тяжелой работы, длительного бега.
- Оссифицирующий миозит.
- Гинекологические или урологические болезни инфекционной этиологии, при которых грушевидная мышца рефлекторно спазмируется.
- Жировые отложения увеличивают нагрузку на спину, что приводит к снижению мышечного тонуса и постепенной потере гибкости позвоночного столба.
- При курении токсины всасываются в кровь и нарушают кровоснабжение мышечной ткани, что значительно увеличивает риск развития заболевания.
- Выполненный не по правилам внутримышечный укол.
- Длительная локальная или системная гипотермия.
- Поражение корешков спинного мозга в пояснично-крестцовом отделе.
- Вывих или подвывих тазобедренного сустава.
- Асимметричное положение костей таза при искривлении позвоночника, укорочении ноги, патологии тазобедренного сочленения.
- Ампутация бедра.

варианты расположения грушевидной мышцы и седалищного нерва, триггерные точки отраженной боли
В основе СГМ лежат следующие патологические процессы, происходящие в мышечной ткани: повреждение, воспаление, спазмирование, фиброз, увеличение объема.
Патогенетические звенья болезни:
- Патологическое напряжение мышцы,
- Появление множественных микротрещин на волокнах,
- Накопление в ткани промежуточных продуктов метаболизма,
- Выработка биологически активных веществ, которые инициируют и поддерживают воспалительные явления,
- Нарушение транскапиллярного обмена,
- Развитие асептического воспаления,
- Уплотнение мышечной ткани за счет разрастание соединительнотканных волокон,
- Спазмирование мышцы,
- Увеличение ее толщины и уменьшение длины,
- Частичное перекрытие подгрушевидной щели,
- Сдавливание седалищного нерва и сопровождающих его кровеносных сосудов,
- Повреждение оболочки нерва от длительной компрессии,
- Появление характерной симптоматики СГМ.
Клиническая картина
Симптоматика СГМ складывается из проявлений болевого синдрома, двигательных, сосудистых и вегетативных нарушений.

- Основным симптомом патологии является боль. Она отличается упорным, стойким характером и резистентностью к приему лекарственных препаратов. Пациенты жалуются на ноющую, тянущую, тягостную боль в пояснице, которая усиливается во время ходьбы, при длительном стоянии, поднятии ноги или приседании. Неприятные ощущения возникают слева или справа, а также могут иметь двусторонний характер. Они немного уменьшаются, когда больной разводит ноги в лежачем или сидячем положении, но не исчезают полностью. На интенсивность боли также влияют стрессовые факторы и изменение погоды. Движение боли – сверху вниз. Она захватывает поясницу, ягодицы, бедра, голень. Сначала возникает люмбалгия — боль в пояснице, а затем происходит ее трансформация в ишиалгию — боль в ноге на стороне поражения, вызванная воспалением Nervus ischiadicus. Пациенты ощущают простреливающую боль в бедре, которая распространяется к голени или стопе и сочетается с зябкостью и онемением. Разлитой характер боли обусловлен поражением ветвей седалищного нерва.

- Двигательные нарушения проявляются парезами мышц нижней конечности. У больных снижается сила пораженных мышечных волокон. В ногах отмечается слабость, затрудняющая их подъем и не позволяющая перешагнуть ступеньку. Когда седалищный нерв сдавливается долго и полностью, формируется так называемая «болтающаяся» стопа.
- В зоне поражения возникают гипестезии — снижение восприятия боли и парестезии — неприятные жгучие и покалывающие чувства.
- Сосудистые расстройства связаны со сдавлением артерий и ухудшением кровоснабжения тканей. Это приводит к развитию гипоксии и гипотрофии с характерными отрицательными симптомами. Клинически недуг проявляется хромотой, парестезиями, побледнением и гипотермией стопы. При ходьбе у больных появляется боль в икроножной мышце, которая заставляет остановиться, чтобы отдохнуть.
- Дополнительная симптоматика патологии обусловлена спазмом мышечных волокон, расположенных в малом тазу. Она представлена атипичным функционированием уретрального и анального сфинктеров. У больных возникают трудности при мочеиспускании и дефекации, дискомфортные и болезненные ощущения во время сексуального контакта.
При появлении подобных симптомов следует обратиться к врачу, пройти полное диагностическое обследование и после постановки правильного диагноза начинать лечение под наблюдением специалиста. Когда больные не спешат в больницу, а пытаются справиться с болью анестетиками, возникает стойкое нарушение работы мышц ног. Возможно появление проблем с органами малого таза и развитие дистрофических изменений в суставах и связках.
Постоянная боль изматывает больных, лишает их возможности нормально жить и трудиться. СГМ нарушает сон, аппетит и настроение. Пациенты быстро утомляются и впадают в депрессию. При отсутствии лечения развиваются необратимые изменения в мышечной ткани — атрофия и стойкий парез, приводящие к инвалидности.
Диагностические мероприятия
Диагностика СГМ включает общий осмотр пациента, изучение симптоматики болезни, проведение специальных тестов и инструментального обследования.
- Пальпация грушевидной мышцы и ее трансректальное исследование позволяют выявить спазм и болезненность.
- Постукивание по ягодице вызывает боль по ходу Nervus ischiadicus.
-

Симптом Фрайберга
Симптом Фрайберга – усиление болезненности при совершении вращательного движения согнутым бедром.
- Симптом Битти — возникновение боли в пояснице у пациента, который лежит на здоровом боку и поднимает противоположное колено. Это характерные признак болезни, указывающий на спазмированную мышцу.
- Тест Миркина — пациент наклоняется вперед с прямыми в коленях ногами, а врач нажимает на ягодицу.
- Новокаиновый тест – введение новокаина в толщу мышцы. Если наступает временное облегчение боли, значит она была спазмирована.
- Электромиографическое, томографическое, рентгенографическое и ультразвуковое исследования проводят для обнаружения онкопатологии, травмы, сколиоза, межпозвоночной грыжи и прочих патологий, которые стали причиной синдрома.
СГМ сложно диагностировать, поскольку его симптоматика очень похожа на проявления других заболеваний. В ходе диагностики больных направляют на консультацию к узкопрофильным специалистам в области вертебрологии, ортопедии, онкологии, урологии, гинекологии.
Лечебный процесс
Лечение синдрома комплексное, включающее фармакотерапию, физиопроцедуры, ЛФК и средства народной медицины. Если причиной синдрома стало имеющееся у пациента заболевание, его необходимо лечить в первую очередь или хотя бы корректировать его проявления. При первичной форме синдрома проводят чисто симптоматическое лечение, направленное на снятие болей и воспаления с пораженной мышцы.
Больным показан полный покой на несколько дней с отказом от спорта и какой-либо физической активности. Специалисты рекомендуют легкие пешие прогулки и отдых лежа на животе. Чтобы успокоить и расслабить напряженную мышцу, необходимо прекратить на время лечения все тренировки. Некоторым больным разрешено плавание, велосипедная езда, занятия на эллипсе. Эти виды спорта считаются наименее травмоопасными для грушевидной мышцы. На начальных стадиях заболевания отдых с изменением физической активности и ограничением нагрузок на позвоночник уменьшает выраженность симптоматики и возвращает больных к нормальной жизни.
Лечение медикаментами
Существуют различные виды фармацевтических средств, которые помогают пациентам избавиться от боли в пояснице, онемения и жжения в нижней конечности и в целом улучшить общее самочувствие. Эти препараты оказывают положительное воздействие на метаболические процессы в нервной и мышечной ткани, устраняют неприятные симптомы, расслабляют напряженную мышцу.

Неврологи назначают больным:
- НПВС – «Вольтарен», «Мовалис», «Кетопрофен»,
- Спазмолитики – «Но-шпа», «Папаверин»,
- Миорелаксанты – «Мидокалм», «Сирдалуд»,
- Сосудистые препараты – «Трентал», «Кавинтон», «Актовегин»,
- Анальгетики – «Максиган», «Баралгин»,
- Антидепрессанты – «Прозак», «Флуоксетин», «Имипрамин»,
- Витамины группы В – «Мильгамма», «Нейромультивит»,
- Местные обезболивающие средства — мази и гели «Найз», «Нурофен», «Долобене».

блокада грушевидной мышцы
Новокаиновые и лидокаиновые блокады проводятся при стойком и выраженном болевом синдроме. Спазмированную мышцу обкалывают раствором анестетика. Глюкокортикостероиды также применяют для проведения блокад. «Дипроспан» и «Кеналог» быстро снимают боль и позволяют надолго забыть о ней.
В запущенных случаях, когда обезболивающие и противовоспалительные препараты не помогают больному, в грушевидную мышцу вводят ботокс. Развивается полный паралич мышечных волокон, и боль проходит. Эффективность препарата постепенно снижается, и через несколько месяцев мучительные проявления синдрома появятся вновь.
Физиотерапевтическое воздействие
Физиотерапия включает множество эффективных методик, устраняющих боль и снимающих воспаление. Они усиливают и закрепляют лечебное воздействие препаратов, позволяют избежать затяжного течения болезни и приема чрезмерно больших доз лекарств. К ним относятся:

- Ударно-волновое воздействие,
- Массаж,
- Вакуумная терапия,
- Мануальная терапия,
- Иглорефлексотерапия,
- Лазерная акупунктура,
- УВЧ,
- Парафиновые аппликации,
- Ультразвуковое воздействие,
- Электрофорез,
- Магнитотерапия.
Лечебная физкультура
ЛФК — упражнения, направленные на снятие напряжения с пораженной мышцы, высвобождение защемленного нерва и восстановление кровообращения в тазовой области. В комплексе с лекарствами и физиотерапевтическим воздействием лечебная физкультура дает наилучшие результаты, сокращая период лечения. Все упражнения должны выполняться регулярно. Это основное условия для достижения цели.
Кинезотерапия проводится с целью снятия мышечного спазма. Для этого растягивают проблемную мышцу, выполняя упражнения с эластичным бинтом, делая мини-приседы, «полумостик» и выпады ногами, разводя бедра с применением эластичного бинта.
Кинезотейпирование — лечебная методика, основанная на использовании фиксирующих лент, которые накладывают на пораженное место. Эта процедура расслабляет мышечные волокна, улучшает кровоснабжение пораженной зоны и устраняет болевой синдром. При этом полностью сохраняется подвижность больного.
Видео: упражнения при спазме грушевидной мыщцы
Альтернативное лечение
Лечение синдрома в домашних условиях многие пациенты дополняют народными средствами, которые порой дают хороший результат в борьбе с болью и воспалением. К средствам народной медицины, наиболее эффективным в отношении данной патологии, относятся растирки различного состава и отвары лекарственных трав для приема внутрь. Для наружного применения используют тройной одеколон, спиртовую настойку боярышника, валерианы, красного перца, конского каштана. Эти средства используют для растирания больной мышцы или компрессов. Отвар календулы, чабреца и калины принимают в течение дня перед каждым приемом пищи. Использование средств нетрадиционной терапии должно быть одобрено лечащим врачом.
Хирургическое лечение
Если причиной синдрома является опухоль, межпозвоночная грыжа, травма, показано хирургическое лечение, направленное на их устранение. Хирурги рассекают мышечные волокна и удаляют часть нервного ствола. Подобная операция показана при отсутствии эффекта от проводимой консервативной терапии, а также при наличии у больного грубого пареза стопы. Эффективность оперативного вмешательства составляет 80-85%. Возможно рецидивирование синдрома.
Профилактика
Мероприятия, предупреждающие развитие СГМ:
- Частые и долгие прогулки на свежем воздухе,
- Регулярные занятия гимнастикой,
- Защита поясницы от переохлаждений и травм,
- Правильное питание,
- Периодическое посещение массажиста,
- Ведение здорового образа жизни без вредных привычек,
- Полноценный сон,
- Исключение физического перенапряжения.
При появлении боли в спине следует обратиться к неврологу, чтобы не усугубить течение заболевания. При отсутствии своевременного и корректного лечения возможно развитие опасных осложнений, например, стойкого пареза стопы.
СГМ — опасное заболевание, ухудшающее качество жизни больных и нередко приводящее к инвалидизации. Комплексная терапия синдрома, подобранная правильно и проведенная вовремя, делает его прогноз благоприятным.
Видео: врач о синдроме грушевидной мышцы
Видео: синдром грушевидной мышцы в программе “Жить здорово!”
sindrom.info
Синдром грушевидной мышцы: симптомы и лечение
Упорная боль в пояснице и около крестца является одним из признаков синдрома грушевидной мышцы. Преимущественное количество больных с дорсопатиями страдают от данного заболевания, но, к сожалению, очень тяжело выявить его на начальной стадии, что значительно усугубляет клиническую картину и усложняет лечение. Еще один недостаток – сильная боль практически не поддается обезболивающим препаратам. Синдром грушевидной мышцы характеризуется тем, что люмбалгия постепенно переходит в ишиалгию, на фоне чего снижается работоспособность человека, ухудшается его самочувствие.
Что это за синдром?


Причинами появления синдрома грушевидной мышцы могут стать чрезмерные тренировки и растяжения
Данная патология классифицируется как туннельная невропатия и характеризуется ишиалгией и компрессиями. Симптоматика развивается на фоне давления на седалищный нерв и пучок сосудов, которые проходят рядом с ним на участке, который называется подгрушевидным. Именно спазмированная грушевидная мышца приводит к компрессии волокон.
Данное щелевидное отверстие является парным и находится в малом тазу человека. По сути, это нижняя часть большой седалищной полости. По краям отверстия соседствуют верхняя близнецовая мышца, крестцово-бугристая связка и грушевидная мышца (нижний её участок). Через последнюю из таза в ягодицы и конечности проходят сосуды и нервные волокна, седалищный нерв и задний кожный нерв. Несмотря на то что все они находятся в закрытом фасциальном ложе (своеобразном вместилище), это не защищает их от сдавливания.
Когда грушевидная мышца сокращается по причине воздействия патологических процессов, это приводит к тому, что её брюшко утолщается, перекрывая просвет подгрушевидного пространства. Нервные и сосудистые волокна, проходящие через него в конечность, прижимает к тазовым костям и крестцово-остистой связке, что и приводит к проявлению симптомов синдрома. В клинической картине ярче всего проявляется именно сдавливание седалищного нерва, из-за чего пациенты и обращаются к доктору.
Причины нарушения
Схема развития синдрома грушевидной мышцы может иметь первичный и вторичный характер. Последний выявлен у более чем 85% больных. Выделяют следующие причины развития патологии:
- Пациент продолжительное время находится в неестественной позе, создавая деструктивную нагрузку на тазово-подвздошную группу мышц. Это может происходить из-за неестественного положения конечностей или спины во время работы, или если доктор неверно зафиксировал конечность после травмы. Анталгическая поза также может стать причиной спазма (это такое положение тела, при котором болевые ощущения сведены к минимуму). Больные принимают такую позу при защемлении спинно-мозговых корешков.
- При травмах малого таза поясницы или крестца. Речь идет о таком воздействии, которое приводит к растяжению грушевидной мышцы, надрыву или сдавливающей гематоме.
- Вертеброгенные патологические процессы. Это комплекс различных дорсопатий спины, к примеру, остеохондроз в пояснице или крестцовом отделе, сужение просветов полых структур или опухоли позвоночника.
- Патология воспалительного характера в крестцово-подвздошном сочленении, которая может распространяться и на окружающие сустав мягкие ткани. Такая болезнь называется сакроилеитом.
- При синдроме кососкрученного и скрученного таза, который может развиваться на фоне S-образного сколиоза, из-за разной длины конечностей, которая не была откорректирована ортопедически, при различных патологиях тазобедренных сочленений.
- Если больной перетренировал мышцы нерациональными чрезмерными нагрузками на ягодицы, а также из-за отсутствия правильного режима “тренировка-отдых” во время занятий.
- Инфекционные поражения органов таза, чаще всего гинекологические патологии, которые приводят к воспалительным процессам. Нередко они становятся причиной спазма мышц ягодичной группы.
- При воспалительном процессе, сопровождающемся отложением кальциевых солей и окостенением мышечной ткани.
Переохлаждение тазовой области или неправильно осуществленная внутримышечная инъекция очень редко становятся причиной синдрома грушевидной мышцы. Но об этом обязательно следует упомянуть на приеме у доктора.
Симптомы


Симптомы заболевания зависят от того, что именно было подвержено сдавливанию: сосуды, отвечающие за поставку питательных элементов в артерию, или сам нерв
Стойкая боль, не поддающаяся устранению, – основной симптом синдрома. Часто она сочетается с иными элементами клинической картины и имеет несколько связанных между собой механизмов возникновения. В большинстве случаев болевой синдром зарождается в пояснице и уже за пару недель опускается в ягодицы – превращается в ишиалгию.
Ишиалгия – постоянный спутник болезненных ощущений такого рода. Пациенты указывают на прострелы и непрекращающуюся тупую боль по задней поверхности бедра. При этом могут возникать ощущения холодка или жжения, онемения, “мурашек”.
Все проявления синдрома грушевидной мышцы классифицируют и распределяют в 3 группы:
- Локальные. Они возникают именно на фоне СГМ.
- Нейропатические. Симптоматика этой группы связана с компрессией седалищного нерва. Здесь можно выделить ишиалгию, нарушения двигательных функций или вегетативных, а также чувствительности некоторых зон конечности.
- Сосудистые. Возникают по причине сдавливания сосудистого пучка, который проходит рядом с седалищным нервом.
При мышечном спазме пациента постоянно сопровождает боль в области ягодиц и крестца. Её описывают как ноющую, тянущую, тупую. Неприятные ощущения усиливаются во время ходьбы, приседания на корточки, при попытке занять позу “нога на ногу”. Некоторые пациенты ошибочно локализуют боль в крестцово-подвздошном суставе и зоне около него, что затрудняет постановку диагноза. Облегчить болевой синдром можно, разведя в стороны ноги, в положении сидя или лежа. Но полностью избавиться от него не получится.
Также неприятные ощущения могут проявляться в месте разветвления нерва – в зоне малоберцового или большеберцового нерва. В таком случае больные указывают на болезненность в стопе и голени. Симптомы и лечение синдрома грушевидной мышцы взаимосвязаны.
Могут наблюдаться и другие проявления, например, нарушение работы сфинктеров уретры и прямой кишки, что связано со вторичным спазмом мышц тазового дна. Это происходит в виде задержек при мочеиспускании, неприятных ощущений во время походов в туалет, дискомфорта в процессе полового акта.
Осложнения
Если больной не обращается за квалифицированной помощью и предпочитает терпеть боль или устранять её обезболивающими препаратами, то рискует получить одно из таких осложнений:
- нарушение нормального функционирования мышц ног;
- проблемы и болезни с органами малого таза;
- дистрофические процессы в суставах и связках.
Диагностика синдрома грушевидной мышцы


Магнитно-резонансная томография является дополнительным способом диагностирования заболевания
Диагноз устанавливается после осмотра пациента, составления полной клинической картины, клинических тестов и инструментальных методов исследования. Для подтверждения или опровержения наличия синдрома грушевидной мышцы проводятся следующие манипуляции:
- Проводится пальпация грушевидной мышцы под ягодичными мягкими тканями. Иногда требуется трансректальное исследование для определения её состояния.
- Прощупывается зона крепления мышцы к крестцово-подвздошному сочленению и по внутренней области большого вертела. В случае её спазмирования будет ощущаться болезненность в этих точках.
- При поколачивании ягодичной зоны проявляется боль по ходу седалищного нерва.
- Пациент ложится на здоровый бок и поднимает противоположное колено. Если при такой манипуляции возникает боль, то свидетельствует о спазме (симптом Битти).
- Больного просят наклониться вперед, не сгибая при этом колени, затем доктор надавливает на ягодицу в зоне проекции выхода седалищного нерва из подгрушевидного отверстия (тест Миркина).
Доктор может предложить в качестве дополнительной меры диагностики синдрома грушевидной мышцы ввести инъекцию новокаина в толщу мышцы. Облегчение болевого синдрома – признак, что она была спазмирована.
В качестве дополнительных диагностических методов могут быть использованы ЭМГ, МРТ, рентгенография, но клинические тесты являются основным инструментом для постановки диагноза. Ниже рассмотрено, как лечить синдром грушевидной мышцы.
Лечение синдрома грушевидной мышцы
Терапия включает в себя медикаментозные и немедикаментозные меры. Если синдром имеет вторичную природу, то важно сперва провести лечение первичного заболевания.
Препараты


Основными направлениями консервативной терапии являются купирование болевого синдрома и снятие мышечного спазма
Больному назначаются лекарственные средства следующих групп:
- НПВС;
- миорелаксанты;
- лекарства, улучшающие микроциркуляцию;
- анальгетики.
Если болевой синдром характеризуется яркой выраженностью и приводит к двигательным нарушениям, доктор назначает лечебную блокаду. При этом в спазмированную мышцу вводится анестетик.
Для блокад часто применяют глюкокортикостероиды с двухфазным (быстрым и пролонгированным) действием. Это позволяет уменьшить степень отека и воспалительного процесса.
Компрессы
Для проведения лечения местно назначаются компрессы на основе кортикостероидного препарата, димексида и анестетика. Накладывать их можно не дольше чем на полчаса на крестцовый отдел и ягодицы, затрагивая часть седалищного нерва.
Физиопроцедуры
Устранение спазма в грушевидной мышце осуществляется следующими способами:
- прогревание УВЧ;
- парафиновые процедуры;
- ультразвуковое воздействие;
- электрофорез.
Важно! Лечение синдрома грушевидной мышцы должно проводиться комплексно, потому следует выполнять все предписания доктора, не пренебрегая физиопроцедурами.
Мануальная терапия, массаж и рефлексотерапия


Наряду с медикаментозными препаратами врачи назначают при синдроме грушевидной мышцы курс лечебного массажа, такой метод лечения наиболее эффективен на ранних стадиях болезни
Такие меры внешнего воздействия, как мануальная терапия с использованием различных методов релаксации мышц, рефлексотерапия (вакуумная или лазерная акупунктура, иглоукалывание) и массаж, являются очень важной частью терапии. Они позволяют усилить и закрепить действие медикаментов, избежать затяжного лечения и слишком высокой дозировки лекарств. Следует делать также специальные упражнения при синдроме грушевидной мышцы.
Народные методы
Лечение в домашних условиях синдрома грушевидной мышцы является альтернативной терапией, которая, как правило, направлена на устранение воспалительного процесса и болевого синдрома. Она может усиливать эффект традиционного лечения, но не может заменять его, особенно при таком сложном синдроме. Перед использованием народных методов обязательно следует проконсультироваться с доктором. Рекомендуют один из следующих рецептов:
- Взять 0,5 л винного спирта и 50 г цветков конского каштана. Настаивать сутки в темном месте. Делать компрессы на всю ночь. Курс лечения – 10 дней.
- К тройному одеколону добавляют настойку боярышника, валерианы, настойку красного перца и растолченные таблетки анальгина. Состав оставить на сутки в темном прохладном месте. Втирать в больную мышцу 3 раза в сутки.
- Взять цветки календулы, калины и чабреца в равных количествах. Сбор в количестве 2 ложек залить стаканом кипятка и настаивать 1 час. Принимать по 1/3 стакана перед едой.
Не рекомендуется использовать один и тот же рецепт дольше месяца. Установлено, что организм привыкает к действию лекарственных растений и прекращает реагировать на них. В некоторых случаях могут проявиться и побочные эффекты или личная непереносимость. Тогда использование народного метода следует прекратить и обратиться к доктору.
mozg.expert
Синдром грушевидной мышцы — причины, симптомы, диагностика и лечение
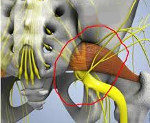
Синдром грушевидной мышцы — это симптомокомплекс, возникающий при компрессии седалищного нерва в подгрушевидном отверстии. Клинически характеризуется болями ягодично-крестцовой локализации и по ходу поражённого нерва, расстройством чувствительности, периферическим парезом стопы. В диагностике основная роль принадлежит специфическим клиническим симптомам, новокаиновой пробе, дополнительно проводятся рентгенологические, ультразвуковые, томографические исследования. Лечение включает фармакотерапию, физиотерапию, остеопатические и мануальные методики, кинезиотерапию. При малой эффективности консервативных методов показано хирургическое лечение.
Общие сведения
Предположение об участии грушевидной мышцы в возникновении невропатии седалищного нерва было выдвинуто давно. В 1937 году немецкий врач Фрейберг подробно изучил данный синдром и предложил его хирургическое лечение — пересечение мышечных волокон. По механизму своего развития синдром грушевидной мышцы (СГМ) относится к туннельным компрессионно-ишемическим невропатиям. Точные данные по распространённости заболевания в литературе не приведены. Синдром возникает у 50% пациентов с дискогенным поясничным радикулитом. 80% случаев СГМ является вторичным, не связан с непосредственным поражением грушевидной мышцы, а обусловлен её рефлекторным тоническим сокращением вследствие иных патологических процессов.
Синдром грушевидной мышцы
Причины СГМ
В основе заболевания лежат патологические изменения грушевидной мышцы: спазм, повреждение, воспаление, фиброзирование, увеличение объёма. Иногда встречается ятрогенная этиология, связанная с внутримышечными инъекциями в ягодичную область, в ряде случаев приводящими к образованию инфильтрата, крайне редко — внутримышечного абсцесса. Основными этиофакторами СГМ выступают:
- Вертеброгенная патология. Поясничный остеохондроз, спондилоартроз, межпозвоночная грыжа поясничного отдела, опухоли позвоночника, экстрамедуллярные спинальные опухоли протекают с раздражением спинальных корешков и волокон крестцового сплетения, иннервирующих грушевидную мышцу. Результатом становится её рефлекторный спазм.
- Травматические повреждения. Возможно непосредственное травмирование (надрыв) мышечных волокон, их перерастяжение вследствие смещения тазовых костей при ушибах и переломах таза. В последующем развивается фиброз, мышца укорачивается и утолщается. СГМ может быть обусловлен формированием посттравматической гематомы данной области.
- Мышечная перегрузка. Наблюдается при длительном вынужденном положении тазово-подвздошного сегмента в связи с трудовой деятельностью, некорректной фиксацией при лечении переломов. Повышенная нагрузка на грушевидную мышцу возникает, если пациент старается принять анталгическую позу при корешковом синдроме. Перегрузка возможна при чрезмерных тренировках в беговых видах спорта, тяжёлой атлетике.
- Воспалительные процессы. Миозит, поражающий грушевидную мышцу, — достаточно редкое явление. Чаще синдром обусловлен рефлекторным спазмированием, возникающим на фоне сакроилеита, воспалительных заболеваний органов малого таза (цистита, простатита, аденомы простаты, аднексита, эндометриоза, миомы матки).
- Асимметрия таза. Формируется при сколиозе, укорочении нижней конечности, неправильно сросшемся переломе тазовых костей, патологии тазобедренного сустава. В результате грушевидная мышца подвергается повышенной нагрузке и перерастяжению.
- Онкопатология. Опухолевые процессы проксимального отдела бедренной кости, крестцовой области обуславливают изменения взаиморасположения анатомических структур, в результате которых страдает грушевидная мышца. Неоплазии тазовой локализации выступают причиной рефлекторного мышечного спазма.
- Ампутация бедра. СГМ у пациента с ампутированным бедром был описан в 1944 году. Идущая от культи афферентная импульсация рефлекторно вводит грушевидную мышцу в перманентное спастическое состояние, обуславливающее наличие фантомных болей.
Патогенез
Грушевидная мышца крепится широким концом к крестцу, узким — к большому вертелу бедренной кости. Она обеспечивает отведение и наружную ротацию бедра. Проходя через большое седалищное отверстие, грушевидная мышца формирует щелевидное подгрушевидное отверстие, ограниченное снизу крестцово-бугристой связкой. Через него из малого таза выходят седалищный, нижний ягодичный, половой и задний кожный нервы, а также проходят нижние ягодичные артерии и вены. В 10% случаев седалищный нерв идёт сквозь толщу мышечных волокон.
Обусловленное различными этиофакторами стойкое тоническое сокращение сопровождается утолщением грушевидной мышцы, что приводит к значительному уменьшению размеров подгрушевидного отверстия. Результатом является сдавление проходящих в отверстии нервов и сосудов. В первую очередь страдает наиболее крупный седалищный нерв. Компрессия сосудов обуславливает ухудшение кровоснабжения нервного ствола, что выступает дополнительной патогенетической составляющей ишиалгии.
Классификация
Синдром грушевидной мышцы не отличается клиническим многообразием или наличием различных вариантов течения. Применяемая в практической неврологии классификация основана на этиологическом принципе, понимание которого играет ведущую роль в планировании лечения. Соответственно этиологии синдром подразделяют на 2 основные формы:
- Первичный. Обусловлен непосредственным поражением самой мышцы. К первичным формам относят СГМ на фоне миозита, физического перенапряжения, травм.
- Вторичный. Возникает как результат длительной патологической импульсации из области поясничного или крестцового отдела позвоночника, малого таза, крестцово-подвздошного сочленения. Формируется при заболеваниях, опухолях позвоночника, тазовых органов, тазобедренного сустава.
Симптомы СГМ
У 70% пациентов заболевание манифестирует болью в ягодично-крестцовой зоне. Болевые ощущения имеют постоянный, тянущий, ноющий характер, возможны тягостные мозжащие боли. Болевой синдром усиливается при ходьбе, приведении бедра, приседании, попытке положить одну ногу сверху другой. Небольшое разведение ног в горизонтальном положении или сидя уменьшает боль. В последующем присоединяется ишиалгия — боль по ходу седалищного нерва. На фоне постоянной мозжащей боли по задней поверхности бедра возникают прострелы — интенсивные болевые импульсы, идущие от ягодицы до стопы. В зоне локализации боли наблюдается гипестезия (понижение болевой чувствительности) и парестезии (жжение, покалывание, ощущение ползания мурашек).
Характерно снижение силы мышц голени и стопы. В тяжёлых случаях, при тотальном сдавлении волокон седалищного нерва, выраженный парез приводит к появлению «болтающейся» стопы. Сосудистая компрессия обуславливает синдром перемежающейся хромоты — появление при ходьбе боли в икроножной мышце, вынуждающей больного сделать остановку. Симптомами сосудистых нарушений выступают также бледная окраска кожи стопы, понижение местной температуры и онемение пальцев.
Осложнения
Постоянный изматывающий болевой синдром ограничивает трудоспособность больного, провоцирует нарушение сна, повышенную утомляемость, эмоциональную лабильность. Периферический парез стопы и голени протекает с мышечной атрофией. Длительное течение заболевания приводит к необратимым атрофическим изменениям в мышцах с формированием стойкого пареза, приводящего к инвалидности пациента. В некоторых случаях отмечается вторичный спазм мускулатуры тазового дна, сопровождающийся затруднением, дискомфортом при мочеиспускании и дефекации, у женщин — диспареунией.
Диагностика
Трудности клинической диагностики обусловлены сходством симптоматики с седалищной нейропатией, глубоким залеганием грушевидной мышцы. В повседневной врачебной практике основная диагностическая роль принадлежит клиническим тестам. Базовыми составляющими в постановке диагноза являются:
- Осмотр невролога. Определяет болезненность пальпации верхнемедиальной поверхности большого вертела и крестцово-подвздошного соединения. Боль провоцируется целым рядом тестов: активной внутренней ротацией согнутого бедра (симптом Фрайберга), попыткой поднимания колена в положении лёжа на здоровом боку (симптом Битти), пассивным поворотом бедра внутрь (синдром Бонне-Бобровниковой), наклоном туловища вперед с прямыми ногами (симптом Миркина).
- Проба с новокаином. Инъекцию новокаина производят в толщу грушевидной мышцы. Выраженное уменьшение боли в течение 2-3 минут после инъекции подтверждает диагноз.
- Инструментальные обследования. Оценка состояния мышц нижней конечности и проводимости седалищного нерва осуществляется при помощи электронейрографии. По показаниям для выявления тазовой асимметрии, онкопатологии, травматических повреждений проводится рентгенография костей таза, КТ и МРТ позвоночника, УЗИ органов малого таза.
В ходе диагностики может потребоваться консультация вертебролога, онколога, уролога, гинеколога. Дифференциальная диагностика СГМ проводится с корешковым синдромом при межпозвоночной грыже поясничного отдела, пояснично-крестцовым плекситом, дисметаболическим, токсическим поражением седалищного нерва. Перемежающаяся хромота требует дифдиагностики от сосудистых заболеваний: облитерирующего атеросклероза, облитерирующего эндартериита нижних конечностей.
Лечение СГМ
У большинства больных результативна консервативная терапия, представляющая собой комбинацию фармакотерапии и немедикаментозных способов лечения. При наличии причинных факторов (опухоли, асимметрии таза, воспалительных заболеваний) необходимо их устранение. Хирургическая операция по рассечению грушевидной мышцы и невролизу участка седалищного нерва проводится при неэффективности консервативных методик в случаях, когда синдром протекает с грубым парезом стопы. Основными составляющими консервативной терапии являются:
- Купирование болевого синдрома. Из медикаментозных препаратов используются анальгетики, нестероидные противовоспалительные. Наиболее эффективно введение местных анальгетиков и глюкокортикостероидов в виде лечебных блокад. Противовоспалительным действием обладают некоторые физиопроцедуры: УВЧ-терапия, ультрафонофорез гидрокортизона, магнитотерапия. Обезболивающий эффект оказывают сеансы иглоукалывания, компрессы с димексидом.
- Снятие мышечного спазма. Медикаментозно достигается при помощи назначения миорелаксантов. Хороший результат даёт применение расслабляющего массажа ягодично-крестцовой области, постизометрической релаксации, миофасциального рилизинга.
- Кинезиотерапия. Направлена на восстановление нормального двигательного паттерна. Правильное последовательное включение различных мышечных групп в движение обеспечивает адекватную нагрузку на поражённую область, способствует её скорейшему восстановлению и предупреждает возникновение рецидивов.
Прогноз и профилактика
В большинстве случаев при условии комплексной терапии синдром имеет благоприятный прогноз. Эффективность хирургического лечения достигает 85%, однако после него возможны рецидивы. Без корректного лечения на протяжении года развивается стойкий парез стопы. Первичная профилактика СГМ заключается в предупреждении мышечных перегрузок, травматических повреждений, остеохондроза позвоночника. Важное значение имеет своевременное выявление и лечение вертеброгенных заболеваний, патологии полости малого таза. Вторичная профилактика направлена на предотвращение рецидивов, осуществляется путём кинезиотерапии, регулярных занятий ЛФК, исключения чрезмерных физических нагрузок.
www.krasotaimedicina.ru
упражнения и лечение в домашних условиях
Синдром грушевидной мышцы – это совокупность довольно болезненных и назойливых ощущений, затрагивающих ягодичную область. Боль может транспортироваться также в зону паха, отдавать в бедро и даже в голень, но начинается синдром всегда именно с ягодиц.

Причины развития
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Синдром грушевидной мышцы и корешковый синдром могут быть спровоцированы целым рядом разнообразных факторов — первичных и вторичных. К первой категории относятся:
- физическое перенапряжение мускулатуры этого отдела;
- травмы, в том числе растяжения;
- сильное переохлаждение, особенно в течение продолжительного времени;
- долгое нахождение в некомфортной позе;
- инъекция, проведенная непрофессионально, с нарушением правил.
Вызвать развитие первичной формы синдрома грушевидной мышцы могут и другие воздействия, мы перечислили только наиболее распространенные.
При вторичной форме синдрома он появляется, как следствие других заболеваний, чаще всего – затронувших один из органов, расположенных в малом тазу, или крестец позвоночника. Наиболее вероятно развитие синдрома у больных с диагнозом «пояснично-крестцовый радикулит со смещением дисков». Синдром грушевидной мышцы наблюдается у 50% этой группы пациентов. Нередко он становится следствием защемления седалищного нерва.
Симптоматика синдрома
Основные симптомы синдрома грушевидной мышцы:
- боли в пораженной ягодице, носящие ноющий либо тянущий характер. Способны отдаваться в тазобедренное сочленение, в некоторых случаях затрагивается крестцово-подвздошное. Ощущения увеличиваются во время ходьбы или при долгом стоянии. В положении «полуприседа» интенсивность возрастает до почти нестерпимой;
- в сидячем состоянии болезненность остается ровной, спадает только при принятии больным лежачего положения;
- если большая ягодичная мышца расслаблена, грушевидная прощупывается без труда: она постоянно находится в напряженном состоянии;
- легкое постукивание по затронутой синдромом мышце «стреляет» болью в заднюю часть ноги. Боль может распространяться почти до голеностопа;
- синдром грушевидной мышцы влечет напряжение других мышц, из которых состоит тазовое дно.
Последний симптом не обязателен, но встречается настолько часто, что упомянуть о нем стоит.
Ущемление седалищного нерва проявляет себя другими признаками:
- боль не особо сильная, тупая; ей сопутствуют другие неприятные ощущения вроде онемения мышц, жжения (как вариант – зябкости) в них;
- болезненные ощущения не носят непрерывный характер. Они появляются во время резкой смены погоды либо становятся следствием перенесенного стресса;
- ахиллов рефлекс становится менее выраженным. Он проверяется легким ударом медицинским молоточком по пяточному сухожилию. При защемлении седалищного нерва икроножная мышца сокращается слабо или вообще не реагирует на проверку.
Иногда, если ущемлены лишь волокна, из которых сформирован большеберцовый нерв, боль локализована в мускулатуре голени, сзади.
Если у пациента сдавлена ягодичная артерия, симптоматичная картина выглядит иначе: кожа на пораженной ноге заметно бледнеет, сосуды резко спазмируются, из-за чего развивается хромота. Продолжить движение можно только после расслабления конечности, для чего требуется присесть, а лучше – прилечь. У большинства больных такие приступы время от времени повторяются.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение которой мы рассматриваем, имеет довольно яркие проявления. Неспециалист с легкостью может перепутать эти признаки с симптоматикой других заболеваний. Поэтому требуется консультация профессионала-медика. Для подтверждения диагноза используется пальпация – прощупывание болезненной области и связанных с ней зон.
Изучаются:
- внутренняя часть большого бедренного вертела;
- крестцово-подвздошное сочленение;
- крестцово-остистая связка;
- тазобедренный сустав;
- грушевидная мышца.
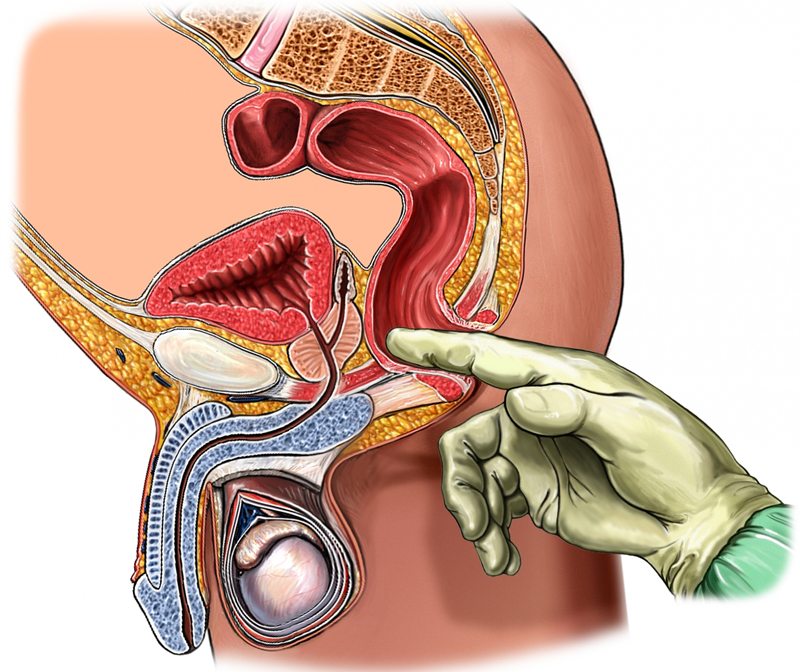
Одним из наиболее точных диагностических методов считается трансректальная пальпация: в напряженном состоянии проблемная мышца набирает упругость, которая при таком диагностировании не оставляет никаких сомнений.
Иногда пациенту предлагается метод исключения: в грушевидную мышцу вводится обезболивающий укол (препарат подбирается с учетом состояния здоровья и хронических патологий больного), по динамике обнаруженных сдвигов врач делает вывод о природе беспокоящих пациента ощущений.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Если синдром грушевидной мышцы обусловлен травматическими воздействиями, обследование на этом обычно прекращается, назначается курс лечения. Однако если природа его развития неясна, потребуются дополнительные исследования. Пациенту может быть рекомендованы рентгенография, томография – компьютерная или магниторезонансная, биохимический анализ крови.
Терапевтические рекомендации
Если диагностирован синдром грушевидной мышцы, лечение зависит от того, чем он вызван. Сам по себе синдром самостоятельным заболеванием не является, поэтому медикаментозное воздействие – чисто симптоматическое, направленное на снятие болей, воспаления (если оно успело начаться), напряжения мышц. Для решения этой задачи назначаются медикаменты нескольких групп:
- для обезболивания и снятия воспаления: противовоспалительные медикаменты из нестероидного ряда. Они не только блокируют очаг, предотвращая распространение воспаления на смежные ткани, убирая его с уже пораженных, но и гасят боль. Нередко рекомендуется внутримышечное введение препаратов, поскольку при таком применении они воздействуют быстрее, проникают глубже в волокна. Популярны Диклофенак и его аналоги, Кеторолак, Мелоксикам. Если боли слишком сильны, противовоспалительные средства дополняются анальгетиками;
- для снятия напряженности мышц — спазмолитики. Они устраняют спазм, если он уже наблюдается, предотвращают повторное спазмирование. По соотношению «цена – качество» предпочтение обычно отдается препаратам, в основе которых лежит дротаверин;
- если спазмолитики не дают нужного эффекта, больному может быть назначен курс миорелаксантов, которые насильственно, но быстро расслабляют мышечные спазмы. Из этого медикаментозного ряда самым распространенным считается Мидокалм.
Иногда, если пациент испытывает сильные боли, врачи проводят новокаиновую или лидокаиновую блокаду, обкалывая пораженную мышцу растворами препаратов.
Однако только медикаменты не способны победить синдром грушевидной мышцы. Лечение на острой стадии обязательно включает в себя физиотерапевтические методики. Наиболее эффективны вакуумная терапия, лазерная или фармацевтическая акупунктура, иглорефлексотерапия, некоторые другие. Обязателен также массаж, снимающий спазмы, стабилизирующий кровоток. Нередко пациентам рекомендуется ректальный массаж – он считается самым действенным при синдроме грушевидной мышцы.
Помимо устранения симптоматики синдрома, врач должен назначить курс, направленный на терапию вызвавшей его причины. Без этого шага лечение становится бессмысленным: синдром будет постоянно возвращаться, причем временные разрывы между рецидивами станут неуклонно сокращаться.
Лечебная физкультура
Основной прием, которым может быть побежден синдром грушевидной мышцы – упражнения, выполняемые регулярно. Гимнастика направлена на расслабление спазмированной мускулатуры, активизацию всех мышц вокруг грушевидной и связанных с ней. Обязательное условие: выполнять заданные движения строго в перечисленном порядке:
- больной ложится на спину, сгибает ноги в коленных суставах, сводит/разводит колени. При их соприкосновении требуется толкать одно колено другим энергично и активно, сменяя по очереди объект приложения усилий. Каждое давление должно длиться несколько секунд;
- больной ложится навзничь, плечи прижимает к полу. Одну ногу он выпрямляет, вторую сгибает в колене. Противоположной к согнутой ноге ладонью он прижимает колено к полу через вторую конечность. Удерживаться в таком положении нужно как можно дольше, минимум полминуты. Затем упражнение повторяется со второй ногой;
- для растяжки грушевидной мышцы пациент, лежа на спине, сгибает ноги в коленях и держит их на весу. Пострадавшая конечность закидывается на здоровую, как будто нужно лежа сесть в позу «лотос». Руками больной обхватывает бедро опорной ноги, тянет ее на себя. При этом упражнении грушевидная мышца растягивается, становится более эластичной, менее склонной к спазмам;
- пациент должен сесть, ступни расставить пошире, согнутые колени соединить. Одной рукой он опирается на кушетку, вторую протягивает вперед и начинает подниматься. Когда локоть выпрямлен полностью, помощник (в этом упражнении без него не обойтись) за свободную руку помогает больному выпрямить тело полностью. На этом этапе колени размыкаются;
- следующее упражнение выполняется стоя. Для него нужно обзавестись эспандером либо очень плотной эластичной лентой. Один конец приспособления надежно крепится к любой жесткой опоре, второй накидывается на стопу с поврежденной стороны. Пациент становится к опоре боком и с усилием, преодолевая сопротивление эспандера, отводит ногу вбок на максимально доступное расстояние без сгибания колена. На место ногу надо возвращать медленно, сдерживая давление эспандера и получая противоположную нагрузку на нижнюю конечность.
Специалисты по лечебной физкультуре больным с синдромом грушевидной мышцы рекомендуют делать упражнения трижды в сутки. До выздоровления советуют отказаться от любых других тренировок или снизить их интенсивность.
Помогаем себе сами
Если у вас диагностирован синдром грушевидной мышцы, лечение в домашних условиях в сочетании с усилиями наблюдающего врача способно быстрее вернуть вам легкость в ходьбе и безболезненность существования. Все меры согласовываются с врачом.
Самомассаж
Он снимает с мышцы спазмированность, нормализует кровообращение, помогает мускулатуре быстрее вернуться к штатному функционированию, вполне доступен для самостоятельного исполнения.
Один сеанс занимает примерно треть часа. В целом курс должен включать в себя не меньше 12 процедур, через месяц его требуется повторить. Никаких приспособлений для самомассажа не требуется, разве что коврик, на котором нужно располагаться. Диван или кровать для проведения процедуры не подходят – нужна жесткая и твердая поверхность:
- требуется лечь больной ягодицей вверх, постараться расслабить мышцу и помассировать ее, используя большой палец руки. Сначала выполняется общее разминание, после разогрева тканей всей области особенно пристальное внимание уделяется уплотнениям и болезненным местам;
- для растяжения мышцы, которое делает доступной для массажа большую ее часть, нога должна быть подогнута. Но не чрезмерно, чтобы не возникло мускульное напряжение – при нем массаж может даже навредить;
- если вы не уверены в своих способностях, как массажиста, используйте мячик для тенниса. В этом случае положение меняется: больной бок оказывается внизу, под мышцу подкладывается спортивный снаряд, на котором и следует кататься, помогая руками и отталкиваясь ступнями;
- направление массажа – сверху вниз, вдоль мускульных волокон. Все движения делаются плавно, не торопясь, без избыточного давления.
Если у вас в разгаре воспалительный процесс, а массаж доставляет болезненные ощущения, можно ограничиться мягкими круговыми разминаниями на месте поражения. Желательно заниматься самомассажем каждые четыре часа.
Народная медицина
Методики альтернативной медицины в основном направлены на снятие болей и воспаления. Они требуют времени, но нередко усиливают эффект традиционного лечения. При синдроме грушевидной мышцы можно попробовать следующие рецепты для домашнего лечения:
- флакон обычного тройного одеколона (200 мл) смешивается с половиной стопки аптечной настойки боярышника, тем же объемом настойки валерианы, двойной дозой настойки красного перца, десятью таблетками анальгина. Настаивать нужно сутки. Трижды в день состав втирается в пораженную мышцу. Снимает спазм, останавливает воспаление, устраняет боль;
- в полулитре винного спирта настаиваются 50 граммов цветков конского каштана (сырье продается в аптеках). Компресс из пропитанной составом марли 10 дней подряд прикладывается на ночь;
- в равных количествах соединяются цветки календулы, чабреца и калины. Две ложки сбора заливаются кипятком; настаивать следует час, пить по трети стакана перед едой.
Все ваши домашние действия должны быть скорректированы доктором. И если он не рекомендует пока использовать народные способы лечения, воздержитесь от них. Не используйте одну и ту же методику дольше месяца: организм привыкает к рецепту и перестает на него реагировать.
Чтобы не столкнуться с неприятными симптомами и необходимостью от них избавляться, достаточно разумной бытовой осторожности. Если у вас нет проблем с позвоночником, органами малого таза, синдром вам не грозит – при условии, что вы избегаете переохлаждений и непосильных нагрузок, не сохраняете часами одну и ту же позу. А для стопроцентной уверенности в своей безопасности не ленитесь при малейших намеках на радикулит обращаться в соответствующее медучреждение.
Синдром грушевидной мышцы теоретически не относится к опасным заболеваниям. Однако качество жизни он ухудшает заметно. Да и осложнениями без соответствующего лечения он вас может обеспечить. К ним смело можно отнести нарушения в функциональности мышц, деградацию суставов и связок, не получающих достаточной нагрузки или нагружаемых чрезмерно – вы инстинктивно пытаетесь избежать болезненности, переносите основной вес на здоровую ногу. Органы малого таза тоже начинают испытывать проблемы.
Если своевременно не уточнить, какой причиной спровоцировано развитие синдрома грушевидной мышцы, вы можете пропустить возникновение более серьезной патологии.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
sustavlive.ru
Синдром грушевидной мышцы: 10 упражнений, которые помогут
Эти упражнения успешно могут применяться для восстановления нормального функционирования поясничного отдела позвоночника, укрепления паравертебрального корсета, улучшения координации различных сегментов позвоночного столба и вытяжения спазмированной грушевидной мышцы.
В некоторых случаях причиной защемления седалищного нерва является спазм m.piriformis. Заболевание носит название — синдром грушевидной мышцы. Грушевидная мышца (m.piriformis) крепиться к крестцу и бедренной кости, и, как и любая мышца, она может укорачиваться и напрягаться. Грушевидная мышца проходит под ягодичной мышцей и над седалищным нервом. Её функцией является удержание колена и стопы развернутыми вперед при ходьбе, а также она принимает скромное участие в отведении бедра.
О заболевании седалищного нерва
Защемление спазмированной грушевидной мышцей седалищного нерва может привести к его воспалению, что связано с распространением боли по задней стороне одноименной ноги.
Боль обычно возникает: от тяжелой работы, чрезмерных занятий в тренажерном зале, длительного бега, продолжительного сидения, а также от различных травм и ранений.
Подписывайтесь на наш аккаунт в INSTAGRAM!
Отмечается локальная болезненность при глубокой пальпации по центру ягодицы с воспроизведением онемения, парастезии (ощущения онемения, чувства покалывания, ползания мурашек) в голени, в стопе и ягодице в зоне иннервации седалищного нерва.
Блокада грушевидной мышцы новокаином значительно облегчает состояние. Положителен симптом Бонне – усиление болевого синдрома в положении лежа на животе при приведении согнутой в коленном суставе ноги (В.Ф. Кузнецов, 2004).
Подтвердить синдром грушевидной мышцы можно по симптоматике, а также при помощи МТР (томография может показать истощенную или перенапряженную грушевидную мышцу), есть еще новый метод нейровизуализации.
Что является причиной синдрома грушевидной мышцы?
- Слабые ягодичные мышцы, в результате чего на грушевидную мышцу увеличивается нагрузка.
- Подвывих в тазобедренном и крестцово-подвздошном суставе, что накладывает дополнительную нагрузку на piriformis.
- Заваливание стопы (лодыжки) вовнутрь при ходьбе, опять-таки, чрезмерно задействует грушевидную мышцу.
- Защемление нервного корешка на уровне первого крестцового позвонка приводит к паталогическому напряжению грушевидной мышцы.
- Травма (сильный ушиб, ранение), что может привести к надрыву мышцы (в этом случае упражнения из йоги на вытяжение мышцы могут быть малоэффективными).
Как упражнения могут помочь?
- Во-первых, мягкое вытяжение зажатой мышцы, поможет ей расслабиться.
- Во-вторых, улучшить кровообращение в районе защемления седалищного нерва.
- В-третьих, помочь достичь общего расслабления, что приведет к частному расслаблению мышцы.
- В-четвертых, улучшить функционирование крестцово подвздошного сустава и тазобедренных суставов.
Следует отметить, что эти упражнения носят вспомогательный характер. Необходимо получить комплексное лечение у невролога и использовать упражнения только, как важное дополнение.
Мануальная терапия, в частности ПИР (пост изометрическая релаксация) может помочь расслабить спазмированную мышцу.
Наверняка положителен массаж пораженной ягодицы, или самомассаж при помощи перекатов на теннисном шарике.
Упражнения при синдроме грушевидной мышцы
Отмечу, что все упражнения нужно делать медленно и внимательно, если есть возможность обязательно посетите занятия квалифицированного инструктора, чтобы было понятно, как выполнять упражнения. Дыхание должно быть спокойным и медленным, без задержек. Дышать нужно носом.
Не делайте упражнения при больных коленях, тазобедренных суставах, после операций, при которых запрещены физические упражнения, при беременности.
Следует добавить, что защемление седалищного нерва может провоцироваться «замыканием» нервных корешков на уровне поясничных позвонков.
Упражнение 1
- Сесть на коврик или подстилку и выпрямить ноги. Поочередно вытянуть ягодицы руками назад и сесть на седалищные косточки. Согнуть правую ногу в колене и поставить рядом с коленом левой ноги.
- С вдохом вытянуть левую руку вертикально вверх. С выдохом завести локоть левой руки за правое колено, а правую руку подать назад и поставить на пальцы на пол за спиной.
Держать спину прямой! Плечевой пояс параллельно полу. Смотреть прямо за левое плечо. Не должно быть никаких болевых ощущений.
- Выполнить скручивание на 15-20 глубоких дыханий. С вдохом вернуться в начальное положение, отдохнуть, поменять ноги и проделать скручивание в другую сторону.




Для лучшего вытяжения грушевидной мышцы ступню согнутой ноги можно переставить за колено прямой.
Упражнение 2
- Сидя на коврике согнуть левую ногу и разместить пятку рядом с тазобедренным суставом правой ноги, ступню правой ноги завести за колено левой.
- С вдохом вытянуть левую руку вверх, с выдохом завести ладонь за правое колено, развернуть голову и смотреть прямо за левое плечо.
- Удерживать комфортное положение в течение 15-20 спокойных дыханий. Удерживайте внимание на общем расслаблении.
Возможно несколько положений левой руки:
- самое простое – положить ладонь на правое бедро,
- более сложный вариант завести локоть за колено,
- еще один вариант — с заведенным локтем, перевести ладонь к тазобедренному суставу правой ноги,
- следующий – перевести руку к правой ступне и зацепиться за нее,
- еще один – обхватить левой рукой правое колено, правую руку завести за спину и сделать замок пальцев рук.
Выполняйте тот вариант, в котором можно расслабиться.
Выполните положение, поменяв ноги и руки, в другую сторону.
Хорошим подспорьем в практике буде зеркало. Если есть возможность, то делайте упражнение перед зеркалом.


Упражнение 3
Эти упражнения успешно могут применяться для восстановления нормального функционирования поясничного отдела позвоночника, укрепления паравертебрального корсета, улучшения координации различных сегментов позвоночного столба и вытяжения спазмированной грушевидной мышцы (Musculus piriformis).
- Вытянувшись лечь на спину, развести руки по сторонам на уровне плечевого пояса. Согнуть ноги в коленях, ступни поставить немного больше, чем ширина таза.
- На выдохе направить колени в правую сторону, сохраняя комфортное состояние, без болезненных ощущений. С вдохом поднять колени в исходное положение и на выдохе повторить в другую сторону.
Обратите внимание на то, чтобы не было болезненных ощущений в коленях, тазобедренных суставах, животе и спине.
Аналогичное упражнение, только с фиксацией положения отведенных коленей на 10-15 спокойных и глубоких дыханий. Данный вариант подходит для вытяжения подвздошно-поясничной мышцы.
Если удержание отведенных коленей связано с дискомфортом, то подставьте под них стопку книг или другой подобный предмет. Выпрямление верхней ноги в сторону и расположение ее на полу или на опоре будет способствовать вытяжению грушевидной мышцы, что можно использовать при защемлении седалищного нерва пириформисом.
Для вытяжения грушевидной мышцы упражнение со скрученными ногами. Вытянувшись лечь на спину, согнуть ноги в коленях, правую ногу «обернуть» левой ногой. На выдохе направить ноги в правую сторону и задержаться в комфортном положении на 10-15 спокойных и глубоких дыханий. С вдохом поднять ноги в исходное положение, поменять перекрест ног (теперь правая нога заходит на левую) и выполнить аналогичное скручивание в другую сторону.


Упражнение 4
Упражнение сложное, особенно для новичков.
- Возьмите стул. Встаньте так, чтобы можно было опереться рукой на стул.
- Поставьте правую ступню вдоль коврика, а левую разверните под 45 градусов и поставьте ее на расстояние чуть больше метра от правой (пятки на одной линии или чуть разведены для устойчивости).
- С выдохом опустите левую руку на стул, поднимите правую руку вверх и посмотрите на правую ладонь. Чем выше будет подставка под левую руку, тем проще будет выполнить упражнение.
- Выполняйте упражнения без болевых ощущений!
- Задержитесь в упражнении на 15-20 спокойных дыханий. Концентрируйтесь на общем расслаблении.
- С вдохом поднимитесь и выполните упражнение в другую сторону, поменяв руки и ноги.
При выполнении упражнения происходит диагональное вытяжение грушевидной мышцы.


Упражнение 5
Тоже сложное упражнение и для его выполнения нужно приготовить два стула. Поставить стулья так, чтобы на один можно было положить ладонь, а на другой пальцы вытянутой ноги.
- Поставьте обе ладони на один стул, а прямую левую ногу на другой.
- С вдохом поднимите медленно правую руку вверх, смотрите на ладонь. Задержитесь в упражнении на 15-20 спокойных дыханий.
- С выдохом опустите правую руку на стул, поменяйте ноги и проделайте скручивание в другую сторону.
При выполнении упражнения происходит вытяжение грушевидной мышцы в горизонтальной плоскости.



Упражнение 6
- Сесть на коврик, согнув левую ногу и вытянув правую ногу назад. Обратите внимание, чтобы таз был развернут вперед. Если таз заваливается, то подложите под левую ягодицу свернутое одеяло.
- Возьмите стопки книг или другие подобные предметы и поставьте их по обе стороны таза.
- Старайтесь держать спину вертикально, если наблюдаются неприятные ощущения в пояснице, то выдвиньте предметы немного вперед, чтобы спина наклонилась. Это поможет убрать напряжение с поясницы.
- Обратите внимание, чтобы не было болезненных ощущений в тазобедренных суставах и коленях! Старайтесь расслабить ноги, концентрируйтесь на общем расслаблении.
- Удерживайте упражнение на 15-20 дыханий. Затем медленно поменяйте ноги и повторите упражнение.



В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Упражнение 7
Упражнение пятка к колену.
- Сесть на коврик. Немного согнуть правую ногу.
- Затем медленно согнуть левую ногу и поставить пятку к правому колену. Если вы слишком сильно согнете правую ногу, то при заведении пятки левой ноги, могут быть неприятные ощущения в коленном суставе, которые нужно избегать. Если появились неприятные ощущения в колене, то чуть выпрямите правую ногу.
- Ладони поставьте за спину и начинайте медленно толкать руками грудную клетку к левой ноге.
- Наблюдайте, чтобы не было болезненных ощущений в колене. Старайтесь с каждым выдохом направлять расслабление в область левой ягодицы.
- Выполните упражнение на 15-20 дыханий.

В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Возможные варианты упражнения пятка к колену — сидя на стуле и лежа на спине.
Упражнение 8
Упражнение ремешок на стопу нога в сторону. Приготовьте ремешок (можно взять полотенце, ремень или галстук).
- Вытянувшись, как показано здесь, лечь на коврик.
- Взять ремень в левую руку, согнуть правую ногу и накинуть ремешок на пятку.
- Выпрямить ногу, подрегулировать длину ремешка, чтобы не было болезненных ощущений в задней стороне ноги.
- С выдохом направить правую ногу в левую сторону.
- Если нет неприятных ощущений в ягодице, то ступню правой ноги можно опустить на пол, если есть, то опустите ногу на подставку (стул и т.д.), так, чтобы не было болезненных ощущений в ягодице.
- С вдохом поднимите правую ногу, согните ее и опустите на коврик.
- Отдохнув, повторите тоже самое с левой ногой в правую сторону.

Упражнение 9
Приготовить стопку книг или др. предмет.
- Сесть на коврик, скрестив ноги.
- Опираясь на ладони, привстаньте на колени. Максимально сблизьте колени (одно колено поверх другого), а пятки направьте по сторонам.
- Помогая себе руками, сядьте на пол (или на предмет). Не должно быть болезненных ощущений.
- Удерживайте выполнение упражнения в течение 15-20 спокойных дыханий.
- Затем выполните с другой ногой сверху.


Упражнение 10
- Лечь на спину неподвижно. Это положение устраняет усталость, которая появляется после других упражнений, и успокаивает эммоции.
- Вытянитесь, как показано здесь, и лягте на спину. Полностью расслабьтесь. Наблюдайте за входящими и исходящими дыханиями.
Продолжительность упражнения начинайте с 5 минут и завершайте комплекс упражнений расслаблением на 15-20 минут.

Рекомендации
- Делайте те упражнения, которые не вызывают болевых ощущений и хорошо получаются.
- Если, какое-либо упражнение вам не дается, появляются болевые ощущения, то пропустите его.
- Если вы новичок, то лучше взять несколько индивидуальных занятий или консультаций у опытного инструктора. опубликовано econet.ru.
Задайте вопрос по теме статьи здесь
P.S. И помните, всего лишь изменяя свое потребление — мы вместе изменяем мир! © econet
econet.ru
причины развития, симптомы и методы лечения в домашних условиях, эффективные упражнения для эффективного устранения патологии
Эти упражнения успешно могут применяться для восстановления нормального функционирования поясничного отдела позвоночника, укрепления паравертебрального корсета, улучшения координации различных сегментов позвоночного столба и вытяжения спазмированной грушевидной мышцы.

В некоторых случаях причиной защемления седалищного нерва является спазм m.piriformis. Заболевание носит название — синдром грушевидной мышцы. Грушевидная мышца (m.piriformis) крепиться к крестцу и бедренной кости, и, как и любая мышца, она может укорачиваться и напрягаться. Грушевидная мышца проходит под ягодичной мышцей и над седалищным нервом.
Её функцией является удержание колена и стопы развернутыми вперед при ходьбе, а также она принимает скромное участие в отведении бедра.
О заболевании седалищного нерва
- Защемление спазмированной грушевидной мышцей седалищного нерва может привести к его воспалению, что связано с распространением боли по задней стороне одноименной ноги.
- Боль обычно возникает: от тяжелой работы, чрезмерных занятий в тренажерном зале, длительного бега, продолжительного сидения, а также от различных травм и ранений.
- Подписывайтесь на наш аккаунт в INSTAGRAM!
- Отмечается локальная болезненность при глубокой пальпации по центру ягодицы с воспроизведением онемения, парастезии (ощущения онемения, чувства покалывания, ползания мурашек) в голени, в стопе и ягодице в зоне иннервации седалищного нерва.
Блокада грушевидной мышцы новокаином значительно облегчает состояние. Положителен симптом Бонне – усиление болевого синдрома в положении лежа на животе при приведении согнутой в коленном суставе ноги (В.Ф. Кузнецов, 2004).
Подтвердить синдром грушевидной мышцы можно по симптоматике, а также при помощи МТР (томография может показать истощенную или перенапряженную грушевидную мышцу), есть еще новый метод нейровизуализации.
Что является причиной синдрома грушевидной мышцы?
- Слабые ягодичные мышцы, в результате чего на грушевидную мышцу увеличивается нагрузка.
- Подвывих в тазобедренном и крестцово-подвздошном суставе, что накладывает дополнительную нагрузку на piriformis.
- Заваливание стопы (лодыжки) вовнутрь при ходьбе, опять-таки, чрезмерно задействует грушевидную мышцу.
- Защемление нервного корешка на уровне первого крестцового позвонка приводит к паталогическому напряжению грушевидной мышцы.
- Травма (сильный ушиб, ранение), что может привести к надрыву мышцы (в этом случае упражнения из йоги на вытяжение мышцы могут быть малоэффективными).

Как упражнения могут помочь?
- Во-первых, мягкое вытяжение зажатой мышцы, поможет ей расслабиться.
- Во-вторых, улучшить кровообращение в районе защемления седалищного нерва.
- В-третьих, помочь достичь общего расслабления, что приведет к частному расслаблению мышцы.
- В-четвертых, улучшить функционирование крестцово подвздошного сустава и тазобедренных суставов.
Следует отметить, что эти упражнения носят вспомогательный характер.
Необходимо получить комплексное лечение у невролога и использовать упражнения только, как важное дополнение.
Мануальная терапия, в частности ПИР (пост изометрическая релаксация) может помочь расслабить спазмированную мышцу.
Наверняка положителен массаж пораженной ягодицы, или самомассаж при помощи перекатов на теннисном шарике.
Упражнения при синдроме грушевидной мышцы
Отмечу, что все упражнения нужно делать медленно и внимательно, если есть возможность обязательно посетите занятия квалифицированного инструктора, чтобы было понятно, как выполнять упражнения. Дыхание должно быть спокойным и медленным, без задержек. Дышать нужно носом.
Не делайте упражнения при больных коленях, тазобедренных суставах, после операций, при которых запрещены физические упражнения, при беременности.
Следует добавить, что защемление седалищного нерва может провоцироваться «замыканием» нервных корешков на уровне поясничных позвонков.
Упражнение 1
- Сесть на коврик или подстилку и выпрямить ноги. Поочередно вытянуть ягодицы руками назад и сесть на седалищные косточки. Согнуть правую ногу в колене и поставить рядом с коленом левой ноги.
- С вдохом вытянуть левую руку вертикально вверх. С выдохом завести локоть левой руки за правое колено, а правую руку подать назад и поставить на пальцы на пол за спиной.
Держать спину прямой! Плечевой пояс параллельно полу. Смотреть прямо за левое плечо. Не должно быть никаких болевых ощущений.
Выполнить скручивание на 15-20 глубоких дыханий. С вдохом вернуться в начальное положение, отдохнуть, поменять ноги и проделать скручивание в другую сторону.




Для лучшего вытяжения грушевидной мышцы ступню согнутой ноги можно переставить за колено прямой.
Упражнение 2
- Сидя на коврике согнуть левую ногу и разместить пятку рядом с тазобедренным суставом правой ноги, ступню правой ноги завести за колено левой.
- С вдохом вытянуть левую руку вверх, с выдохом завести ладонь за правое колено, развернуть голову и смотреть прямо за левое плечо.
- Удерживать комфортное положение в течение 15-20 спокойных дыханий. Удерживайте внимание на общем расслаблении.
Возможно несколько положений левой руки:
- самое простое – положить ладонь на правое бедро,
- более сложный вариант завести локоть за колено,
- еще один вариант — с заведенным локтем, перевести ладонь к тазобедренному суставу правой ноги,
- следующий – перевести руку к правой ступне и зацепиться за нее,
- еще один – обхватить левой рукой правое колено, правую руку завести за спину и сделать замок пальцев рук.
Выполняйте тот вариант, в котором можно расслабиться.
Выполните положение, поменяв ноги и руки, в другую сторону.
Хорошим подспорьем в практике буде зеркало. Если есть возможность, то делайте упражнение перед зеркалом.


Упражнение 3
Эти упражнения успешно могут применяться для восстановления нормального функционирования поясничного отдела позвоночника, укрепления паравертебрального корсета, улучшения координации различных сегментов позвоночного столба и вытяжения спазмированной грушевидной мышцы (Musculus piriformis).
- Вытянувшись лечь на спину, развести руки по сторонам на уровне плечевого пояса. Согнуть ноги в коленях, ступни поставить немного больше, чем ширина таза.
- На выдохе направить колени в правую сторону, сохраняя комфортное состояние, без болезненных ощущений. С вдохом поднять колени в исходное положение и на выдохе повторить в другую сторону.
Обратите внимание на то, чтобы не было болезненных ощущений в коленях, тазобедренных суставах, животе и спине.
Аналогичное упражнение, только с фиксацией положения отведенных коленей на 10-15 спокойных и глубоких дыханий. Данный вариант подходит для вытяжения подвздошно-поясничной мышцы.
Если удержание отведенных коленей связано с дискомфортом, то подставьте под них стопку книг или другой подобный предмет. Выпрямление верхней ноги в сторону и расположение ее на полу или на опоре будет способствовать вытяжению грушевидной мышцы, что можно использовать при защемлении седалищного нерва пириформисом.
Для вытяжения грушевидной мышцы упражнение со скрученными ногами. Вытянувшись лечь на спину, согнуть ноги в коленях, правую ногу «обернуть» левой ногой.
На выдохе направить ноги в правую сторону и задержаться в комфортном положении на 10-15 спокойных и глубоких дыханий.
С вдохом поднять ноги в исходное положение, поменять перекрест ног (теперь правая нога заходит на левую) и выполнить аналогичное скручивание в другую сторону.

 Упражнение 4
Упражнение 4
Упражнение сложное, особенно для новичков.
- Возьмите стул. Встаньте так, чтобы можно было опереться рукой на стул.
- Поставьте правую ступню вдоль коврика, а левую разверните под 45 градусов и поставьте ее на расстояние чуть больше метра от правой (пятки на одной линии или чуть разведены для устойчивости).
- С выдохом опустите левую руку на стул, поднимите правую руку вверх и посмотрите на правую ладонь. Чем выше будет подставка под левую руку, тем проще будет выполнить упражнение.
- Выполняйте упражнения без болевых ощущений!
- Задержитесь в упражнении на 15-20 спокойных дыханий. Концентрируйтесь на общем расслаблении.
- С вдохом поднимитесь и выполните упражнение в другую сторону, поменяв руки и ноги.
При выполнении упражнения происходит диагональное вытяжение грушевидной мышцы.
Упражнение 5
Тоже сложное упражнение и для его выполнения нужно приготовить два стула. Поставить стулья так, чтобы на один можно было положить ладонь, а на другой пальцы вытянутой ноги.
- Поставьте обе ладони на один стул, а прямую левую ногу на другой.
- С вдохом поднимите медленно правую руку вверх, смотрите на ладонь. Задержитесь в упражнении на 15-20 спокойных дыханий.
- С выдохом опустите правую руку на стул, поменяйте ноги и проделайте скручивание в другую сторону.
При выполнении упражнения происходит вытяжение грушевидной мышцы в горизонтальной плоскости.
Упражнение 6
- Сесть на коврик, согнув левую ногу и вытянув правую ногу назад. Обратите внимание, чтобы таз был развернут вперед. Если таз заваливается, то подложите под левую ягодицу свернутое одеяло.
- Возьмите стопки книг или другие подобные предметы и поставьте их по обе стороны таза.
- Старайтесь держать спину вертикально, если наблюдаются неприятные ощущения в пояснице, то выдвиньте предметы немного вперед, чтобы спина наклонилась. Это поможет убрать напряжение с поясницы.
- Обратите внимание, чтобы не было болезненных ощущений в тазобедренных суставах и коленях! Старайтесь расслабить ноги, концентрируйтесь на общем расслаблении.
- Удерживайте упражнение на 15-20 дыханий. Затем медленно поменяйте ноги и повторите упражнение.
В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Упражнение 7
Упражнение пятка к колену.
- Сесть на коврик. Немного согнуть правую ногу.
- Затем медленно согнуть левую ногу и поставить пятку к правому колену. Если вы слишком сильно согнете правую ногу, то при заведении пятки левой ноги, могут быть неприятные ощущения в коленном суставе, которые нужно избегать. Если появились неприятные ощущения в колене, то чуть выпрямите правую ногу.
- Ладони поставьте за спину и начинайте медленно толкать руками грудную клетку к левой ноге.
- Наблюдайте, чтобы не было болезненных ощущений в колене. Старайтесь с каждым выдохом направлять расслабление в область левой ягодицы.
- Выполните упражнение на 15-20 дыханий.
В результате выполнения этого упражнения вытягиваются мышцы ягодиц, в том числе piriformis.
Возможные варианты упражнения пятка к колену — сидя на стуле и лежа на спине.
Упражнение 8
Упражнение ремешок на стопу нога в сторону. Приготовьте ремешок (можно взять полотенце, ремень или галстук).
- Вытянувшись, как показано здесь, лечь на коврик.
- Взять ремень в левую руку, согнуть правую ногу и накинуть ремешок на пятку.
- Выпрямить ногу, подрегулировать длину ремешка, чтобы не было болезненных ощущений в задней стороне ноги.
- С выдохом направить правую ногу в левую сторону.
- Если нет неприятных ощущений в ягодице, то ступню правой ноги можно опустить на пол, если есть, то опустите ногу на подставку (стул и т.д.), так, чтобы не было болезненных ощущений в ягодице.
- С вдохом поднимите правую ногу, согните ее и опустите на коврик.
- Отдохнув, повторите тоже самое с левой ногой в правую сторону.
Упражнение 9
Приготовить стопку книг или др. предмет.
- Сесть на коврик, скрестив ноги.
- Опираясь на ладони, привстаньте на колени. Максимально сблизьте колени (одно колено поверх другого), а пятки направьте по сторонам.
- Помогая себе руками, сядьте на пол (или на предмет). Не должно быть болезненных ощущений.
- Удерживайте выполнение упражнения в течение 15-20 спокойных дыханий.
- Затем выполните с другой ногой сверху.
Упражнение 10
- Лечь на спину неподвижно. Это положение устраняет усталость, которая появляется после других упражнений, и успокаивает эммоции.
- Вытянитесь, как показано здесь, и лягте на спину. Полностью расслабьтесь. Наблюдайте за входящими и исходящими дыханиями.
Продолжительность упражнения начинайте с 5 минут и завершайте комплекс упражнений расслаблением на 15-20 минут.
Рекомендации
- Делайте те упражнения, которые не вызывают болевых ощущений и хорошо получаются.
- Если, какое-либо упражнение вам не дается, появляются болевые ощущения, то пропустите его.
- Если вы новичок, то лучше взять несколько индивидуальных занятий или консультаций у опытного инструктора. опубликовано econet.ru.
Источник: https://econet.ru/articles/sindrom-grushevidnoy-myshtsy-10-uprazhneniy-kotorye-pomogut
Лечение синдрома грушевидной мышцы. Упражнения, ЛФК
Основу лечения синдрома грушевидной мышцы, несомненно, занимает ЛФК, специальные лечебные упражнения. В каждом посте я не устаю повторять, что лечение ЛЮБОЙ проблемы должно быть комплексное.
Не болеет грушевидная мышца в гордом одиночестве! С ней в связке обычно поясница, крестцово-подвздошное сочленение, мышцы-хамстринги и т. д. Тем не менее упражнения, нацеленные на саму грушевидную — необходимы. Здесь я собрал базовые упражнения, постарался их систематизировать и дать короткие пояснения.
Помните, что победив лень, и занимаясь самостоятельно — вы решите минимум 80% задачи лечения, с вытекающей от сюда экономией времени и финансов.
1. Уясните, примите и действуйте! Это единственное правило к успеху:
- Занимайтесь минимум 5 раз в неделю.
- Всегда слушайте свое тело, не форсируйте обстоятельства. У каждого различная степень заболевания, не переступайте через боль, балансируйте на грани дискомфорта, но не боли! Если появляется боль, или она стреляет — уменьшайте амплитуду, силу воздействия, но не время занятия. Принцип «не навреди» главный. Будьте терпеливы и все получится.
- Минимальное общее время занятия в день: 40 минут, можно разбить на 2 подхода по 20 минут.
2. Обязательно разминка. Произвольная. Совершайте любые движения в тазобедренных суставах, пояснице, которые не доставляют вам болезненных ощущений. Можно в положении стоя, лежа. Время 10 мин. Хорошо бы сделать массаж ягодичной области, поясницы и задней поверхности бедра.
3. Начинаем выполнять упражнения. Упражнения привожу от простых к сложному, так же каждое упражнение тоже можно выполнять слабо-сильно.

На бедра или колени набросьте резиновый жгут (эспандер). Разминайтесь до легкой усталости, это подготовительное упражнение, особо не затрагивает грушевидную мышцу.

Сядьте, что бы тело с ногами образовывало прямые углы. Положите «больную» ногу на здоровое колено (если возможно). Медленно совершайте наклон телом вперед НЕ СКРУГЛЯЯ спину.

Из положения «на четвереньках» больную ногу согнутую в колене отводим в сторону — затем выпрямляем. Возвращать можно в обратном порядке. Повторяем по силам до умеренной утомляемости.

Аналогично можно работать из положения стоя. Расположите больную ногу на столе, подоконнике, рояле и совершайте наклоны телом вперед.

Переходим в положение лежа: перекидываем колени из стороны в сторону. Это тоже разминочное упражнение. Его можно использовать для отдыха в промежутках между утомительными упражнениями.

Усложняем технику: выпрямляем больную ногу и отводим в противоположную сторону и зависаем расслабляясь. Тянем вредную мышцу. Старайтесь не ротировать таз. Если нет возможности выпрямить колено — путь остается согнутым.

Для атлетов — захватите стопу рукой, это добавит эффекта!

Доработайте предыдущее движение рукой.

Вот так!

Здесь надо подтягивать здоровое колено к груди (в данном случае правое).
Высший пилотаж: растягивание мышцы с элементом массажа. Используйте специальный бустер, теннисные мячики и все, что сгодится для этих целей.
Помните, что эти упражнения мы делаем 40 минут в день. Без фанатизма. Медленно, уверенно, но с результатом.
4. Внимание! Если при выполнении любого упражнения появляется ломота, боль в колене — немедленно сбавляйте обороты или прекращайте занятия!!! Колено реагировать не должно! В этом случае обращайтесь к специалисту. Так же помним общее правило — не работаем через боль!
Источник: http://manumed.pro/lechenie-sindroma-grushevidnoy-myishtsyi-uprazhneniya-lfk/
Синдром грушевидной мышцы: упражнения и лечение в домашних условиях
Синдром грушевидной мышцы – это совокупность довольно болезненных и назойливых ощущений, затрагивающих ягодичную область. Боль может транспортироваться также в зону паха, отдавать в бедро и даже в голень, но начинается синдром всегда именно с ягодиц.

Причины развития
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Синдром грушевидной мышцы и корешковый синдром могут быть спровоцированы целым рядом разнообразных факторов — первичных и вторичных. К первой категории относятся:
- физическое перенапряжение мускулатуры этого отдела;
- травмы, в том числе растяжения;
- сильное переохлаждение, особенно в течение продолжительного времени;
- долгое нахождение в некомфортной позе;
- инъекция, проведенная непрофессионально, с нарушением правил.

Вызвать развитие первичной формы синдрома грушевидной мышцы могут и другие воздействия, мы перечислили только наиболее распространенные.
При вторичной форме синдрома он появляется, как следствие других заболеваний, чаще всего – затронувших один из органов, расположенных в малом тазу, или крестец позвоночника.
Наиболее вероятно развитие синдрома у больных с диагнозом «пояснично-крестцовый радикулит со смещением дисков». Синдром грушевидной мышцы наблюдается у 50% этой группы пациентов.
Нередко он становится следствием защемления седалищного нерва.
Симптоматика синдрома
Основные симптомы синдрома грушевидной мышцы:
- боли в пораженной ягодице, носящие ноющий либо тянущий характер. Способны отдаваться в тазобедренное сочленение, в некоторых случаях затрагивается крестцово-подвздошное. Ощущения увеличиваются во время ходьбы или при долгом стоянии. В положении «полуприседа» интенсивность возрастает до почти нестерпимой;
- в сидячем состоянии болезненность остается ровной, спадает только при принятии больным лежачего положения;
- если большая ягодичная мышца расслаблена, грушевидная прощупывается без труда: она постоянно находится в напряженном состоянии;
- легкое постукивание по затронутой синдромом мышце «стреляет» болью в заднюю часть ноги. Боль может распространяться почти до голеностопа;
- синдром грушевидной мышцы влечет напряжение других мышц, из которых состоит тазовое дно.
Последний симптом не обязателен, но встречается настолько часто, что упомянуть о нем стоит.
Ущемление седалищного нерва проявляет себя другими признаками:
- боль не особо сильная, тупая; ей сопутствуют другие неприятные ощущения вроде онемения мышц, жжения (как вариант – зябкости) в них;
- болезненные ощущения не носят непрерывный характер. Они появляются во время резкой смены погоды либо становятся следствием перенесенного стресса;
- ахиллов рефлекс становится менее выраженным. Он проверяется легким ударом медицинским молоточком по пяточному сухожилию. При защемлении седалищного нерва икроножная мышца сокращается слабо или вообще не реагирует на проверку.
Иногда, если ущемлены лишь волокна, из которых сформирован большеберцовый нерв, боль локализована в мускулатуре голени, сзади.
Если у пациента сдавлена ягодичная артерия, симптоматичная картина выглядит иначе: кожа на пораженной ноге заметно бледнеет, сосуды резко спазмируются, из-за чего развивается хромота. Продолжить движение можно только после расслабления конечности, для чего требуется присесть, а лучше – прилечь. У большинства больных такие приступы время от времени повторяются.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение которой мы рассматриваем, имеет довольно яркие проявления. Неспециалист с легкостью может перепутать эти признаки с симптоматикой других заболеваний. Поэтому требуется консультация профессионала-медика. Для подтверждения диагноза используется пальпация – прощупывание болезненной области и связанных с ней зон.
Изучаются:
- внутренняя часть большого бедренного вертела;
- крестцово-подвздошное сочленение;
- крестцово-остистая связка;
- тазобедренный сустав;
- грушевидная мышца.

- Одним из наиболее точных диагностических методов считается трансректальная пальпация: в напряженном состоянии проблемная мышца набирает упругость, которая при таком диагностировании не оставляет никаких сомнений.
- Иногда пациенту предлагается метод исключения: в грушевидную мышцу вводится обезболивающий укол (препарат подбирается с учетом состояния здоровья и хронических патологий больного), по динамике обнаруженных сдвигов врач делает вывод о природе беспокоящих пациента ощущений.
Если синдром грушевидной мышцы обусловлен травматическими воздействиями, обследование на этом обычно прекращается, назначается курс лечения. Однако если природа его развития неясна, потребуются дополнительные исследования. Пациенту может быть рекомендованы рентгенография, томография – компьютерная или магниторезонансная, биохимический анализ крови.
Терапевтические рекомендации
Если диагностирован синдром грушевидной мышцы, лечение зависит от того, чем он вызван. Сам по себе синдром самостоятельным заболеванием не является, поэтому медикаментозное воздействие – чисто симптоматическое, направленное на снятие болей, воспаления (если оно успело начаться), напряжения мышц. Для решения этой задачи назначаются медикаменты нескольких групп:
- для обезболивания и снятия воспаления: противовоспалительные медикаменты из нестероидного ряда. Они не только блокируют очаг, предотвращая распространение воспаления на смежные ткани, убирая его с уже пораженных, но и гасят боль. Нередко рекомендуется внутримышечное введение препаратов, поскольку при таком применении они воздействуют быстрее, проникают глубже в волокна. Популярны Диклофенак и его аналоги, Кеторолак, Мелоксикам. Если боли слишком сильны, противовоспалительные средства дополняются анальгетиками;
- для снятия напряженности мышц — спазмолитики. Они устраняют спазм, если он уже наблюдается, предотвращают повторное спазмирование. По соотношению «цена – качество» предпочтение обычно отдается препаратам, в основе которых лежит дротаверин;
- если спазмолитики не дают нужного эффекта, больному может быть назначен курс миорелаксантов, которые насильственно, но быстро расслабляют мышечные спазмы. Из этого медикаментозного ряда самым распространенным считается Мидокалм.
Иногда, если пациент испытывает сильные боли, врачи проводят новокаиновую или лидокаиновую блокаду, обкалывая пораженную мышцу растворами препаратов.
Однако только медикаменты не способны победить синдром грушевидной мышцы. Лечение на острой стадии обязательно включает в себя физиотерапевтические методики.
Наиболее эффективны вакуумная терапия, лазерная или фармацевтическая акупунктура, иглорефлексотерапия, некоторые другие. Обязателен также массаж, снимающий спазмы, стабилизирующий кровоток.
Нередко пациентам рекомендуется ректальный массаж – он считается самым действенным при синдроме грушевидной мышцы.
Помимо устранения симптоматики синдрома, врач должен назначить курс, направленный на терапию вызвавшей его причины. Без этого шага лечение становится бессмысленным: синдром будет постоянно возвращаться, причем временные разрывы между рецидивами станут неуклонно сокращаться.
Лечебная физкультура
Основной прием, которым может быть побежден синдром грушевидной мышцы – упражнения, выполняемые регулярно. Гимнастика направлена на расслабление спазмированной мускулатуры, активизацию всех мышц вокруг грушевидной и связанных с ней. Обязательное условие: выполнять заданные движения строго в перечисленном порядке:
- больной ложится на спину, сгибает ноги в коленных суставах, сводит/разводит колени. При их соприкосновении требуется толкать одно колено другим энергично и активно, сменяя по очереди объект приложения усилий. Каждое давление должно длиться несколько секунд;
- больной ложится навзничь, плечи прижимает к полу. Одну ногу он выпрямляет, вторую сгибает в колене. Противоположной к согнутой ноге ладонью он прижимает колено к полу через вторую конечность. Удерживаться в таком положении нужно как можно дольше, минимум полминуты. Затем упражнение повторяется со второй ногой;
- для растяжки грушевидной мышцы пациент, лежа на спине, сгибает ноги в коленях и держит их на весу. Пострадавшая конечность закидывается на здоровую, как будто нужно лежа сесть в позу «лотос». Руками больной обхватывает бедро опорной ноги, тянет ее на себя. При этом упражнении грушевидная мышца растягивается, становится более эластичной, менее склонной к спазмам;
- пациент должен сесть, ступни расставить пошире, согнутые колени соединить. Одной рукой он опирается на кушетку, вторую протягивает вперед и начинает подниматься. Когда локоть выпрямлен полностью, помощник (в этом упражнении без него не обойтись) за свободную руку помогает больному выпрямить тело полностью. На этом этапе колени размыкаются;
- следующее упражнение выполняется стоя. Для него нужно обзавестись эспандером либо очень плотной эластичной лентой. Один конец приспособления надежно крепится к любой жесткой опоре, второй накидывается на стопу с поврежденной стороны. Пациент становится к опоре боком и с усилием, преодолевая сопротивление эспандера, отводит ногу вбок на максимально доступное расстояние без сгибания колена. На место ногу надо возвращать медленно, сдерживая давление эспандера и получая противоположную нагрузку на нижнюю конечность.
fokuren.ru


