Витамины для сердца – как укрепить сердце с помощью спорта и витаминов
Сердце человека весит около 300 граммов, но снабжает кровью все тело. От того, как оно работает и в каком оно состоянии, зависит жизнь и здоровье, а также спортивные результаты.
В зависимости от того, каким видом спорта или физической активности занимается человек, и сердце его работает по-разному.
Если вы занимаетесь пробежками в невысоком темпе по утрам (примерно 1 км за 5–6 минут) или активно ходите, делаете зарядку, упражнения без больших отягощений, небыстро плаваете, то сердце ваше работает в невысоком ритме, частота сердечных сокращений (ЧСС) составляет около 140–150 ударов в минуту. Это оптимальная нагрузка для поддержания формы, для тренировки сердца, для нормализации кровяного давления, если оно повышено или понижено. При этом такой нагрузки достаточно, чтобы начали вырабатываться эндорфины — гормоны удовольствия.
Если ваша спортивная деятельность связана с достижением результатов, то и нагрузки на сердце у вас серьезнее.
Есть и другой вид нагрузки на сердце при занятиях спортом. Если вы спринтер, а тем более представитель игровых видов спорта — футбола, хоккея, баскетбола, волейбола, гандбола и т. д.,-то вы сталкиваетесь с неравномерной нагрузкой на сердце. Все тренировки и игры проходят в рваном темпе: сердце то успокаивается, то ЧСС подскакивает до 190–195 ударов в секунду (при максимальном ЧСС 210). И тут надо отнестись к готовности своего сердца к таким нагрузкам с особым вниманием.
При всех видах физической нагрузки у человека возникает потребность в повышенном потреблении таких микроэлементов, как калий и магний. Эти элементы способствуют улучшению проведения сердечного импульса, участвуют в регуляции обменных процессов в сердечной мышце и улучшают метаболизм и снабжают миокард энергией. Во время физической нагрузки запасы магния и калия быстрее расходуются. А если возникает нехватка этих элементов, то мышца сердца находится в спастическом состоянии и плохо расслабляется. И тогда сердцу трудно получить те питательные вещества и кислород, которые доставляются с кровью.
Эти элементы способствуют улучшению проведения сердечного импульса, участвуют в регуляции обменных процессов в сердечной мышце и улучшают метаболизм и снабжают миокард энергией. Во время физической нагрузки запасы магния и калия быстрее расходуются. А если возникает нехватка этих элементов, то мышца сердца находится в спастическом состоянии и плохо расслабляется. И тогда сердцу трудно получить те питательные вещества и кислород, которые доставляются с кровью.
Что же делать, чтобы пополнить запасы этих микроэлементов? Получить необходимую норму с продуктами питания довольно сложно. Например, пришлось бы есть ежедневно 450 г шпината или 300 г морской капусты. А спортсменам с высокими нагрузками — и того больше. В этом случае на помощь приходят комплексы, поддерживающие баланс электролитов. Например, Доппельгерц
Достаточно одной таблетки в день во время еды, и о сердце вы можете не беспокоиться!
ЛЕКАРСТВА, ЗАЩИЩАЮЩИЕ СЕРДЦЕ | Наука и жизнь
Сердечно-сосудистые заболевания несколько десятилетий лидировали в списке причин смерти людей. Однако в последние годы в большинстве развитых стран, а именно в Японии, Германии, Франции, Англии, Канаде, США люди стали реже умирать от сердечно-сосудистых заболеваний и соответственно дольше жить. Средняя продолжительность жизни — не столь уж информативный показатель, поскольку в значительной мере зависит от детской смертности. Гораздо интереснее среднее время жизни тех, кому детство удалось. Так вот, у нас люди доживают в среднем до 68, а в Японии до 78 лет. Это достижение, конечно, является результатом целого комплекса терапевтических, хирургических и даже психологических усилий. Но решающую роль в этой победе сыграла разработка группы лекарственных средств, получивших название блокаторов кальциевых каналов (иногда их еще именуют антагонистами кальция или антикальциевыми средствами). О них и пойдет речь в публикуемой статье.
О них и пойдет речь в публикуемой статье.Наука и жизнь // Иллюстрации
Наука и жизнь // Иллюстрации
‹
›
Mедики сравнительно недавно поняли, что кальций играет особо важную роль в сокращении мышц. Кальций долгое время оставался «невидимкой»: даже при очень большом содержании этого вещества в крови человека внутри клеток его мало и он прочно связан с белками. Концентрация свободного ионизированного кальция в цитоплазме мышц ничтожно низка. Однако в течение десятых долей секунды, за которые электрический потенциал охватывает мышечное волокно, содержание свободного кальция в нем увеличивается в 100 000 раз! Исследователи обнаружили, что он вступает в связь с сократительными элементами мышцы и вызывает их укорочение и одновременно «запускает» механизм поглощения кислорода, создания запасов и расходования энергии, необходимой для работы.
Откуда же появляется в мышце свободный кальций? Он проникает через специальные «быстрые» ионные каналы, а также освобождается из депо, в которых хранится. Когда же возбуждение заканчивается, избыточные ионы кальция вновь соединяются с белками или выталкиваются через те же «быстрые» каналы наружу. После этого клетка вновь готова к возбуждению.
Когда же возбуждение заканчивается, избыточные ионы кальция вновь соединяются с белками или выталкиваются через те же «быстрые» каналы наружу. После этого клетка вновь готова к возбуждению.
Сердечная мышца — особая. Она значительно отличается от тех мышц, которые осуществляют движение рук и ног. Особенность ее в том, что она работает как насос. «Быстрых» кальциевых каналов в ней почти нет. При возбуждении основная масса свободных ионов кальция проходит через «медленные» каналы. Это ведет к освобождению внутренних ионов кальция из депо, и сокращение развивается медленно. Часть мышечных волокон сердца утратила сократительные функции и превратилась в своеобразную систему, проводящую нервные импульсы — некое подобие нервной системы. Начинается эта проводящая система у основания предсердий, где расположен так называемый синусный узел, способный к самостоятельной выработке электрических сигналов. Второе его название — водитель ритма. Возникнув в синусном узле, нервный импульс распространяется по всему сердцу.
В клетки проводящей системы кальций поступает также в основном через «медленные» каналы. Из клеток водителя ритма импульс распространяется по предсердиям со скоростью примерно метр в секунду, затем обязательно задерживается в атрио-вентрикулярном узле сердца, что обеспечивает последовательность сокращений предсердий и желудочков, а потом с некоторым ускорением охватывает желудочки. В скелетной мышце того же диаметра скорость прохождения импульса почти в 10 раз больше, а по нервному волокну импульс проходит еще быстрее.
Здоровое сердце взрослого человека в покое сокращается с частотой 60-90 раз в минуту. Оно весит 250-400 граммов и за сутки, работая 8 часов и отдыхая 16 часов, перекачивает около 10 тонн крови.
Такая работа требует энергии, топлива и кислорода, а потому, перемещая ежеминутно 2-5 литров крови, сердце само должно получить по собственным коронарным артериям 0,2-0,3 литра крови. Не много, но и не мало — сосуды-то тонкие. А при усиленной работе или при волнении ритм сердца учащается.
Механизм их лечебного действия состоит в следующем. Лекарства блокируют поступление излишнего кальция в коронарные сосуды и вызывают их расширение. Антикальциевые средства обеспечивают более полное расслабление мышцы сердца во время отдыха — диастолы — и тем способствуют ее более полноценному кровоснабжению и восстановлению. Кроме того, эти препараты в большей или меньшей степени снижают спазмы периферических сосудов и тем самым уменьшают сопротивление току крови, а следовательно, снижают и нагрузку на сердце.
Антикальциевые средства, если они назначаются с целью предупреждения инфаркта, уменьшают площадь и степень поражения сердечной мышцы. При резком нарушении поступления кислорода оболочка клеток сердечной мышцы начинает пропускать кальций помимо каналов. Чем меньше его было до этой экстремальной ситуации, тем легче сердце переносит «нашествие» кальция. (Усиливая активность многих ферментов, кальций может настолько дезорганизовать биохимические процессы в клетках, что клетки погибнут. ) Но если инфаркт уже произошел, антикальциевые средства уже не помогают.
) Но если инфаркт уже произошел, антикальциевые средства уже не помогают.
Первый препарат из группы антикальциевых средств под названием фаликор был предложен английскими учеными Е. Линдером и К. Корсиком в 1960 году, однако он был малоэффективен. Последующие поиски увенчались созданием в 1970 году высокоизбирательного препарата верапамила.
В последнее время обнаружили, что существуют четыре типа «медленных» кальциевых каналов, различающиеся по чувствительности к разным химическим агентам. Они есть во всех клетках сердца и гладкой мускулатуры, но в разных тканях содержатся в неодинаковом количестве и в разных соотношениях. Сейчас создатели новых лекарственных средств работают над получением препаратов с относительной избирательностью действия. Каждый из препаратов должен действовать на свой канал.
Среди уже существующих препаратов можно выделить три, наиболее высокоэффективных. Это прежде всего верапамил и нефедипин. В целом нефедипин несколько сильнее верапамила, но слабее влияет на проводящую систему. Он расширяет кровеносные сосуды и поэтому рекомендуется для лечения гипертонической болезни и некоторых форм сердечной недостаточности.
Он расширяет кровеносные сосуды и поэтому рекомендуется для лечения гипертонической болезни и некоторых форм сердечной недостаточности.
Далтиазем наряду со свойством устранять спазмы сосудов отличается способностью значительно снижать потребление кислорода сердечной мышцей и замедлять ее работу. Его назначают при атеросклерозе коронарных сосудов, однако без выраженного поражения проводящей системы.
Сейчас можно утверждать, что высокая эффективность антикальциевых средств при стенокардии и других заболеваниях сердечно-сосудистой системы полностью доказана. Однако опыт использования этих средств свидетельствует о том, что их применение далеко не безопасно. В связи с этим кардиологи разных школ высказывают разные мнения. Одни из них, назовем их пессимистами, подчеркивают, что в настоящее время несомненный терапевтический эффект сопровождается большой частотой побочных эффектов. По этой причине применение антикальциевых средств следует резко сократить. Оптимисты им возражают, основываясь на том, что применение этих препаратов позволило существенно снизить тяжесть течения ишемической болезни у подавляющего большинства больных. Кроме того, многие побочные эффекты, такие, как головная боль, тошнота, запоры, сонливость, повышенная утомляемость, несопоставимы по степени опасности с основным заболеванием. Многие врачи считают, что при правильном выборе антикальциевого средства частота побочных эффектов не превышает 1%, то есть не столь велика. Следует не отказываться от антикальциевых средств, а не допускать их безконтрольного применения. К тому же появление новых препаратов с большей избирательностью и длительностью действия в ближайшее время сделает эту группу препаратов если не полностью, то практически безопасными.
Кроме того, многие побочные эффекты, такие, как головная боль, тошнота, запоры, сонливость, повышенная утомляемость, несопоставимы по степени опасности с основным заболеванием. Многие врачи считают, что при правильном выборе антикальциевого средства частота побочных эффектов не превышает 1%, то есть не столь велика. Следует не отказываться от антикальциевых средств, а не допускать их безконтрольного применения. К тому же появление новых препаратов с большей избирательностью и длительностью действия в ближайшее время сделает эту группу препаратов если не полностью, то практически безопасными.
Автор предлагаемой статьи разделяет последнее мнение и настойчиво рекомендует читателям: несмотря на возможность высокоэффективного лечения стенокардии с помощью антикальциевых средств, не стоит прибегать к ним без врачебного назначения и контроля. Нет сомнений, что у веществ этой группы очень большие возможности, причем не только в защите сердца, но и в лечении других заболеваний. Однако врачебный контроль при этом — обязателен.
См. в номере на ту же тему
В. БОРИСОВ — Современные антикальциевые средства.
Препараты для укрепления сердца
Внушительная мышечная масса и запредельные нагрузки на тренировках формируют у бодибилдеров со стажем так называемое сердце спортсмена. Оно увеличено, чаще сокращается, бьется мощнее – и быстрее изнашивается. Во избежание проблем спортсменам-силовикам необходим особый уход и поддержка своего мотора.
Профилактика патологий сердца в бодибилдинге
Врачи убеждены, что силовые тренировки небезопасны для работы сердечно сосудистой системы. Многие знаменитые бодибилдеры уходили из жизни в расцвете лет – не выдерживало нагрузок их сердце. Его надо укреплять – это стало аксиомой для всех, кто хочет иметь рельефные мышцы и сохранить здоровье. Опасно работать с полной выкладкой в тренажерном зале без правильно подобранных препаратов и дозированных кардиотренировок.
Противопоказания к силовому спорту
Если спортсмен начинает активно «качать мышцы», он должен представлять, как изменится его сердечная мышца в процессе тренировок.
Влияние статических нагрузок на сердечно сосудистую систему
- Силовые упражнения создают максимальное и длительное напряжение мышц тела, при котором сдавливаются кровеносные сосуды. Чтобы протолкнуть по ним кровь, необходимо создать дополнительное давление – так вследствие тренировок появляется гипертония.
- Сердечная мышца при статическом напряжении должна сокращаться с большей силой, чтобы обеспечить нормальный кровоток. Постоянные тренировки формируют увеличение миокарда (D-гипертрофия), он становится мощнее и толще, зато его камеры – предсердия и желудочки – сокращаются в объеме и вмещают меньше крови. Чтобы перекачать всю кровь, мышца должна сокращаться чаще. Развивается тахикардия, повышенное сердцебиение (пульс 90 ударов и выше в состоянии покоя).
- Увеличение мышечной массы требует больших объемов крови: на каждые 3 кг мышц нужно кислорода в количестве 1 л/сек. Сердцу требуются дополнительные усилия, чтобы доставить кровь до всех мышечных тканей. Рост массы тела – еще одна причина увеличения миокарда и частоты его сокращений.
- Увеличение сердечной мышцы не сопровождается васкуляцией – появлением новых кровеносных сосудов, питающих само сердце. Оно голодает из-за нехватки кислорода – возникают признаки ишемии.
Таким образом, даже абсолютно здоровые люди при силовых тренировках подвергают свой организм риску. Еще большую опасность представляет тренажерный зал для тех, кто имеет патологии.
Болезни, при которых силовые тренировки недопустимы
Занятия бодибилдингом опасны для людей, имеющих такие отклонения в работе сердечно сосудистой системы:
- гипертония
- сердечная недостаточность – слабая сократительная способность миокарда;
- недостаточность сердечных клапанов, при которой начинается ток крови в обратном направлении;
- врожденные пороки сердца;
- патологии (аневризмы, сужения, тромбозы) коронарных сосудов;
- воспаление миокарда;
- нарушения ритма сердцебиения (приступы тахикардии до 200-250 уд./мин.).
Срытые сердечные пороки обнаруживаются в ходе консультаций у кардиолога, инструментальных исследований (ЭКГ, эхокардиоскопии) в состоянии покоя и после нагрузок.
Симптомы первых патологий
Здоровое сердце в ходе тренировок может обнаружить первые признаки отклонения от нормальной работы. Чаще всего спортсмены замечают:
- периодически повторяющиеся боли в груди;
- перебои в сердцебиении (экстрасистолы) ;
- увеличение пульса.
Болевой синдром – признак нехватки кислорода, что обусловлено нарушением кровообращения в самой сердечной мышце. Давящая боль с отдачей в левую руку и под лопатку – первые признаки ишемической болезни сердца (ИБС). Причиной развития ИБС может стать повышенное артериальное давление в связи с нагрузками на тренировках. Сердечное голодание порождает такие заболевания, как стенокардия, инфаркт, кардиосклероз. При первых болях в груди необходимо наладить дополнительной питание сердца с помощью препаратов.
Экстрасистолы – перебои в работе миокарда – могут быть следствием высоких физических нагрузок и не представлять опасности. Но если они связаны с органическими поражениями мышцы, дисфункцией желудочков или ишемией, – тогда тренировки следует прекращать. Не каждый практикующий кардиолог может разобраться во всех видах аритмии у спортсмена, поэтому обращаться с такой проблемой надо к спортивному врачу.
Не каждый практикующий кардиолог может разобраться во всех видах аритмии у спортсмена, поэтому обращаться с такой проблемой надо к спортивному врачу.
Учащение пульса – результат неправильных нагрузок на тренировках. Когда спортсмен работает на предельной интенсивности, частота сердцебиения (ЧСС) достигает критических значений (180/200 ударов в минуту). При такой скорости мышца не успевает расслабиться (дефект диастолы), что нарушает её питание. Из-за постоянной нехватки кислорода сердечные клетки отмирают, развивается дистрофия миокарда, которая может стать причиной летального исхода.
Первые симптомы патологий – сигнал о том, что сердце требует помощи, которую следует оказывать со знанием дела.
Кардиопротекторы, применяемые в бодибилдинге
Чтобы избежать сердечных проблем при большой мышечной массе и усиленных нагрузках, бодибилдерам необходимы специально подобранные препараты. Они способны нивелировать негативное влияние этого вида спорта.
Протеин
Наращивание мышц без концентрированного белка – протеина – процесс обременительный для всего организма. Килограммы мяса и литры молока отягощают желудок, заставляют усиленно работать сердечно сосудистую систему, органы выделения. Большая часть натуральной пищи превращается в жировую ткань, увеличение которой не всегда желательно для спортсмена. Протеин же полностью усваивается организмом, распадается на аминокислоты, которые целенаправленно участвуют в образовании мышечной ткани. Последние исследования установили, что усиленное потребление протеина в незначительной степени связано:
Килограммы мяса и литры молока отягощают желудок, заставляют усиленно работать сердечно сосудистую систему, органы выделения. Большая часть натуральной пищи превращается в жировую ткань, увеличение которой не всегда желательно для спортсмена. Протеин же полностью усваивается организмом, распадается на аминокислоты, которые целенаправленно участвуют в образовании мышечной ткани. Последние исследования установили, что усиленное потребление протеина в незначительной степени связано:
- с проявлениями ишемии;
- с вероятным риском гипертонии;
- в незначительной степени – с патологиями коронарных сосудов.
Такие риски присущи специфике данного вида спорта. Возможно, протеин, как способ наращивания мышц, играет здесь косвенную роль.
По итогам других исследований употребление сывороточного протеина влияет на сердечно сосудистую систему только положительно:
- на 8% снижает риск сердечных заболеваний;
- уменьшает артериальное давление в течение суток после принятия;
- предотвращает накапливание холестерина и склероз сосудов.

Умеренное использование протеина при сбалансированном питании не может принести вреда организму.
Бета-блокаторы снижают ЧСС
Гипертония и тахикардия – неизбежные спутники силового тренинга. Чтобы снизить частоту сердечных сокращений применяются бета-блокаторы. Препараты этой группы действуют на β-адренорецепторы сердечной мышцы и блокируют действие адреналина, который выделяется при усиленных физических нагрузках. Результат действия бета-блокаторов:
- понижение артериального давления,
- замедление ритма сердечных сокращений,
- восстановление нормального кровоснабжения миокарда;
- нормализация пульса;
- предотвращение гипертрофии сердца в результате приема стероидов и препаратов, сжигающих жир.
К популярным бета-блокаторам относятся:
- Метопролол – устраняет проявления сердечной недостаточности.
- Бисопролол – снимает симптомы тахикардии, гипертонии.
- Карведилол – препарат широкого действия: восстанавливая нормальный ритм сердечных сокращений и снижая АД, он способен расширять периферические сосуды и улучшать кровоснабжение мышц.
 Антиоксидантный эффект предотвращает склероз коронарных сосудов.
Антиоксидантный эффект предотвращает склероз коронарных сосудов.
Прием бета-блокаторов необходим также при использовании жиросжигающих средств и анаболических стероидов. Дозировка и длительность применения для каждого спортсмена индивидуальны и определяются после врачебной консультации.
Триметазидин защищает от гипоксии
Триметазидин имеет антиангинальное действие, он восстанавливает клетки подвергшиеся кислородному голоданию. Механизм действия препарата:
- регулирует энергетический обмен на клеточном уровне;
- восстанавливает работоспособность клеток, перенесших гипоксию;
- обеспечивает нормальную концентрацию АТФ – кислоты, которая является энергетической основой для клеток;
- контролирует функции клеточных мембран, не допуская патологических изменений в летках сердца при недостатке питания.
Предельные нагрузки на тренировках садят сердце на голодный паек, поэтому Триметазидин – препарат обязательный в арсенале культуриста. Он повышает устойчивость клеток миокарда к гипоксии и позволяет повышать интенсивность тренировок без ущерба для работы сердца. Дневная доза препарата – 40-60 мг. Её принимают по частям утром и вечером, за полтора-два часа до тренировок.
Он повышает устойчивость клеток миокарда к гипоксии и позволяет повышать интенсивность тренировок без ущерба для работы сердца. Дневная доза препарата – 40-60 мг. Её принимают по частям утром и вечером, за полтора-два часа до тренировок.
Аспаркам = Калий + Магний
Калий и магний – важнейшие микроэлементы, регулирующие работу сердца. Их недостаток вызывает сердечную аритмию, судорожные явления в миокарде и других мышцах. Между тем, в периоды, набора массы культурист потребляет большое количество белка, а вместе с ним и жидкости, она выводится из организма и вымывает в первую очередь калий и магний. Применение мочегонных средств во время сушки тоже приводят к их потере. Много калия и магния теряется во время тренировок, когда спортсмен интенсивно потеет.
Дефицит этих металлов легко восполняется приемом аспаркама, который поставляет ионы магния и калия, устраняет судорожные явления и тахикардию, повышает работоспособность. Препарат принимают в течение месяца по 1-2 таблетки трижды в день в периоды набора массы и на сушке.![]()
Растительные адаптогены
Мобилизовать организм на тренировки с интенсивными нагрузками, повысить его выносливость и сопротивляемость помогают адаптогены растительного происхождения. Наибольший эффект в бодибилдинге имеют радиола розовая и левзея.
- Родиола розовая (золотой, розовый корень) тонизирует сердечную мышцу, другие группы мышечной ткани, как в период интенсивных нагрузок, так и во время восстановления. Её регулярное применение действует на митохондрии клеток, стимулируя кислородный обмен. Спиртовая настойка родиолы рекомендуется для повышения выносливости и физической активности на всех этапах спортивного режима. Дозировка: по 7-10 капель трижды в день перед едой, принимать в течение месяца.
- Левзея сафлоровидная отличается анаболической активностью, т.е. ускоряет синтез белка и способствует росту мышечной массы. Экстакт левзеи принимают по 20-30 капель один-два раза в день (только не вечером) в течение 2-3 недель – в период усиления нагрузок. Затем делается перерыв 10-15 дней.

При повышенном давлении, тахикардии, аритмии полезно употреблять экстракт боярышника. Он снижает уровень холестерина и обеспечивает чистоту стенок кровеносных сосудов, снимает напряжение и обеспечивает нормальный сон.
Витамины и БАДы
В питании культуристов доминирует белковая пища, поэтому со временем может развиваться авитаминоз, если не принимать дополнительно витаминные препараты. Прием одного-двух витаминов не решит проблему – необходимы витаминные комплексы. Оптимальными для роста мышечной массы и силовых тренировок являются следующие препараты:
- Компливит – применяется при увеличении нагрузок;
- Алфавит – помогает восстановлению организма; применяется в период набора массы;
- Витрум Перфоменс – способствует развитию выносливости;
- Динамизан – оказывает поддержку при длительных физических нагрузках.
Дополняют комплексы отдельные витамины, которые следует принимать по рекомендации врача.
К БАДам, укрепляющим работу сердца при силовых упражнениях, относятся аминокислота Омега-3 и L-карнитин.
Омега-3 является незаменимой жирной кислотой, которую организм сам не синтезирует. Её дефицит не позволит спортсмену набрать вес или эффективно похудеть, при этом снижается эффективность обменных процессов, растет риск сердечных заболеваний, повышается давление. В период набора массы спортсмену требуется 2-3 г Омега-3 ежедневно, а при похудении – 3-4 г.
L-карнитин – вещество, которое организм способен синтезировать сам. Его нехватка для культуристов может оказаться чувствительной.
- Данное вещество переносит жирные кислоты в митохондрии клеток, где совершается их распад с выделением энергии, поэтому в спорте L-карнитин принимают дополнительно для усиления жиросжигания.
- Добавка способствует наращиванию мышечной массы.
- Антиоксидантное действие L-карнитина защищает миокард от разрушения, стимулирует обмен веществ в сердечной мышце.
- Он предотвращает образование холестерина, который является причиной атеросклероза коронарных сосудов.
Суточная доза приема добавки – 2 г, её принимают короткими курсами (не больше 2-х недель), чтобы организм не уменьшил и не прекратил выработку собственного L-карнитина.
Комплексная защита сердца в силовом спорте
Примерный комбинированный курс для бодибилдера может выглядеть следующим образом.
| Препарат | Суточна доза | Длительность приема | Периодичность приема в год |
| Бета-блокаторы (Бисопролол) | 5-10 мг | Пока не нормализуется АД и частота пульса | Принимается одновременно с о стероидами и жиросжигающими препаратами |
| Триметазидин | По 35 мг 2 раза | 15-30 дней | 1-2 раза |
| Аспаркам | По 1 таблетке 3 раза | 30 дней | 1-3 раза |
| Родиола розовая | По 5-10 капель 3 раза | 10-20 дней | 2-5 раза |
| Комплекс витаминов | По инструкции | 30-60 дней | 2-3 раза |
| Омега-3 | По инструкции | Ежедневно в течении года | Ежедневно в течении года |
Помимо препаратов укрепить сердце в силовом спорте помогают кардиотренировки. Они нормализуют артериальное давление, повышают эластичность миокарда. В ходе динамических нагрузок мышцы всего тела, сокращаясь, усиливают кровоток, помогая сердцу. Оптимальный результат дают беговые тренировки через день, которые длятся от 15 минут до часа. Пробегать следует не больше 15-30 км в неделю, максимальный пульс – 130-140 ударов /мин.
Они нормализуют артериальное давление, повышают эластичность миокарда. В ходе динамических нагрузок мышцы всего тела, сокращаясь, усиливают кровоток, помогая сердцу. Оптимальный результат дают беговые тренировки через день, которые длятся от 15 минут до часа. Пробегать следует не больше 15-30 км в неделю, максимальный пульс – 130-140 ударов /мин.
Профилактика сердечно-сосудистых заболеваний | Государственное бюджетное учреждение здравоохранения «Городская поликлиника №3»
Профилактика сердечно-сосудистых заболеваний и сахарного диабета — это борьба с гиподинамией.
Гиподинамия (пониженная подвижность) – это нарушение функций организма опорно-двигательного аппарата, кровообращения, дыхания, пищеварения) при ограничении двигательной активности, снижении силы сокращения мышц. Гиподинамия является следствием освобождения человека от физического труда. Особенно влияет гиподинамия на сердечно-сосудистую систему – ослабевает сила сокращений сердца, уменьшается трудоспособность, снижается тонус сосудов. Негативное влияние оказывается и на обмен веществ и энергии, уменьшается кровоснабжение тканей. В результате неполноценного расщепления жиров, кровь становится «жирной» и медленнее течёт по сосудам, снабжение питательными веществами и кислородом уменьшается. Следствием гиподинамии могут стать ожирение и атеросклероз. Врачи-диетологи считают, что не только грамотно разработанный рацион питания чрезвычайно эффективен при профилактике сердечно-сосудистых заболеваний (ССЗ) и сахарного диабета, но и жизненно необходимы ежедневные занятия физкультурой. Абсолютно любая активность, посещение бассейна, танцы, пешие прогулки, занимающие ежедневно около 30-ти минут, помогут избежать развития ССЗ и сахарного диабета. При недостатке свободного времени, невозможности посещения спортивных залов или бассейна, можно получить физическую нагрузку, необходимую для профилактики ССЗ, сахарного диабета, при работе на приусадебном участке в выходные дни, активных физических занятиях с детьми или внуками.
Негативное влияние оказывается и на обмен веществ и энергии, уменьшается кровоснабжение тканей. В результате неполноценного расщепления жиров, кровь становится «жирной» и медленнее течёт по сосудам, снабжение питательными веществами и кислородом уменьшается. Следствием гиподинамии могут стать ожирение и атеросклероз. Врачи-диетологи считают, что не только грамотно разработанный рацион питания чрезвычайно эффективен при профилактике сердечно-сосудистых заболеваний (ССЗ) и сахарного диабета, но и жизненно необходимы ежедневные занятия физкультурой. Абсолютно любая активность, посещение бассейна, танцы, пешие прогулки, занимающие ежедневно около 30-ти минут, помогут избежать развития ССЗ и сахарного диабета. При недостатке свободного времени, невозможности посещения спортивных залов или бассейна, можно получить физическую нагрузку, необходимую для профилактики ССЗ, сахарного диабета, при работе на приусадебном участке в выходные дни, активных физических занятиях с детьми или внуками.
Что такое образ жизни с точки зрения физиологии? Это, прежде всего, процесс, включающий в себя физическую активность индивидуума. Жизнь любого живого существа не представляется без физической активности. В зависимости от интенсивности, повторяемости физических нагрузок можно выделить малоподвижный образ жизни и активный образ жизни. К сожалению, сегодня людей, осознанно ведущих малоподвижный образ жизни, становится все больше. Сидячий образ жизни является обычным в современном обществе. Исследования показали, что примерно у 70 % мужчин и женщин во всех возрастных группах очень низкая физическая активность.
Жизнь любого живого существа не представляется без физической активности. В зависимости от интенсивности, повторяемости физических нагрузок можно выделить малоподвижный образ жизни и активный образ жизни. К сожалению, сегодня людей, осознанно ведущих малоподвижный образ жизни, становится все больше. Сидячий образ жизни является обычным в современном обществе. Исследования показали, что примерно у 70 % мужчин и женщин во всех возрастных группах очень низкая физическая активность.
Гиподинамия (снижение двигательной активности и силы мышечных сокращений) — развивается при сидячем, малоподвижном образе жизни (более 5 часов в день) и активном движении менее 10 часов в неделю. Низкая физическая активность является независимым фактором риска развития сердечно-сосудистых заболеваний (ишемическая болезнь сердца, инсульт, повышенное артериальное давление), остеопороза, сахарного диабета и других заболеваний. Это связано с тем, что в результате малоподвижного образа жизни, наши мышцы практически не работают, поэтому получают недостаточно кислорода и питательных веществ.
Движение – врожденная потребность человека. При физической нагрузке сердце начинает биться чаще: возрастает частота сердечных сокращений и объем крови, выталкиваемый из сердца в сосуды, растет давление крови. Все это необходимо, чтобы увеличить поступление кислорода к работающим мышцам, пронизанным тонкими кровеносными сосудами – капиллярами. Часть из них работает, а другая – «спит». При физической нагрузке эти капилляры «просыпаются» и включаются в работу. В результате увеличивается поверхность обмена кислородом между кровью и тканью. Сердце — это тоже мышца, нуждающаяся в кислороде, поэтому в нем также есть капилляры, открывающиеся при нагрузке. Это основной фактор, обеспечивающий высокую работоспособность сердца.
Физкультура и спорт полезны и лицам физического труда, так как их работа нередко связана с нагрузкой какой-либо отдельной группы мышц, а не всей мускулатуры в целом. Люди, ведущие активный образ жизни обладают хорошим самочувствием, настроением, здоровым сном, они устойчивее к стрессам и депрессии. При постоянных занятиях физическими упражнениями снижается уровень холестерина в крови. Активный образ жизни способствует продлению жизни, расширяет физические и умственные возможности, укрепляет нервную систему, повышает работоспособность. Именно поэтому систематические занятия физической культурой приобретают первостепенное значение.
Люди, ведущие активный образ жизни обладают хорошим самочувствием, настроением, здоровым сном, они устойчивее к стрессам и депрессии. При постоянных занятиях физическими упражнениями снижается уровень холестерина в крови. Активный образ жизни способствует продлению жизни, расширяет физические и умственные возможности, укрепляет нервную систему, повышает работоспособность. Именно поэтому систематические занятия физической культурой приобретают первостепенное значение.
Гиподинамия является не только причиной развития избыточного веса, но и приводит к самым разным заболеваниям. С другой стороны высокая физическая активность, присущая, прежде всего, спортсменам, позволяет увеличить мышечную массу, как скелетной мускулатуры, так и органов, активно работающих во время тренировок (например, сердца), делает суставы излишне подвижными, что в будущем также может привести к некоторым проблемам со здоровьем.
Оптимальная физическая нагрузка делает мышцы сильным, укрепляет кости (профилактика остеопороза), позволяет сохранить подвижность суставов, улучшает состояние их хрящей, и даже способствует снижению уровня холестерина и сахара крови.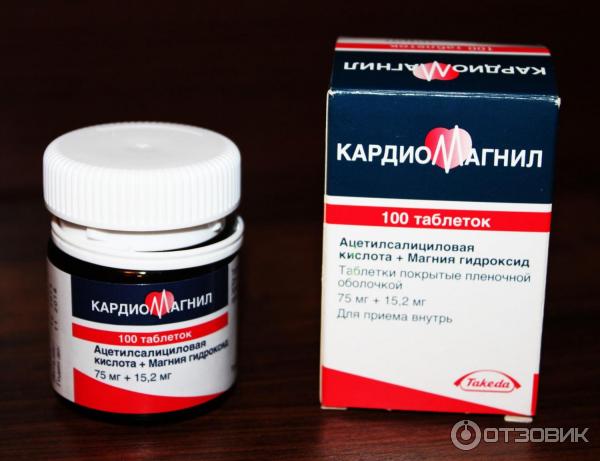 Что же можно отнести к оптимальной физической активности? Это может быть ходьба в быстром темпе, медленный бег, игровые виды спорта, танцы, гимнастические упражнения. Оптимальным объемом нагрузки считается выполнение ежедневных 30-40-минутных комплексов физической активности пять раз в неделю.
Что же можно отнести к оптимальной физической активности? Это может быть ходьба в быстром темпе, медленный бег, игровые виды спорта, танцы, гимнастические упражнения. Оптимальным объемом нагрузки считается выполнение ежедневных 30-40-минутных комплексов физической активности пять раз в неделю.
Часто слышится в ответ: разве у меня есть время на все это?
Нужно попробовать найти это время.
Прежде всего, измените свои двигательные привычки. Во время работы каждый час совершайте небольшие перерывы — вставайте, разминайтесь, походите. Даже 3-5 минут ежечасно окажут неплохую услугу. Если посчитать, то за восьмичасовой рабочий день — это будет 25-40 минут физической активности. Забудьте про лифт. Намного полезнее будет подъем и спуск по лестнице пешком. Если же вы едете на работу на личном авто, то найдите надежную парковку на некотором расстоянии от работы или дома и оставляйте машину там. Дети всегда активны и занятия с ними способствуют потери определенного количества энергии. Не отказывайтесь проводить время с ними. В качестве отдыха предпочтительным является активный отдых. Находите возможность поработать на приусадебном участке, не избегайте активной работы по дому.
Не отказывайтесь проводить время с ними. В качестве отдыха предпочтительным является активный отдых. Находите возможность поработать на приусадебном участке, не избегайте активной работы по дому.
Физические нагрузки нужны всем: больным — чтобы как можно быстрее вернуть здоровье, здоровым — чтобы укрепить мышцы, сердце, сосуды, нервы. Современный человек значительно отошел от природы, которая заставляла нас двигаться. И расплачиваемся за это гиподинамией, ожирением, атеросклерозом. Физическая активность — важнейший элемент жизнедеятельности человека. Мышечная масса у людей занимает 45 % общей массы тела. Мышцы нуждаются в работе — иначе они дряхлеют.
Чтобы человек увлекся физической культурой, занятия должны приносить ему радость и удовлетворение. Большую роль в создании благоприятной эмоциональной атмосферы могут сыграть дополнительные факторы: хорошая музыка, проведение занятий на свежем воздухе.
Лучше всего ориентироваться на ежедневный контроль за самочувствием и вести дневник. Это позволит выбрать оптимальный вариант тренировки на каждый день с учетом всех изменений в образе жизни. Тренировки следует проводить на открытом воздухе. Это прибавит к занятиям закаливающие факторы, положительный эмоциональный настрой.
Это позволит выбрать оптимальный вариант тренировки на каждый день с учетом всех изменений в образе жизни. Тренировки следует проводить на открытом воздухе. Это прибавит к занятиям закаливающие факторы, положительный эмоциональный настрой.
Человек обладает большими резервами. В любом возрасте нужно учитывать их и умело использовать. Формы занятий физическими упражнениями могут быть самыми разными. Прежде всего, это утренняя или дыхательная гимнастика. Она ускоряет переход от сна к бодрствованию, активизирует работу организма, тонизирует центральную нервную систему.
Итак, физическими упражнениями можно заниматься в любое время. Лучше выполнять их в хорошо проветренном помещении или на свежем воздухе. Для людей, которые ведут сидячий образ жизни, особенно важны физические упражнения на воздухе (ходьба, прогулка). При работе в закрытом помещении особенно важна прогулка в вечернее время, перед сном. Такая прогулка снимает напряжение трудового дня, успокаивает возбужденные нервные центры, регулирует дыхание. Прогулки лучше выполнять по принципу кроссовой ходьбы: 0,5-1 км медленным прогулочным шагом, затем столько же – быстрым спортивным шагом.
Прогулки лучше выполнять по принципу кроссовой ходьбы: 0,5-1 км медленным прогулочным шагом, затем столько же – быстрым спортивным шагом.
Кроме этого, полезны работа на садовом участке, в огороде, занятия танцами, плаванием, езда на велосипеде и даже уборка в доме. Для взрослых всего лишь 30 минут в день умеренной физической активности уже достаточно для сохранения, укрепления и восстановления здоровья. Можно менять вид упражнений по сезону и настроению. Главное – чтобы физические упражнения были регулярными: по 30-40 минут 4-5 раз в неделю. Ежедневная утренняя гимнастика — обязательный минимум физической тренировки. Она должна стать для всех такой же привычкой, как умывание по утрам.
Таким образом, физическая активность является одним из важных компонентов здорового образа жизни. Она делает человека не только физически более привлекательным, но и существенно улучшает его здоровье, позитивно влияет на качество жизни.
ПОМНИТЕ: ВАШЕ ЗДОРОВЬЕ — В ВАШИХ РУКАХ!
Материал подготовлен редакционно-издательским отделом ГБУЗ АО «ЦМП»
и врачом-терапевтом Центра здоровья «ЦМП» Кунусовой Н. Ш.
Ш.
2015 год
Рубрика «советует врач»
Как сохранить здоровье печени
Печень — важный орган, который выполняет множество функций в организме человека. Одна из самых важных функций печени – барьерная: пропуская через себя кровь, печень забирает из нее токсины, перерабатывая их в менее вредные и легко выводимые соединения. Но существует немало факторов, которые вредят печени, затрудняют ее работу, и в конечном счете могут стать причиной заболеваний. Одним из часто встречающихся заболеваний печени является цирроз.
Цирроз печени
Цирроз – заболевание, характеризующееся структурными изменениями печени. При циррозе наблюдается образование рубцов на тканях печени и ее сморщивание. Пораженный орган не способен в полной мере выполнять свои утилизирующие функции, поэтому отравляющие продукты жизнедеятельности человека попадают в кровь. В результате нарушается деятельность других систем и органов.
Причины цирроза печени
В современной жизни самой распространенной причиной развития заболевания является хронический алкоголизм. Некоторые люди сильно заблуждаются, наивно полагая, что циррозом можно заболеть только от употребления некачественного алкоголя. На самом деле, даже качественные дорогие напитки содержат этанол, который убивает здоровые клетки печени, и после 15 лет пьянства вероятность появления алкогольного цирроза очень велика. Особенно уязвимы перед алкогольным циррозом женщины.
Некоторые люди сильно заблуждаются, наивно полагая, что циррозом можно заболеть только от употребления некачественного алкоголя. На самом деле, даже качественные дорогие напитки содержат этанол, который убивает здоровые клетки печени, и после 15 лет пьянства вероятность появления алкогольного цирроза очень велика. Особенно уязвимы перед алкогольным циррозом женщины.
Также, цирроз развивается по причине поражение организма вирусным гепатитом B и C, который может протекать бессимптомно. Длительное нарушение оттока желчи, связанное с закупоркой внутрипеченочных или внепеченочных желчных путей тоже может являться причиной цирроза. Некоторые лекарственные препараты могут оказывать серьезное негативное влияние на печень. Их длительный прием может стать причиной развития цирроза.
Самыми опасными являются алкогольно-вирусные циррозы. Они чаще всего переходят в рак печени и протекают особенно тяжело.
Проявления
Начальная стадия цирроза проявляется в общей слабости, снижении аппетита. Больного беспокоят ноющие боли и ощущение тяжести в правом подреберье или в верхней половине живота. Это происходит за счет увеличения печени в размерах. Далее больной жалуется на частые головные боли, нарушение внимания и памяти, что связано с накоплением в крови не обезвреженных печенью токсических веществ. Резко «вырастает» живот. Это свидетельствует о накоплении жидкости в брюшной полости.
Больного беспокоят ноющие боли и ощущение тяжести в правом подреберье или в верхней половине живота. Это происходит за счет увеличения печени в размерах. Далее больной жалуется на частые головные боли, нарушение внимания и памяти, что связано с накоплением в крови не обезвреженных печенью токсических веществ. Резко «вырастает» живот. Это свидетельствует о накоплении жидкости в брюшной полости.
По статистике, 80% циррозов протекают незаметно, не привлекая внимание ни больного, ни врача. Иными словами, наша печень до самого последнего момента работает на износ, не подавая сигналов бедствия. Правда, кое-какие «знаки» мы от нее иногда получаем. Настораживающими симптомами являются: потемнение мочи, склонность к «синякам», покраснение ладоней и появление сосудистых «звездочек» на коже лица и тела.
Многие из нас не обращают внимания на эти «пустяки» и обращаются к врачу уже с осложнениями цирроза: накопление жидкости в животе (асцит), кровотечение из пищевода и желудка, желтуха и др. Между тем, именно так развивается 60-90% рака печени. Причем, ранняя его стадия по своим проявлениям, практически, неотличима от прогрессирующего цирроза. Поэтому без правильной всесторонней диагностики не обойтись. Очень важно, чтобы люди заботясь о своем здоровье, не допускали серьезных ошибок, которые в дальнейшем могут привести к циррозу печени.
Между тем, именно так развивается 60-90% рака печени. Причем, ранняя его стадия по своим проявлениям, практически, неотличима от прогрессирующего цирроза. Поэтому без правильной всесторонней диагностики не обойтись. Очень важно, чтобы люди заботясь о своем здоровье, не допускали серьезных ошибок, которые в дальнейшем могут привести к циррозу печени.
Типичные ошибки
Большинство людей делают три серьезных ошибки:
Не обращаются к врачу, чтобы проверить свое здоровье, когда есть повод для опасений (частое употребление алкоголя), а тем более при первых признаках неблагополучия.
Обращаются поздно, когда симптомы цирроза печени становятся ярко выраженными.
Обращаются к не профильным специалистам или проходят недостаточное обследование.
Диагностика
Диагноз цирроза печени на ранних стадиях представляет значительные трудности, поскольку заболевание развивается постепенно и вначале не имеет выраженных проявлений.
Существенное значение в распознавании цирроза печени имеют ультразвуковые, рентгенологические методы исследования. Довольно точную информацию о состоянии печени при циррозе можно получить с помощью компьютерной томографии.
Довольно точную информацию о состоянии печени при циррозе можно получить с помощью компьютерной томографии.
Решающее в диагностике цирроза значение имеет исследование ткани печени, полученной при пункционной биопсии — слепой или прицельной, проводимой под контролем ультразвука или при лапароскопии.
Профилактика
Одной из первейших профилактических мер является отказ от алкоголя или, по крайней мере, умеренное его употребление. Имеются в виду алкогольные напитки любого характера и с любым содержанием этанола. Дело в том, что развитие цирроза связано не с видом напитка, а с суммарным количеством этилового спирта.
Согласно данным Всемирной организации здравоохранения, употребление даже небольших доз алкоголя (более 0,33л пива в день) является злоупотреблением.
Защититься от заражения вирусами гепатитов тоже можно. Для этого в первую очередь необходимо знать путь заражения – гепатиты B, C и D передаются при контакте с кровью инфицированного человека.
Кроме того, следует серьезно подойти к вопросам правильного питания, в частности ограничить себя в употреблении жирной пищи и «фастфуда».
Ешьте больше клетчатки: свежие овощи и фрукты, хлеб из цельного зерна, крупы.
Исключите белок или рассчитайте оптимальную норму: умножьте свой вес в килограммах на 0,8. Например, человеку весом 73 кг требуется 64 г белка в день.
Лишние калории могут вызвать жировые отложения в печени. В суточной норме должно быть не более 30% поступающих с жирами калорий.
Избегайте голодания, быстрого сброса веса и экстремальных диет – они могут стать серьезной нагрузкой на печень. Оптимальный темп для похудения – 0,5-1 кг в неделю.
Пейте воду – от 1 до 2 литров в день.
Посвящайте, по меньшей мере, полчаса в день активным физическим нагрузкам.
Ограничьте употребление алкоголя! Почти все знают, что печень работает как фильтр, и алкоголь в больших количествах может сильно ей повредить.
Реализация этих мероприятий оказывает отчетливое влияние на продление продолжительности жизни больных малоактивными и неактивными формами цирроза печени, которые охватывают около 80% всех больных распространенными формами цирроза печени.
Что может сделать ваш врач?
Цирроз печени — не смертельное заболевание, его нужно и можно эффективно лечить.
Наблюдение и лечение больных циррозом печени должно проводиться только в специализированных лечебных учреждениях.
Выбор оптимальной схемы лечения для конкретного пациента может сделать только врач! Заниматься самолечением опасно!
По возможности медики устраняют причину заболевания, например при алкогольном циррозе печени исключают алкоголь, при вирусном циррозе назначают противовирусное лечение.
При неэффективности консервативного (медикаментозного) лечения больные включаются в лист ожидания для пересадки печени.
Успех в лечении больного циррозом печени, может быть, достигнут только в случае строгого выполнения советов врача и ведения здорового образа жизни.
Материал подготовлен редакционно-издательским отделом ГБУЗ АО «ЦМП» — 2015г.
ABC-медицина
Тахикардией называется одно из наиболее распространенных нарушений ритма сердечных сокращений. Основной механизм развития патологии заключается в повышении автоматизма синусового узла. При этом ЧСС увеличивается до более чем 90 ударов в минуту. Тахикардия может не иметь субъективных проявлений. Чаще всего ощущается как усиленное сердцебиение. При наличии патологий сердечно-сосудистой системы данный вид аритмии может ухудшать общее состояние и провоцировать развитие осложнений. Поэтому лечение тахикардии должно назначаться и строго контролироваться специалистом.
Основной механизм развития патологии заключается в повышении автоматизма синусового узла. При этом ЧСС увеличивается до более чем 90 ударов в минуту. Тахикардия может не иметь субъективных проявлений. Чаще всего ощущается как усиленное сердцебиение. При наличии патологий сердечно-сосудистой системы данный вид аритмии может ухудшать общее состояние и провоцировать развитие осложнений. Поэтому лечение тахикардии должно назначаться и строго контролироваться специалистом.
Причины тахикардии
Учащение или усиление сердцебиения далеко не всегда означает наличие проблем с сердечно-сосудистой системой. Например, в дошкольном возрасте оно считается нормой и не требует специальной помощи. Симптомы тахикардии сердца могут появляться и у практически здоровых людей в результате активации физиологических компенсаторных механизмов, то есть как ответ организма на воздействие того или иного внешнего фактора. Реакция нервной и сердечно-сосудистой систем, сопровождаемая выбросом в кровь адреналина, и становится причиной учащения сердечных сокращений.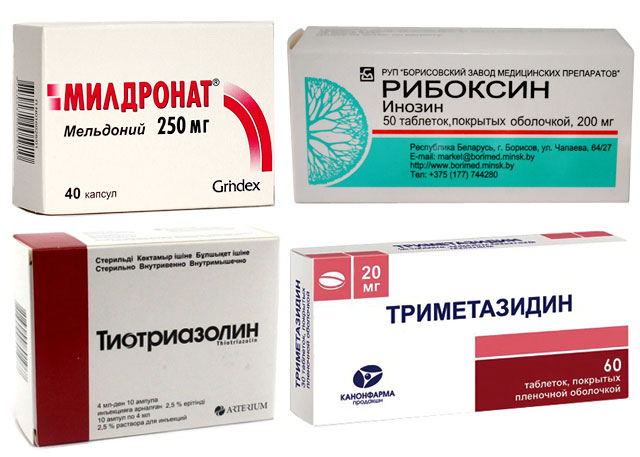 Возникновение тахикардии могут спровоцировать следующие факторы:
Возникновение тахикардии могут спровоцировать следующие факторы:
- стресс, физические нагрузки и эмоциональное возбуждение;
- повышение температуры окружающего воздуха;
- употребление кофеиносодержащих напитков, алкоголя, некоторых лекарственных препаратов;
- резкая смена положения тела и т. д.
При прекращении действия провоцирующего фактора сердечный ритм постепенно приходит в норму.
Однако тахикардия нередко сопровождает наличие некоторых патологических состояний. Она может быть проявлением различных сердечно-сосудистых заболеваний – артериальной гипертензии, инфаркта миокарда, порока сердца (ревматического или врожденного), кардиосклероза и т. д. Кроме того, тахикардия может иметь неврогенный характер, то есть быть связанной с нарушениями работы вегетативной нервной системы и головного мозга. Среди других причин – лихорадка, развивающаяся на фоне инфекционно-воспалительного процесса (пневмонии, ангины и т. п.).
Симптомы заболевания
Для тахикардии, являющейся признаком какого-либо заболевания, характерны следующие симптомы.
- Ощущение перебоев и/или «провалов» в работе сердца – самые распространенные проявления.
- Одышка (нехватка воздуха), которая возникает при незначительной физической нагрузке или даже в состоянии покоя.
- Боли в области сердца (сопровождают приступ тахикардии при вегето-сосудистой дистонии и некоторых других заболеваниях).
- Головокружение и потемнение в глазах, предобморочное состояние и даже обморок (это связано с нарушением кровоснабжения мозга).
В целом, проявление клинических симптомов тахикардии зависит от характера основного заболевания, а также от степени выраженности и продолжительности самой аритмии.
Последствия тахикардии
Физиологическая тахикардия, возникающая у здоровых людей даже при наличии выраженных субъективных проявлений, не несет опасности для жизни и имеет хорошие прогнозы. У пациентов же, страдающих заболеваниями сердца, последствия могут быть довольно серьезными. Главными и тяжелыми осложнениями являются развитие сердечной недостаточности, состояния потери сознания и даже внезапная смерть. Кроме того, наличие тахикардии повышает риск образования тромбов, что, в свою очередь, приводит к частым сердечным приступам и развитию инсульта. Поэтому так важно своевременное оказание помощи при тахикардии.
Кроме того, наличие тахикардии повышает риск образования тромбов, что, в свою очередь, приводит к частым сердечным приступам и развитию инсульта. Поэтому так важно своевременное оказание помощи при тахикардии.
Диагностика тахикардии
Электрокардиография
ЭКГ играет ведущую роль в дифференциальной диагностике тахикардии и помощи в выявлении ее причин. Данный метод позволяет определить вид патологии, а также ритмичность и частоту сердечных сокращений. При усилении степени выраженности симптомов сердечной тахикардии целесообразно провести суточное мониторирование ЭКГ по Холтеру. Данный метод является высокоинформативным. Он позволяет выявлять и анализировать любые нарушения ритма сердца в течение 24 часов. Мониторирование по Холтеру помогает определить ишемические изменения при обычной физической активности.
Эхокардиография
Является стандартным методом обследования, позволяющим исключить патологию сердца при любых нарушениях ритма. Благодаря эхокардиографии врач получает данные о размере камер сердца, толщине стенок миокарда, изменениях клапанного аппарата. Данное обследование позволяет выявить нарушения локальной сократимости.
Благодаря эхокардиографии врач получает данные о размере камер сердца, толщине стенок миокарда, изменениях клапанного аппарата. Данное обследование позволяет выявить нарушения локальной сократимости.
Электрофизиологическое исследование
Это инвазивный метод обследования пациентов с сердечной патологией. Электрофизиологическое исследование применяется при соответствующих показаниях перед оперативным вмешательством для лечения аритмии. Используется для диагностирования разных видов тахикардии у ограниченного круга больных. Данный метод сводится к определению характера распространения электрического импульса по миокарду, позволяя определить механизмы тахикардии или нарушений проводимости сердца.
Дополнительные обследования
Дополнительные методы исследования применяются с целью выявления причин сердечной патологии. Специалист может назначить анализ крови (общий и на гормоны щитовидной железы), электроэнцефалографию. В редких случаях проводится МРТ сердца, обычно для выявления врожденной патологии.
Лечение тахикардии
Лекарственное
Для лечения тахикардии используются препараты, относящиеся к следующим группам.
- Антиаритмические. Это лекарства с различными механизмами действия. Назначать их может только лечащий врач, основываясь на клинических данных. Самолечение опасно, поскольку одни и те же медикаменты могут быть эффективны при одном типе тахикардии и противопоказаны – при другом.
- Успокоительные. Чаще всего это синтетические препараты или средства на основе трав. Они назначаются для лечения тахикардии, связанной с вегето-сосудистой дистонией. Такие средства помогают нормализовать работу нервной системы и в результате – снизить частоту приступов аритмии.
Если тахикардия сопровождается падением артериального давления, обычно назначаются прессорные амины, позволяющие повысить его до уровня 100-110 мм рт. ст.
Хирургическое
К распространенным радикальным методам лечения тахикардии относят малоинвазивную хирургию. Она проводится под местной анестезией. Это может быть радиочастотная катетерная абляция, установка искусственного кардиостимулятора и др. Среди основных причин, требующих серьезной хирургической помощи, можно назвать следующие.
Она проводится под местной анестезией. Это может быть радиочастотная катетерная абляция, установка искусственного кардиостимулятора и др. Среди основных причин, требующих серьезной хирургической помощи, можно назвать следующие.
- Гормональные нарушения. Распространенными причинами тахикардии являются тиреотоксикоз (избыток гормонов щитовидной железы) и феохромоцитома (гормонально активная опухоль в области почек или надпочечников). В таких случаях обычно рекомендуется хирургическое удаление новообразования или участка железы, вырабатывающей избыток гормонов.
- Структурно-функциональные изменения. Кардиохирургическая операция проводится при наличии грубых врожденных пороков сердца, выраженного нарушения кровоснабжения (ИБЦ), для устранения последствий ревматизма и т. д.
В отдельных случаях аритмия не требует специального лечения, если является симптомом анемии, обусловлена наличием злокачественного заболевания крови (например, лейкоза), возникает на фоне лихорадки и т. д. Для вызванной такими причинами тахикардии лечением является устранение основного заболевания.
д. Для вызванной такими причинами тахикардии лечением является устранение основного заболевания.
Профилактика тахикардии
Своевременная помощь при обнаружении тахикардии позволяет избежать появления ее приступов в дальнейшем. Поэтому важно, прежде всего, обратиться к врачу, который назначит правильное лечение. Профилактика данного заболевания заключается в ее раннем диагностировании, терапии сердечной патологии, а также устранении влияния внесердечных факторов, которые провоцируют развитие нарушений ЧСС.
Нормализация питания
Важно ограничить или совсем исключить потребление продуктов, содержащих кофеин, алкоголя. Вместо крепкого кофе или чая можно пить травяные настои, оказывающие седативный эффект. Следует ограничить потребление сладкой и жирной пищи, соблюдать принципы здорового питания. Наиболее правильным и полезным выбором для людей, страдающих сердечной патологией, станет растительно-молочная диета. Важно также присутствие в рационе фруктовых и овощных соков.
Прием витаминов и микроэлементов
Для профилактики учащенного сердцебиения рекомендуется прием магния, регулирующего эффекты кальция в клетках сердца. Данный микроэлемент способствует налаживанию ритмичных сокращений и расслаблений сердечной мышцы. Для правильной работы органа также важен калий. Обращаем Ваше внимание, что все препараты должны назначаться врачом исходя из причин заболевания и провоцирующих факторов.
Ведение активного образа жизни
Занятия спортом и разумные физические нагрузки стимулируют работу сердца и одновременно повышают устойчивость всего организма к высвобождению избытка адреналина. В результате нормализуется общий эмоциональный фон, уменьшается раздражительность. Важно строго дозировать нагрузки, избегая перенапряжения. Снизить частоту появления приступов тахикардии помогает регулярное и длительное пребывание на свежем воздухе. Ежедневно на прогулку следует выделять минимум полчаса.
Помните, что диагностировать заболевание и назначать лечение тахикардии сердца может только врач. Если Вас беспокоят перечисленные симптомы, обращайтесь за консультацией к специалистам клиники «ABC-медицина». Чтобы связаться с нами, наберите номер +7 (495) 223-38-83.
Если Вас беспокоят перечисленные симптомы, обращайтесь за консультацией к специалистам клиники «ABC-медицина». Чтобы связаться с нами, наберите номер +7 (495) 223-38-83.
Способы укрепления сердечной мышцы в домашних условиях.
Наше сердце способно работать без перебоев 120 лет, но в жизни так случается редко. Сердечные заболевания и патологии с каждым годом молодеют. Поэтому важно укреплять сердечную мышцу, чтобы продлить срок полноценной здоровой жизни.
Когда нужно начинать?
Укреплять сердце лучше начать как можно раньше. Есть симптомы, которые указывают на слабое сердце напрямую. К ним относятся:
- быстрая утомляемость;
- повышенное потоотделение;
- нарушения сердечного ритма;
- одышка при небольших физических нагрузках;
- тяжесть и покалывание в груди.
Внимание! Эти признаки являются поводом обратиться к врачу и проверить работу сердечной мышцы.
На функционирование сердца отрицательно влияют различные факторы:
- частый стресс;
- повышенная эмоциональность;
- нарушение правильного питания;
- избыток в рационе сахара, соли, алкоголя;
- вредные привычки;
- отсутствие физической активности.
Есть и более серьезные причины, например, густая кровь, наличие наследственных сердечных патологий, повышенный холестерин, возраст.
Способы укрепления
Используя комплексный подход к укреплению сердечной мышцы, можно избежать проблем с сердцем до глубокой старости. К основным методам относятся:
- переход на правильное питание и активный образ жизни;
- лекарственные препараты;
- средства народной медицины.
Внимание! Лекарственные препараты лучше не принимать без консультации с врачом.
Помощь правильного питания
Для укрепления сердца лучше использовать полноценное питание, со всеми необходимыми микроэлементами и витаминами. Предпочтительно включать в ежедневный рацион продукты, богатые микроэлементами для сердца:
- Йод — творог, красная свекла, капуста.
- Калий — бананы, изюм, виноград, какао, кабачки.
- Магний — гречка, овсянка, грецкие орехи, морепродукты.
- Различные витамины — перец, томаты, малина, яблоко, черешня.
Внимание! Обязательно в рационе должны присутствовать нежирные сорта рыбы, мяса, молочная продукция. Сюда же стоит включить яйца и каши.
Есть и вредные продукты, об употреблении которых лучше забыть:
- маринады, копчености;
- слишком соленые продукты;
- жирная еда;
- хлебобулочные изделия.

Также обязательно соблюдать питьевой режим при ограниченном потреблении соли.
Физическая нагрузка
Активные кардионагрузки — оптимальный метод укрепить сердце. Наиболее полезные виды тренировок:
- плавание;
- пешие прогулки;
- велоспорт;
- йога;
- аэробика.
Если нет желания или возможности заниматься спортом, подойдут следующие советы:
- подниматься по лестнице пешком, без лифта;
- перед сном совершать прогулки вне зависимости от погоды;
- преодолевать до работы хотя бы несколько остановок пешком и реже пользоваться общественным транспортом;
- делать утреннюю гимнастику.
Если есть возможность, стоит подобрать с фитнес-тренером индивидуальную программу тренировок.
Народные средства
В домашних условиях для укрепления сердечной мышцы подойдут народные рецепты:
- Взять по маленькой щепотке боярышника, мяты, добавить 4 капли валерианы аптечной и 200 мл кипятка.

- Измельчить в блендере орехи, изюм, курагу, чернослив. Добавить 100 грамм меда и перемешать. Хранить в холодном месте, принимать по чайной ложке.
- Лечебные отвары из чабреца, календулы, зверобоя, мелиссы — комбинировать можно по-разному.
Внимание! Перед применением народных рецептов лучше обратиться к врачу, чтобы предотвратить побочные эффекты и аллергические реакции.
Лекарственные препараты
Существует несколько групп медикаментов, которые являются профилактическими средствами от сердечных болезней:
- Статины — снижают уровень холестерина.
- Препараты, нормализующие давление.
- Бета-блокаторы.
Если укреплением сердца занимается здоровый человек, то медикаменты, даже для профилактики, необходимо принимать только после консультации с врачом.
Жизнь с сердечной недостаточностью
Жизнь с сердечной недостаточностью
Сердце – это мышечный насос, который перекачивает кровь по сосудам, чтобы обеспечить клетки организма кислородом и питательными веществами.
- Здоровое сердце сокращается 50-80 раз в минуту
- От сердца кровь движется по артериям, а к сердцу возвращается по венам.
- Проходя через легкие, кровь связывается с кислородом, который затем разносится по всему организму вместе с питательными веществами, получаемыми из пищи
Что такое сердечная недостаточность?
При сердечной недостаточности левому желудочку приходится выталкивать кровь в аорту с большим усилием.
Постепенно он растягивается, его стенки становятся более тонкими, а сердце приобретает форму яблока.
После этого левый желудочек не может эффективно сокращаться и выталкивать кровь в аорту. Симптомы сердечной недостаточности нарастают.
Клинические проявления хронической сердечной недостаточности
Слабость и утомляемость
Поскольку при сердечной недостаточности мышцы не получают достаточного количества крови и кислорода, больные даже после полноценного ночного сна могут чувствовать себя утомленными.
Нагрузки, которые раньше переносились хорошо, теперь вызывают чувство усталости (желание посидеть или полежать).
Требуется дополнительный дневной отдых.
Врач определяет тяжесть вашего состояния
в зависимости от состояния сердечной мышцы и выраженности симптомов.
При I функциональном классе сердечной недостаточности Вы практически можете не иметь жалоб, кроме незначительной слабости и сердцебиения.
При II функциональном классе сердечной недостаточности
Одышка может возникать только при больших нагрузках. Вы начинаете испытывать некоторые ограничения в физической активности
При III функциональном классе сердечной недостаточности
Одышка может появляться при небольших обычных нагрузках, например, ходьбе или одевании. Однако вы хорошо чувствуете себя в покое.
При IV функциональном классе сердечной недостаточности
Вы можете чувствовать одышку и сердцебиение даже в покое, любая физическая активность вызывает дискомфорт.
Диагностика сердечной недостаточности
- Врач подробно расспросит Вас об истории вашего заболевания и жалобах. После этого он проведет физическое обследование (измерит давление, послушает сердце и легкие, затем осмотрит состояние кожи и подкожно- жировой клетчатки и т. д.). будут назначены инструментальные и лабораторные исследования.
Электрокардиограмма (ЭКГ)
- Это исследование поможет определить наличие у вас нарушений ритма сердца и наличие ишемических повреждений сердечной мышцы.
Эхокардиография(ЭхоКГ)
- Это метод ультразвукового исследования сердца. Он позволяет выявлять структурные нарушения сердечной мышцы и состояние клапанов сердца.
 Также с помощью этого метода определяют размеры камер сердца и скорость потоков крови между камерами.
Также с помощью этого метода определяют размеры камер сердца и скорость потоков крови между камерами.
Исследования при сердечной недостаточности
Проба с физической нагрузкой
Это электрокардиографическое исследование на фоне контролируемой физической нагрузки. В качестве физической нагрузки используется бег на специальной дорожке (тредмил) или велосипед. С помощью этого исследования выявляются скрытые нарушения кровоснабжения миокарда, которые не проявляются в покое.
Лечение сердечной недостаточности
Лечение состоит из: Диеты, физических упражнений, медикаментозного лечения, мероприятий по изменению образа жизни.
Ваша роль:
- Вы и ваш врач, а также медицинская сестра должны стать партнерами в деле борьбы за ваше здоровье.
- Постарайтесь максимально понять причины и следствия вашего заболевания и методы лечения.
- Не стесняйтесь выяснять все возникающие у Вас вопросы и опасения у медицинской сестры и врача.
- Перед каждым посещением врача или беседой с медицинской сестрой составьте список вопросов, которые Вы хотели бы задать. Возможно, на приеме Вам трудно будет сосредоточиться и вспомнить все, что вас интересовало.
Взвешивайтесь каждый день и записывайте вес ежедневно
ВАЖНО!
Сообщайте врачу об изменении веса более чем на килограмм
- Придерживайтесь низкосолевой диеты
- Следуйте плану тренировок, одобренных вашим лечащим врачом
- Принимайте медикаменты так, как назначено.
- Следите за симптомами и сообщайте врачу об изменении состояния
- Бросьте курить
- Постарайтесь питаться сбалансированно, включая в рацион фрукты и овощи.
- Возможно ваше состояние потребует назначения лечебного питания, обсудите с врачом необходимость такого назначения
- Уменьшите прием алкоголя.

- Не используйте препараты, о которых вы узнали из рекламы или со слов знакомых. Они могут нанести существенный урон не только вашему кошельку, но и здоровью.
- Спите не менее 8 часов ежедневно.
Цели лечения сердечной недостаточности
- Увеличение продолжительности жизни
- Улучшение работы сердца или предупреждение дальнейшего ухудшения
- Контроль симптомов сердечной недостаточности
- Улучшение качества Вашей жизни.
Мероприятия по изменению образа жизни
Контроль веса.
Почему следует взвешиваться каждый день?
- Жидкость может накапливаться в подкожно-жировой клетчатке и брюшной полости.
- Появление отеков говорит о том, что в вашем состоянии наступили негативные изменения. При этом Ваш вес может увеличиваться очень быстро.
- Если Вы будете взвешиваться ежедневно, то сможете отследить изменения достаточно рано, для того, чтобы Ваш врач смог усилить терапию.

Это поможет избежать госпитализации.
Для того, чтобы ваши взвешивания были достоверными:
Взвешивайтесь каждое утро
- В одной и той же одежде
- После мочеиспускания
- Перед едой
- На одних и тех же весах
- Записывайте полученные цифры в календарь или дневник.
Диета для больных сердечной недостаточностью
- Пища должна быть калорийной, легко усваиваться, с достаточным содержанием витаминов, белка.
- Ограничение потребления жидкости менее 1,5 литров необходимо при декомпенсации сердечной недостаточности. В обычных ситуациях не рекомендуется употреблять более 2 литров жидкости в сутки.
Употребление алкоголя строго запрещено больным с алкогольной кардиопатией. Остальным можно употреблять небольшие дозы алкоголя (например, бокал вина или 50 мл более крепких напитков).
Физические нагрузки
Продолжительность и интенсивность физических нагрузок.
Виды нагрузок, их продолжительность и интенсивность подбираются врачом в зависимости от выраженности сердечной недостаточности и некоторых других факторов. При физических нагрузках следуйте этим рекомендациям:
Сами задавайте темп –нагрузки (упражнения) не должны утомлять Вас.
Начинайте с разминки и упражнений на растяжение.
Если врачом специально не предписано, лучше избегать следующих нагрузок: подъема грузов; изометрических нагрузок –упражнений, сопровождающихся сокращением мышц без движения конечностей или туловища; занятий ритмической гимнастикой; плавания; выраженных нагрузок, например, бега или бега трусцой.
Только врач может сказать, какие виды нагрузок полезны для Вас
- Обычно это ритмические нагрузки продолжительностью от 5 до 30 минут, например, прогулка, занятия на велотренажере.
- Именно такие нагрузки укрепляют мышцы и позволяют предотвратить уменьшение массы тела.
Эти простые правила помогут Вам заниматься с удовольствием и пользой для организма:
- Никогда не делайте физические упражнения на полный желудок.
- Избегайте жары и холода.
- Летом лучше заниматься в утренние часы
- Зимой перенесите занятия в помещение
- Не занимайтесь упражнениями с поднятием тяжестей, избегайте контактных и соревновательных видов спорта.
- Старайтесь заниматься в одно и то же время суток. Сделайте тренировки частью своего рутинного распорядка.
- Ваше дыхание несколько ускорится во время тренировок. Если Вы почувствовали дискомфорт, прервитесь на короткое время, а затем возобновите занятия в более медленном темпе
- Не делайте упражнения, которые вызывают боль в груди, головокружение, чувство дурноты или затрудненное дыхание. При появлении этих симптомов немедленно прервите упражнения
- Не принимайте горячий душ сразу после упражнений. Сначала Вы должны остыть
- Выделите время на дневной отдых
Во время нагрузок следите за своим пульсом.
Чем выше нагрузка, тем чаще бьется Ваше сердце.
- Спросите у врача, каков безопасный диапазон колебаний Вашего пульса. Чтобы нагрузки были безопасными, следите за своим пульсом
и старайтесь, чтобы он находился в безопасном диапазоне.
Разместите указательный и средний палец на внутренней стороне запястья и слегка прижмите их. Подсчитайте пульс в течение 15 секунд, а затем умножьте полученную цифру на 4. Это и будет частота сокращений
Вашего сердца за 1 минуту. Если у Вас имеется мерцательная аритмия, то данный метод подсчета пульса использовать нельзя, посоветуйтесь с врачом о том, как контролировать частоту сердечных сокращений в этом случае.
Важность отдыха. Люди, страдающие сердечной недостаточностью, нуждаются в отдыхе в течение дня. Прилягте на короткое время, приподняв ноги, или хотя бы, прерывайте выполнение ваших обычных дневных дел на 15–30 минут несколько раз в течение дня. Это даст Вам и Вашему сердцу необходимую передышку. Возможно Вам понадобится чередовать отдых и активность в течение дня.
Общие правила лечения
Не пропускайте прием препаратов, если Вы хорошо себя чувствуете!
Для того чтобы сохранить хорошее самочувствие при сердечной недостаточности, большинство препаратов надо принимать постоянно!
Прекращение приема лекарств может принести вред Вашему здоровью!
Если Вы все-таки пропустили прием препарата, вслед за этим никогда
не принимайте две дозы сразу!
Не экономьте и не растягивайте прием препаратов на более долгий срок, уменьшая дозу. Вы должны принимать дозы, которые оказывают наибольший эффект.
- Ведите «Дневник самоконтроля пациента с сердечной недостаточностью».
- Внесите в «Дневник медикаментозного лечения» полный перечень препаратов, которые Вы принимаете, с указанием доз и времени приема.
- Всегда держите этот «Дневник пациента» при себе.
- Если врач меняет лечение, не забудьте внести изменения в «Дневник».
 Большинство препаратов надо принимать постоянно!
Большинство препаратов надо принимать постоянно! - Постарайтесь привязать прием препаратов к каким-либо регулярным повседневным действиям, например, чистке зубов или просмотру телевизионных новостей.
- Вы можете установить будильник или таймер на то время, когда Вам нужно принимать лекарства
- Отмечайте на календаре время, когда Вам следует пополнить запас Ваших лекарств.
- Пополняйте свой запас заранее, не дожидаясь, когда препараты закончатся.
Хроническая сердечная недостаточность
и ваше психологическое состояние.
Для большинства людей стресс является реалией жизни. Этот термин был предложен в 1936 году канадским физиологом Гансом Селье. Он позаимствовал техническое понятие, означающее напряжение, нажим, давление, из науки о сопротивлении материалов, метко употребив его применительно к человеку.
Факторы, вызывающие стресс -стрессоры различны. Усилие, напряжение, утомление, боль, унижение от публичного порицания, неожиданная необходимость максимально сосредоточиться, и даже крупный успех и очень радостное событие –любое из перечисленных состояний ведет к возможности возникновения стресса. Человеческий организм реагирует на стрессовую ситуацию стереотипно, одинаковыми биохимическими изменениями, назначение которых – справиться с возросшими требованиями.
Усилие, напряжение, утомление, боль, унижение от публичного порицания, неожиданная необходимость максимально сосредоточиться, и даже крупный успех и очень радостное событие –любое из перечисленных состояний ведет к возможности возникновения стресса. Человеческий организм реагирует на стрессовую ситуацию стереотипно, одинаковыми биохимическими изменениями, назначение которых – справиться с возросшими требованиями.
Наше тело реагирует на стресс выделением особых «стрессорных» гормонов – адреналина и кортизола. Происходит учащение пульса и повышение кровяного давления, одновременно поднимается уровень сахара в крови.
Обычно это состояние продолжается ограниченное время, затем человек справляется с поставленной перед ним задачей и все изменения возвращаются к норме. Если стресс продолжается длительное время, ваше тело адаптируется к стрессу и эта адаптация приводит к возникновению таких состояний как повышенное артериальное давление, одышке, боли в мышцах и суставах и слабости.
Стресс и сердечная недостаточность связаны и способны взаимно усугублять друг друга. Стресс может усиливать проявления сердечной недостаточности и, с другой стороны, осознание наличия у вас сердечной недостаточности может вносить дополнительный вклад в стресс, который Вы испытываете.
Так как стресс является частью нашей жизни важно научиться справляться с ним. Попробуйте определить источник стресса. Разделите источники стресса на те, которые вы можете и не можете контролировать.
- Важно знать какие действия действительно способствуют расслаблению с точки зрения физиологии организма, а какие только усугубляют стрессорные воздействия. К расслабляющим воздействиям относятся: Прослушивание спокойной музыки. Чтение. Рыбалка. Релаксирующие практики.
- Попытка успокоиться за чашкой кофе, выкуриванием сигареты или бокалом вина только усугубят ваше состояние. Постарайтесь научиться говорить «Нет». Осознайте, что существуют лимиты активности, которую вы способны выполнять.
 Не забывайте смеяться.
Не забывайте смеяться.
Факты о депрессии
- Депрессия может быть одним из симптомов сердечной недостаточности и/или реакцией на факт определения у Вас этого заболевания.
- Симптомы депрессии и симптомы сердечной недостаточности могут быть похожи (слабость, снижение концентрации внимания, снижение интереса к сексу) и часто депрессия не распознается у больных сердеч-ной недостаточностью.
- Депрессия не имеет прямой связи с тяжестью течения сердечной недостаточности.
- Депрессия встречается более, чем у половины больных сердечной недостаточностью.
Сочетание депрессии и хронической сердечной недостаточности усугубляет течение последней, вызывая более частые госпитализации, и более тяжелую симптоматику.
Зав.отделением медицинской реабилитации В.А. Топораш
Кардиологическая реабилитация: медицина и упражнения
Обзор темы
Если вы участвуете в программе кардиологической реабилитации, вы, вероятно, принимаете лекарства для сердца и по другим причинам, связанным со здоровьем.
Некоторые прописанные лекарства могут изменить вашу частоту сердечных сокращений, артериальное давление и общую способность выполнять упражнения. Вашей реабилитационной бригаде важно знать, какие лекарства вы принимаете.
Дайте вашей реабилитационной бригаде список лекарств, которые вы принимаете, особенно если они вызывают какие-либо побочные эффекты во время тренировки.
Какие лекарства влияют на упражнения?
В этой таблице перечислены лекарства, которые вы можете принимать, и их влияние на упражнения.
Медицина | Влияет на частоту сердечных сокращений (ЧСС)? | Влияют на артериальное давление (АД)? | Влияет на работоспособность? |
|---|---|---|---|
Ингибиторы ангиотензинпревращающего фермента (АПФ) | № | Нижнее АД | № |
Блокаторы рецепторов ангиотензина II (БРА) | Низкое АД | Нет | |
Антиаритмические средства | Может снизить ЧСС, в зависимости от типа лекарства | Нет | Нет |
Бета-блокаторы | Снижение ЧСС | Снижение АД | Снижение, но может возрасти при стенокардии |
Бронходилататоры | Повышение ЧСС | Нет | |
Блокаторы кальциевых каналов | Повышение или понижение ЧСС (в зависимости от препарата) | Пониженное АД | № |
Дигоксин | Низкое ЧСС | №Повышение при наличии фибрилляции предсердий или сердечной недостаточности | |
Диуретики | Нет | Нижнее АД | Нет |
| Статины 43 9004 | Нет | Нет | |
Нитраты (нитроглицерин) | Повышение ЧСС | Пониженное АД | Повышение при наличии стенокардии |
Повышение ЧСС | Пониженное АД (повышает АД после тренировки) | Нет |
Лекарства от тревоги и депрессии
Лекарства от тревоги или депрессии могут влиять на ваше кровяное давление и частоту сердечных сокращений.
- Антидепрессанты могут увеличить частоту сердечных сокращений, а также снизить кровяное давление в покое и во время упражнений. Но некоторые антидепрессанты могут повышать артериальное давление. Если вас беспокоят эффекты от вашего лекарства, поговорите со своим врачом.
- Ингибиторы обратного захвата серотонина и норадреналина двойного действия могут увеличить частоту сердечных сокращений и артериальное давление.
- Трициклические антидепрессанты могут снизить кровяное давление или вызвать проблемы с сердечным ритмом.Эти лекарства обычно не назначают людям с проблемами сердца.
- Селективные ингибиторы обратного захвата серотонина (СИОЗС) имеют мало побочных эффектов, связанных с сердцем.
- Незначительные транквилизаторы могут снизить как частоту сердечных сокращений, так и артериальное давление, контролируя ваше беспокойство. Они, вероятно, не повлияют на вашу физическую работоспособность.
- Основные транквилизаторы могут снизить как частоту сердечных сокращений, так и артериальное давление в покое и во время упражнений.

- Литий , скорее всего, не изменит вашу частоту сердечных сокращений или артериальное давление в состоянии покоя или во время упражнений. Этот препарат может повлиять на вашу ЭКГ, вызывая изменения зубца Т и аритмию как в покое, так и во время тренировки.
Кредиты
Текущий по состоянию на: 31 августа 2020 г.
Автор: Healthwise Staff
Медицинский обзор:
Ракеш К. Пай, доктор медицины, FACC — кардиология, электрофизиология
Мартин Дж.Габица, доктор медицины, семейная медицина,
, Э. Грегори Томпсон, врач, внутренняя медицина,
, Адам Хусни, доктор медицины, доктор медицины, семейная медицина,
, Ричард Д. Зоровиц, доктор медицины, врач, физическая медицина, и реабилитация,
По состоянию на 31 августа 2020 г.,
Автор: Здоровый персонал
Медицинский обзор: Ракеш К. Пай, доктор медицины, FACC — кардиология, электрофизиология и Мартин Дж. Габика, доктор медицины — семейная медицина, и Э. Грегори Томпсон, доктор медицины — внутренняя медицина, и Адам Хусни, доктор медицины — семейная медицина, и Ричард Д.Зоровиц MD — Физическая медицина и реабилитация
Габика, доктор медицины — семейная медицина, и Э. Грегори Томпсон, доктор медицины — внутренняя медицина, и Адам Хусни, доктор медицины — семейная медицина, и Ричард Д.Зоровиц MD — Физическая медицина и реабилитация
Как бета-блокаторы влияют на упражнения?
Бета-адреноблокаторы — это сердечные препараты, назначаемые после сердечного приступа или для лечения нарушений сердечного ритма (аритмий) и других состояний. Они замедляют сердцебиение, и в связи с этим возникает общий вопрос о них: влияют ли они на вашу способность тренироваться?
Ответ может сильно различаться в зависимости от тяжести вашего состояния, поэтому очень важно проконсультироваться с вашим лечащим врачом.Также важно понимать, как эти препараты влияют на ваше сердце.
Основные сведения о блокировщике бета-версии
Бета-адреноблокаторы снимают нагрузку с вашего сердца, замедляя сердцебиение. Это уменьшает силу, с которой сокращается сердечная мышца, и уменьшает сокращение кровеносных сосудов в сердце, головном мозге и во всем теле. Их назначают под несколькими распространенными торговыми марками, включая пропранолол (индерал), метопролол (лопрессор), атенолол (тенормин), ацебутолол (сектрал), бисопролол (зебета) и надолол (коргард).
Их назначают под несколькими распространенными торговыми марками, включая пропранолол (индерал), метопролол (лопрессор), атенолол (тенормин), ацебутолол (сектрал), бисопролол (зебета) и надолол (коргард).
могут использоваться для лечения аномального сердечного ритма и предотвращения аномально высокой частоты сердечных сокращений, называемой тахикардией, или нерегулярных ритмов, таких как фибрилляция предсердий. Поскольку они снижают потребность сердечной мышцы в кислороде, они могут быть полезны при лечении стенокардии или боли в груди, которая возникает, когда потребность сердца в кислороде превышает его предложение. Бета-блокаторы улучшают выживаемость после сердечного приступа, а также используются для лечения высокого кровяного давления и других сердечных заболеваний.
Бета-блокаторы и физическая активность
Интересно, что бета-адреноблокаторы и упражнения имеют схожее воздействие на организм.
«Ваше кровяное давление и частота сердечных сокращений аналогичным образом изменяются под действием физических упражнений и бета-блокаторов», — сказал Джеральд Флетчер, доктор медицины, профессор медицины в клинике Майо в Джексонвилле, Флорида. «Когда вы тренируетесь, ваше сердце замедляется, а артериальное давление понижается».
«Когда вы тренируетесь, ваше сердце замедляется, а артериальное давление понижается».
Конечно, это не значит, что вы можете принимать бета-адреноблокаторы вместо упражнений. Упражнения имеют много других преимуществ и важны для поддержания вашего здоровья. Прочтите, как физическая активность улучшает качество жизни.
Опасения по поводу физических упражнений на бета-блокаторах
«Важно помнить, что частота сердечных сокращений замедляется, и корректировать ее соответствующим образом, если до приема этих препаратов вы контролировали свои упражнения с помощью частоты сердечных сокращений», — сказал доктор Флетчер, который также является волонтером Американской кардиологической ассоциации.
«Не переусердствуйте, пытаясь поднять частоту пульса до прежнего уровня», — сказал он.
Есть несколько способов контролировать интенсивность упражнений.
- Если вы использовали целевую частоту пульса для достижения нужной интенсивности, ваш лечащий врач может помочь определить новую целевую частоту пульса с помощью краткого теста с физической нагрузкой.
 Этот тест используется потому, что бета-блокаторы влияют на всех по-разному.
Этот тест используется потому, что бета-блокаторы влияют на всех по-разному. - Второй способ контролировать свою интенсивность проще: убедиться, что вы не слишком утомлены.
«Делайте упорные упражнения — вплоть до усталости — но не чрезмерно, — сказал д-р Флетчер. «Если вы дойдете до точки, где трудно говорить, это, вероятно, уже слишком».
Я все еще волнуюсь, что мне делать?
Важно знать, что вы принимаете эти лекарства по определенной причине.Но если вы все еще обеспокоены, поговорите со своим врачом. Он или она может прописать другой бета-блокатор или другое лекарство, которое меньше влияет на частоту сердечных сокращений.
Упражнения и лекарства: почему важно регулировать частоту сердечных сокращений во время тренировок
Многие люди знакомы с формулой MAF 180 как средством ускорения сжигания жира, улучшения здоровья и ускорения за счет медленных тренировок. Некоторым людям сложно проглотить снижение частоты пульса во время тренировок.
 При снижении максимальной аэробной частоты пульса на 10 ударов, как указано в формуле 180, тренировка замедляется еще больше, что еще больше расстраивает некоторых людей. Распространенная жалоба: «Не могу поверить, как медленно я иду!» Но дайте себе время. Потерпи.
При снижении максимальной аэробной частоты пульса на 10 ударов, как указано в формуле 180, тренировка замедляется еще больше, что еще больше расстраивает некоторых людей. Распространенная жалоба: «Не могу поверить, как медленно я иду!» Но дайте себе время. Потерпи.Многие люди с любым уровнем подготовки, включая спортсменов, тренеров и медицинских работников, часто просили меня дать дополнительные разъяснения по поводу формулы 180. Но математика на самом деле довольно проста, с формулой, содержащей следующее предостережение: если вы принимаете какие-либо обычные лекарства, вычтите 10.Это относится не только к лекарствам, отпускаемым по рецепту и без рецепта, которые изменяют частоту сердечных сокращений во время тренировки, но и к любым лекарствам. Результатом является дальнейшее снижение частоты пульса при аэробной тренировке, что снижает интенсивность тренировки.
Для этой рекомендации есть веские причины. Во-первых, некоторые лекарства замедляют сердцебиение. Это приводит к ложной информации о том, насколько тяжело работает организм. Другими словами, вы можете тренироваться усерднее, но у вас все равно будет низкая частота сердечных сокращений, искусственно сниженная с помощью лекарств.
Другими словами, вы можете тренироваться усерднее, но у вас все равно будет низкая частота сердечных сокращений, искусственно сниженная с помощью лекарств.
Типичным примером является группа препаратов, называемых бета-блокаторами, которые назначают пациентам с проблемами сердца и высоким кровяным давлением. Этот препарат снижает частоту сердечных сокращений как в состоянии покоя, так и при физической нагрузке, хотя и не всегда на одинаковую величину. В некоторых случаях человек может тренироваться намного усерднее, при этом частота сердечных сокращений не повышается даже до аэробной зоны. В этом случае, например, тренировка со скоростью 125 ударов в минуту может быть такой же, как 155 ударов в минуту без лекарств, поэтому, если ваша максимальная аэробная частота сердечных сокращений составляет 140, вы легко можете перетренироваться на 125.Фактически, некоторые люди не могут достичь максимальной аэробной частоты сердечных сокращений при приеме бета-блокаторов.
В этой ситуации, когда лекарство значительно снижает частоту сердечных сокращений, лучше всего обратиться к кардиологу или другому специалисту в области здравоохранения, знакомому с физиологией упражнений, который поможет в дальнейшем индивидуализировать оптимальную дозу препарата и вашу программу упражнений.
Антиаритмические препараты, блокаторы кальциевых каналов и другие лекарства также могут иногда снижать частоту сердечных сокращений при физической нагрузке.Если вы принимаете какие-либо лекарства, отпускаемые по рецепту или без рецепта, вы должны знать, влияет ли оно на частоту сердечных сокращений.
Некоторые препараты повышают частоту сердечных сокращений. К ним относятся препараты для лечения щитовидной железы, риталин и другие амфетамины и даже кофеин, который содержится в некоторых средствах от простуды, болеутоляющих и, конечно же, в кофе, чае и некоторых колах. Эти препараты часто вызывают более высокую частоту сердечных сокращений при упражнениях, заставляя вас замедляться, чтобы поддерживать максимальную аэробную частоту сердечных сокращений. Это означает, что, отслеживая частоту пульса, вам, возможно, придется снизить интенсивность упражнений.Но не увеличивайте максимальную аэробную частоту пульса из-за этого — есть еще один очень важный фактор, который следует учитывать.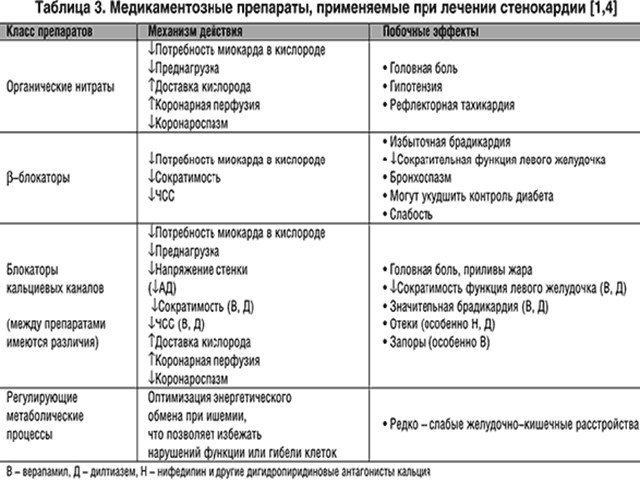
Вторая причина вычесть 10 ударов из формулы 180 для человека, принимающего какие-либо регулярные лекарства, связана с общим состоянием здоровья. Тот факт, что медицинский работник выписал лекарство или порекомендовал безрецептурный препарат, означает наличие проблемы со здоровьем. Кроме того, у препарата есть потенциальные побочные эффекты.
Хотя люди часто думают, что многие лекарства, отпускаемые по рецепту и без рецепта, совершенно безопасны или что проблемы со здоровьем, связанные с их потребностями, совершенно безобидны, в большинстве случаев это абсолютно не так.Поэтому важно быть более консервативным во время тренировок, чтобы предотвратить проблемы, связанные с чрезмерным стрессом или перетренированностью во время тренировок. По-прежнему существует широкий диапазон интенсивности ниже максимальной аэробной частоты пульса, что дает значительные преимущества. Кроме того, это поможет оптимальному развитию аэробной системы, часто до такой степени, что ваш врач может уменьшить дозировку лекарства или решить, что лекарство больше не нужно.
У соревнующихся спортсменов прогресс может быть немного медленнее, но они все равно будут становиться быстрее при той же частоте сердечных сокращений и улучшать свои результаты.
Несмотря на то, что многие лекарства не влияют напрямую на частоту сердечных сокращений, воздействие на здоровье может отрицательно сказаться на мышцах, обмене веществ и других системах организма, которые способствуют здоровью и физической форме. Примером могут служить некоторые препараты, снижающие уровень холестерина, называемые статинами, в том числе Mevacor, Lipator и Altocor. Они могут повлиять на функцию мышц, иногда приводя к травмам, связанным с физической нагрузкой. Регулировка частоты пульса на 10 ударов снижает риск мышечных проблем и потенциальных травм.
Другой пример — аспирин и другие НПВП, которые могут мешать правильному восстановлению после тренировки. Тренируясь с более низкой частотой сердечных сокращений, вы уменьшите нагрузку на физическое тело и улучшите восстановление.
Даже для женщины, принимающей противозачаточные таблетки или заместительную гормональную терапию, эти лекарства могут иметь побочные эффекты, которые могут отрицательно повлиять на физическую активность. В этом случае уровень некоторых витаминов группы В может быть снижен, что влияет на функцию печени, энергетические системы, выработку лактата и другие важные функции организма, необходимые для оптимального здоровья и физической формы.
Для тех, кто выполняет тренировки с высокой интенсивностью, потенциальные проблемы с лекарствами и причины их назначения могут усиливаться с повышенным риском осложнений. Учтите, что повышенные физические нагрузки сами по себе являются фактором риска, который может спровоцировать сердечный приступ. В то время как тренировки с более низким пульсом обычно этого не делают и фактически защищают вас от сердечного приступа или инсульта, анаэробные упражнения с их более высокой частотой сердечных сокращений могут увеличить краткосрочный риск смерти от сердечного приступа. То же самое и с высокой интенсивностью, связанной со спортивными соревнованиями — это не обязательно должен быть марафон на 26,2 мили, бег на 5 км или двухчасовая поездка на велосипеде.
То же самое и с высокой интенсивностью, связанной со спортивными соревнованиями — это не обязательно должен быть марафон на 26,2 мили, бег на 5 км или двухчасовая поездка на велосипеде.
Примечание о кофеине:
Я не рекомендую вносить дальнейшие изменения в формулу 180 тем, кто выпил большую чашку (или две) кофе перед тренировкой. Очевидно, это может повлиять на частоту сердечных сокращений. Но я предпочитаю не корректировать частоту сердечных сокращений во время тренировок в соответствии с этими привычками, подобно тому, как съесть миску злаков для нездоровой пищи или бублик, которые могут отрицательно сказаться на выносливости за счет снижения сжигания жира.
Как распространенные лекарства могут повлиять на программы упражнений ваших клиентов
Лэнс К. Даллек, доктор философии
Согласно последним данным, только 21 процент взрослых американцев соответствует федеральным требованиям по физической активности как для аэробных упражнений, так и для упражнений на укрепление мышц, при этом 32 процента вообще не занимаются в свободное время (Go et al. , 2013). Отсутствие физической активности, конечно, связано с многочисленными нездоровыми состояниями, включая высокий уровень холестерина, гипертонию, диабет 2 типа и атеросклеротическое сердечно-сосудистое заболевание, и, по оценкам, приводит к примерно 250 000 преждевременных смертей ежегодно (Booth et al., 2000). Кроме того, миллионы американцев в настоящее время принимают прописанные лекарства, чтобы попытаться вылечить эти различные хронические состояния.
, 2013). Отсутствие физической активности, конечно, связано с многочисленными нездоровыми состояниями, включая высокий уровень холестерина, гипертонию, диабет 2 типа и атеросклеротическое сердечно-сосудистое заболевание, и, по оценкам, приводит к примерно 250 000 преждевременных смертей ежегодно (Booth et al., 2000). Кроме того, миллионы американцев в настоящее время принимают прописанные лекарства, чтобы попытаться вылечить эти различные хронические состояния.
Учитывая эти факты, неизбежно, что вы будете работать не только с внешне здоровыми взрослыми, но и с хроническими больными и с клиентурой, принимающей лекарства. Поэтому важно, чтобы вы понимали, как определенные лекарства могут повлиять на способность ваших клиентов тренироваться как безопасно, так и эффективно. В следующей статье подробно рассматриваются пять наиболее распространенных лекарств, которые могут принимать ваши клиенты, и их влияние на упражнения.Вооружившись этими знаниями, вы сможете разрабатывать безопасные и эффективные программы упражнений, отвечающие особым потребностям и требованиям всех ваших клиентов.
Рис. 1. Процент взрослых американцев, принимающих обычно назначаемые лекарства, в разных возрастных категориях
Создано с использованием данных Национального центра статистики здравоохранения, 2012 г.
Распространенность прописанных лекарственных средств
Современные тенденции показывают, что американцы живут дольше, в то время как число людей, живущих с хроническими заболеваниями, продолжает расти.За последние 100 лет ожидаемая продолжительность жизни при рождении в США увеличилась с менее 50 до более 76 лет. Бюро переписи населения США прогнозирует, что к 2030 году количество взрослых в возрасте 65 лет и старше составит примерно 70 миллионов. Примерно 80 процентов людей в возрасте 65 лет и старше имеют по крайней мере одну хроническую проблему со здоровьем, а еще 50 процентов живут с двумя. Ведение этих хронических состояний включает в себя множество стратегий, в том числе изменение образа жизни (например,g. , усиление физических упражнений и здоровое питание), а также назначение терапевтических препаратов. Неудивительно, что процент взрослых американцев, принимающих лекарства от обычных хронических состояний (например, высокого холестерина и / или гипертонии), увеличивается с возрастом (Рисунок 1).
, усиление физических упражнений и здоровое питание), а также назначение терапевтических препаратов. Неудивительно, что процент взрослых американцев, принимающих лекарства от обычных хронических состояний (например, высокого холестерина и / или гипертонии), увеличивается с возрастом (Рисунок 1).
Рис. 2. Расположение целевого действия обычных лекарств
1. БЕТА-БЛОКЕРЫ
Механизм действия
Бета-блокаторы обычно назначают при гипертонии и сердечных заболеваниях.Бета-адреноблокаторы препятствуют связыванию адреналина с рецепторами сердца (рис. 2). Это приводит к снижению значений частоты сердечных сокращений (ЧСС) и артериального давления (АД) как в состоянии покоя, так и при физической нагрузке. Обычно назначаемые бета-адреноблокаторы включают атенолол и метопролол.
Взаимодействие между лекарствами и физической нагрузкой
Терапевтический эффект, обеспечиваемый бета-блокаторами, также вызывает измененную физиологическую реакцию на упражнения. Лечение бета-блокаторами подавляет обычное повышение ЧСС и АД, которое соответствует более высокой интенсивности упражнений / нагрузкам.Бета-адреноблокаторы также могут вызывать непереносимость глюкозы у людей с диабетом, маскируя симптомы гипогликемии.
Лечение бета-блокаторами подавляет обычное повышение ЧСС и АД, которое соответствует более высокой интенсивности упражнений / нагрузкам.Бета-адреноблокаторы также могут вызывать непереносимость глюкозы у людей с диабетом, маскируя симптомы гипогликемии.
Изменения, необходимые в программе упражнений
Тот факт, что бета-блокаторы ослабляют реакцию ЧСС на упражнения, означает, что традиционные методы установления целевого ЧСС (например, метод пиковой ЧСС или метод резерва ЧСС), вероятно, будут недействительными. Поэтому наиболее важной программой для людей, принимающих бета-блокатор, является использование альтернативного метода установки целевой интенсивности.Шкала оценки воспринимаемой нагрузки (RPE) — отличный вариант. А поскольку бета-блокаторы могут маскировать обычные симптомы гипогликемии у людей с диабетом, настоятельно рекомендуйте своим пациентам с диабетом, которые также принимают бета-блокаторы, регулярно проверять уровень глюкозы в крови с помощью глюкометров перед тренировкой, чтобы гарантировать, что уровни находятся в безопасном диапазоне. Повторная проверка значений глюкозы в крови в середине тренировки и / или в конце тренировки, чтобы убедиться, что уровни оставались в соответствующем диапазоне, также является хорошей мерой безопасности, особенно в начале тренировочной программы.
Повторная проверка значений глюкозы в крови в середине тренировки и / или в конце тренировки, чтобы убедиться, что уровни оставались в соответствующем диапазоне, также является хорошей мерой безопасности, особенно в начале тренировочной программы.
2. ИНГИБИТОРЫ АПФ
Механизм действия
Ингибитор АПФ (или ингибитор ангиотензинпревращающего фермента) — это лекарство, в основном используемое для лечения гипертонии. Общие ингибиторы АПФ включают каптоприл, эналаприл и лизиноприл. Ингибиторы АПФ снижают активность сложной ренин-ангиотензин-альдостероновой системы. Проще говоря, ингибиторы АПФ блокируют превращение ангиотензина I в ангиотензин II в основном в легких (см. Рисунок 2).Молекула ангиотензина II является сильнодействующим вазоконстриктором кровеносных сосудов. Следовательно, снижение выработки этой молекулы приводит к расслаблению кровеносных сосудов и снижению артериального давления.
Взаимодействие между лекарствами и физической нагрузкой
Лица, принимающие ингибиторы АПФ, имеют более низкие значения артериального давления в состоянии покоя и при физической нагрузке. Однако именно взаимодействие между ингибиторами АПФ и реакцией артериального давления после тренировки требует вашего дополнительного внимания.Острая положительная реакция на упражнения — это явление, известное как посттренировочная гипотензия, при котором значения систолического артериального давления могут снижаться на 10–20 мм рт. Ст. В течение девяти часов после завершения упражнения. Это происходит из-за стойкого, но временного расслабления кровеносных сосудов. Людей, принимающих ингибиторы АПФ, беспокоит то, что сочетание снижения артериального давления от лекарств в сочетании с естественной посттренировочной гипотонией может привести к чрезмерному снижению артериального давления.Это может привести к нежелательным явлениям, таким как головокружение и, в редких случаях, обморок (т. Е. Временная потеря сознания).
Однако именно взаимодействие между ингибиторами АПФ и реакцией артериального давления после тренировки требует вашего дополнительного внимания.Острая положительная реакция на упражнения — это явление, известное как посттренировочная гипотензия, при котором значения систолического артериального давления могут снижаться на 10–20 мм рт. Ст. В течение девяти часов после завершения упражнения. Это происходит из-за стойкого, но временного расслабления кровеносных сосудов. Людей, принимающих ингибиторы АПФ, беспокоит то, что сочетание снижения артериального давления от лекарств в сочетании с естественной посттренировочной гипотонией может привести к чрезмерному снижению артериального давления.Это может привести к нежелательным явлениям, таким как головокружение и, в редких случаях, обморок (т. Е. Временная потеря сознания).
Изменения, необходимые в программе упражнений
Очень важно, чтобы клиенты, принимающие ингибиторы АПФ, постоянно придерживались постепенного восстановления после каждой тренировки. Одним из классических преимуществ заминки является усиление венозного возврата и предотвращение скопления крови в скелетных мышцах. Постепенное охлаждение от пяти до 10 минут легкой аэробной активности позволяет телу вернуться к гомеостазу и предотвращает чрезмерное снижение артериального давления.
Одним из классических преимуществ заминки является усиление венозного возврата и предотвращение скопления крови в скелетных мышцах. Постепенное охлаждение от пяти до 10 минут легкой аэробной активности позволяет телу вернуться к гомеостазу и предотвращает чрезмерное снижение артериального давления.
3. ДИУРЕТИКА
Механизм действия
Диуретики — еще один класс лекарств, обычно используемых для лечения гипертонии. Одним из наиболее распространенных типов диуретиков является гидрохлоротиазид (или ГХТЗ). Диуретики действуют на почки и приводят к увеличению диуреза (см. Рисунок 2). Увеличение экскреции с мочой, в свою очередь, приводит к снижению объема плазмы, что способствует снижению артериального давления.
Взаимодействие между лекарствами и физической нагрузкой
Как и клиенты, принимающие ингибиторы АПФ, у людей, принимающих диуретики, будут более низкие значения артериального давления в состоянии покоя и при физической нагрузке. Важно отметить, что ингибиторы АПФ и диуретики часто принимают вместе. В этом случае основная проблема заключается в том, что сочетание снижения артериального давления за счет ингибиторов АПФ и диуретиков в сочетании с естественной посттренировочной гипотензией может привести к чрезмерному снижению артериального давления.
Важно отметить, что ингибиторы АПФ и диуретики часто принимают вместе. В этом случае основная проблема заключается в том, что сочетание снижения артериального давления за счет ингибиторов АПФ и диуретиков в сочетании с естественной посттренировочной гипотензией может привести к чрезмерному снижению артериального давления.
Изменения, необходимые в программе упражнений
Поощряйте ваших клиентов, принимающих диуретики, неизменно выполнять постепенное восстановление после всех тренировок.Также неплохо предложить своим клиентам ежедневно проверять вес, чтобы убедиться, что предписанная доза диуретика продолжает оказывать желаемый эффект (т. Е. Повышение экскреции с мочой, снижение объема плазмы, снижение артериального давления). Внезапное изменение веса на несколько фунтов может помочь предупредить клиентов о том, что что-то не так и что им следует связаться со своим врачом.
4. СТАТИНЫ
Механизм действия
Статины — это наиболее часто назначаемые лекарства от высокого холестерина. Статины действуют путем ингибирования ключевого фермента, участвующего в производстве холестерина в печени (см. Рисунок 2). Обычные статины включают липитор, зокор и правахол.
Статины действуют путем ингибирования ключевого фермента, участвующего в производстве холестерина в печени (см. Рисунок 2). Обычные статины включают липитор, зокор и правахол.
Взаимодействие между лекарствами и физической нагрузкой
Лицам, принимающим статины, рекомендуется соблюдать осторожность при выполнении упражнений. Хотя это и не является обычным явлением, бывают случайные случаи, когда статины были связаны с рабдомиолизом при физической нагрузке. Рабдомиолиз — это состояние, при котором поврежденная ткань скелетных мышц разрушается и высвобождает клеточное содержимое (например,g., белок миоглобин) в кровь, что может быть вредным для почек. Распространенность рабдомиолиза при физической нагрузке выше у людей с ослабленным физическим состоянием, выполняющих высокоинтенсивные упражнения, в первую очередь силовые тренировки и эксцентрические упражнения. Состояние также может усугубиться, если упражнения высокой интенсивности также выполняются в жаркой и влажной среде.
Изменения, необходимые в программе упражнений
Вот несколько профилактических мер, которые вы можете использовать, чтобы помочь своим клиентам, принимающим статины, избежать рабдомиолиза при физической нагрузке:
- Все программы упражнений (аэробные тренировки и тренировки с отягощениями) должны начинаться с низкой интенсивности и постепенно прогрессировать.
- Расскажите своим клиентам о признаках и симптомах рабдомиолиза при физической нагрузке, которые могут включать жесткость и / или боль в мышцах, усталость и темную мочу.
- Тренировки следует планировать на более прохладное время дня, если упражнения должны выполняться на улице.
- Поощряйте клиентов всегда адекватно пить до, во время и после тренировки.
5. ОСТАЛЬНАЯ ГИПОГЛИКЕМИЯ
Механизм действия
Пероральные гипогликемические средства — это класс лекарств, обычно назначаемых людям с диабетом 2 типа.Существует три основные группы пероральных гипогликемических средств, используемых для контроля уровня глюкозы в крови: 1) стимуляторы ß-клеток для высвобождения инсулина, 2) препараты для повышения чувствительности к инсулину и 3) препараты, снижающие всасывание углеводов в кишечнике. Стимуляторы ß-клеток действуют, стимулируя высвобождение инсулина из поджелудочной железы (см. рисунок 2). Эти лекарства принимаются во время еды и помогают снизить чрезмерное повышение уровня глюкозы в крови после еды. Последние две категории пероральных гипогликемических препаратов мало влияют на реакцию на физическую нагрузку.Некоторые распространенные стимуляторы ß-клеток включают глипизид и глибурид.
Взаимодействие между лекарствами и физической нагрузкой
Транспорту глюкозы из крови в мышечную клетку способствует белок-переносчик GLUT-4. Эти белки-переносчики отвечают на два сигнала — инсулин и упражнения. Из-за стимуляции инсулина от стимуляторов β-клеток в сочетании с упражнениями повышается вероятность гипогликемии (т. Е. Низкого уровня глюкозы в крови).
Необходимые изменения в программе упражнений
Самым важным изменением программы для клиентов, принимающих пероральные гипогликемические средства, является частый мониторинг уровня глюкозы в крови. Первоначально это должно включать проверку уровней до тренировки, в середине тренировки и после тренировки. После того, как будет установлено, на сколько обычно падает уровень глюкозы в крови во время обычной тренировки, и при условии, что эти изменения уровня глюкозы находятся в допустимых пределах, потребуется менее частый мониторинг.Следует отметить, что вы не обязаны проверять уровень глюкозы в крови. Скорее, клиент должен принести свой глюкометр и полоски глюкозы, которые прописал врач или эндокринолог.
Ссылки и ресурсы
Американский колледж спортивной медицины (2013 г.). Руководство ACSM по тестированию с физической нагрузкой и предписаниям (9-е изд.). Балтимор, Мэриленд: Липпинкотт Уильямс и Уилкинс.
Американский колледж спортивной медицины (2010 г.). Справочное руководство ACSM по методам тестирования с физической нагрузкой и предписаниям (6-е изд.). Филадельфия, Пенсильвания: Липпинкотт Уильямс и Уилкинс.
Бут, F.W. et al. (2000). Ведение войны с современными хроническими заболеваниями: первичная профилактика с помощью биологии упражнений. Журнал прикладной физиологии, 88, 2, 774–787.
Go, A.S. и др. (2013). Статистика сердечных заболеваний и инсульта — обновление 2013 г .: отчет Американской кардиологической ассоциации. Обращение, 127, e6–245.
Национальный центр статистики здравоохранения (2011 г.). Health, США, 2011 г., Hyattsville, Md.
__________________________________________________________________________
Лэнс К. Даллек, доктор философии, — академический координатор программы последипломного образования по кардиологической реабилитации в Оклендском университете в Новой Зеландии. Его исследовательские интересы включают повышение эффективности упражнений и результатов для здоровья с помощью научно обоснованной практики, количественное определение расхода энергии на открытом воздухе и нетрадиционных видов физической активности, а также изучение исторических перспектив в области здоровья, фитнеса и физиологии упражнений.
Можно ли принимать бета-адреноблокаторы и заниматься спортом?
Высокое кровяное давление (также называемое гипертонией) известно как «тихий убийца». По данным Центров США по контролю и профилактике заболеваний (CDC), почти половина взрослых в США страдает этим заболеванием. Тем не менее, многие не знают об этом, потому что до сердечного приступа или инсульта нет явных симптомов.
Бета-блокаторы, также называемые бета-адреноблокаторами, — это широко назначаемые лекарства для снижения высокого кровяного давления и предотвращения сердечных заболеваний.Хотя упражнения могут снизить артериальное давление, перенапряжение может быть опасным. Это руководство поможет людям с гипертонией узнать, как безопасно сочетать бета-адреноблокаторы и упражнения.
Как работают бета-блокаторы?
Бета-блокаторы блокируют действие гормонов адреналина (также известного как адреналин) и норадреналина. Бета-блокаторы замедляют сердцебиение и заставляют его биться с меньшей силой, что снижает кровяное давление. Они также помогают открыть вены и артерии, чтобы усилить кровоток.
Существуют разные типы бета-блокаторов; некоторые в основном влияют на сердце, а другие влияют как на сердце, так и на кровеносные сосуды. Вы и ваш лечащий врач будете работать вместе, чтобы выбрать правильный бета-блокатор для вашего состояния. Примеры оральных бета-адреноблокаторов включают:
Если другие рецепты, такие как диуретики (которые лечат гипертонию и болезни сердца), не являются неэффективными, бета-блокаторы обычно не являются препаратами первой линии для людей, у которых только имеет высокое кровяное давление.Медицинские работники назначают эти лекарства для профилактики и лечения гипертонии вместе с:
- Нерегулярный сердечный ритм (аритмия)
- Сердечная недостаточность
- Боль в груди (стенокардия)
- Ишемическая болезнь сердца
- Сердечные приступы
- Профилактика мигрени
- Некоторые виды толчков
Бета-адреноблокаторы облегчают такие симптомы, как боль в груди, потоотделение и дрожь, что делает их уникальными среди других лекарств от высокого кровяного давления.
Побочные действия бета-адреноблокаторов
К сожалению, они могут не работать так же хорошо для чернокожих людей и пожилых людей, особенно если принимать их без других лекарств от кровяного давления. Некоторые бета-блокаторы могут вызвать приступ астмы у людей с тяжелой астмой и могут маскировать симптомы низкого уровня сахара в крови у людей с диабетом.
Общие побочные эффекты бета-блокаторов включают:
- Холодные руки или ноги
- Усталость
- Прибавка в весе
Некоторые люди могут также испытывать менее частые побочные эффекты, например:
- Депрессия
- Одышка
- Проблемы со сном
Часто медицинские работники назначают бета-блокаторы вместе с одним или несколькими дополнительными лекарствами для снижения артериального давления.
Влияют ли бета-адреноблокаторы на упражнения?
Бета-блокаторы и упражнения могут помочь снизить уровень артериального давления. Если у вас высокое кровяное давление, ваш лечащий врач может порекомендовать больше заниматься спортом как один из способов естественного его снижения. Безопасно ли заниматься спортом, если вам нужно принимать лекарства? Поскольку большинство бета-блокаторов снижают артериальное давление и замедляют частоту сердечных сокращений и сердечный выброс (сколько крови сердце перекачивает за одну минуту), они могут повлиять на ваши цели упражнений.
«Достаточно ли значительный эффект для ограничения физических упражнений, обычно зависит от пациента», — говорит Джоанна Льюис, Pharm.D., Основательница The Pharmacist’s Guide. «Многие исследования показали, что люди могут тренироваться как обычно, но это действительно зависит от спортивного состояния человека».
Ваш лечащий врач может порекомендовать тест с физической нагрузкой, который проверяет сердечный кровоток во время тренировки и измеряет, насколько сильно сердце перекачивает бета-блокаторы. Затем они могут использовать эту информацию, чтобы определить вашу целевую частоту сердечных сокращений.
Эксперты также предлагают шкалу Борга (рейтинг воспринимаемой нагрузки Борга или RPE) как простой способ измерить, насколько усердно кто-то тренируется. Шкала показывает, насколько усердно вы работаете (от «совсем нет» до «очень, очень усердно»), с цифрами от шести до 20. Чем выше цифра, тем усерднее вы работаете. Затем умножьте число на 10, чтобы получить приблизительную оценку частоты пульса. Люди, принимающие бета-блокаторы, рискуют не осознавать, что слишком много тренируются; они могут использовать весы для предотвращения перенапряжения.
«Обычно, если вы занимаетесь аэробикой, вы должны уметь говорить, но не петь. Если вы не можете говорить, значит, вы, вероятно, слишком сильно напрягаетесь, — говорит Джессалин Адам, доктор медицины, врач спортивной медицины в Mercy Medical Center. «В моей работе это обычно то, что заставляет людей приходить ко мне в офис — делать слишком много и слишком быстро. Убедитесь, что вы двигаетесь медленно и устойчиво, постепенно наращиваете и не заставляете себя слишком сильно «.
Если вы чувствуете головокружение, головокружение, боль в груди, усталость или затрудненное дыхание, это может означать снижение частоты сердечных сокращений или артериального давления, и вам, возможно, потребуется обратиться к врачу.Они могут прописать другой бета-блокатор или лекарство, которое меньше влияет на частоту сердечных сокращений.
Бета-блокаторы также могут взаимодействовать с другими лекарствами и добавками. Препараты, расширяющие кровеносные сосуды, такие как нитраты, следует применять с осторожностью при приеме бета-адреноблокаторов. И хотя добавки рекламируются как натуральные, они все же могут представлять опасность.
«Боярышник — это растение, которого следует избегать при приеме бета-блокаторов», — говорит доктор Льюис. «Любые добавки должны назначаться вашим врачом, так как вы не хотите, чтобы они взаимодействовали с вашим сердечным лекарством.”
Люди с диабетом, которые также принимают бета-блокаторы, также могут быть менее чувствительны к симптомам гипогликемии или падению уровня сахара (глюкозы) в крови, основного источника энергии организма.
Как оставаться в форме на фоне приема бета-адреноблокаторов
Люди, принимающие бета-блокаторы, могут по-прежнему регулярно заниматься спортом и видеть преимущества тренировок для сердечно-сосудистой системы. Тем, кто стремится к целевой частоте пульса, следует иметь в виду, что их новая целевая частота пульса может отличаться во время приема бета-блокатора.Льюис говорит, что кардиоселективные бета-блокаторы (такие как атенолол, бисопролол и метопролол), которые блокируют только бета-рецепторы в клетках сердца, могут влиять на упражнения меньше, чем некардиоселективные (такие как надолол, карведилол и пропранолол).
Поскольку бета-блокаторы замедляют частоту сердечных сокращений до обманчиво низкого уровня, важно избегать перенапряжения во время тренировок. Перед тем, как начать новую программу тренировок, сначала поговорите со своим врачом. Ваш врач может сказать вам, какой должна быть ваша целевая частота пульса, и составит индивидуальный план упражнений.
В Центрах по контролю и профилактике заболеваний (CDC) есть несколько общих советов по упражнениям для людей, которые долгое время не были активными:
- Найдите способы стать активными. Прогуляйтесь после обеда вместо того, чтобы смотреть телевизор.
- Создайте процедуру. Выделяйте время каждый день для физической активности.
- Делай что хочешь. Есть много способов оставаться физически активными — ходьба, езда на велосипеде, занятия физкультурой. Лучше всего найти занятие, которое вам нравится, в то время, когда вы с большей вероятностью будете им заниматься, будь то утром или после работы.
- Партнер вверх. Тренируйтесь с друзьями или членами семьи, чтобы поддерживать друг друга в мотивации и воодушевлении.
- Начинайте медленно. У вас может возникнуть соблазн полностью погрузиться в новый план упражнений, но лучше начинать медленно и постепенно переходить к более напряженным занятиям. CDC рекомендует 150 минут физической активности в неделю; разбейте время на 25 минут в день.
И если вы тренируетесь, чтобы контролировать артериальное давление, имейте в виду, что (плюс лекарства) работают только две стратегии.Эксперты также предлагают придерживаться диеты с низким содержанием натрия, ограничить потребление алкоголя, снизить уровень стресса и бросить курить.
7 преимуществ упражнений для сердца
Упражнения понижают артериальное давление.
Упражнения действуют как бета-блокаторы, снижая частоту сердечных сокращений и снижение артериального давления (в покое, а также при тренировке). Высокая кровь давление — главный фактор риска сердечных заболеваний.
Упражнения — ключ к контролю веса.
Физическая активность особенно важна в сочетании с правильной диетой. важный компонент для похудения и даже более важный для сохранения по словам Стюарта, это, в свою очередь, помогает улучшить здоровье сердца. Существование избыточный вес создает нагрузку на сердце и является фактором риска сердечных заболеваний и инсульт.
Упражнения помогают укрепить мышцы.
Комбинация аэробных тренировок (которые, в зависимости от вашего уровня физической подготовки, может включать ходьбу, бег, плавание и другие сильные сердцебиения упражнения) и силовые тренировки (поднятие тяжестей, силовые тренировки). считается лучшим для здоровья сердца.Эти упражнения улучшают мышцы. способность извлекать кислород из циркулирующей крови. Это снижает потребность для сердца — самого мышечного органа — работать усерднее, чтобы перекачивать больше крови мышцы, независимо от вашего возраста.
Упражнения помогут вам бросить курить.
По мере того, как курильщики становятся более здоровыми, они часто бросают курить. И люди, которые в первую очередь находятся в хорошей форме, с меньшей вероятностью когда-либо начнут курить, что является одним из главных факторов риска сердечных заболеваний, поскольку оно повреждает структуру и функцию кровеносных сосудов.
Физические упражнения могут остановить или замедлить развитие диабета.
Исследование Джона Хопкинса показало, что в сочетании с силовыми тренировками регулярные аэробные упражнения, такие как езда на велосипеде, быстрая ходьба или плавание, могут снизить риск развития диабета более чем на 50%, позволив мышцам чтобы лучше обрабатывать гликоген, топливо для энергии, которое при нарушении приводит к к чрезмерному сахару в крови и, следовательно, к диабету.
Упражнения снижают стресс.
Гормоны стресса могут стать дополнительной нагрузкой на сердце. Упражнение — будь то аэробика (например, бег), с отягощениями (например, силовые тренировки) или ориентация на гибкость (например, йога) — может помочь вам расслабиться и снять стресс.
Физические упражнения снимают воспаление.
При регулярных физических упражнениях хроническое воспаление уменьшается, поскольку организм приспосабливается к нагрузке на многие виды физических упражнений. системы. Это важный фактор для уменьшения побочных эффектов многие из только что упомянутых болезней.
Будьте осторожны при выполнении утренних упражнений — Ornish Lifestyle Medicine
Утренние упражнения для многих людей могут быть последовательным и позитивным способом начать день. Он имеет много преимуществ, таких как устранение оправданий для пропуска тренировки в течение дня и улучшение вашего настроения и энергии за счет циркуляции эндорфинов по всему телу. Но это не обязательно лучшее время дня для тренировок. (См. Статью Ornish Living, Not a Early Bird? Утренние упражнения — не всегда лучшее.) Для некоторых людей утренняя зарядка может даже представлять несколько потенциальных рисков.
Если у вас в анамнезе шунтирование или сердечный приступ, следует с осторожностью выполнять упражнения рано утром.
Утренняя зарядка определяется как ранние часы, например, четыре и пять часов или «сразу после пробуждения». Имея это в виду, вот несколько сценариев, в которых следует соблюдать осторожность при выполнении утренних упражнений.
Заболевание коронарной артерии
Если у вас в анамнезе есть ИБС, коронарные стенты, шунтирование или сердечный приступ, следует осторожно выполнять упражнения ранним утром.Количество исследований по ранним утренним упражнениям невелико, но некоторые исследования указывают на повышенный риск коронарных событий, таких как сердечные приступы и внезапная смерть, при выполнении физических упражнений после пробуждения.
Предоставление вашему телу дополнительного времени для разогрева перед полноценной тренировкой снизит ваш риск. Также помните, что ваше тело было неактивным всю ночь, поэтому выделите достаточное количество времени, чтобы медленно повысить частоту сердечных сокращений, артериальное давление и температуру тела.
Диабет
Если у вас диабет, с осторожностью следует выполнять утреннюю зарядку.Это потому, что ночью вы не потребляете калорий. Упражнения оказывают на организм инсулино-подобный эффект, поэтому, если вы просыпаетесь утром и начинаете заниматься без еды, у вас повышается риск гипогликемии, вызванной физическими упражнениями. Если вы все же решите заняться спортом рано утром, сделайте это после того, как проверили уровень сахара в крови, а также немного перекусили, чтобы убедиться, что уровень сахара в крови остается на соответствующем уровне во время тренировки.
Люди с диабетом 1 типа с большей вероятностью увидят значительные изменения уровня сахара в крови при физических упражнениях, чем люди с диабетом 2 типа.Наши рекомендации в программе Ornish Lifestyle Medicine — перед началом тренировки показания сахара в крови должны быть выше 100 мг / дл, чтобы смягчить медленное снижение уровня сахара в крови во время тренировки. Мы также рекомендуем контролировать симптомы низкого уровня сахара в крови во время тренировок и лечить низкие показатели или симптомы в соответствии с указаниями.
Сердечно-сосудистые препараты
Если вы принимаете лекарства от гипертонии (высокого кровяного давления), стенокардии (боли в груди) или других сердечных заболеваний, вы можете захотеть заняться спортом позже в тот же день после приема утренних лекарств.Действие большинства лекарств со временем ослабевает, поэтому, если вы принимаете утренние лекарства от этих состояний, а затем тренируетесь до следующей утренней дозы, лекарство может быть не таким эффективным. Это может сделать вас более уязвимым для нежелательных изменений частоты сердечных сокращений, артериального давления, стенокардии и даже сердечного ритма. Сочетание этих изменений может привести к осложнениям, связанным с упражнениями, которых вы сможете избежать.
В следующий раз, когда вы посетите врача, обсудите свой интерес к утренней зарядке и время приема лекарств.Ваш врач может внести изменения в ваши лекарства, чтобы поддержать утреннюю зарядку.
Бездействие
Наука говорит нам, что в большинстве случаев польза от физических упражнений перевешивает риски. Исключение составляют люди, которые очень малоподвижны. Если это ваша ситуация, начинайте программу упражнений только при надлежащем осмотре и наблюдении, потому что у вас повышенный риск сердечно-сосудистых осложнений при выполнении упражнений.


