Грушевидная мышца — это… Что такое Грушевидная мышца?
| Грушевидная мышца | |
Грушевидная мышца выделена красным | |
| Латинское название | Musculus piriformis |
|---|---|
| Начало | крестец |
| Прикрепление | большой вертел бедренной кости |
| Кровоснабжение | aa. gluteae superior et inferior |
| Иннервация | rr. musculares plexus sacralis (SI—SII (SIII))) |
| Функция | супинирует бедро |
| Каталоги | Gray? |
Грушевидная мышца (лат. Musculus piriformis) — мышца внутренней группы мышц таза.
Имеет вид плоского равнобедренного треугольника, основание которого берёт начало от латеральной поверхности крестца, латеральнее отверстий между II и IV крестцовыми тазовыми отверстиями.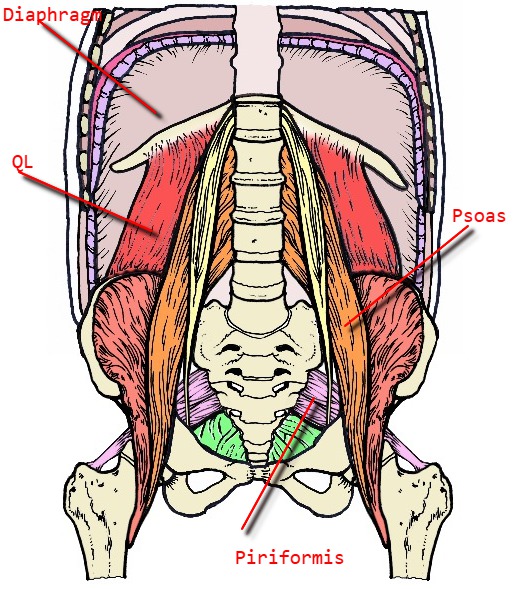
Проходя через большое седалищное отверстие, мышца его полностью не заполняет, оставляя по верхнему и нижнему краю небольшие щели, через которые проходят сосуды и нервы[1].
Функция
Отвечает за наружную ротацию бедра и ноги. При фиксированной ноге может наклонять таз в свою сторону[2].
Примечания
- ↑ 1 2 Р. Д. Синельников, Я. Р. Синельников Мышцы таза // Атлас анатомии человека. — 2-е. — М.:: Медицина, 1996. — Т. 1. — С. 286. — 344 с. — 10 000 экз. — ISBN 5-225-02721-0
- ↑ М. Г. Привес, Н. К. Лысенков, В. И. Бушкович Мышцы стопы // Анатомия человека. — 11-е издание. — СПб.:: Гиппократ, 1998. — С.
 209. — 704 с. — ISBN 5-8232-0192-3
209. — 704 с. — ISBN 5-8232-0192-3
Статьи, Работа над посадкой: боремся с болями в пояснице
Работа над посадкой: боремся с болями в пояснице
Многие всадники страдают от боли в пояснице, которая распространяется вниз, к ногам, а иногда и к стопам. Такой вид боли часто называют «ишиас», но иногда она вызывается закрепощенностью грушевидной мышцы (Рiriformis).
Piriformis — маленькая мышца, расположенная позади большой ягодичной мышцы (gluteus maximus), глубоко в ягодице. Она соединяет наш позвоночник с вершиной бедра (бедренной кости) и частично отвечает за боковое вращение бедра. Piriformis важна не только для движения тазобедренного сустава и ног, но и для нашего общего баланса, когда мы находимся в вертикальном положении. Один конец piriformis прикреплен к передней части крестца, треугольной кости в основании позвоночника. Это единственная тазовая мышца, которая крепится к передней части крестца, обеспечивая баланс между тазом и ногами.
Седалищный нерв проходит прямо под piriformis, поэтому, если мышца закрепощается или зажимается, она может раздражать седалищный нерв, что вызывает боль (либо в нижней части спины, либо в бедре, и даже онемение и покалывание в задней части ноги и стопе.
Закрепощенная piriformis может не только вызывать боль, но и ограничивать как мобильность, так и баланс. Также piriformis очень просто повредить или закрепостить, особенно если вы тренируетесь на большой широкой лошади.
Чтобы избежать повреждения этой мышцы и увеличить гибкость бедра, мы можем выполнять упражнения, которые работают именно над piriformis.
Ниже я приведу простые упражнения, которые будут работать над вашими piriformis и мышцами-сгибателями бедра. Удостоверьтесь, что вы разогрели мышцы, прежде чем растягивать их, иначе ваша тренировка может принести больше вреда, чем пользы.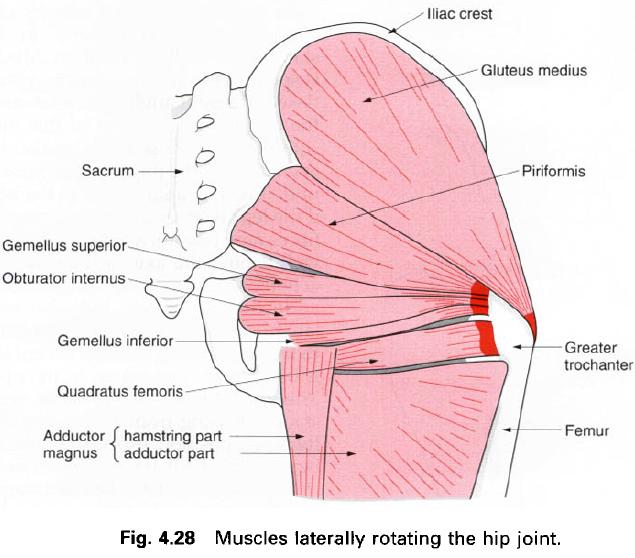 Чтобы разогреться, вы можете просто прогуляться или пошагать на месте в течение нескольких минут.
Чтобы разогреться, вы можете просто прогуляться или пошагать на месте в течение нескольких минут.
1. Растяжка из позы лежа на спине
Такая боковая растяжка открывает нижнюю часть спины, снимая напряжение вдоль седалищного нерва. Если вы страдаете от ишиаса, важно растягиваться мягко, чтобы не повредить или не растревожить область вокруг нерва.
Ложитесь на спину, ноги ровно. Потяните левую ногу к груди, удерживая колено левой рукой и лодыжку правой рукой.
Осторожно поднимите колено к плечу и перетяните через грудную клетку голень к противоположному плечу.
Удерживайте положение в течение 20 секунд, а затем медленно возвращайтесь в исходное положение. Когда вы привыкнете к растяжке, вы сможете увеличить время выдержки до 60 секунд.
Повторите с другой ногой.
2. Растяжка мышц области паха
Сядьте на пол и вытяните ноги прямо, расставив их так далеко, насколько сможете.
Наклоните верхнюю часть тела немного вперед на бедра и поместите руки рядом друг с другом на пол.
Наклоняйтесь вперед и опустите локти на пол (или как можно дальше). Вы почувствуете растяжение в области таза.
Удерживайте положение в течение 20 секунд и отпускайте. Пауза и повторение.
3. Растяжка на боку
Ложитесь на левую сторону. Согните колени и расположите их так, чтобы ваши стопы были на уровне вашего позвоночника.
Удостоверьтесь, что ваше верхнее бедро расположено четко над нижним, а спина прямая.
Стопы вместе, верхнее колено поднимаем вверх. Не двигайте спину и не наклоняйте таз во время этого движения, иначе оно не будет исходить от вашего бедра.
Медленно верните колено в исходное положение. Повторите 15 раз.
Повторите на другой стороне.
4. Упражнения на тазобедренный сустав
Станьте на пол на четвереньки, плечи над кистями рук. Сдвиньте свой вес немного с ног, чтобы упражнение работало.
Удерживая колено согнутым, поднимите его от пола так, чтобы подошва ступни двигалась к потолку.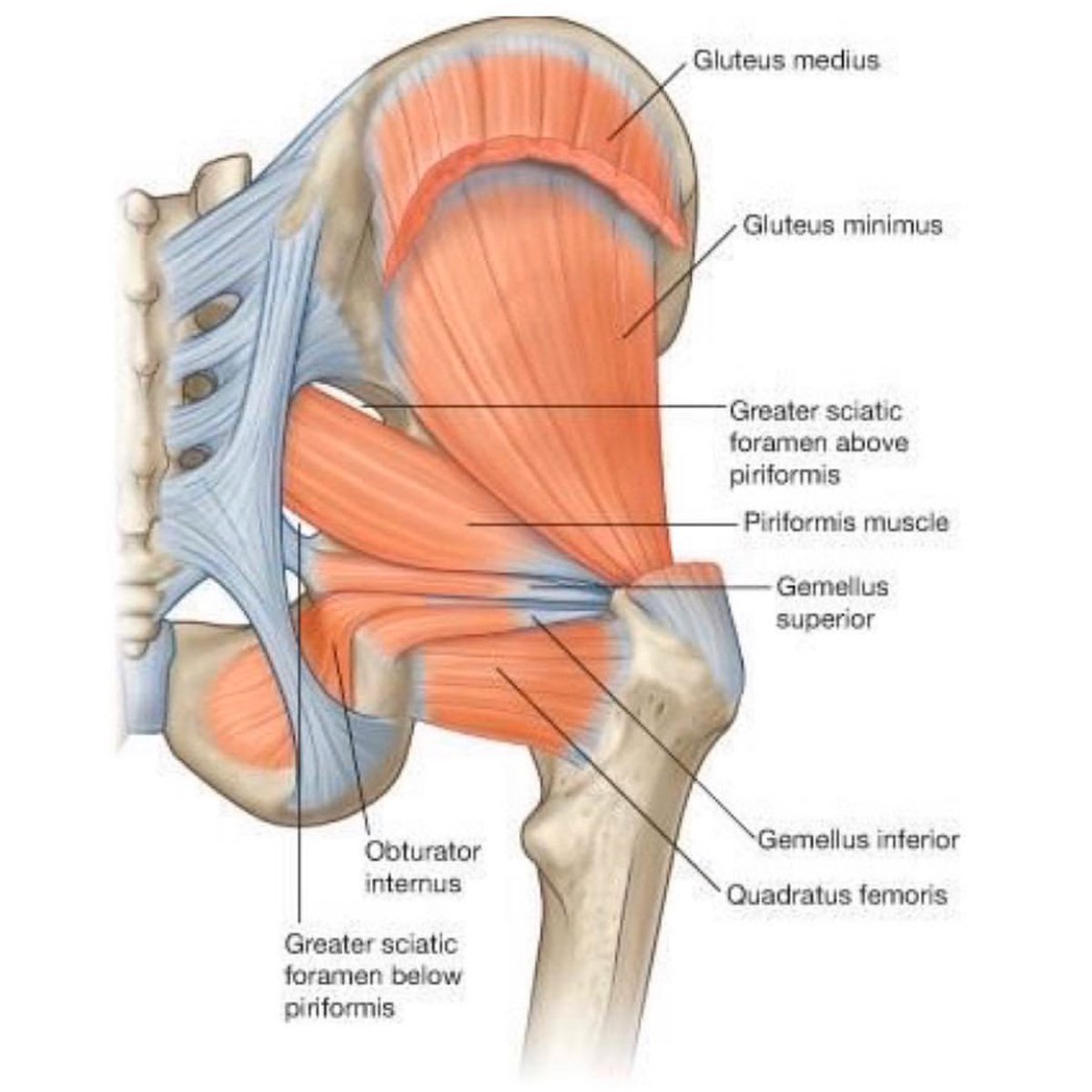
Медленно опустите ногу, почти вернувшись в исходное положение и повторите 15 раз с начала. Постепенно достигайте двух подходов по 20 повторений.
5. Растяжка сидя
Это эффективная растяжка piriformis, которая задействует все мышцы в области таза и нижней части спины.
Сядьте на стул и переместите правую ногу на левое колено, чтобы ваша правая лодыжка лежала на вашем левом бедре.
Согнитесь немного вперед, следя за тем, чтобы держать спину прямо и ровно.
Удерживайте положение в течение 20 секунд (увеличивая постепенно до 60 секунд), а затем повторите, поменяв ноги.
Фрэн Гриффит (источник); перевод Валерии Смирновой.
Грушевидная мышца — причина ущемления седалищного нерва | SLAVYOGA — здоровье и йога
В этой публикации мы детально разберём анатомию, функцию, триггерные точки, и зоны отражённой боли, которые возникают в результате поражения грушевидной мышцы.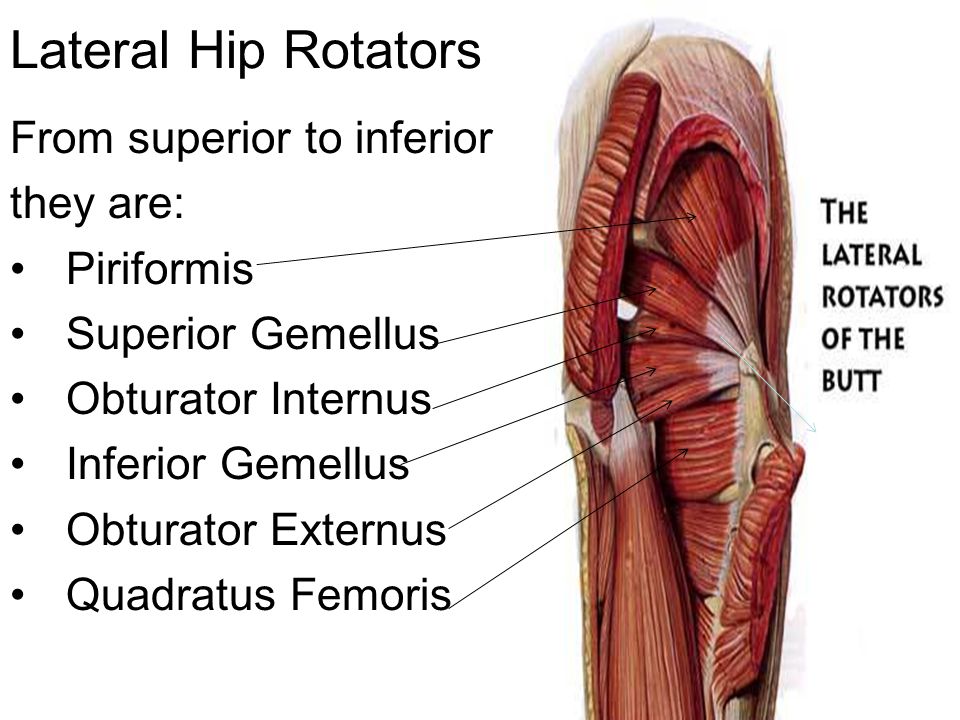
Грушевидную мышцу (musculus piriformis) называют “дважды дьяволом” из-за того, что она может являться источником проблем, связанных с ущемлением нервов и болезненных ощущений, отражённых из триггерных точек.
Грушевидная мышца: анатомия
Форма и размеры грушевидной мышцы могут отличаться у разных людей. У подавляющего большинства musculus piriformis широкая и массивная, у некоторых — тонкая и небольшая.
Грушевидная мышца одним своим концом (медиально) прикрепляется к передней поверхности крестца. Часть волокон может прикрепляться к краю седалищного отверстия у капсулы крестцово-подвздошного сустава, а часть мышечных пучков — к крестцово-остистой связке. Сверху она может переплетаться с волокнами средней и малой ягодичных мышц, а снизу — с верхней близнецовой мышцей.
Другим своим концом (латерально) грушевидная мышца прикрепляется округлым сухожилием к большому вертелу бедренной кости.
Рекомендуем к просмотру
Грушевидная мышца выходит из таза через большое седалищное отверстие.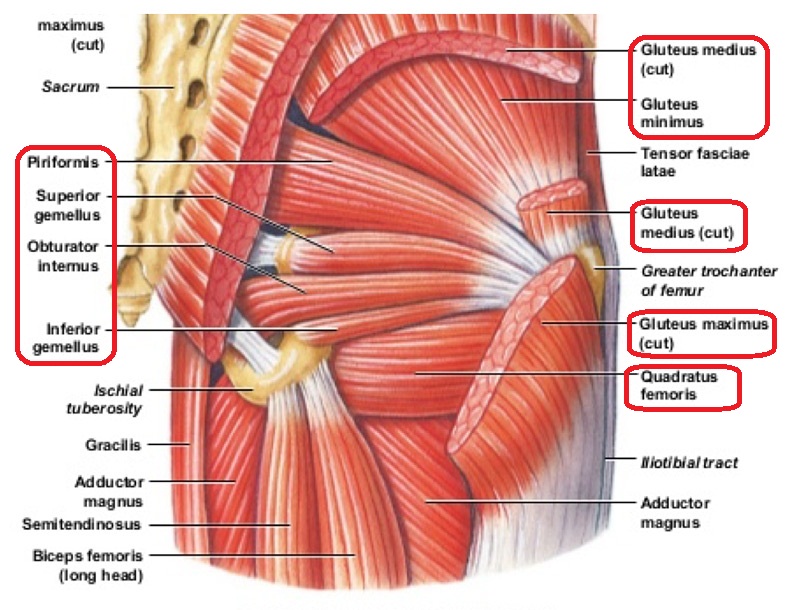
Помимо седалищного нерва, через большое седалищное отверстие также проходят верхние ягодичные сосуды и нерв, срамные сосуды и нерв, нижний ягодичный нерв, задний кожный нерв бедра, а также нервы, направляющиеся к близнецовым, внутренней запирательной мышцам и квадратной мышце бедра.
Когда грушевидная мышца массивная и заполняет всё пространство отверстия, она может сдавливать сосуды и нервы, проходящие здесь же, что негативно сказывает на иннервации и кровоснабжении не только всей ноги, но также ягодичной области и переднего отдела промежности.
Другие короткие мышцы, вращающие бедро наружу (верхняя и нижняя близнецовые мышцы, внутренняя и наружная запирательная мышцы, а также квадратная мышца бедра) находятся ниже грушевидной мышцы и могут вносить свой дополнительный вклад в развитие синдрома грушевидной мышцы и ущемления седалищного и вышеперечисленных нервов.
Функции грушевидной мышцы
При весовой нагрузке грушевидная мышца участвует в контроле избыточной и/или быстрой ротации бедра, например, в фазе установки стопы во время ходьбы или бега, а также стабилизирует тазобедренный сустав, участвуя в удержании головки бедренной кости в вертлужной впадине.
Грушевидная мышца вместе с верхней и нижней близнецовой, наружной и внутренней запирательной, а также квадратной мышцей бедра участвует в наружном вращении бедра.
Грушевидная мышца также принимает участие в отведении бедра, когда оно согнуто в тазобедренном суставе под 90 градусов.
Агонистами грушевидной мышцы во вращении бедра наружу, т.е. её помощниками по выполнению функции, являются верхняя и нижняя близнецовые мышцы, внутренняя и наружная запирательная мышцы, квадратная мышца бедра, большая ягодичная мышца, длинная головка двуглавой мышцы бедра, портняжная мышца, задние волокна средней ягодичной и малой ягодичной, а также подвздошно-поясничная мышца.
Антагонистами грушевидной мышцы в наружной ротации бедра являются мышцы, вращающие бедро вовнутрь, а именно: полусухожильная и полуперепончатая мышцы, напрягатель широкой фасции, гребенчатая мышца, а также передние волокна средней и малой ягодичных мышц.
Триггерные точки грушевидной мышцы
Поражение грушевидной мышцы триггерными точками приводит к возникновению боли преимущественно в области крестцово-подвздошного сустава, ягодицы, позади тазобедренного сустава, а также в верхние две трети задней поверхности бедра.
Миофасциальный болевой синдром грушевидной мышцы, вызванный образованием в ней триггерных точек связан с компрессией седалищного и некоторых других нервов в месте их совместного выхода из полости таза через большое седалищное отверстие.
Боль при ущемлении нервов отличается от миофасциальной боли, исходящей из триггерных точек, однако крайне часто оба этих состояния возникают параллельно.
Боль при ущемлении седалищного нерва может уходить дальше, чем боль от триггерных точек и распространяться по всей поверхности бедра и голени, а также на подошву стопы.
Грушевидная мышца способна оказывать мощное воздействие, приводящее к смещению крестцово-подвздошного сустава, поэтому перед коррекцией положения этого сустава необходимо инактивировать триггерные точки в musculus pirifomis и добиться её расслабления.
Активация триггерных точек в грушевидной мышце может возникнуть в результате любых непривычных нагрузок, например, при попытке предотвратить падение. От человека с данной проблемой можно услышать “Я поскользнулся, когда бежал вокруг стадиона, но удержался и не упал”. Отклонение в сторону при наклоне или быстрая ротация ноги могут также вызвать острую перегрузку мышцы. Длительное сидение на жёсткой поверхности, длительное вождение автомобиля или непосредственная травма при ударе по ягодичной мышце в области грушевидной мышцы также могут спровоцировать активацию триггерных точек. Длительная изнуряющая спортивная активность с активным включением musculus piriformis также может приводить к активации триггеров.
Отклонение в сторону при наклоне или быстрая ротация ноги могут также вызвать острую перегрузку мышцы. Длительное сидение на жёсткой поверхности, длительное вождение автомобиля или непосредственная травма при ударе по ягодичной мышце в области грушевидной мышцы также могут спровоцировать активацию триггерных точек. Длительная изнуряющая спортивная активность с активным включением musculus piriformis также может приводить к активации триггеров.
Наличие триггерных точек в грушевидной мышце чаще всего сочетается с триггерными точками в прилежащих мышцах-синергистах, перечисленных выше, а также в мышце, поднимающей задний проход и копчиковой мышце.
Рекомендуем посмотреть
Грушевидная мышца
Пользователи также искали:
бубновский грушевидная мышца,
грушевидная мышца анатомия,
грушевидная мышца функции,
грушевидная мышца массаж,
грушевидная мышца психосоматика,
грушевидная мышца растяжка,
грушевидная мышца снять боль,
грушевидная мышца упражнения,
Грушевидная,
грушевидная,
мышца,
Грушевидная мышца,
растяжка,
бубновский грушевидная мышца,
грушевидная мышца массаж,
грушевидная мышца психосоматика,
грушевидная мышца растяжка,
грушевидная мышца анатомия,
грушевидная мышца функции,
анатомия,
функции,
упражнения,
снять,
боль,
бубновский,
массаж,
психосоматика,
грушевидная мышца упражнения,
грушевидная мышца снять боль,
грушевидная мышца,
cтатьи по анатомии.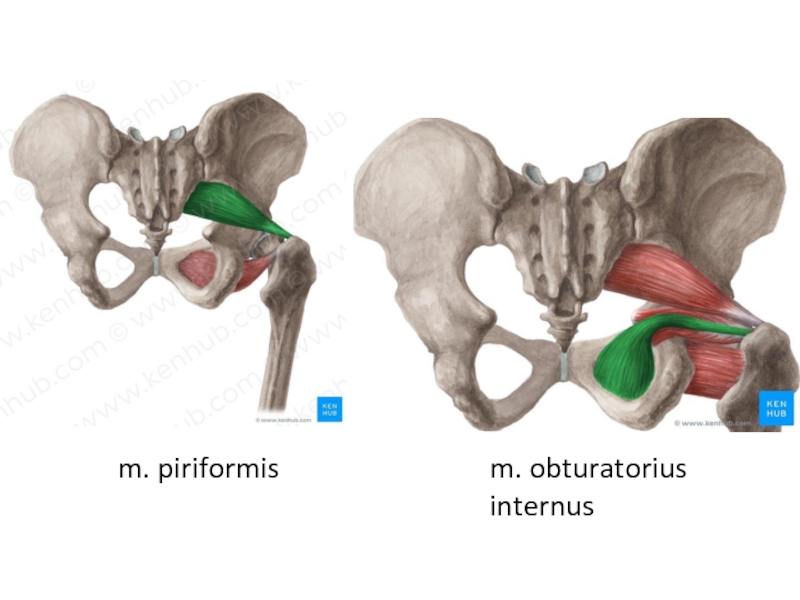
…
«Пириформис синдром», или Не ставьте себе диагноз
Предлагаем вниманию читателей колонку, которую ведет доктор-хиропрактор Игорь СКЛОВСКИЙ. Сегодня он рассказывает о «Пириформис синдроме», или «синдроме грушевидной мышцы».
Многие пациенты приходят ко мне в офис с жалобами на тянущие или же «стреляющие» боли в задней части бедра и ноги с уже готовым, ими же поставленным диагнозом «саятика».
Почему-то этот диагноз среди русскоязычных жителей Америки используется так же легко, как диагноз «радикулит» в бывшем Советском Союзе. Хочу сказать, что это абсолютно неверно. Диагноз может поставить только врач, имея при этом полную картину происходящего, а не только симптомы типа «спина болит и в ногу отдает».
Мой опыт работы показывает, что как минимум 50% людей с болями в области таза и «прострелами в ногу» имеют «синдром грушевидной мышцы», который обычно вызывается раздражением первого крестцового нерва.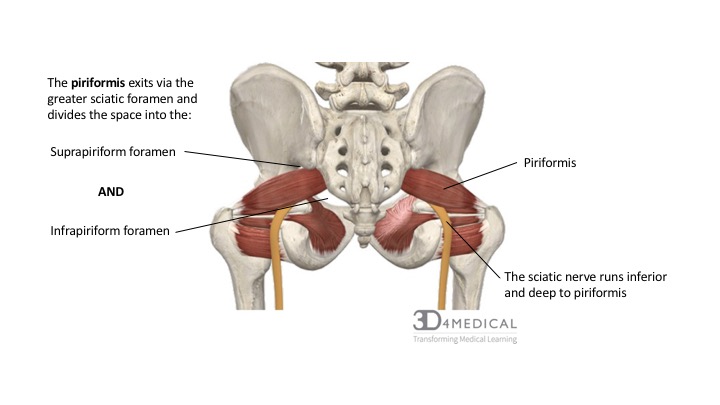 Боли очень похожи и проходят по ходу седалищного нерва. Грушевидная мышца находится в области таза, соединяет крестцовую кость с большой берцовой костью и выглядит, как плоский треугольник, расположенный по обеим сторонам крестца в средней части таза под большими ягодичными мышцами.
Боли очень похожи и проходят по ходу седалищного нерва. Грушевидная мышца находится в области таза, соединяет крестцовую кость с большой берцовой костью и выглядит, как плоский треугольник, расположенный по обеим сторонам крестца в средней части таза под большими ягодичными мышцами.
Грушевидная мышца служит для отведения и внешней ротации бедра, а также препятствует быстрой и неконтролируемой внутренней ротации бедра при ходьбе. Значение данной мышцы очень важно для стабилизации бедра в процессе ходьбы.
Анатомически грушевидная мышца находится в непосредственной близости от ствола седалищного нерва, а в некоторых случаях этот нерв проходит сквозь данную мышцу. Поэтому спазмирование, раздражение, отек грушевидной мышцы будет сдавливать седалищный нерв или другие нервы крестцового отдела.
Обычно боль имеет ноющий, тянущий характер. При надавливании в области грушевидной мышцы возникают болезненные ощущения. Также синдром часто влияет на процесс мочеиспускания, вызывая перед его началом небольшую непредвиденную паузу. Так как в области грушевидной мышцы, кроме нервов, проходят также артерии и прочие сосуды, питающие ногу кровью, может возникнуть спазм сосудов ноги. Это приводит к хромоте и необходимости частых остановок для отдыха во время ходьбы, а через некоторое время человек опять может продолжить движение.
Так как в области грушевидной мышцы, кроме нервов, проходят также артерии и прочие сосуды, питающие ногу кровью, может возникнуть спазм сосудов ноги. Это приводит к хромоте и необходимости частых остановок для отдыха во время ходьбы, а через некоторое время человек опять может продолжить движение.
Если у вас подобные симптомы, необходимо обратиться к врачу-хиропрактору, который во многих случаях поможет вам избавиться от недуга при помощи «chiropractic adjustment» – мануальных манипуляций и специальной гимнастики.
Приведу пример специального упражнения.
Лежа на спине, согните ноги в коленях, при этом стопы должны опираться на кушетку. Теперь медленно разведите колени в разные стороны насколько сможете, продержите ноги в таком положении 5-6 секунд, а затем сведите колени вместе.
После сведения колен прижмите одно колено к другому и удерживайте в таком положении 5-6 секунд.
Повторите это упражнение 8-10 раз.
Если в ходе упражнения у вас возникли боли, немедленно прекратите занятие и обратитесь к врачу.
Если у Вас боли или чувство дискомфорта, приходите к нам, мы Вам поможем!
Телефон офиса: (415) 640-3007.
1 apertura
,ае f
отверстие
Латинский для медиков > apertura
2 отверстие
1) General subject: V-door , aperture, boring, breach, break, ear, gab, gape, hole, mesh , open, opening, orifice, perforation, piercing, porthole, thirl, vent 4) Biology: hole , osteole, ostiole 6) Medicine: fenestra, foramen ( pl foramina), gap, hiatus, introitus , meatus, ostium , passage, pore, porus, stoma, trema, apertura, Orificium 8) Engineering: bore , hatchway , housing, loop, mouth, perforation , port, port hole, through , vent , ventage , window 10) Construction: clearance , mesh , drilling 12) Railway term: bore , loop hole 13) Automobile industry: bore , hole , hole , jaw , vent hole, ventage 21) Oil: hole , opening , orifice , port , port-hole 23) Silicates: opening , port , vent 26) Automation: mortise, passage way, receptacle, tewel 31) General subject: port 33) Makarov: aperture( Conularia, Foraminifera, Mollusca) , bore , boring , breaking, cutoff, embrasure, mesh , pass through, rent, scuttle, vent , vent , ventage , waterwayУниверсальный русско-английский словарь > отверстие
3 давка
рзг
aperto m, apertura f, ) aglomeração de genteРусско-португальский словарь > давка
4 теснота
ж
aperto m, apertura f, estreiteza f••
в тесноте, да не в обиде — пгв apertados, mas quentinhos
Русско-португальский словарь > теснота
5 диафрагма
сущ.
• apertura
• apretura
• błona
• diafragma
• membrana
• otwór
• przegroda
• przepona
• przesłona
• przysłona
• szczelina
• szczelinka
* * *
diafragma, przesłona фото, przysłona
Русско-польский словарь > диафрагма
6 отверстие
сущ.
• apertura
• apretura
• dołek
• dziura
• dziurka
• jama
• napoczęcie
• otwarcie
• otwór
• szczelina
• wylot
• wyłom
* * *
Русско-польский словарь > отверстие
7 проем
сущ.
• apertura
• apretura
• napoczęcie
• otwarcie
• otwór
• szczelina
* * *
Русско-польский словарь > проем
8 щель
сущ.
• apertura
• apretura
• dziura
• napoczęcie
• otwarcie
• otwór
• pęknięcie
• rowek
• rozpadlina
• rysa
• szczelina
• szpara
* * *
fuga, szpara, szczelina
Русско-польский словарь > щель
9 возникновение
Русско-итальянский юридический словарь > возникновение
10 вступительное слово
discorso di apertura, discorso d’inaugurazione
Русско-итальянский юридический словарь > вступительное слово
11 место открытия наследства
Русско-итальянский юридический словарь > место открытия наследства
12 начало
Русско-итальянский юридический словарь > начало
13 начало прений
Русско-итальянский юридический словарь > начало прений
14 начало судебного разбирательства
Русско-итальянский юридический словарь > начало судебного разбирательства
15 оглашение завещания
Русско-итальянский юридический словарь > оглашение завещания
16 открытие
apertura, ) inaugurazione, scopertaРусско-итальянский юридический словарь > открытие
17 открытие кредита
Русско-итальянский юридический словарь > открытие кредита
18 открытие наследства
Русско-итальянский юридический словарь > открытие наследства
19 открытие счета
Русско-итальянский юридический словарь > открытие счета
20 дверной проём
Русско-испанский словарь по начертательной геометрии > дверной проём
Синдром грушевидной мышцы | KinesioPro
Синдром грушевидной мышцы (СГМ) – это состояние, характеризующееся болью в ягодице и/или бедре.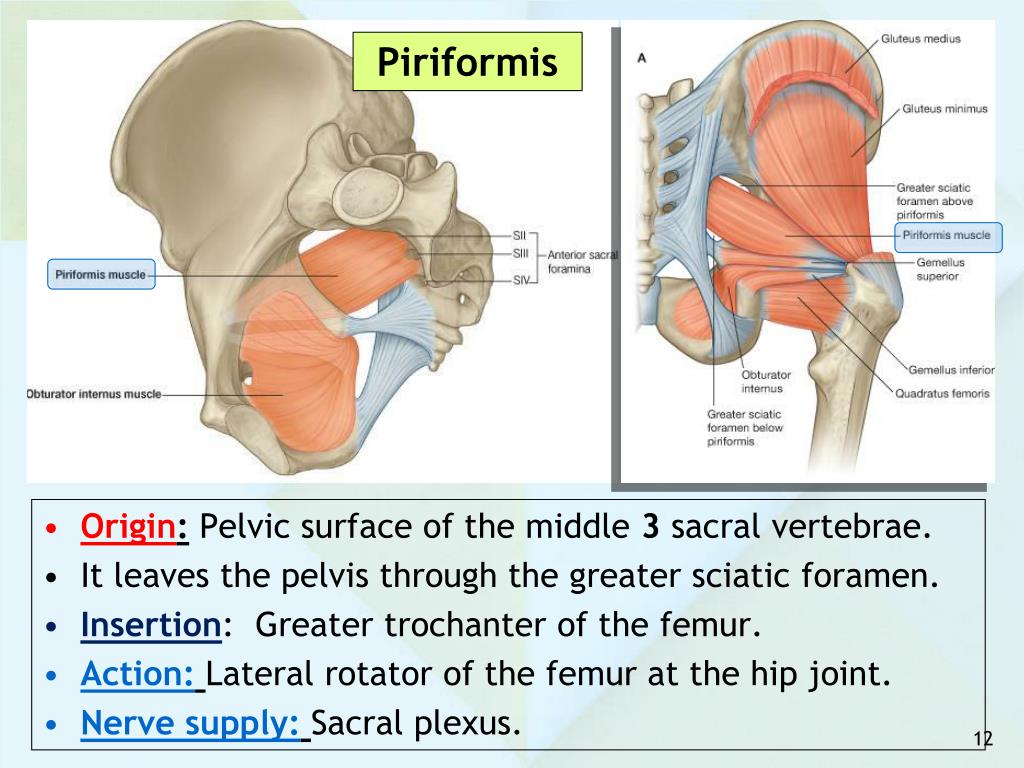 В некоторых статьях СГМ определяется как периферический неврит ветвей седалищного нерва, вызванный аномальным напряжением грушевидной мышцы. Часто используются такие синонимы как глубокий ягодичный синдром, экстраспинальная радикулопатия седалищного нерва и некоторые другие. У женщин СГМ диагностируют чаще, чем у мужчин (соотношение ж/м составляет 6:1).
В некоторых статьях СГМ определяется как периферический неврит ветвей седалищного нерва, вызванный аномальным напряжением грушевидной мышцы. Часто используются такие синонимы как глубокий ягодичный синдром, экстраспинальная радикулопатия седалищного нерва и некоторые другие. У женщин СГМ диагностируют чаще, чем у мужчин (соотношение ж/м составляет 6:1).
Клинически значимая анатомия
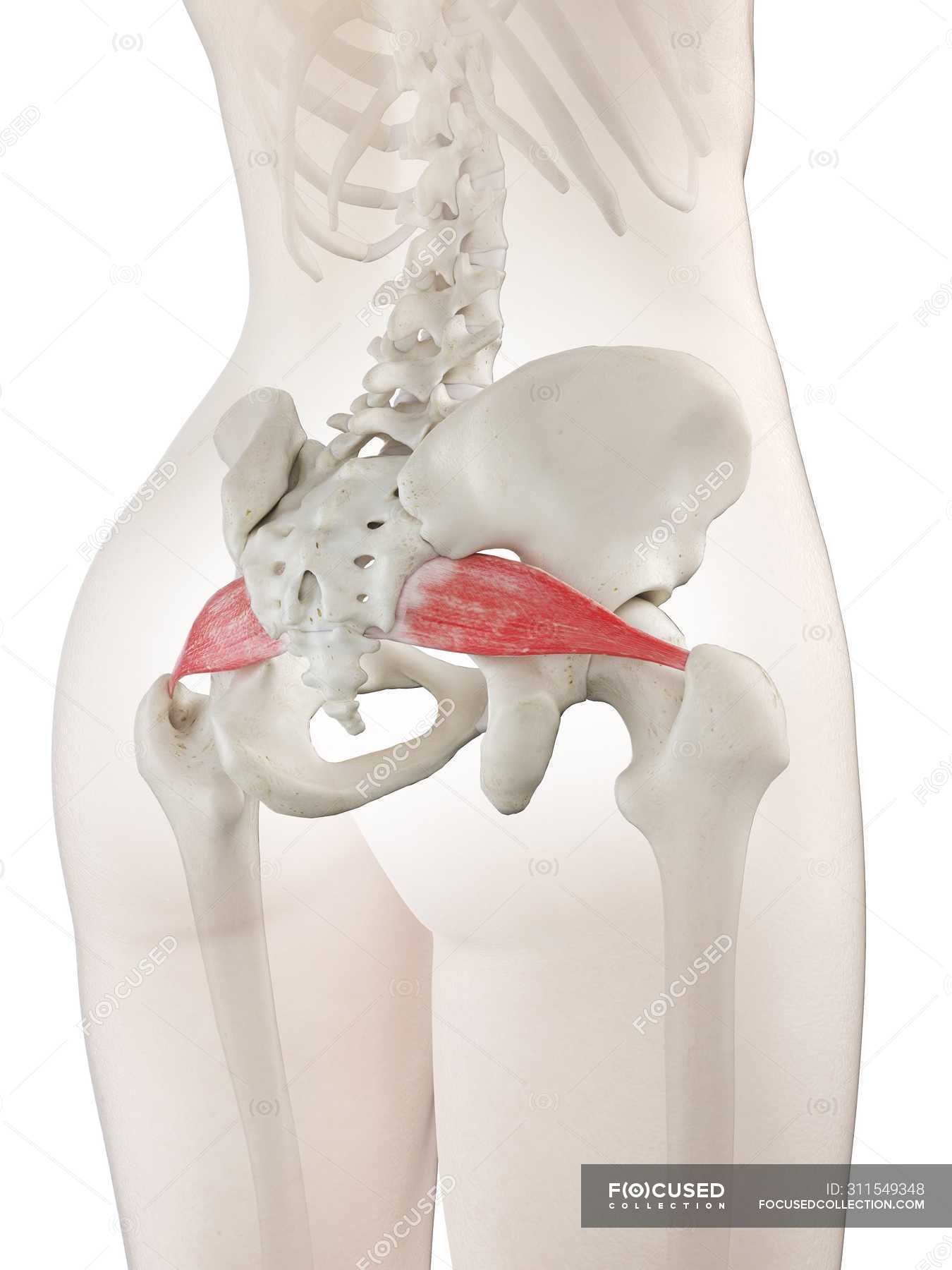
Грушевидная мышца начинается от тазовой поверхности крестцовых сегментов S2-S4, латеральнее передних крестцовых отверстий, крестцово-подвздошного сустава (верхний край большой седалищной вырезки), передней крестцово-подвздошной связки и иногда передней поверхности крестцово-бугорной связки. Она проходит через большую седалищную вырезку и прикрепляется к большому вертелу бедренной кости. Грушевидная мышца участвует в наружной ротации, отведении и частично экстензии бедра.
Друзья, совсем скоро состоится семинар Дмитрия Горковского «Миофасциальный релиз (научный подход к увеличению мобильности суставов)».
Узнать подробнее…
Седалищный нерв обычно выходит из таза ниже брюшка мышцы, однако может существовать множество врожденных вариаций. Взаимосвязь между грушевидной мышцей и седалищным нервом была классифицирована Beaton и Anson с помощью системы классификации, состоящей из шести категорий (Beaton и Anson, 1938 г.). Аномальные отношения обозначаются буквами B, C, D, E, F. К типу «А» относятся нормальные отношения между грушевидной мышцей и седалищным нервом.
Вариации взаимосвязи седалищного нерва и грушевидной мышцы, показанные на рисунке выше:
(А) Седалищный нерв выходит из большого седалищного отверстия вдоль внутренней поверхности грушевидной мышцы.
Седалищный нерв расщепляется при прохождении через грушевидную мышцу
(B) ниже или
(С) выше;
(D) весь седалищный нерв проходит через брюшко мышцы;
(Е) Седалищный нерв выходит из большого седалищного отверстия вдоль верхней поверхности грушевидной мышцы.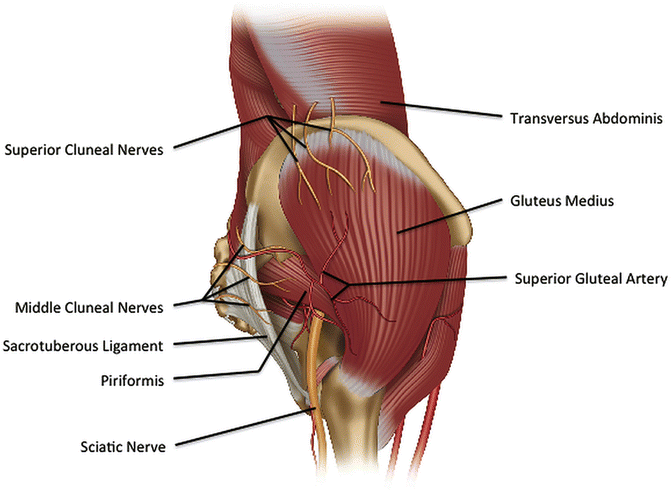 Нерв может также делиться проксимально, где нерв или деление нерва могут проходить через брюшко мышцы, через ее сухожилия или между частью врожденно раздвоенной мышцы.
Нерв может также делиться проксимально, где нерв или деление нерва могут проходить через брюшко мышцы, через ее сухожилия или между частью врожденно раздвоенной мышцы.
Эпидемиология/Этиология
Согласно Boyajian-O’ Neill L.A. и соавт. существует два вида синдрома грушевидной мышцы – первичный и вторичный.
Первичный СГМ
Первичный СГМ имеет анатомическую причину, вариации которой могут быть представлены разделенной грушевидной мышцей, разделенным седалищным нервом или аномальным путем седалищного нерва. Среди пациентов с СГМ меньше 15% случаев обусловлены первичными причинами. В настоящее время не существует принятых значений распространенности аномалии и мало доказательств в поддержку того, приводит ли аномалия седалищного нерва к появлению СГМ или других типов ишиаса. Эти наблюдения предполагают, что грушевидная мышца и аномалии седалищного нерва могут быть не настолько значимыми для формирования патофизиологии СГМ, как это считалось раньше.
Вторичный СГМ
Вторичный СГМ возникает в результате отягчающего фактора, включая макро- или микротравму, эффект длительного накопления ишемии и существования локальной ишемии.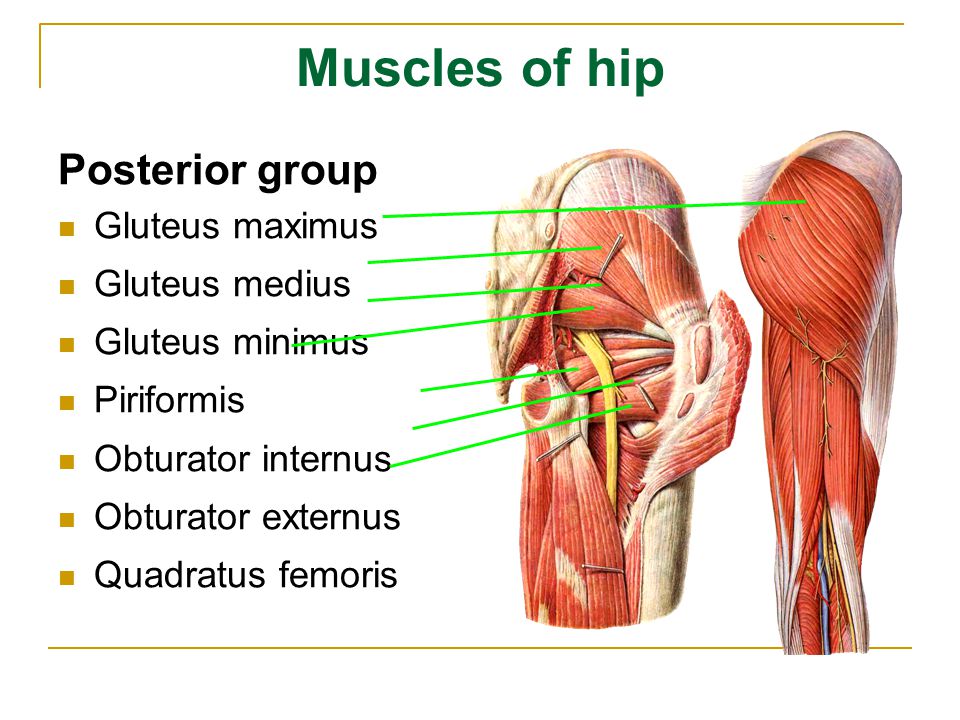
- СГМ наиболее часто (50% всех случаев) возникает из-за макротравмы ягодиц, что ведет к воспалению мягких тканей, мышечному спазму или комбинации этих факторов, что в итоге приводит к сдавлению нерва.
- Мышечные спазмы грушевидной мышцы чаще всего вызваны прямой травмой, послеоперационным повреждением, патологиями или чрезмерной нагрузкой на поясничный отдел и/или крестцово-подвздошный сустав.
- СГМ также может быть вызван укорочением мышц из-за измененной биомеханики нижней конечности и пояснично-крестцового отдела. Это может привести к сдавливанию или раздражению седалищного нерва. Когда существует дисфункция грушевидной мышцы, это может вызвать различные симптомы в зоне иннервации седалищного нерва, включая боль в ягодичной области и/или по задней поверхности бедра, голени и латеральной поверхности стопы. Микротравма может появиться из-за чрезмерного использования грушевидной мышцы, например, ходьба или бег на дальние расстояния или прямая компрессия.
Этиология СГМ
| Травма крестцово-подвздошной и/или ягодичной области | Предрасполагающие анатомические варианты |
| Миофасциальные триггерные точки (про МФТТ читайте здесь) | Гипертрофия и спазм грушевидной мышцы |
| Последствия ламинэктомии | Абсцесс, гематома, миозит |
| Бурсит грушевидной мышцы | Новообразования в области подгрушевидного отверстия |
| Колоректальная карцинома | Невринома седалищного нерва |
| Липома толстой кишки | Осложнения внутримышечных инъекций |
| Бедренные гвозди | Оссифицирующий миозит грушевидной мышцы |
| Синдром Клиппеля-Треноне |
Другие причинные факторы – это анатомические вариации строения седалищного нерва, анатомические изменения или гипертрофия грушевидной мышцы, повторяющиеся травмы, крестцово-подвздошный артрит и эндопротезирование тазобедренного сустава. Палец Мортона также может предрасположить к развитию СГМ.
В наибольшей степени возникновению СГМ подвержены лыжники, водители, теннисисты и байкеры, передвигающиеся на дальние расстояния.
Tonley JC придерживался другого мнения относительно причин СГМ. Он пишет: «Грушевидная мышца может функционировать в удлиненном положении или при высоких эксцентрических нагрузках во время функциональных занятий, вторичных по отношению к слабым мышцам-агонистам. Например, если бедро чрезмерно отведено и ротировано вовнутрь во время выполнения упражнений с весом, большая часть эксцентрической нагрузки может быть перенесена на грушевидную мышцу из-за слабости большой ягодичной мышцы и/или средней ягодичной мышцы. Постоянная нагрузка на грушевидную мышцу из-за чрезмерного удлинения и эксцентрической работы может привести к сдавливанию или раздражению седалищного нерва».
Про большую ягодичную мышцу можно почитать здесь. Про среднюю ягодичную мышцу посмотрите тут.
Характеристики/Клиническая картина
- Пациенты с синдромом грушевидной мышцы имеют множество симптомов, обычно включающих постоянную боль в спине, боль в ягодице, онемение, парестезии, сложности при ходьбе и других функциональных видах деятельности (например, боль при сидении, приседаниях, стоянии, дефекации или боль, возникающая во время полового акта).
- Пациенты также могут испытывать боль в области ягодицы с той же стороны, где находится пораженная грушевидная мышца, и почти во всех случаях отмечать болезненность над седалищной вырезкой. Боль в ягодице может распространяться по задней части бедра и голени.
- Пациенты с СГМ также могут страдать от отечности ноги и нарушения половой функций.
- Может наблюдаться обострение боли при физической активности, продолжительном сидении или ходьбе, приседании, отведении бедра и внутреннем вращении, а также любых движениях, которые увеличивают напряжение грушевидной мышцы.
- В зависимости от пациента боль может уменьшаться, когда пациент лежит, сгибает колено или ходит. Некоторые пациенты испытывают облегчение только при ходьбе.
- Для СГМ не характерны неврологические нарушения, типичные для корешкового синдрома, такие как снижение глубоких сухожильных рефлексов и мышечная слабость.
- Нога пациента может быть укорочена и повернута наружу в положении лежа на спине. Это наружное вращение может является положительным признаком в отношении поражения грушевидной мышцы (результат ее сокращения).
Дифференциальная диагностика
СГМ может «маскироваться» под другие распространенные соматические нарушения. Сюда относятся:
- Тромбоз подвздошной вены.
- Бурсит большого вертела бедренной кости.
- Болезненный синдром сдавления сосудов седалищного нерва, вызванный варикозным расширением ягодичных вен.
- Грыжа межпозвонкового диска.
- Постламинэктомический синдром и/или кокцигодиния.
- Фасеточный синдром на уровне L4-5 или L5-S1.
- Нераспознанные переломы таза.
- Недиагностированные почечные камни.
- Пояснично-крестцовая радикулопатия.
- Остеоартроз пояснично-крестцового отдела позвоночника.
- Синдром крестцово-подвздошного сустава.
- Дегенеративное поражение межпозвонковых дисков.
- Компрессионные переломы.
- Внутрисуставное поражение тазобедренного сустава: разрывы вертлужной губы, импинджмент-синдром тазобедренного сустава.
- Поясничный спинальный стеноз.
- Опухоли, кисты.
- Гинекологические причины.
- Такие заболевания как аппендицит, пиелит, гипернефрома, а также заболевания матки, простаты и злокачественные новообразования органов малого таза.
- Псевдоаневризма нижней ягодичной артерии после гинекологической операции
- Сакроилеит.
- Психогенные расстройства: физическая усталость, депрессия, фрустрация.
Читайте также статью: Осмотр пациента с проблемой тазобедренного сустава.
Обследование
Рентгенологические исследования имеют ограниченное применение для диагностики СГМ. Данный тип исследований используется для исключения других патологических состояний; с этой целью используются КТ и МРТ.
Электромиография (ЭМГ) также может быть полезна для дифференциальной диагностики других возможных патологий, таких как грыжа межпозвонкового диска. Ущемление спинномозгового нерва приведет к изменениям на ЭМГ мышц, ближайших к грушевидной мышце. Однако, у пациентов с СГМ результаты ЭМГ будут нормальными для мышц, ближайших к грушевидной мышце, и изменёнными для мышц, расположенных дистально по отношению к ней. Электромиографические исследования, включающие активные маневры, такие как тест FAIR (тест на сгибание, приведение и внутреннюю ротацию), могут иметь большую специфичность и чувствительность, чем другие доступные тесты для диагностики СГМ.
Электрофизиологическое тестирование и блокады играют важную роль, когда диагноз является неопределенным. Инъекции анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как диагностическим, так и терапевтическим целям.
Оценочные шкалы
Анкета Роланда-Морриса.
Объективное обследование
Для постановки точного диагноза важны тщательный сбор анамнеза и детальный неврологический осмотр.
Осмотр
У пациентов с СГМ может наблюдаться атрофия ягодичных мышц, а также укорочение конечности на пораженной стороне. В хронических случаях мышечная атрофия наблюдается и в других мышцах пораженной конечности.
Пальпация
Пациент сообщает о повышенной чувствительности во время пальпации большой седалищной вырезки, области крестцово-подвздошного сочленения или над брюшком грушевидной мышцы. Спазм грушевидной мышцы можно обнаружить при осторожной глубокой пальпации.
При глубокой пальпации в ягодичной области могут возникать болезненность или резкая боль, сопровождающаяся спазмом и онемением.
Симптом Пейса
Положительный симптом Пейса заключается в том, что у пациента наблюдается боль и слабость при отведении и внутренней ротации через сопротивление в положении сидя. Положительный симптом Пейса встречается у 46,5% пациентов с СГМ.
Тест подъема прямой ноги
Пациент сообщает о боли в ягодице и по задней поверхности бедра во время пассивного поднятия прямой ноги, выполняемого исследователем.
Симптом Фрейберга
Включает боль и слабость при пассивном принудительном внутреннем вращении бедра в положении лежа на спине. Считается, что боль является результатом пассивного растяжения грушевидной мышцы и давления на седалищный нерв в области крестцово-остистой связки. Результат положительный у 56,2% пациентов.
Тест FAIR
Боль при сгибании, приведении и внутренней ротации бедра.
Маневр Битти
Это активный тест, который включает в себя подъем согнутой ноги с пораженной стороны, в то время как пациент лежит на здоровой стороне. Отведение вызывает глубокую боль в ягодице у пациентов с СГМ, а также боль в пояснице и ноге у пациентов с поражением поясничного межпозвонкового диска.
Тест Хьюза
Наружная ротация пораженной нижней конечности, следующая за максимальной внутренней ротацией, также может быть болезненна у пациентов с СГМ.
Тест на отведение бедра
Тест на отведение бедраПациент лежит на боку с согнутой нижней ногой, чтобы обеспечить стабильность тела, а верхняя нога выпрямлена по линии туловища. Терапевт стоит перед пациентом на уровне ступней и наблюдает (без использования рук), как пациент по его просьбе медленно поднимает ногу.
В норме отведение бедра должно составлять 45°. При этом может происходить сгибание бедра (что указывает на укорочение напрягателя широкой фасции бедра) и/или вращение ноги наружу (что указывает на укорочение грушевидной мышцы), и/или «подтягивание» бедра в начале движения (что указывает на гиперактивность квадратной мышцы бедра и, следовательно, косвенно, ее укорочение).
Тест Тренделенбурга
Тест Тренделенбурга также может быть положительным.
Лечение
Консервативное лечение
Консервативное лечение СГМ включает в себя фармакологические средства (нестероидные противовоспалительные средства (НПВС), миорелаксанты и препараты для лечения нейропатической боли), физиотерапию, изменения образа жизни и психотерапию.
Инъекции местных анестетиков, стероидов и ботулинического токсина типа А в грушевидную мышцу могут служить как для диагностики, так и для лечения. Специалист должен быть знаком с вариациями анатомии и ограничениями методов, основанных на анатомических ориентирах. В последнее время применяется метод инъекции под ультразвуковым контролем. Было показано, что этот метод имеет как диагностическое, так и терапевтическое значение при лечении СГМ.
СГМ часто переходит в хроническую форму, поэтому фармакологическое лечение рекомендуется в течение короткого периода времени.
Хирургическое вмешательство
Хирургические вмешательства следует рассматривать только тогда, когда нехирургическое лечение не принесло результатов, а симптомы становятся трудноизлечимыми и приводят к потере трудоспособности. Классические показания к хирургическому лечению включают абсцесс, новообразования, гематомы и болезненное сдавливание сосудов седалищного нерва, вызванное варикозным расширением ягодичных вен.
Как сообщают некоторые авторы, хирургическое освобождение грушевидной мышцы с рассечением сухожилия для освобождения седалищного нерва от сдавления приводит к немедленному облегчению боли.
Иногда внутреннюю запирательную мышцу следует рассматривать как возможную причину боли в зоне иннервации седалищного нерва. Тем не менее, диагноз синдрома внутренней запирательной мышцы может быть поставлен только путем исключения других возможных причин болей в ягодичной области, что аналогично тому, как диагностируется СГМ. Хирургическое освобождение внутренней запирательной мышцы может привести как к кратковременному, так и к долгосрочному уменьшению боли у пациентов с ретровертлужным болевым синдромом и должно рассматриваться в случае неудачного консервативного лечения.
Послеоперационное ведение пациента состоит из частичного облегчения веса путем использования костылей в течение 2 недель и подбора упражнений. Вышеуказанный хирургический подход показал многообещающие краткосрочные результаты.
Алгоритм лечения ретровертлужного болевого синдрома:
Физическая терапия
Несмотря на малое количество недавно опубликованных контролируемых исследований, в которых критически исследуется эффективность неинвазивных методов лечения, существует ряд методов лечения СГМ, хорошо зарекомендовавших себя в клинической практике.
Неинвазивные методы лечения включают физическую терапию и изменение образа жизни. По словам Tonley и соавт., наиболее часто упоминаемые физиотерапевтические вмешательства включают мобилизацию мягких тканей, растяжение грушевидной мышцы, криотерапию (горячие компрессы или холодный спрей), а также мануальное лечение пояснично-крестцового отдела позвоночника.
Кроме того, Tonley описывает альтернативный подход к лечению СГМ. Лечение было сосредоточено на функциональных упражнениях «Терапевтические упражнения для бедра», направленных на укрепление разгибателей бедра, отводящих мышц и наружных ротаторов, а также на исправление неправильных паттернов движения. Несмотря на положительные результаты (полное устранение боли в нижней части спины, прекращение боли в ягодице и бедре), требуются дальнейшие исследования, поскольку данный протокол был опробован только на одном пациенте.
Чтобы не пропустить ничего интересного, подписывайтесь на наш Telegram-канал.
Для достижения улучшения на 60-70% пациент обычно проходит 2-3 процедуры в неделю в течение 2-3 месяцев.
- Начните с ультразвукового лечения: 2,0-2,5 Вт/см2 в течение 10-14 минут. Нанесите ультразвуковой гель широкими движениями в продольном направлении вдоль грушевидной мышцы от соединяющего сухожилия к боковому краю большого седалищного отверстия. Пациент должен находиться в контралатеральном положении лежа на боку и в положении FAIR (сгибание, приведение, внутренняя ротация).
- Перед растяжкой грушевидной мышцы обработайте то же место с помощью горячих компрессов или холодного спрея в течение 10 минут. Использование горячего и холодного перед растяжением очень полезно для уменьшения боли.
- После этого перейдите к растяжению грушевидной мышцы, которое может быть выполнено различными способами. Важно не давить вниз, а направлять давление вдоль поверхности (по касательной) к ипсилатеральному плечу (Fischmanи др. (2002), уровень доказательности А2). При надавливании вниз седалищный нерв сжимается по сухожильному краю верхней близнецовой мышцы. Еще один способ растянуть мышцу – это положение FAIR. Пациент находится в положении лежа на спине с бедром, согнутым, приведенным и повернутым вовнутрь. Затем пациент переносит стопу с пораженной стороны поперек и над коленом здоровой ноги. Специалист может усилить растяжение, применяя мышечно-энергетические техники.
- После растяжения грушевидной мышцы можно выполнить миофасциальный релиз мышц поясничного отдела, а также поделать упражнения по Маккензи.
- Поскольку СГМ может возникать, когда напряженная грушевидная мышца вынуждена выполнять работу других крупных мышц (таких как большая ягодичная или средняя ягодичная мышцы), то альтернативный подход к лечению СГМ с использованием программы укрепления мышц бедра (особенно слабой ягодичной мускулатуры) с повторным обучением движению может помочь в облегчении боли.
Терапевт также может дать несколько советов, чтобы избежать обострения симптомов.
- Избегайте сидеть в течение длительного периода времени; стоять и ходить необходимо каждые 20 минут.
- Делайте частые остановки при движении, чтобы встать и потянуться.
- Предотвращайте травмирование ягодичной области и избегайте дальнейших отягчающих положение действий.
- Рекомендуется ежедневное растяжение во избежание рецидива СГМ.
Домашние упражнения
Пациент может также выполнять некоторые упражнения дома.
- Перекатывания из стороны в сторону со сгибанием и разгибанием коленей, лежа на одной из сторон тела.
- Вращения из стороны в сторону, стоя с расслабленными руками, в течение 1 минуты каждые несколько часов.
- «Езда на велосипеде» в положении лежа на спине.
- Сгибания коленей — до 6 повторений каждые несколько часов.
- Прием теплой ванны.
Заключение
Синдром грушевидной мышцы является болезненным мышечно-скелетным состоянием и чаще всего вызывается макротравмой ягодиц, что приводит к воспалению мягких тканей и/или мышечным спазмам, что в свою очередь вызывает сдавление седалищного нерва. Пациенты с СГМ имеют много симптомов, которые обычно состоят из постоянных и иррадиирующих болей в пояснице, (хронических) болей в ягодицах, онемения, парестезии, затруднений при ходьбе и других функциональных нагрузках. СГМ продолжает оставаться диагнозом исключения в отношении боли в ягодичной области. Сбор анамнеза и объективное обследование крайне важны для постановки диагноза. Оптимизация терапевтического подхода требует междисциплинарной оценки лечения.
Источник: Physiopedia — Piriformis Syndrome.
Растяжка и физиотерапия грушевидной мышцы
Почти каждый подход к лечению синдрома грушевидной мышцы будет включать осторожное и постепенное растяжение грушевидной мышцы.
Видео: Упражнения от радикулита при синдроме грушевидной мышцы
Эти упражнения могут помочь облегчить боль при ишиасе при синдроме грушевидной мышцы. Смотреть сейчас
Растяжки при синдроме грушевидной мышцы
Ряд упражнений на растяжку грушевидной мышцы, подколенных сухожилий и разгибателей бедра могут помочь уменьшить болезненные симптомы вдоль седалищного нерва и вернуть пациенту диапазон движений.
Piriformis простирается
Есть несколько способов растянуть грушевидную мышцу. Два простых способа включают:
- Лягте на спину, поставив обе ступни на пол и согнув колени. Подтяните правое колено к груди, обхватите колено левой рукой и потяните к левому плечу и удерживайте растяжку. Повторите для каждой стороны.
- Лягте на спину, поставив обе ступни на пол и согнув колени. Положите щиколотку правой ноги на колено левой ноги.Подтяните левое бедро к груди и удерживайте растяжку. Повторите для каждой стороны.
Каждую растяжку грушевидной мышцы следует удерживать в течение 5 секунд, чтобы начать, и постепенно увеличивать, чтобы удерживать в течение 30 секунд, и повторять три раза в день.
объявление
Растяжение подколенного сухожилия
Растяжка подколенных сухожилий (больших мышц задней поверхности каждого бедра) имеет важное значение для облегчения любого типа боли в седалищном суставе. Есть несколько способов растянуть подколенные сухожилия:
- Поставьте два стула лицом друг к другу.Сядьте на один стул и положите пятку одной ноги на другой стул. Наклонитесь вперед, сгибая бедра, пока не почувствуете легкое растяжение вдоль задней поверхности бедра, и удерживайте растяжку.
- Лягте на спину, ноги прямые. Вытяните одну ногу и выпрямите ее, держась за полотенце, которое обернуто за стопой, пока не почувствуете легкое растяжение по задней поверхности бедра.
Опять же, старайтесь удерживать каждую растяжку в течение 30 секунд и повторяйте три раза в день.
В этой статье:
реклама
Физическая терапия синдрома грушевидной мышцы
Помимо базовой растяжки, для каждого пациента может быть разработана комплексная программа физиотерапии и упражнений.
Диапазон движений упражнений
Физиотерапевт, физиотерапевт, мануальный терапевт или другой квалифицированный практикующий врач может разработать индивидуальную программу упражнений на растяжку и диапазон движений, чтобы помочь растянуть мышцы и уменьшить спазмы.
Глубокий массаж
Считается, что глубокий массаж (ручное расслабление), проводимый квалифицированным специалистом, улучшает заживление, увеличивая приток крови к области и уменьшая мышечный спазм.
Помимо растяжки и физиотерапии, большинство подходов к лечению синдрома грушевидной мышцы будет включать дополнительные методы лечения, обсуждаемые на следующей странице.
Симптомы, причины, методы лечения, упражнения и многое другое
Синдром грушевидной мышцы — это необычное нервно-мышечное заболевание, которое возникает, когда грушевидная мышца сдавливает седалищный нерв. Грушевидная мышца — это плоская ленточная мышца, расположенная в ягодицах около верхней части тазобедренного сустава. Эта мышца важна для движения нижней части тела, поскольку она стабилизирует тазобедренный сустав, приподнимает бедро и поворачивает его от тела. Это позволяет нам ходить, переносить вес с одной ноги на другую и сохранять равновесие.Он также используется в спорте, который включает подъем и вращение бедер — короче говоря, почти при каждом движении бедер и ног.
Седалищный нерв — это толстый и длинный нерв в организме. Он проходит рядом или проходит через грушевидную мышцу, спускается по задней части ноги и в конечном итоге разветвляется на более мелкие нервы, которые заканчиваются на ступнях. Сдавление нерва может быть вызвано спазмом грушевидной мышцы.
Признаки и симптомы синдрома грушевидной мышцы
Синдром грушевидной мышцы обычно начинается с боли, покалывания или онемения в ягодицах.Боль может быть сильной и распространяться по длине седалищного нерва (так называемый ишиас). Боль возникает из-за того, что грушевидная мышца сжимает седалищный нерв, например, когда вы сидите на автокресле или бегаете. Боль также может возникать при подъеме по лестнице, сильном давлении непосредственно на грушевидную мышцу или при длительном сидении. Однако в большинстве случаев ишиас не связан с синдромом грушевидной мышцы.
Диагностика синдрома грушевидной мышцы
Не существует окончательного теста на синдром грушевидной мышцы.Во многих случаях в анамнезе имеется травма области, повторяющаяся, энергичная деятельность, такая как бег на длинные дистанции или длительное сидение. Диагноз синдрома грушевидной мышцы ставится на основании отчета пациента о симптомах и физического осмотра с использованием различных движений, вызывающих боль в мышце грушевидной мышцы. В некоторых случаях при физическом осмотре можно обнаружить сокращенную или болезненную мышцу грушевидной мышцы.
Поскольку симптомы могут быть схожими при других состояниях, могут потребоваться радиологические тесты, такие как МРТ, чтобы исключить другие причины компрессии седалищного нерва, такие как грыжа межпозвоночного диска.
Лечение синдрома грушевидной мышцы
Если боль вызвана сидением или определенными действиями, постарайтесь избегать положений, вызывающих боль. Покой, лед и тепло могут помочь облегчить симптомы. Врач или физиотерапевт может предложить программу упражнений и растяжек, которые помогут уменьшить компрессию седалищного нерва. Остеопатическое манипулятивное лечение использовалось для облегчения боли и увеличения диапазона движений. Некоторые медицинские работники могут порекомендовать противовоспалительные препараты, миорелаксанты или инъекции кортикостероидов или анестетиков.Некоторые врачи опробовали другие методы лечения, такие как ионтофорез, при котором используется слабый электрический ток, и инъекции ботулотоксина (ботокса). Некоторые считают, что инъекции ботокса, использующие паралитические свойства ботулинического токсина, снимают мышечное напряжение, а сжатие седалищного нерва снижает боль.
В крайнем случае может быть рекомендовано хирургическое вмешательство.
Профилактика синдрома грушевидной мышцы
Поскольку синдром грушевидной мышцы обычно вызывается занятиями спортом или движением, которое постоянно нагружает грушевидную мышцу, например, бегом или выпадом, профилактика часто связана с хорошей формой.Избегайте бега или упражнений на холмах или неровных поверхностях. Перед занятиями хорошо разминайтесь и постепенно увеличивайте интенсивность. Сохраняйте правильную осанку во время бега, ходьбы или физических упражнений. Если возникает боль, прекратите занятия и отдохните, пока боль не утихнет. При необходимости обратитесь к врачу.
Как определить, действительно ли ваш радикулит является синдромом грушевидной мышцы
Если вы боретесь с хронической болью в ягодицах, может быть трудно найти облегчение, особенно если у вас синдром грушевидной мышцы. Отличительным признаком является боль в бедре и / или ягодице с одной стороны тела, а также боль в пояснице, которая распространяется вниз по одной или обеим ногам.
Синдром грушевидной мышцы может быть настоящей болью в ягодицах.
Проблема в том, что синдром грушевидной мышцы часто принимают за радикулит. Хотя оба состояния нарушают функцию седалищного нерва, ишиас возникает в результате дисфункции позвоночника, такой как грыжа межпозвоночного диска или стеноз позвоночного канала. Синдром грушевидной мышцы, с другой стороны, возникает, когда грушевидная мышца, расположенная глубоко в ягодице, сдавливает седалищный нерв.
Твердое понимание вашим врачом структуры и функции седалищного нерва и его связи с грушевидной мышцей является ключом к различению истинного или дискогенного ишиаса от синдрома грушевидной мышцы.
Что такое седалищный нерв?Седалищный нерв берет начало у основания позвоночника, где нервные корешки на L4, L5, S1, S2 и S3 позвонках выходят из костного отверстия позвоночника и соединяются в один большой нерв и выходят из костной дуги, называемой седалищная вырезка. Седалищный нерв проходит через таз, проходя под передней поверхностью грушевидной мышцы, проходя через таз.
Затем он разрезается на две ветви перед тем, как спускаться вниз по каждой ноге, разветвляясь в задней части колена, чтобы разделиться на большеберцовый и малоберцовый нервы, оба из которых снабжают голень и стопу.Икроножные нервы ответвляются от большеберцовых и малоберцовых нервов, оканчиваясь на стопе.
Седалищный нерв отвечает за сгибание колена, сближение бедер (приведение), а также сгибание и разгибание лодыжек и пальцев ног. Он также обеспечивает чувствительность задней поверхности бедра, всей голени, щиколотки и подошвы стопы.
Piriformis? Это что?Визуализация грушевидной мышцы и седалищного нерва
Грушевидная мышца берет начало в передней части крестца рядом с капсулой крестцово-подвздошного сустава и прикрепляется к костной выпуклости на бедренной кости (бедренной кости) в самой внешней части бедра.
Грушевидная мышца помогает вращать наружу и отводить бедро, причудливые слова для разворачивания бедра наружу и вывода бедра наружу в одну сторону, когда бедро согнуто, например, когда вы поднимаете колено и выводите ногу наружу при выходе из автокресла. . Он также обеспечивает стабильность при ходьбе, беге и стоянии.
Обычно седалищный нерв проходит непосредственно под грушевидной мышцей, а затем проходит по задней поверхности бедра. Но у некоторых седалищный нерв проходит непосредственно через грушевидную мышцу, что предрасполагает таких людей к синдрому грушевидной мышцы, который также может называться грушевидным ишиасом (в отличие от истинного или дискогенного ишиаса).
Симптомы синдрома грушевидной мышцыХотя синдром грушевидной мышцы не всегда проявляется одинаково, общие симптомы включают боль в ягодицах, которая усиливается в сидячем положении, особенно при скрещенных ногах в четвертом положении. Сохранение этого положения в течение длительного времени может вызвать боль, которая распространяется вниз по ноге. Другие симптомы могут включать:
- Боль в противоположном крестцово-подвздошном суставе
- Боль при сидении, стоянии или ходьбе более 20 минут
- Сильная боль при сидении или на корточках
- Боль и / или парестезия (уколы, онемение, жжение, покалывание или зуд), распространяющиеся от крестца вниз по задней поверхности бедра, обычно прекращаясь выше колена
- Боль, улучшающаяся при движении
- Боль при вставании из положения сидя или на корточках
- Онемение стопы
Вот почему так легко принять синдром грушевидной мышцы за радикулит; у них много одинаковых симптомов.
Причины синдрома грушевидной мышцыВозможно, за синдромом грушевидной мышцы стоит ваша анатомия. Это называется синдромом первичной грушевидной мышцы и возникает при расщеплении грушевидной мышцы, расщеплении седалищного нерва и / или атипичного пути седалищного нерва.
Вторичный синдром грушевидной мышцы встречается гораздо чаще и вызывается воспалением мягких тканей, мышечным спазмом или и тем, и другим, что приводит к сдавлению нерва. Прямая травма ягодицы может привести к воспалению, рубцеванию и контрактурам грушевидной мышцы
Это может быть результатом крупного события, например автомобильной аварии или падения.Однако наиболее частой причиной, вероятно, является постепенное сокращение мышц грушевидной мышцы из-за плохой формы мышц. Такие виды деятельности, как бег на длинные дистанции или длительное стояние без должного растяжения и укрепления грушевидной мышцы, являются частым сценарием у пациентов с синдромом грушевидной мышцы.
Обследование на синдром грушевидной мышцыПоскольку симптомы синдрома грушевидной мышцы имитируют симптомы ишиаса, ваш врач проведет специальные тесты, чтобы определить, являются ли ваши симптомы дискогенными или вызваны поражением седалищного нерва грушевидной мышцей.
Ваш врач должен осмотреть вашу нижнюю часть спины, бедра, таз и крестцово-подвздошный сустав, а также проверить вашу походку, осанку и длину ног. Они также проверит ваши рефлексы, которые должны быть нормальными, если у вас синдром грушевидной мышцы.
Ваш врач будет манипулировать вашей ногой, чтобы проверить наличие синдрома грушевидной мышцы.
Другие признаки синдрома грушевидной мышцы включают:
- Боль или болезненность при манипуляциях с грушевидной мышцей
- Нежность при прикосновении к крестцово-подвздошному суставу, большой седалищной выемке и грушевидной мышце, которые могут излучать до колена.
- Положительный знак Ла Сека. Это означает, что вы чувствуете локальную боль при надавливании на грушевидную мышцу и ее сухожилие, особенно при сгибании бедра под углом 90 градусов и разгибании (выпрямлении) колена.
- Положительный знак Фрайберга. Это означает, что вы чувствуете боль вокруг грушевидной мышцы или воспроизводите симптомы в ответ на разгибание бедра и внутреннее вращение при внешнем вращении против сопротивления.
- Положительный знак Пейса.Вы почувствуете боль и / или слабость в ответ на сопротивление отведению и внешнему вращению бедра, пока вы сидите.
- Боль в ответ на СПРАВЕДЛИВОЙ тест. FAIR означает сгибание, приведение и внутреннее вращение. Этот тест требует, чтобы вы лежали на бессимптомном боку и расслабились, пока врач направляет вашу болезненную ногу до сгибания бедра, поворачивает ее к вашему телу, а затем осторожно разворачивает голень наружу.
- Положительный знак Битти. Это означает, что вы испытываете боль, когда врач, лежа на бессимптомной стороне, поднимает вашу согнутую ногу с симптомами.
При тестировании на боль или слабость в определенных положениях ваш поставщик медицинских услуг будет проводить каждый тест до тех пор, пока вы не почувствуете симптомы или в течение 60 секунд, в зависимости от того, что наступит раньше.
В дополнение к физическому обследованию вам также может потребоваться визуализация, чтобы исключить другие причины ваших симптомов. Ваш врач может назначить рентген, МРТ или компьютерную томографию. Кроме того, инъекции в грушевидную мышцу могут использоваться для подтверждения диагноза, одновременно помогая при лечении.
Как только вы определите источник боли, вы можете приступить к лечению, которое обычно состоит из НПВП (нестероидные противовоспалительные препараты) и физиотерапии.Хотя вы можете быть склонны отдохнуть, подождать и посмотреть, что произойдет, чем раньше вы найдете корень своих проблем, тем скорее вы сможете вернуться к безболезненной жизни.
Синдром грушевидной мышцы или радикулит? Поставьте правильный диагноз; Найдите ближайшего к вам специалиста по позвоночнику, который может помочь.
Piriformis 101 | Триггерные точки грушевидной мышцы и самостоятельное высвобождение грушевидной мышцы
Триггерные точки грушевидной мышцы и почему они вызывают боль
Грушевидная мышца — это небольшая, но мощная мышца, расположенная глубоко в ягодицах.Он начинается в нижней части позвоночника и соединяется с верхней поверхностью каждой бедренной кости или бедренной кости. Функция грушевидной мышцы состоит в том, чтобы помочь вам повернуть бедро и позволить вам поворачивать ногу и ступню наружу. Грушевидная мышца вдоль седалищного нерва, поэтому она может вызывать такую сильную боль в спине.
Поясничная и грушевидная мышцы — две невероятно важные мышцы, которые соединяют ноги с позвоночником. Когда дело доходит до боли в спине и дисфункции, у вас не может быть проблем с одной из этих мышц, если это не повлияет на другую.
Если поясничная и грушевидная мышцы длинные и в тонусе, позвоночник можно удобно расположить прямо над тазом. Проблемы возникают, когда поясничная или грушевидная мышца напряжены. Если поясничная мышца слишком напряжена, она будет тянуть нижнюю часть позвоночника вперед, а верхнюю часть — назад. Это, конечно же, оказывает влияние на грушевидную мышцу, потому что она не может сидеть на своем месте. Если ваша грушевидная мышца будет слишком тугой, она вытянет ваши ступни шире, чем параллельно, и повернет внутреннюю поверхность бедер ближе к передней части тела.Когда ваши внутренние поверхности бедер делают это, поясничная мышца теряет напряжение, необходимое для поддержания оптимального функционирования без боли.
Как видите, независимо от того, какая из этих мышц слишком напряжена, она оказывает негативное влияние на другую, что усугубляет боль в спине. Поясничная и грушевидная мышцы должны поддерживать этот критический баланс, чтобы вы могли нормально сидеть, стоять, ходить, бегать и даже спать.
Синдром грушевидной мышцы — это нервно-мышечное заболевание, которое возникает, когда грушевидная мышца сдавливает седалищный нерв.Седалищный нерв проходит вдоль или через грушевидную мышцу, спускается по задней части ноги и в конечном итоге разветвляется на более мелкие нервы, которые заканчиваются на ступнях. Синдром грушевидной мышцы обычно начинается с боли, покалывания или онемения в ягодицах в результате сдавливания седалищного нерва. Боль, как правило, возникает при подъеме по лестнице или длительном сидении, возможно, на работе или во время вождения.
Мышечный спазм в вашей грушевидной мышце может показаться не таким уж большим делом, но результирующее воздействие спазма может привести к синдрому грушевидной мышцы.Спазм может привести к отеку, стягиванию или раздражению грушевидной мышцы, что приведет к буквальной боли в ягодицах. Чтобы усугубить травму, это также может вызвать раздражение седалищного нерва, вызывающее боль, покалывание или онемение задней части бедра, голени или стопы. Это приводит к тому, что многие люди испытывают боль во время движения и во время отдыха, которая может быть безжалостной и разочаровывающей.
Триггерные точки грушевидной мышцы
Если грушевидная мышца вызывает боль в спине, вы, вероятно, испытаете чувствительность к давлению и боли в ягодицах, пояснице и верхней боковой стороне бедра.Триггерные точки грушевидной мышцы могут передавать боль задней части бедер, поэтому боль сосредоточена не только в области ягодиц и бедер.
Триггерная точка медиальной грушевидной мышцы расположена вдоль линии грушевидной мышцы примерно в дюйме от края крестца, который представляет собой большую треугольную кость у основания позвоночника. Латеральная триггерная точка грушевидной мышцы находится на несколько дюймов внутрь от ориентира большого вертела по линии грушевидной мышцы. Обе эти триггерные точки грушевидной мышцы на ягодицах способны передавать боль в крестцово-подвздошный сустав, заднюю часть бедра и ягодицу в целом.
Триггерные точки грушевидной мышцы вызывают боль в пояснице у многих людей, но она поддается лечению, и вы можете избавиться от боли.
Облегчение боли в грушевидной мышце
Если вы испытываете боль в пояснице, весьма вероятно, что задействованы ваши поясничные и грушевидные мышцы. Есть 3 ключевых шага для облегчения боли, вызванной раздражением или травмой этих двух мышц.
1. Растягивайте тугие мышцы
На видео вы увидите, как Эшли растягивает грушевидную мышцу, а также можете растянуть мышцы руками или валиком из поролона.Мы большие поклонники массажа для расслабления тех мышц, в которых вы испытываете напряжение.
Будьте осторожны, если вы решите растянуть мышцы дома, потому что вы можете нанести дополнительный вред седалищной мышце, если вы этого не сделаете. Не знаю, что вы делаете, и есть ли у вас проблемы, выходящие за рамки герметичности грушевидной мышцы. Если вы решите самостоятельно расслабить грушевидную мышцу, обязательно растяните здоровую сторону тела.
2. Тренируйте слабые мышцы
У каждого человека в ядре есть определенные мышцы, которые не так сильны, как могли бы быть.Выполняя регулярные упражнения для укрепления брюшного пресса, ягодиц и диафрагмы, вы сможете укрепить корпус, что обеспечит лучшую поддержку грушевидной и поясничной мышц. Эти регулярные упражнения являются ключевыми для наших пациентов, и это простая вещь, которую вы можете выполнять каждый день, чтобы предотвратить боль.
3. Настройте хиропрактику
Вы уже позаботились о напряженных и слабых мышцах, поэтому теперь пришло время настроить хиропрактику для поддержки суставов.Регулировка хиропрактики улучшит здоровье и гибкость вашего позвоночника, одновременно уменьшая боль в спине, которую вы испытываете.
Помимо облегчения боли, наши врачи могут помочь вам укрепить грушевидную мышцу, чтобы вы могли избежать подобных болей в будущем. Мы можем предложить вам различные упражнения на растяжку и упражнения, которые вы можете выполнять дома, чтобы укрепить грушевидную мышцу и основные мышцы, облегчить боль в спине и предотвратить травмы в будущем. Нажмите здесь, чтобы записаться на прием!
Piriformis — Physiopedia
Грушевидная мышца — это плоская мышца и самая поверхностная мышца из глубоких ягодичных мышц.Это часть боковых вращателей бедра (внутренняя запирательная мышца, верхняя и нижняя гемелли, квадратная мышца бедра, наружная запирательная мышца и большая ягодичная мышца). Он покидает таз через большую седалищную вырезку, пока его фиксация не достигнет верхнего края большого вертела. [1] Имеет пирамидальную форму, которая почти параллельна заднему краю средней ягодичной мышцы.
Происхождение [править | править источник]
- Передняя часть крестца на уровне примерно от S2 до S4
- Крестцово-бугристая связка
- Периферия большой седалищной вырезки
Вставка [править | править источник]
- Верхняя и медиальная части большого вертела.
Нерв [править | править источник]
Артерия [править | править источник]
- Артериальное кровоснабжение идет от нижней ягодичной, верхней ягодичной и внутренней половых артерий, всех ветвей внутренней подвздошной артерии [2] .
Функция
[1] [3] [редактировать | править источник]- Боковое вращение бедра при разгибании (то есть в положении стоя).
- Отведение бедра при сгибании.
- Помогает слегка наклонить таз вбок.
- Также помогает наклонить таз назад, потянув крестец вниз к бедру [4] .
Грушевидную мышцу можно использовать для определения местоположения седалищного нерва. Этот нерв входит в ягодичную область ниже грушевидной мышцы. Если боковые вращающие мышцы бедра тугие, они могут оказывать давление на седалищный нерв, вызывая иррадиацию боли в нижнюю конечность. [1] [5] Это известно как синдром грушевидной мышцы.
Еще одно значение этой мышцы состоит в том, что она разделяет ягодичную область на верхнюю и нижнюю части. Следовательно, он определяет название сосудов и нервов, которые снабжают эту область (например, верхний ягодичный нерв и сосуды выходят выше грушевидной мышцы, а нижние ягодичные нерв и сосуды выходят ниже грушевидной мышцы). [5]
Пальпация [править | править источник]
Его можно пальпировать косвенно через большую ягодичную мышцу в большую седалищную вырезку.
Test [править | править источник]
Тест Piriformis
Укрепление [править | править источник]
[6]
Растяжка [править | править источник]
Ручные методы [править | править источник]
[8]
[Категория: Бедро — Анатомия]]
Обучение пациентов | Конкорд Ортопедия
Руководство для пациентов по обезболиванию: инъекции в грушевидную мышцу
Введение
Инъекции в грушевидную мышцу обычно используются для определения причин боли в ягодицах и ишиасе.Инъекции в мышцу грушевидной мышцы — это диагностические инъекции и терапевтические инъекции , что означает, что они помогают вашему врачу определить причину вашей боли в спине и могут или не могут обеспечить вам облегчение боли. Эти инъекции временно устраняют боль, парализуя грушевидную мышцу и останавливая спазм в ней. Если после инъекции в грушевидную мышцу боль проходит в течение нескольких дней, весьма вероятно, что часть вашей боли вызвана синдромом грушевидной мышцы.Как только вы и ваш врач узнаете, какая структура вызывает у вас боль, вы можете приступить к изучению вариантов лечения этого состояния.
Это руководство поможет вам понять
- где дается впрыск
- чего надеется достичь ваш врач
- что нужно сделать для подготовки
- что можно ожидать от впрыска
- что может пойти не так
Анатомия
Какие части тела задействованы?
Для выполнения инъекции в грушевидную мышцу врач вводит иглу в грушевидную мышцу.Грушевидная мышца начинается внутри таза, где она прикрепляется к крестцу и выходит из таза, чтобы прикрепиться к верхней части бедренной кости или бедренной кости. Крестец — это кость треугольной формы, которая соединяет кости таза у основания позвоночника. .
Грушевидная мышца является одним из внешних вращателей бедра и ноги. Это означает, что по мере того, как мышца работает, она помогает развернуть ступню и ногу наружу. Грушевидная мышца может вызывать проблемы, когда спазм мышцы раздражает седалищный нерв.Нижние поясничные спинномозговые нервы выходят из позвоночника и соединяются, образуя седалищный нерв. Седалищный нерв выходит из таза через отверстие, называемое седалищной вырезкой. Седалищный нерв проходит под грушевидной мышцей (а иногда и через нее), выходя из таза.
Связанный документ: Руководство пациента по анатомии поясничного отдела позвоночника
Обоснование
Чего надеется достичь мой врач?
Ваш врач рекомендует инъекцию грушевидной мышцы , чтобы попытаться определить, является ли спазм грушевидной мышцы причиной вашей боли.Этот вид инъекции — это в первую очередь диагностическая инъекция. Инъекция может облегчить вашу боль только временно, иногда всего на несколько часов. Как только врач убедится, что боль вызывает грушевидная мышца, можно порекомендовать другие процедуры для уменьшения боли на более длительный период времени.
Грушевидная мышца и сухожилие проходят через верхнюю часть седалищного нерва, когда нерв выходит из таза в седалищной вырезке. Спазм грушевидной мышцы может вызвать боль из-за сдавливания седалищного нерва.Это вызывает раздражение и воспаление нерва, что приводит к боли в ягодицах и ногах. Это состояние обозначается как синдром грушевидной мышцы .
Если спазм продолжается, мышца может сократиться (или укорочиться). Это усиливает боль и воспаление. Чтобы остановить контрактуру, необходимо растянуть мышцу и сухожилие и вернуть их в нормальное состояние. Временное параличение мышцы с помощью инъекции может сделать растяжение менее болезненным, более эффективным и ускорить процесс удлинения мышцы и сухожилия.
Связанный документ: Руководство пациента по синдрому грушевидной мышцы
Если программа растяжения не помогает решить проблему, можно сделать операцию по удлинению сухожилия. Прежде чем рассматривать операцию, необходимо как можно лучше подтвердить диагноз, поэтому важна информация от инъекции. Если инъекция временно снимает ваши симптомы, тогда хирургу удобнее, что операция показана, и у него есть хорошие шансы решить вашу проблему.Если инъекция не помогает, возможно, необходимо рассмотреть другую причину ваших симптомов.
Во время инъекции в грушевидную мышцу обычно вводятся лекарства, в том числе местный анестетик и кортизон. Обезболивающее средство, такое как лидокаин или бупивикаин, — это то же самое лекарство, которое используется для обезболивания области при стоматологической работе или ушивании рваной раны. Лекарство вызывает временный паралич грушевидной мышцы, продолжающийся от одного до шести часов, в зависимости от того, какой тип анестетика используется.
Кортизон — чрезвычайно мощное противовоспалительное средство. Когда это лекарство вводится в болезненную воспаленную мышцу, оно может уменьшить воспаление и отек. Уменьшение воспаления уменьшает боль. Если одновременно ввести кортизон в грушевидную мышцу, вы можете избавиться от боли на несколько недель. Это может позволить вам начать программу физиотерапии, укрепляя и растягивая грушевидную мышцу, чтобы уменьшить контрактуру и спазм в мышце.
Препарат
Как мне подготовиться к процедуре?
Ваш врач может посоветовать вам быть NPO за определенное время до процедуры. Это означает, что вы не должны есть и пить что-либо за время до процедуры. Это означает, что ни воды, ни кофе, ни чая — ничего. Вы можете получить специальные инструкции, как принимать обычные лекарства, запивая небольшим количеством воды.Если вы не знаете, что делать, посоветуйтесь со своим врачом.
Вас могут попросить прекратить прием некоторых лекарств, влияющих на свертываемость крови, за несколько дней до инъекции. Это снижает риск чрезмерного кровотечения во время и после инъекции. Эти лекарства могут включать обычные нестероидные противовоспалительные препараты (НПВП), такие как аспирин, ибупрофен, напроксен и многие другие лекарства, которые обычно используются для лечения артрита. Если вы принимаете какие-либо препараты, разжижающие кровь, сообщите об этом своему врачу.Скорее всего, вам потребуется отрегулировать или временно прекратить прием этого лекарства до инъекции. Вашему врачу необходимо будет определить, безопасно ли прекратить прием этих лекарств перед инъекцией.
Возможно, вам потребуется организовать транспортировку к месту укола и обратно. Носите свободную одежду, которую легко снимать и надевать. Вы можете принять душ утром перед процедурой, используя бактерицидное мыло, чтобы снизить вероятность заражения.Не носите украшения, а также ароматические масла или лосьоны.
Процедура
Когда вы будете готовы к инъекции, вы попадете в зону процедуры и начнется внутривенная инъекция. IV позволяет медсестре или врачу давать вам любые лекарства, которые могут понадобиться во время процедуры. Внутривенное введение необходимо для вашей безопасности, поскольку оно позволяет очень быстро отреагировать, если во время процедуры у вас возникнут проблемы, такие как аллергическая реакция на любое из введенных лекарств.Если вы испытываете боль или беспокойство, вам также могут назначить лекарство через капельницу для седативного эффекта во время процедуры.
Инъекции в грушевидную мышцу производятся под рентгеноскопическим контролем . Флюороскоп — это рентгеновский аппарат, который позволяет врачу видеть рентгеновское изображение во время процедуры. Это позволяет врачу следить за тем, куда идет игла при ее введении. Это делает инъекцию намного безопаснее и точнее. Как только игла окажется в нужном месте, вводится небольшое количество радиографического красителя.Как только игла окажется в нужном месте, вводится небольшое количество радиографического красителя. Этот жидкий краситель отображается на рентгеновском снимке, и врач может посмотреть, куда он попадает. Лекарство, используемое для инъекции, попадет в то же место, поэтому врач хочет убедиться, что лекарство попадет в нужное место и принесет наибольшую пользу. После подтверждения правильного положения вводится лекарство и игла удаляется.
Затем вас переведут из процедурного кабинета в зону восстановления.Вы останетесь в зоне восстановления до тех пор, пока медсестра не убедится, что ваше состояние стабильно и у вас нет аллергической реакции на лекарства. Анестетик может вызвать временное онемение и слабость. Когда эти симптомы исчезнут, вы сможете уйти.
Осложнения
Что может пойти не так?
Есть несколько осложнений, которые могут возникнуть во время или после инъекции в грушевидную мышцу.Инъекционные процедуры безопасны и вряд ли приведут к осложнениям, но ни одна процедура не является на 100% надежной. В этом документе нет полного списка возможных осложнений, но в нем освещены некоторые из наиболее распространенных проблем. Осложнения случаются редко, но вы должны знать, на что обращать внимание, если они возникнут.
Аллергическая реакцияКак и при большинстве процедур, при которых вводятся лекарства, всегда существует риск аллергической реакции. Лекарства, которые обычно вводят, включают лидокаин, бупивикаин, рентгенографический краситель и кортизон.Аллергические реакции могут быть такими же простыми, как крапивница или сыпь. Они также могут быть опасными для жизни и ограничивать дыхание. Большинство аллергических реакций проявляются сразу же, когда вы находитесь в процедурной комнате, поэтому помощь может быть оказана незамедлительно. Большинство реакций излечиваются и не причиняют постоянного вреда. Вы должны сообщить своему врачу, если у вас есть аллергия на какие-либо из этих лекарств.
ИнфекцияВозможными осложнениями инъекций грушевидной мышцы являются несколько типов инфекций.Каждый раз, когда игла вводится через кожу, существует вероятность заражения. Перед выполнением любой инъекции кожа очищается дезинфицирующим средством, и врач, выполняющий инъекцию, использует так называемую стерильную технику . Это означает, что игла и область, в которую вводится игла, остаются нетронутыми чем-либо нестерильным. Поставщик также может использовать стерильные перчатки.
Инфекции могут возникать непосредственно под кожей, в мышцах или в глубоких тканях ягодиц.Вы должны следить за признаками усиления покраснения, отека, боли и жара. Почти все инфекции необходимо лечить антибиотиками. Если образуется абсцесс, может потребоваться хирургическая процедура для слива гноя из абсцесса. Для лечения инфекции также потребуются антибиотики.
Усиление болиНе все инъекции работают должным образом. Иногда инъекции вызывают еще большую боль. Это может быть связано с усилением спазма мышц вокруг инъекции.Усиление боли обычно носит временный характер и продолжается от нескольких часов до нескольких дней. Как только лекарство подействует, инъекция может сработать так, как ожидалось, и уменьшить вашу боль. Усиление боли, которая начинается через несколько дней после инъекции, может быть признаком инфекции. Если это произойдет, сообщите об этом своему врачу.
После ухода
Что происходит после процедуры?
Если все пойдет по плану, вы сможете вернуться домой вскоре после инъекции, вероятно, в течение часа.После большинства видов обезболивающих у вас, вероятно, не будет никаких ограничений в отношении активности или диеты после процедуры.
Если обезболивающая инъекция является диагностической, ваш врач будет интересоваться, насколько уменьшится боль, пока действует анестетик или обезболивающее. Вам могут дать дневник боли, чтобы записать, что вы чувствуете в течение следующих нескольких часов. Это важно для принятия решений, поэтому следите за своей болью.
Большинство врачей назначают повторный прием или телефонную консультацию в течение одной или двух недель после процедуры, чтобы узнать, как вы себя чувствуете и как процедура повлияла на ваши симптомы.
И помните, что инъекции обычно не помогают от боли; они являются лишь частью вашего общего плана лечения боли. Вам все равно нужно будет продолжить работу с другими рекомендациями вашей группы по обезболиванию.
Грушевидная мышца — обзор
Анатомия грушевидной мышцы и седалищного нерва
Грушевидная мышца имеет пирамидальную форму и берет начало от передней поверхности крестцовых позвонков S2 – S4, капсулы крестцово-подвздошного сустава и ягодичной кости. поверхность подвздошной кости у задней поверхности подвздошной ости. 8 Он проходит латерально через большое седалищное отверстие, становится сухожильным и входит в грушевидную ямку на медиальной стороне большого вертела бедренной кости (рис. 67.1). Вентральные ветви спинномозговых нервов S1 и S2 проходят в глубокую поверхность грушевидной мышцы, иннервируя ее. 9 Основная функция грушевидной мышцы — отведение и внешнее вращение бедренной кости. 10 Седалищный нерв, задний кожный нерв бедра, ягодичные нервы и ягодичные сосуды проходят ниже грушевидной мышцы.
При типичном диаметре 2 см седалищный нерв образован вентральными ветвями (L4 – S3) пояснично-крестцового сплетения и выходит из таза через большое седалищное отверстие. Поскольку это смешанный нерв, он содержит как двигательные волокна, которые снабжают заднюю часть бедра, бедра и колено, так и сенсорные волокна, которые снабжают всю поверхность ноги дистальнее колена, за исключением переднемедиального отдела голени и медиальной части стопа. 11 Седалищный нерв обычно проходит ниже грушевидной мышцы, а затем разделяется на большеберцовый нерв и малоберцовый нерв, что обычно происходит в верхнем углу подколенной ямки.
Анатомические варианты между седалищным нервом и грушевидной мышцей были описаны в литературе с уровнем распространенности от 6,4% до 16,9%. 12,13 Существует корреляция между анатомическими вариациями седалищного нерва и повышенной вариабельностью других морфометрических измерений нижних конечностей. 4 Клиническое значение вариантной анатомии остается спорным, поскольку не было различий в частоте аберрантной анатомии в серии хирургических случаев пациентов с PS и трупной диссекцией (16.2% против 16,9%), ставя под сомнение его важность в патогенезе PS. 13
Было описано шесть возможных анатомических вариантов седалищного нерва и грушевидной мышцы, которые были классифицированы системой классификации Бисона и Ансона (таблица 67.1). 14 Аномалии грушевидной мышцы и седалищного нерва могут вызвать истинный ишиас. Сдавливание обычно происходит между сухожильным отделом мышцы и костным тазом. Аномальное течение седалищного нерва или более мелкие отделы, которые не так прочны, как седалищный нерв большого калибра и хорошо защищенный седалищный нерв, более подвержены сжатию из-за мышечной гипертрофии. 15 Исследование 250 трупов выявило анатомические вариации во взаимоотношениях нерва и мышцы у 11,7% 16 населения. Доля людей с аномальной анатомией ранее описывалась как находящаяся в диапазоне от 8% 11 до 21%, 15 , что дополнительно демонстрирует, что значительное меньшинство населения демонстрирует этот анатомический фактор риска, который является возможной этиологией PS.


