упражнения и лечение в домашних условиях
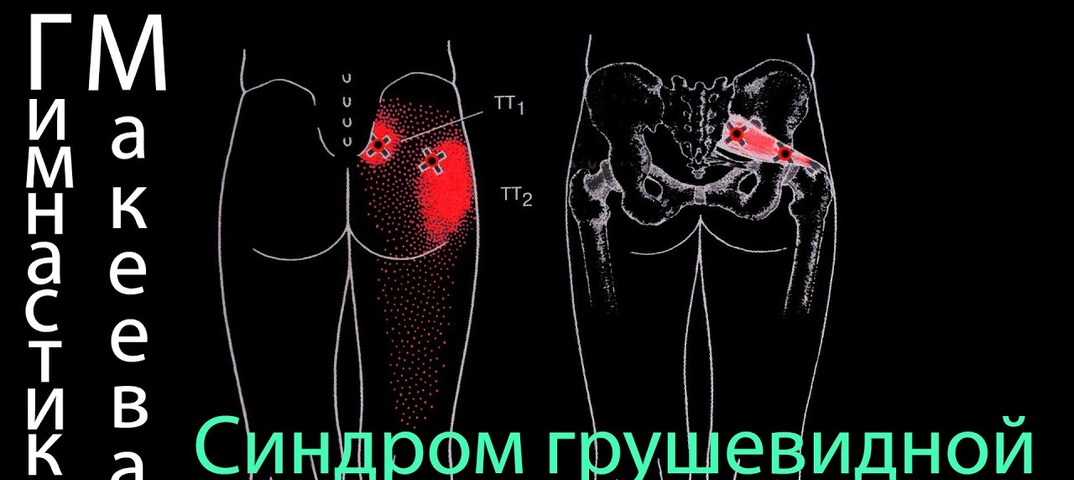
Синдром грушевидной мышцы – это совокупность довольно болезненных и назойливых ощущений, затрагивающих ягодичную область. Боль может транспортироваться также в зону паха, отдавать в бедро и даже в голень, но начинается синдром всегда именно с ягодиц.
Причины развития
Важно знать! Врачи в шоке: «Эффективное и доступное средство от боли в суставах существует…» Читать далее…
Синдром грушевидной мышцы и корешковый синдром могут быть спровоцированы целым рядом разнообразных факторов — первичных и вторичных. К первой категории относятся:
- физическое перенапряжение мускулатуры этого отдела;
- травмы, в том числе растяжения;
- сильное переохлаждение, особенно в течение продолжительного времени;
- долгое нахождение в некомфортной позе;
- инъекция, проведенная непрофессионально, с нарушением правил.
Вызвать развитие первичной формы синдрома грушевидной мышцы могут и другие воздействия, мы перечислили только наиболее распространенные.
При вторичной форме синдрома он появляется, как следствие других заболеваний, чаще всего – затронувших один из органов, расположенных в малом тазу, или крестец позвоночника. Наиболее вероятно развитие синдрома у больных с диагнозом «пояснично-крестцовый радикулит со смещением дисков». Синдром грушевидной мышцы наблюдается у 50% этой группы пациентов. Нередко он становится следствием защемления седалищного нерва.
Симптоматика синдрома
Основные симптомы синдрома грушевидной мышцы:
- боли в пораженной ягодице, носящие ноющий либо тянущий характер. Способны отдаваться в тазобедренное сочленение, в некоторых случаях затрагивается крестцово-подвздошное. Ощущения увеличиваются во время ходьбы или при долгом стоянии. В положении «полуприседа» интенсивность возрастает до почти нестерпимой;
- в сидячем состоянии болезненность остается ровной, спадает только при принятии больным лежачего положения;
- если большая ягодичная мышца расслаблена, грушевидная прощупывается без труда: она постоянно находится в напряженном состоянии;
- легкое постукивание по затронутой синдромом мышце «стреляет» болью в заднюю часть ноги.
 Боль может распространяться почти до голеностопа;
Боль может распространяться почти до голеностопа; - синдром грушевидной мышцы влечет напряжение других мышц, из которых состоит тазовое дно.
Последний симптом не обязателен, но встречается настолько часто, что упомянуть о нем стоит.
Ущемление седалищного нерва проявляет себя другими признаками:
- боль не особо сильная, тупая; ей сопутствуют другие неприятные ощущения вроде онемения мышц, жжения (как вариант – зябкости) в них;
- болезненные ощущения не носят непрерывный характер. Они появляются во время резкой смены погоды либо становятся следствием перенесенного стресса;
- ахиллов рефлекс становится менее выраженным. Он проверяется легким ударом медицинским молоточком по пяточному сухожилию. При защемлении седалищного нерва икроножная мышца сокращается слабо или вообще не реагирует на проверку.
Иногда, если ущемлены лишь волокна, из которых сформирован большеберцовый нерв, боль локализована в мускулатуре голени, сзади.
Если у пациента сдавлена ягодичная артерия, симптоматичная картина выглядит иначе: кожа на пораженной ноге заметно бледнеет, сосуды резко спазмируются, из-за чего развивается хромота. Продолжить движение можно только после расслабления конечности, для чего требуется присесть, а лучше – прилечь. У большинства больных такие приступы время от времени повторяются.
Диагностика
Синдром грушевидной мышцы, симптомы и лечение которой мы рассматриваем, имеет довольно яркие проявления. Неспециалист с легкостью может перепутать эти признаки с симптоматикой других заболеваний. Поэтому требуется консультация профессионала-медика. Для подтверждения диагноза используется пальпация – прощупывание болезненной области и связанных с ней зон.
Изучаются:
- внутренняя часть большого бедренного вертела;
- крестцово-подвздошное сочленение;
- крестцово-остистая связка;
- тазобедренный сустав;
- грушевидная мышца.

Одним из наиболее точных диагностических методов считается трансректальная пальпация: в напряженном состоянии проблемная мышца набирает упругость, которая при таком диагностировании не оставляет никаких сомнений.
Иногда пациенту предлагается метод исключения: в грушевидную мышцу вводится обезболивающий укол (препарат подбирается с учетом состояния здоровья и хронических патологий больного), по динамике обнаруженных сдвигов врач делает вывод о природе беспокоящих пациента ощущений.
«Врачи скрывают правду!»
Даже «запущенные» проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим…
>
Если синдром грушевидной мышцы обусловлен травматическими воздействиями, обследование на этом обычно прекращается, назначается курс лечения.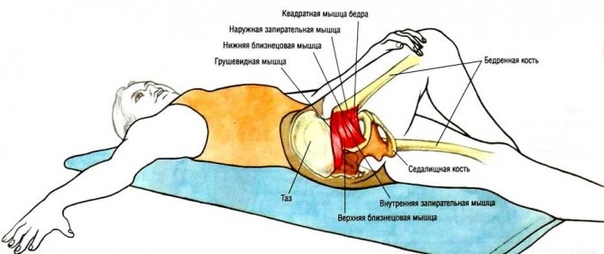 Однако если природа его развития неясна, потребуются дополнительные исследования. Пациенту может быть рекомендованы рентгенография, томография – компьютерная или магниторезонансная, биохимический анализ крови.
Однако если природа его развития неясна, потребуются дополнительные исследования. Пациенту может быть рекомендованы рентгенография, томография – компьютерная или магниторезонансная, биохимический анализ крови.
Терапевтические рекомендации
Если диагностирован синдром грушевидной мышцы, лечение зависит от того, чем он вызван. Сам по себе синдром самостоятельным заболеванием не является, поэтому медикаментозное воздействие – чисто симптоматическое, направленное на снятие болей, воспаления (если оно успело начаться), напряжения мышц. Для решения этой задачи назначаются медикаменты нескольких групп:
- для обезболивания и снятия воспаления: противовоспалительные медикаменты из нестероидного ряда. Они не только блокируют очаг, предотвращая распространение воспаления на смежные ткани, убирая его с уже пораженных, но и гасят боль. Нередко рекомендуется внутримышечное введение препаратов, поскольку при таком применении они воздействуют быстрее, проникают глубже в волокна.
 Популярны Диклофенак и его аналоги, Кеторолак, Мелоксикам. Если боли слишком сильны, противовоспалительные средства дополняются анальгетиками;
Популярны Диклофенак и его аналоги, Кеторолак, Мелоксикам. Если боли слишком сильны, противовоспалительные средства дополняются анальгетиками; - для снятия напряженности мышц — спазмолитики. Они устраняют спазм, если он уже наблюдается, предотвращают повторное спазмирование. По соотношению «цена – качество» предпочтение обычно отдается препаратам, в основе которых лежит дротаверин;
- если спазмолитики не дают нужного эффекта, больному может быть назначен курс миорелаксантов, которые насильственно, но быстро расслабляют мышечные спазмы. Из этого медикаментозного ряда самым распространенным считается Мидокалм.
Иногда, если пациент испытывает сильные боли, врачи проводят новокаиновую или лидокаиновую блокаду, обкалывая пораженную мышцу растворами препаратов.
Однако только медикаменты не способны победить синдром грушевидной мышцы.
Помимо устранения симптоматики синдрома, врач должен назначить курс, направленный на терапию вызвавшей его причины. Без этого шага лечение становится бессмысленным: синдром будет постоянно возвращаться, причем временные разрывы между рецидивами станут неуклонно сокращаться.
Лечебная физкультура
Основной прием, которым может быть побежден синдром грушевидной мышцы – упражнения, выполняемые регулярно. Гимнастика направлена на расслабление спазмированной мускулатуры, активизацию всех мышц вокруг грушевидной и связанных с ней. Обязательное условие: выполнять заданные движения строго в перечисленном порядке:
- больной ложится на спину, сгибает ноги в коленных суставах, сводит/разводит колени.
 При их соприкосновении требуется толкать одно колено другим энергично и активно, сменяя по очереди объект приложения усилий. Каждое давление должно длиться несколько секунд;
При их соприкосновении требуется толкать одно колено другим энергично и активно, сменяя по очереди объект приложения усилий. Каждое давление должно длиться несколько секунд; - больной ложится навзничь, плечи прижимает к полу. Одну ногу он выпрямляет, вторую сгибает в колене. Противоположной к согнутой ноге ладонью он прижимает колено к полу через вторую конечность. Удерживаться в таком положении нужно как можно дольше, минимум полминуты. Затем упражнение повторяется со второй ногой;
- для растяжки грушевидной мышцы пациент, лежа на спине, сгибает ноги в коленях и держит их на весу. Пострадавшая конечность закидывается на здоровую, как будто нужно лежа сесть в позу «лотос». Руками больной обхватывает бедро опорной ноги, тянет ее на себя. При этом упражнении грушевидная мышца растягивается, становится более эластичной, менее склонной к спазмам;
- пациент должен сесть, ступни расставить пошире, согнутые колени соединить. Одной рукой он опирается на кушетку, вторую протягивает вперед и начинает подниматься.
 Когда локоть выпрямлен полностью, помощник (в этом упражнении без него не обойтись) за свободную руку помогает больному выпрямить тело полностью. На этом этапе колени размыкаются;
Когда локоть выпрямлен полностью, помощник (в этом упражнении без него не обойтись) за свободную руку помогает больному выпрямить тело полностью. На этом этапе колени размыкаются; - следующее упражнение выполняется стоя. Для него нужно обзавестись эспандером либо очень плотной эластичной лентой. Один конец приспособления надежно крепится к любой жесткой опоре, второй накидывается на стопу с поврежденной стороны. Пациент становится к опоре боком и с усилием, преодолевая сопротивление эспандера, отводит ногу вбок на максимально доступное расстояние без сгибания колена. На место ногу надо возвращать медленно, сдерживая давление эспандера и получая противоположную нагрузку на нижнюю конечность.
Специалисты по лечебной физкультуре больным с синдромом грушевидной мышцы рекомендуют делать упражнения трижды в сутки. До выздоровления советуют отказаться от любых других тренировок или снизить их интенсивность.
Помогаем себе сами
Если у вас диагностирован синдром грушевидной мышцы, лечение в домашних условиях в сочетании с усилиями наблюдающего врача способно быстрее вернуть вам легкость в ходьбе и безболезненность существования. Все меры согласовываются с врачом.
Самомассаж
Он снимает с мышцы спазмированность, нормализует кровообращение, помогает мускулатуре быстрее вернуться к штатному функционированию, вполне доступен для самостоятельного исполнения.
Один сеанс занимает примерно треть часа. В целом курс должен включать в себя не меньше 12 процедур, через месяц его требуется повторить. Никаких приспособлений для самомассажа не требуется, разве что коврик, на котором нужно располагаться. Диван или кровать для проведения процедуры не подходят – нужна жесткая и твердая поверхность:
- требуется лечь больной ягодицей вверх, постараться расслабить мышцу и помассировать ее, используя большой палец руки. Сначала выполняется общее разминание, после разогрева тканей всей области особенно пристальное внимание уделяется уплотнениям и болезненным местам;
- для растяжения мышцы, которое делает доступной для массажа большую ее часть, нога должна быть подогнута.
 Но не чрезмерно, чтобы не возникло мускульное напряжение – при нем массаж может даже навредить;
Но не чрезмерно, чтобы не возникло мускульное напряжение – при нем массаж может даже навредить; - если вы не уверены в своих способностях, как массажиста, используйте мячик для тенниса. В этом случае положение меняется: больной бок оказывается внизу, под мышцу подкладывается спортивный снаряд, на котором и следует кататься, помогая руками и отталкиваясь ступнями;
- направление массажа – сверху вниз, вдоль мускульных волокон. Все движения делаются плавно, не торопясь, без избыточного давления.
Если у вас в разгаре воспалительный процесс, а массаж доставляет болезненные ощущения, можно ограничиться мягкими круговыми разминаниями на месте поражения. Желательно заниматься самомассажем каждые четыре часа.
Народная медицина
Методики альтернативной медицины в основном направлены на снятие болей и воспаления. Они требуют времени, но нередко усиливают эффект традиционного лечения. При синдроме грушевидной мышцы можно попробовать следующие рецепты для домашнего лечения:
Они требуют времени, но нередко усиливают эффект традиционного лечения. При синдроме грушевидной мышцы можно попробовать следующие рецепты для домашнего лечения:
- флакон обычного тройного одеколона (200 мл) смешивается с половиной стопки аптечной настойки боярышника, тем же объемом настойки валерианы, двойной дозой настойки красного перца, десятью таблетками анальгина. Настаивать нужно сутки. Трижды в день состав втирается в пораженную мышцу. Снимает спазм, останавливает воспаление, устраняет боль;
- в полулитре винного спирта настаиваются 50 граммов цветков конского каштана (сырье продается в аптеках). Компресс из пропитанной составом марли 10 дней подряд прикладывается на ночь;
- в равных количествах соединяются цветки календулы, чабреца и калины. Две ложки сбора заливаются кипятком; настаивать следует час, пить по трети стакана перед едой.
Все ваши домашние действия должны быть скорректированы доктором.
И если он не рекомендует пока использовать народные способы лечения, воздержитесь от них. Не используйте одну и ту же методику дольше месяца: организм привыкает к рецепту и перестает на него реагировать.
Чтобы не столкнуться с неприятными симптомами и необходимостью от них избавляться, достаточно разумной бытовой осторожности. Если у вас нет проблем с позвоночником, органами малого таза, синдром вам не грозит – при условии, что вы избегаете переохлаждений и непосильных нагрузок, не сохраняете часами одну и ту же позу. А для стопроцентной уверенности в своей безопасности не ленитесь при малейших намеках на радикулит обращаться в соответствующее медучреждение.
Синдром грушевидной мышцы теоретически не относится к опасным заболеваниям. Однако качество жизни он ухудшает заметно. Да и осложнениями без соответствующего лечения он вас может обеспечить. К ним смело можно отнести нарушения в функциональности мышц, деградацию суставов и связок, не получающих достаточной нагрузки или нагружаемых чрезмерно – вы инстинктивно пытаетесь избежать болезненности, переносите основной вес на здоровую ногу. Органы малого таза тоже начинают испытывать проблемы.
Органы малого таза тоже начинают испытывать проблемы.
Если своевременно не уточнить, какой причиной спровоцировано развитие синдрома грушевидной мышцы, вы можете пропустить возникновение более серьезной патологии.
Похожие статьи
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки — не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
загрузка…
Синдром грушевидной мышцы: развитие, симптомы, диагноз, лечение
Синдром грушевидной мышцы (СГМ) — причина острой боли в пояснично-крестцовой области, которая плохо купируется приемом медикаментов, снижает работоспособность больных и ухудшает их общее самочувствие.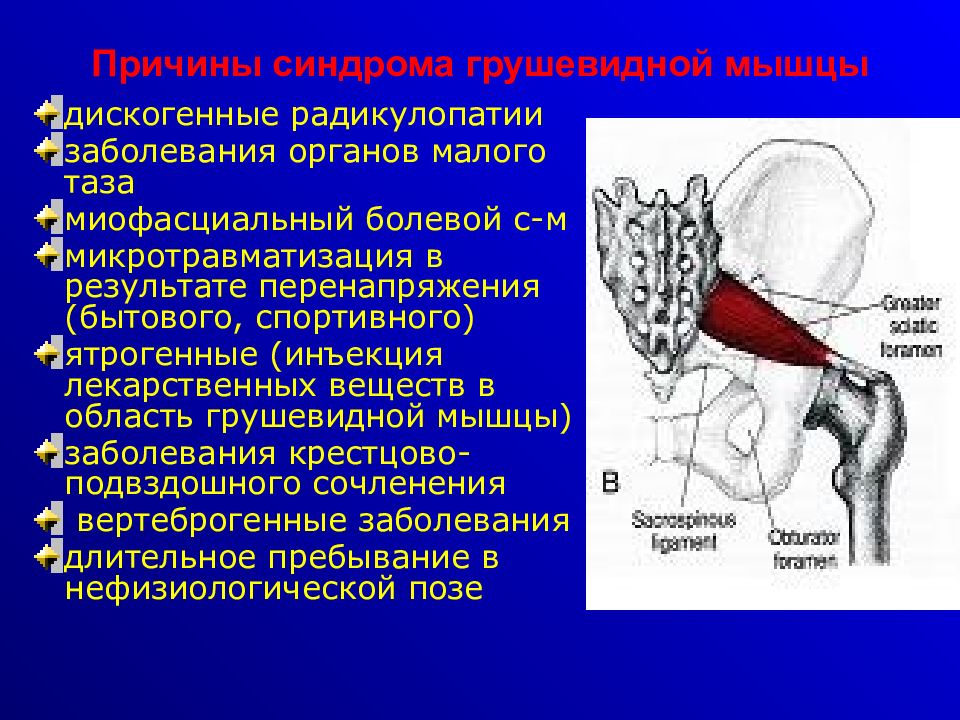 Это сложный комплекс симптомов, возникающий при спазмировании воспаленной мышцы и сдавливании седалищного нерва в подгрушевидной щели.
Это сложный комплекс симптомов, возникающий при спазмировании воспаленной мышцы и сдавливании седалищного нерва в подгрушевидной щели.
Впервые эту неврологическую патологию описал врач из Германии Фрейберг в начале 20 века. Он подробно изучил причины развития синдрома и предложил его лечить оперативным путем, пересекая мышечные волокна.
Ключевые проявления синдрома обусловлены сдавлением седалищного нерва и сопровождающего его сосудистого пучка. Основным клиническим признаком патологии является упорная боль в ягодице и крестце, иррадиирующая по ходу пораженного нерва в паховую область и нижнюю конечность. Сильная стреляющая боль в ногах и ноющая, тянущая болезненность в пояснице заставляют пациентов страдать и мучиться. Среди прочих симптомов патологии выделяют: расстройство чувствительности в виде онемения ног, покалывания и жжения в пятках, сильного натяжения в голени, чувства «ползания мурашек» по коже, а также периферический парез стопы.
Диагностика синдрома основывается на характерных клинических признаках, результатах специфических тестов и дополнительных инструментальных методик. Лечение СГМ комплексное, включающее медикаментозное воздействие, физиотерапевтические процедуры, мануальную терапию, кинезиотерапию. Блокада грушевидной мышцы новокаином значительно облегчает состояние больных. Оперативное вмешательство проводят в тех случаях, когда консервативное лечение оказывается неэффективным.
Лечение СГМ комплексное, включающее медикаментозное воздействие, физиотерапевтические процедуры, мануальную терапию, кинезиотерапию. Блокада грушевидной мышцы новокаином значительно облегчает состояние больных. Оперативное вмешательство проводят в тех случаях, когда консервативное лечение оказывается неэффективным.
Этиопатогенез
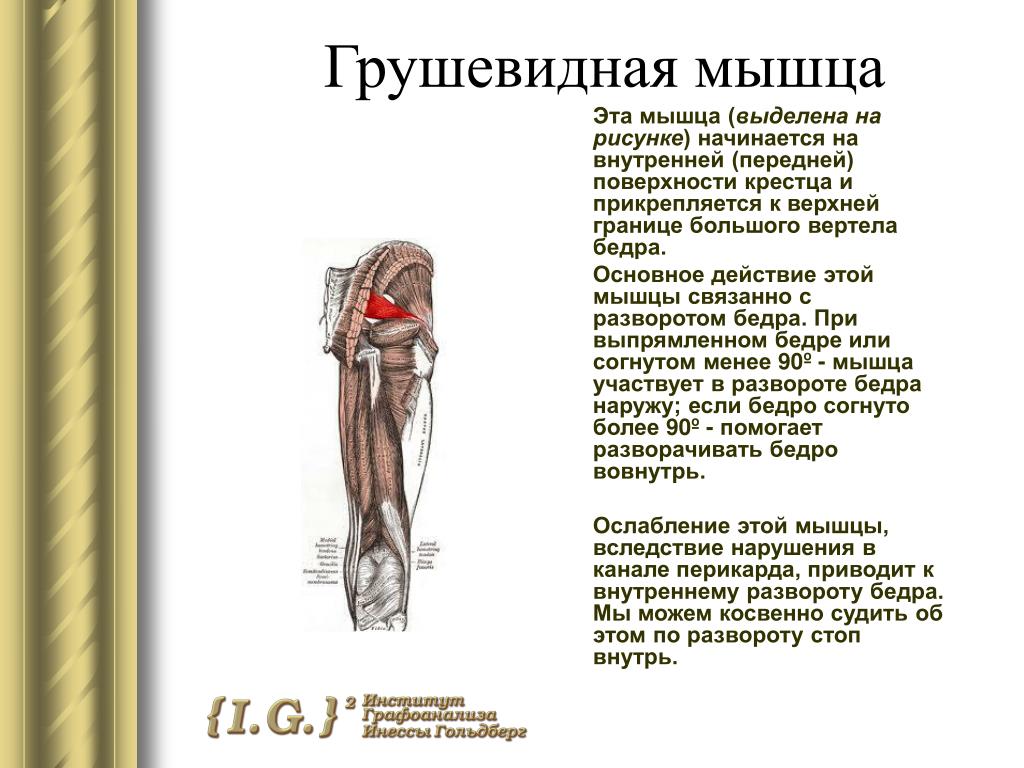
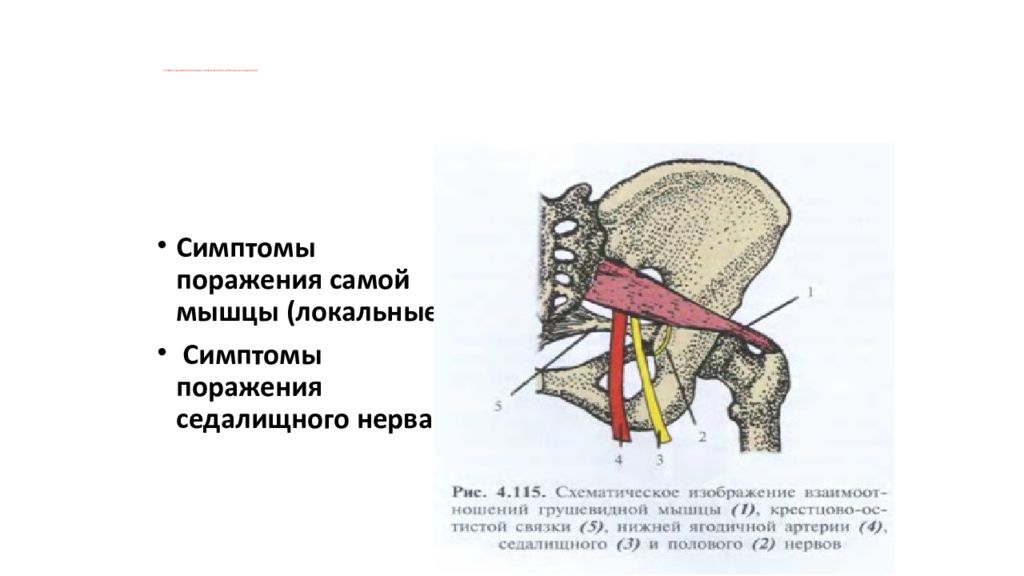
Грушевидная мышца начинается от крестца и прикрепляется к бедренной кости. На всем своем протяжении ее мышечные волокна образуют два щелевидных отверстия, через которые проходит крупный сосудисто-нервный пучок, содержащий седалищный нерв, его ветви и сопутствующие артерии. Эти важнейшие элементы нервной, мышечной и кровеносной систем отвечают за подвижность бедра и крестца.
При развитии воспалительного процесса в мышечной ткани или ее сухожилии возникает боль, которая также связана с раздражением седалищного нерва. При стойком мышечном сокращении утолщается ее брюшко, и сужается одна из подгрушевидных щелей. Возникает компрессия пролегающих в ней артерий и нервов, которые оказываются прижатыми к костям. Так появляются характерные симптомы болезни. Защемленный нерв постепенно воспаляется, и к люмбалгии присоединяются признаки ишиаса. Наличие плотных фасциальных футляров на крупных сосудисто-нервных стволах не защищается их от внешних компрессионных факторов. У больных ишиас сочетается с острым дискомфортом непосредственно в мышечной ткани.
Так появляются характерные симптомы болезни. Защемленный нерв постепенно воспаляется, и к люмбалгии присоединяются признаки ишиаса. Наличие плотных фасциальных футляров на крупных сосудисто-нервных стволах не защищается их от внешних компрессионных факторов. У больных ишиас сочетается с острым дискомфортом непосредственно в мышечной ткани.
В зависимости от особенностей развития и основных этиопатогенетических факторов СГМ бывает первичным и вторичным. При непосредственном поражении грушевидной мышцы возникает первичный тип синдрома, причиной которого становится воспаление, травматическое повреждение, тяжелая физическая нагрузка. Вторичный синдром – результат длительно существующей патологии в позвоночнике или органах малого таза.
Основные причины развития СГМ:
- Некомфортная поза – вынужденное, длительно сохраняющееся, нефизиологическое положение конечностей и таза.
- Травматическое повреждение спины или таза с образованием крупных гематом, сдавливающих внутренние структуры.
- Заболевания позвоночника — онкологические, дистрофические, дегенеративные.
- Сакроилеит любой этиологии.
- Чрезмерное перенапряжение мышцы при избыточных физических нагрузках во время силовых тренировок, тяжелой работы, длительного бега.
- Оссифицирующий миозит.
- Гинекологические или урологические болезни инфекционной этиологии, при которых грушевидная мышца рефлекторно спазмируется.
- Жировые отложения увеличивают нагрузку на спину, что приводит к снижению мышечного тонуса и постепенной потере гибкости позвоночного столба.
- При курении токсины всасываются в кровь и нарушают кровоснабжение мышечной ткани, что значительно увеличивает риск развития заболевания.
- Выполненный не по правилам внутримышечный укол.
- Длительная локальная или системная гипотермия.
- Поражение корешков спинного мозга в пояснично-крестцовом отделе.
- Вывих или подвывих тазобедренного сустава.
- Асимметричное положение костей таза при искривлении позвоночника, укорочении ноги, патологии тазобедренного сочленения.

- Ампутация бедра.
варианты расположения грушевидной мышцы и седалищного нерва, триггерные точки отраженной боли
В основе СГМ лежат следующие патологические процессы, происходящие в мышечной ткани: повреждение, воспаление, спазмирование, фиброз, увеличение объема.
Патогенетические звенья болезни:
- Патологическое напряжение мышцы,
- Появление множественных микротрещин на волокнах,
- Накопление в ткани промежуточных продуктов метаболизма,
- Выработка биологически активных веществ, которые инициируют и поддерживают воспалительные явления,
- Нарушение транскапиллярного обмена,
- Развитие асептического воспаления,
- Уплотнение мышечной ткани за счет разрастание соединительнотканных волокон,
- Спазмирование мышцы,
- Увеличение ее толщины и уменьшение длины,
- Частичное перекрытие подгрушевидной щели,
- Сдавливание седалищного нерва и сопровождающих его кровеносных сосудов,
- Повреждение оболочки нерва от длительной компрессии,
- Появление характерной симптоматики СГМ.

Клиническая картина
Симптоматика СГМ складывается из проявлений болевого синдрома, двигательных, сосудистых и вегетативных нарушений.
- Основным симптомом патологии является боль. Она отличается упорным, стойким характером и резистентностью к приему лекарственных препаратов. Пациенты жалуются на ноющую, тянущую, тягостную боль в пояснице, которая усиливается во время ходьбы, при длительном стоянии, поднятии ноги или приседании. Неприятные ощущения возникают слева или справа, а также могут иметь двусторонний характер. Они немного уменьшаются, когда больной разводит ноги в лежачем или сидячем положении, но не исчезают полностью. На интенсивность боли также влияют стрессовые факторы и изменение погоды. Движение боли – сверху вниз. Она захватывает поясницу, ягодицы, бедра, голень. Сначала возникает люмбалгия — боль в пояснице, а затем происходит ее трансформация в ишиалгию — боль в ноге на стороне поражения, вызванная воспалением Nervus ischiadicus.
 Пациенты ощущают простреливающую боль в бедре, которая распространяется к голени или стопе и сочетается с зябкостью и онемением. Разлитой характер боли обусловлен поражением ветвей седалищного нерва.
Пациенты ощущают простреливающую боль в бедре, которая распространяется к голени или стопе и сочетается с зябкостью и онемением. Разлитой характер боли обусловлен поражением ветвей седалищного нерва. - Двигательные нарушения проявляются парезами мышц нижней конечности. У больных снижается сила пораженных мышечных волокон. В ногах отмечается слабость, затрудняющая их подъем и не позволяющая перешагнуть ступеньку. Когда седалищный нерв сдавливается долго и полностью, формируется так называемая «болтающаяся» стопа.
- В зоне поражения возникают гипестезии — снижение восприятия боли и парестезии — неприятные жгучие и покалывающие чувства.
- Сосудистые расстройства связаны со сдавлением артерий и ухудшением кровоснабжения тканей. Это приводит к развитию гипоксии и гипотрофии с характерными отрицательными симптомами. Клинически недуг проявляется хромотой, парестезиями, побледнением и гипотермией стопы. При ходьбе у больных появляется боль в икроножной мышце, которая заставляет остановиться, чтобы отдохнуть.

- Дополнительная симптоматика патологии обусловлена спазмом мышечных волокон, расположенных в малом тазу. Она представлена атипичным функционированием уретрального и анального сфинктеров. У больных возникают трудности при мочеиспускании и дефекации, дискомфортные и болезненные ощущения во время сексуального контакта.
При появлении подобных симптомов следует обратиться к врачу, пройти полное диагностическое обследование и после постановки правильного диагноза начинать лечение под наблюдением специалиста. Когда больные не спешат в больницу, а пытаются справиться с болью анестетиками, возникает стойкое нарушение работы мышц ног. Возможно появление проблем с органами малого таза и развитие дистрофических изменений в суставах и связках.
Постоянная боль изматывает больных, лишает их возможности нормально жить и трудиться. СГМ нарушает сон, аппетит и настроение. Пациенты быстро утомляются и впадают в депрессию. При отсутствии лечения развиваются необратимые изменения в мышечной ткани — атрофия и стойкий парез, приводящие к инвалидности.
Диагностические мероприятия
Диагностика СГМ включает общий осмотр пациента, изучение симптоматики болезни, проведение специальных тестов и инструментального обследования.
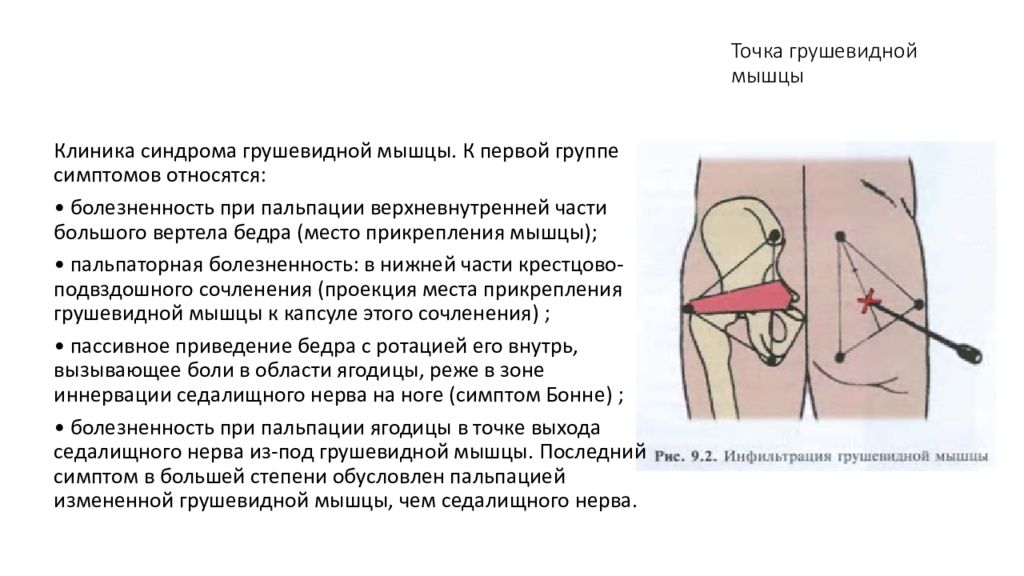
- Пальпация грушевидной мышцы и ее трансректальное исследование позволяют выявить спазм и болезненность.
- Постукивание по ягодице вызывает боль по ходу Nervus ischiadicus.
Симптом Фрайберга
Симптом Фрайберга – усиление болезненности при совершении вращательного движения согнутым бедром.
- Симптом Битти — возникновение боли в пояснице у пациента, который лежит на здоровом боку и поднимает противоположное колено. Это характерные признак болезни, указывающий на спазмированную мышцу.
- Тест Миркина — пациент наклоняется вперед с прямыми в коленях ногами, а врач нажимает на ягодицу.
- Новокаиновый тест – введение новокаина в толщу мышцы. Если наступает временное облегчение боли, значит она была спазмирована.
- Электромиографическое, томографическое, рентгенографическое и ультразвуковое исследования проводят для обнаружения онкопатологии, травмы, сколиоза, межпозвоночной грыжи и прочих патологий, которые стали причиной синдрома.
СГМ сложно диагностировать, поскольку его симптоматика очень похожа на проявления других заболеваний. В ходе диагностики больных направляют на консультацию к узкопрофильным специалистам в области вертебрологии, ортопедии, онкологии, урологии, гинекологии.
Лечебный процесс
Лечение синдрома комплексное, включающее фармакотерапию, физиопроцедуры, ЛФК и средства народной медицины. Если причиной синдрома стало имеющееся у пациента заболевание, его необходимо лечить в первую очередь или хотя бы корректировать его проявления. При первичной форме синдрома проводят чисто симптоматическое лечение, направленное на снятие болей и воспаления с пораженной мышцы.
Больным показан полный покой на несколько дней с отказом от спорта и какой-либо физической активности. Специалисты рекомендуют легкие пешие прогулки и отдых лежа на животе. Чтобы успокоить и расслабить напряженную мышцу, необходимо прекратить на время лечения все тренировки. Некоторым больным разрешено плавание, велосипедная езда, занятия на эллипсе. Эти виды спорта считаются наименее травмоопасными для грушевидной мышцы. На начальных стадиях заболевания отдых с изменением физической активности и ограничением нагрузок на позвоночник уменьшает выраженность симптоматики и возвращает больных к нормальной жизни.
Эти виды спорта считаются наименее травмоопасными для грушевидной мышцы. На начальных стадиях заболевания отдых с изменением физической активности и ограничением нагрузок на позвоночник уменьшает выраженность симптоматики и возвращает больных к нормальной жизни.
Лечение медикаментами
Существуют различные виды фармацевтических средств, которые помогают пациентам избавиться от боли в пояснице, онемения и жжения в нижней конечности и в целом улучшить общее самочувствие. Эти препараты оказывают положительное воздействие на метаболические процессы в нервной и мышечной ткани, устраняют неприятные симптомы, расслабляют напряженную мышцу.
Неврологи назначают больным:
- НПВС – «Вольтарен», «Мовалис», «Кетопрофен»,
- Спазмолитики – «Но-шпа», «Папаверин»,
- Миорелаксанты – «Мидокалм», «Сирдалуд»,
- Сосудистые препараты – «Трентал», «Кавинтон», «Актовегин»,
- Анальгетики – «Максиган», «Баралгин»,
- Антидепрессанты – «Прозак», «Флуоксетин», «Имипрамин»,
- Витамины группы В – «Мильгамма», «Нейромультивит»,
- Местные обезболивающие средства — мази и гели «Найз», «Нурофен», «Долобене».

блокада грушевидной мышцы
Новокаиновые и лидокаиновые блокады проводятся при стойком и выраженном болевом синдроме. Спазмированную мышцу обкалывают раствором анестетика. Глюкокортикостероиды также применяют для проведения блокад. «Дипроспан» и «Кеналог» быстро снимают боль и позволяют надолго забыть о ней.
В запущенных случаях, когда обезболивающие и противовоспалительные препараты не помогают больному, в грушевидную мышцу вводят ботокс. Развивается полный паралич мышечных волокон, и боль проходит. Эффективность препарата постепенно снижается, и через несколько месяцев мучительные проявления синдрома появятся вновь.
Физиотерапевтическое воздействие
Физиотерапия включает множество эффективных методик, устраняющих боль и снимающих воспаление. Они усиливают и закрепляют лечебное воздействие препаратов, позволяют избежать затяжного течения болезни и приема чрезмерно больших доз лекарств. К ним относятся:
- Ударно-волновое воздействие,
- Массаж,
- Вакуумная терапия,
- Мануальная терапия,
- Иглорефлексотерапия,
- Лазерная акупунктура,
- УВЧ,
- Парафиновые аппликации,
- Ультразвуковое воздействие,
- Электрофорез,
- Магнитотерапия.
Лечебная физкультура
ЛФК — упражнения, направленные на снятие напряжения с пораженной мышцы, высвобождение защемленного нерва и восстановление кровообращения в тазовой области. В комплексе с лекарствами и физиотерапевтическим воздействием лечебная физкультура дает наилучшие результаты, сокращая период лечения. Все упражнения должны выполняться регулярно. Это основное условия для достижения цели.
Кинезотерапия проводится с целью снятия мышечного спазма. Для этого растягивают проблемную мышцу, выполняя упражнения с эластичным бинтом, делая мини-приседы, «полумостик» и выпады ногами, разводя бедра с применением эластичного бинта.
Кинезотейпирование — лечебная методика, основанная на использовании фиксирующих лент, которые накладывают на пораженное место. Эта процедура расслабляет мышечные волокна, улучшает кровоснабжение пораженной зоны и устраняет болевой синдром. При этом полностью сохраняется подвижность больного.
Видео: упражнения при спазме грушевидной мыщцы
Альтернативное лечение
Лечение синдрома в домашних условиях многие пациенты дополняют народными средствами, которые порой дают хороший результат в борьбе с болью и воспалением. К средствам народной медицины, наиболее эффективным в отношении данной патологии, относятся растирки различного состава и отвары лекарственных трав для приема внутрь. Для наружного применения используют тройной одеколон, спиртовую настойку боярышника, валерианы, красного перца, конского каштана. Эти средства используют для растирания больной мышцы или компрессов. Отвар календулы, чабреца и калины принимают в течение дня перед каждым приемом пищи. Использование средств нетрадиционной терапии должно быть одобрено лечащим врачом.
Хирургическое лечение
Если причиной синдрома является опухоль, межпозвоночная грыжа, травма, показано хирургическое лечение, направленное на их устранение. Хирурги рассекают мышечные волокна и удаляют часть нервного ствола. Подобная операция показана при отсутствии эффекта от проводимой консервативной терапии, а также при наличии у больного грубого пареза стопы. Эффективность оперативного вмешательства составляет 80-85%. Возможно рецидивирование синдрома.
Хирурги рассекают мышечные волокна и удаляют часть нервного ствола. Подобная операция показана при отсутствии эффекта от проводимой консервативной терапии, а также при наличии у больного грубого пареза стопы. Эффективность оперативного вмешательства составляет 80-85%. Возможно рецидивирование синдрома.
Профилактика
Мероприятия, предупреждающие развитие СГМ:
- Частые и долгие прогулки на свежем воздухе,
- Регулярные занятия гимнастикой,
- Защита поясницы от переохлаждений и травм,
- Правильное питание,
- Периодическое посещение массажиста,
- Ведение здорового образа жизни без вредных привычек,
- Полноценный сон,
- Исключение физического перенапряжения.
При появлении боли в спине следует обратиться к неврологу, чтобы не усугубить течение заболевания. При отсутствии своевременного и корректного лечения возможно развитие опасных осложнений, например, стойкого пареза стопы.
СГМ — опасное заболевание, ухудшающее качество жизни больных и нередко приводящее к инвалидизации. Комплексная терапия синдрома, подобранная правильно и проведенная вовремя, делает его прогноз благоприятным.
Комплексная терапия синдрома, подобранная правильно и проведенная вовремя, делает его прогноз благоприятным.
Видео: врач о синдроме грушевидной мышцы
Видео: синдром грушевидной мышцы в программе “Жить здорово!”
симптомы и лечение, гимнастика, как лечить упражнениями в домашних условиях
Синдром грушевидной мышцы является одной из самых распространенных причин появления болевого синдрома в области поясницы. В 80% случаев диагностируется у пациентов, страдающих дорсопатией пояснично-крестцового отдела. На ранних стадиях диагностируется редко, что затрудняет оказание своевременной медикаментозной помощи. Для купирования острой боли требуется использование большого числа лекарственных средств.
Для купирования острой боли требуется использование большого числа лекарственных средств.
Общее описание заболевания
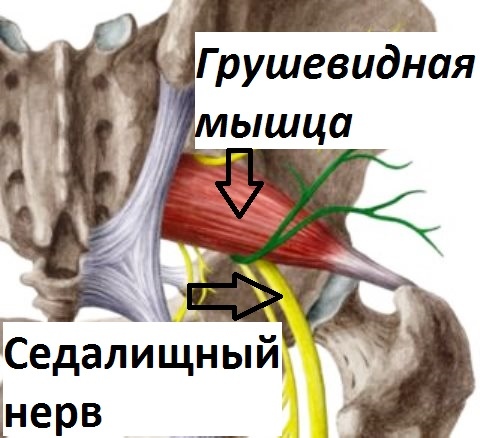
Синдром грушевидной мышцы представляет собой патологический процесс, который провоцируется защемлением ствола седалищного нерва и рядом расположенной сосудистой системы. Ведущим маркером заболевания является видоизменения мышечных волокон и их спазмирование.
Мышца с парным строением в ягодичной области прикреплена к крестцу и бедренной кости. Она способна укорачиваться и напрягаться. Проходит она и над седалищным нервом. Основной ее задачей является удержание колена и стопы развернутыми вперед при ходьбе. Болезненное сокращение провоцирует утолщение, уменьшающее отверстие и прижимающее сосуды и нервы к костям, что и вызывают неприятную ноющую боль.
Спазм грушевидной мышцы приводит к сдавливанию седалищного нерва и соответствующим последствиям
Основные причины
Синдром грушевидной мышцы не проходит сам по себе и требует консультации невролога.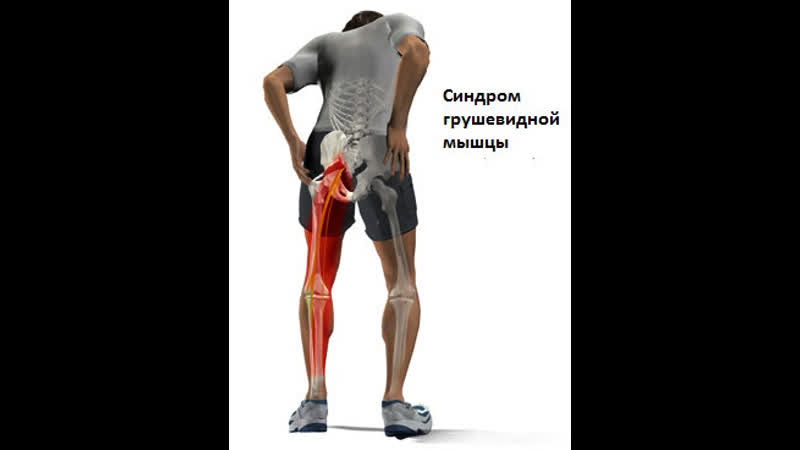 Спровоцировать появление моли могут самые разные факторы. При первичном развитии основными причинами выделяют:
Спровоцировать появление моли могут самые разные факторы. При первичном развитии основными причинами выделяют:
- Переохлаждение.
- Воспалительный процесс.
- Неправильно выполненная инъекция.
- Сильное напряжение или растяжение при травме или резком движении.
- Интенсивная нагрузка на мышечный аппарат при выполнении силовых упражнений.
- Длительное пребывание в неестественной позе.
Спровоцировать проявление боли могут и различные заболевания. В этом случае синдром будет отнесен к категории вторичный. Основными причинами выделяют:
- Остеохондроз или радикулит.
- Травмы, полученные в области таза, провоцирующие растяжение, образование гематомы или нарушение питания мышечной ткани.
- Развитие онкологической опухоли.
- Воспалительный процесс во внутренних органах.
- Сужение отверстия в позвоночнике.
- Синдром скрученного таза разного генеза.
Если в анамнезе были уколы, после которых образовывались шишки или присутствовали другие негативные последствия, об этом стоит сообщить докторе на первом приеме.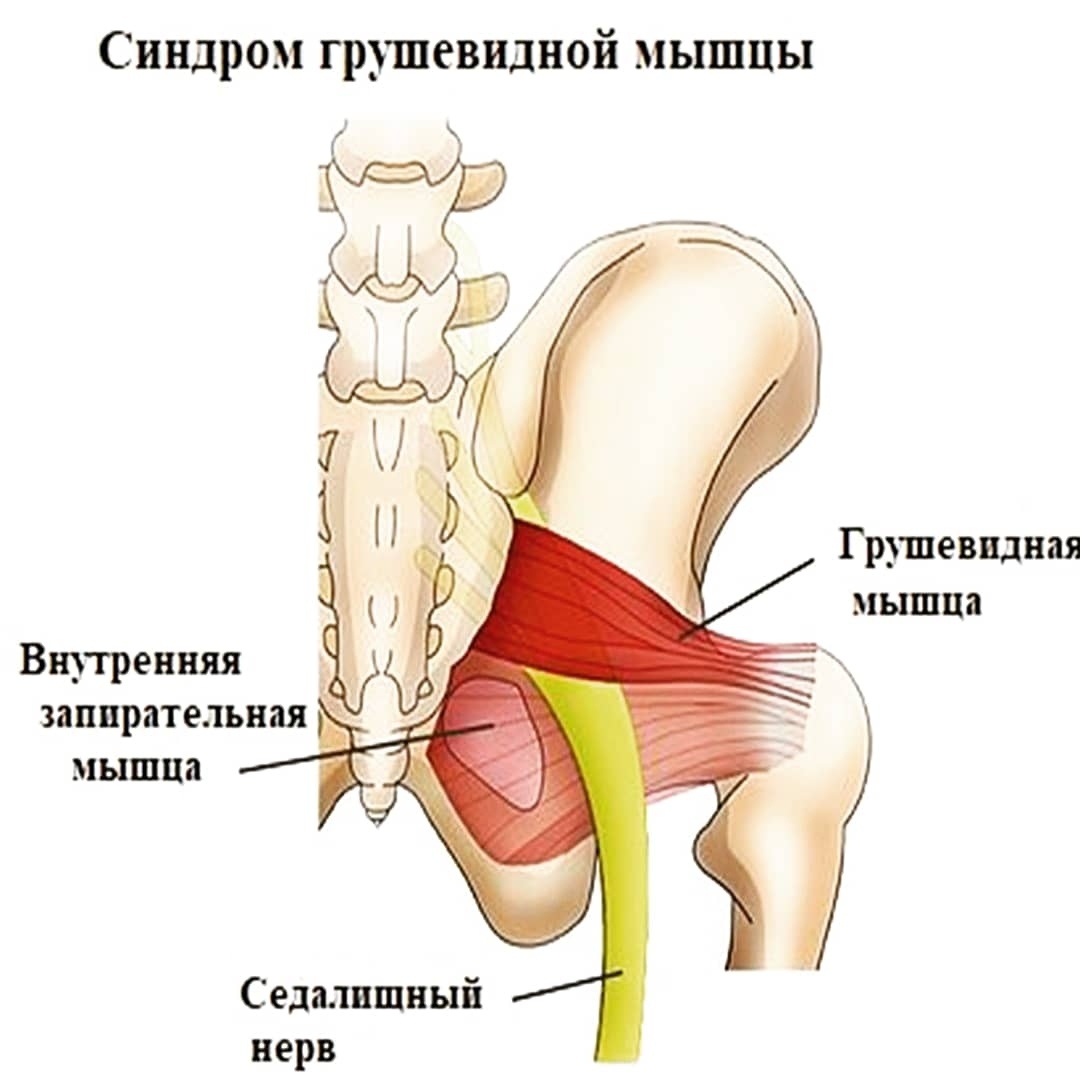 Неправильно сделанная инъекция или переохлаждение поясницы является одной из самых распространенных причин развития синдрома.
Неправильно сделанная инъекция или переохлаждение поясницы является одной из самых распространенных причин развития синдрома.
Острая боль и покраснение участка является основным признаком нарушения
Симптоматика
Симптомы достаточно характерные для этого вида патологии. Практически все пациенты жалуются на прострелы в области поясницы, тупую боль в задней части бедра, ощущение жжения, онемения, «мурашек» по коже. Все проявления заболевания делят на три группы:
- Локальные. Они связаны непосредственно с самим спазмом грушевидной мышцы. Оценка их врачом, позволяет правильно диагностировать патологию, отличить ее от вертеброгенного болевого синдрома.
- Нейропатические. Они связаны с компрессией седалищного нерва, поэтому пациенты отмечают двигательные нарушения в нижних конечностях, а также потерю чувствительности на стороне спазма.
- Сосудистые. Тут сдавлена ягодичная артерия или другие кровеносные сосуды, которые проходят под грушевидной мышцей.

Лечить синдром нужно начинать как можно раньше, так как спазмированная мышца дает очень острые тянущие боли. Усиливаются неприятные ощущения при попытке положить ногу на ногу, присесть, после длительной ходьбы. Полностью избавится от чувства дискомфорта, не удается даже в состоянии покоя.
Кроме перечисленных симптомов, у пациентов часто наблюдается специфическая хромота, может появляться дисфункция сфинктеров уретры и прямой кишки. Это напрямую связано с вторичным спазмом мышц тазового дна.
Диагностика
Постановка диагноза осуществляется врачом только после того как он полностью осмотрел пациента, опросил его, изучил анамнез. Для подтверждения наличия синдрома требуется проведения следующих видов исследований:
- Пальпация грушевидной мышцы под ягодицами. В некоторых случаях проводится трансректальное обследование, для определения точного ее состояния.
- Прощупывание зоны, где мышца крепится к крестцово-подвздошному сочленению, при наличии спазма, пациент жалуется на болезненность.

- Поколачивание ягодиц, для выявления боли по ходу седалищного нерва.
- Больному потребуется лечь на здоровый бок и приподнять колено. Если это доставляет неприятные ощущения, это говорит о наличии спазма.
- Пациенту требуется наклониться вперед, стараясь не сгибать колени, после чего врач надавливает на ягодице в зоне входа седалищного нерва из подгрушевидного отверстия и оценивает полученный результат.
Еще одним диагностическим мероприятием считаются новокаиновые блокады, если при введении в толщу мышцы, это приносит облегчение, значит, она была спазмирована. Кроме этого, применяются такие диагностические процедуры, как рентген, МРТ, ЭМГ для постановки диагноза. Снимки и результаты также учитываются при постановке диагноза.
Читайте также:
Способы лечения
Лечение синдрома грушевидной мышцы должно быть комплексным и включать в себя прием медикаментов, физиопроцедуры и лечебную гимнастику. Выбранная тактика терапии во многом зависит от причины, которая спровоцировала неприятные болевые ощущения. Вылечить синдром одними препаратами нельзя, но именно они позволяют избавиться от неприятных ощущений.
Вылечить синдром одними препаратами нельзя, но именно они позволяют избавиться от неприятных ощущений.
Миорелаксанты эффективно устраняют мышечные зажимы
Прием медикаментов
Выбираются группы препаратов в зависимости от выраженности симптоматики. Основные лекарственные средства, которые используются при синдроме грушевидной мышцы:
- Обезболивающие средства нестероидного ряда («Диклофенак», «Мелоксикам», «Кеторолак»). Они устраняют неприятные болевые ощущения и помогают купировать воспалительный процесс. Действие направлено на блокировки очага и препятствия распространения поражения на соседние ткани.
- Миорелаксанты («Баклофен», «Алфлутоп», «Сирдалуд»). Они направлены на устранение защемления нервных окончаний, и снятие отечности, подавления воспаления.
- Хондропротекторы («Терафлекс», «Дона», «Артра»). Они предотвращают необратимые последствия в суставах, способствуют регенерации хрящевой ткани, незаменимы при лечении, если воспалительный процесс переместился и на соседние ткани.

- Восстановление нарушенной гемодинамики («Истенон», «Трентал», Кавинтон»). Нормализуют кровообращение, устраняют застойные явления.
- Компрессы с димексидом, анестетиком и кортикостероидным препаратом. Накладывается на полчаса в область защемленного нерва.
Для местного воздействия применяются такие мази, как «Випротокс», «Финалгон», «Нуфлурил», «Меновазин» и другие. Они действуют локально, что является большим преимуществом. Активное вещество минимально впитывается в кровоток.
Физиопроцедуры
Лечение синдрома грушевидной мышцы всегда сопровождается посещением физиокабинета. Подбирается подходящая методика индивидуально, в зависимости от индивидуальных особенностей организма.
Хорошо себя зарекомендовали следующие способы воздействия на пораженную область:
- Прогревание УВЧ. Процедура основана на использовании электромагнитных полей, которые, благодаря теплу, проникают в глубокие слои мягких тканей и способствуют устранению воспалительного процесса, снятию отечности, усиливают действие препаратов.

- Парафиновые процедуры. Еще один вид теплового воздействия, при котором используются специальные полоски нагретого парафина. Они благотворно влияют на спазмированные мышцы, эффективно расслабляют их, устраняют неприятный болевой синдром.
- Ультразвук. Определенные колебания волн проникают в глубину мягкой ткани и эффективно воздействуют на пораженный участок. Методика проста и безболезненна, но имеет ряд противопоказаний.
- Электрофорез. Под действием электрического тока в мягкие ткани проводится лекарственный препарат. Используется преимущественно с новокаином, для устранения острого болевого синдрома.
- Мануальная терапия. В процессе используются разные методы релаксации мышц, порой болезненные для пациента. Но благодаря профессиональному подходу, эффективно устраняется неприятная симптоматика, улучшается кровообращение в проблемной области, устраняется спазм.
- Рефлексотерапия. Воздействие на определенные точки акупунктуры позволяют запустить регенерационные процессы, расслабить зажимы в мышечной ткани, устранить отечность, облегчить боль.
 Проводится исключительно опытным квалифицированным специалистом в условиях клиники.
Проводится исключительно опытным квалифицированным специалистом в условиях клиники.
Правильно подобранные физиопроцедуры усилят полученный эффект от приема препаратов, позволят быстрее восстановиться. Важна регулярность, поэтому пациенту следует посетить все сеансы назначенного курса, для хорошего результата.
Лечебная физкультура
ЛФК направлена на мягкое вытяжение спазмированной мышечной ткани, способствует ее расслаблению. Постоянные занятия нормализуют кровоток в районе защемления, улучшают функционирование крестцово-подвздошного сустава и органов таза в целом. Гимнастика носит вспомогательный характер, но на ней всегда делается основной акцент, так как без регулярных тренировок добиться стойкой ремиссии просто не получится. В комплекс можно включить следующие упражнения при синдроме грушевидной мышцы:
- Пациент располагается на ровной поверхности, сгибает ноги в коленях. Постепенно сводит и разводит колени, при соприкосновении толкает одну ногу, затем другую с определенными усилиями.

- Лечь навзничь, плечи максимально прижать к полу. Одна нога полностью выпрямлена, другая согнута в колене. Противоположной рукой, относительно согнутой нижней конечности, прижимается колено к полу. Удерживать ее в таком положении следует максимально долго, после чего тоже самое повторить со второй ногой.
- Лечь на спину, согнуть ноги в коленях и поднять их над уровнем пола. Удерживать их нужно несколько секунд. Пострадавшая конечность закидывается на бедро здоровой, если бы пациент пытался сесть в позу лотоса.
- Сесть прямо, ступни расставить широко, согнуть колени и соединить их. Одной рукой надо опереться на кушетку, другой стараться подняться. Надо постепенно, при помощи помощника выпрямиться. В процессе подъема колени размыкаются.
- Для выполнения этого упражнения потребуется плотная эластичная лента или эспандер. Один конец фиксируется к жесткой опоре, второй накидывается на стопу (нога со стороны повреждения). К опоре надо встать боком и с усилием, преодолевая сопротивление, следует максимально отводить конечность вбок.
 Вращение медленное, постепенное, с контролем нагрузки.
Вращение медленное, постепенное, с контролем нагрузки.
Выполнять упражнения можно в домашних условиях, медленно и внимательно, делая акцент на внутренних ощущениях. Иногда специалисты рекомендуют брать за основу уже готовые комплексы, например, Бубновского, разработанные врачами. Но и в этом случае обязательно нужно соблюдать технику безопасности.
Возможные осложнения
Обращаться за получением квалифицированной медицинской помощи следует при первых признаках боли, не имеет значение справа или слева они появились. Устранять неприятные ощущения препаратами и надеяться, что они сами пройдут – очень опасно. Поздно начатая терапия или ее отсутствие грозит следующими осложнениями:
- Утеря нормального функционирования мышц ног, что сказывается и на способности нормально ходить.
- Проблемы с работой органов малого таза (эректильная дисфункция, энурез).
- Дистрофические процессы в суставах и связках.
- Стойкий парез стопы.
При условии соблюдения комплексной терапии прогноз благоприятный, эффективность хирургического вмешательства достигает 85%.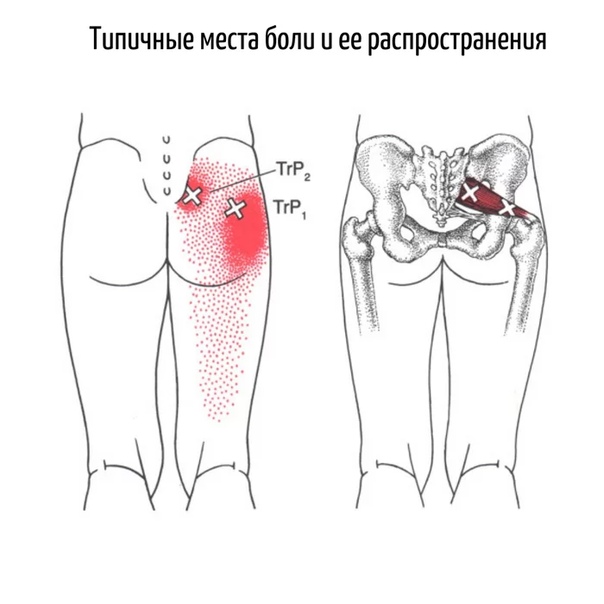 Без корректного лечения в течение года нередко возникают рецидивы.
Без корректного лечения в течение года нередко возникают рецидивы.
Синдром грушевидной мышцы встречается достаточно часто, но игнорировать появление острого болевого синдрома не стоит. Прием обезболивающих средств не является решением проблемы, так как только ухудшит общее состояние. Терапия должна быть комплексной и включать в себя занятия ЛФК, физиопроцедуры. В этом случае удастся добиться стойкой ремиссии.
Синдром грушевидной мышцы: симптомы, лечение
Периферических синдромокомплексов в неврологии очень много. Любое страдание нерва, зажимаемого другими анатомическими образованиями, способно приводить к своим, отдельным проявлениям. И практически все такие проявления выделяют в отдельные синдромы.
Локальная боль и проявления поражения седалищного нерва в связи с компрессией нерва и проходящей около него нижней ягодичной артерии, в области перехода из малого таза через узкий промежуток между связкой и находящейся в состоянии стойкого рефлекторного спазма грушевидной мышцей, возникают чаще всего у больных с вертеброгенной люмбоишиалгией.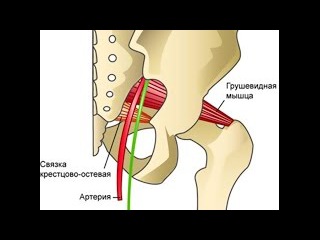
Симптомы
Диагностическими критериями синдрома является сочетание нескольких симптомов. Одним из них является болезненность или выраженный дискомфорт при ощупывании точек прикрепления грушевидной мышцы в районе вертела бедра и в нижней части крестцово-подвздошного соединения. Появление болевых ощущений в ягодичной зоне и по ходу пути седалищного нерва при пассивном приведении бедра совместно с поворотом его внутрь (данные действия активно вызывают напряжение грушевидной мышцы и способствуют компрессии нерва). Также может использоваться диагностическая блокада грушевидной мышцы новокаином, если боль значимо уменьшается или уходит совсем, то больше данных именно за синдром грушевидной мышцы.
Патогенетически опасно данное состояние тем моментом, что сдавление нижней ягодичной артерии и мелких сосудов, питающих седалищный нерв может приводить к спазму сосудов ног. Спазм же сосудов ног приводит к состоянию так называемой «подгрушевидной» перемежающейся хромоты, которую в 1985 году описал Я. Ю. Попелянский.
Ю. Попелянский.
По форме развития синдромокомплекса выделяют спастическую (функциональную или физиологическую) и дистрофическую стадию. Во время спастической стадии происходит болезненный спазм мышц, который иногда самопроизвольно уходит, имеется болезненность в указанных выше областях, однако реакция окружающих тканей отсутствует. В дистрофической стадии прибавляются дистрофические изменения в грушевидной мышце, она значимо теряет в объеме, позже дистрофия может распространиться и на подкожно-жировую клетчатку. Во время данной стадии синдром может иметь неполную симптоматическую картину, но при этом можно уверенно говорить о затяжном течении процесса.
Лечение
Лечение заболевания проводится под контролем невролога. Как правило, назначаются миорелаксирующие препараты в достаточных дозах на длительный прием, курсовая противовоспалительная терапия, иногда для снятия отека используют мочегонные средства (коротким курсом, только в утренние часы). Могут использоваться вазоактивные средства, например, трентал.
Также активно следует использовать возможности физиотерапевтических воздействий (при отсутствии противопоказаний). Среди физиолечения в начальные этапы заболевания может помочь электрофорез с новокаином, после присоединяют магнитотерапию, ДДТ и т.п. Необходимо регулярно заниматься ЛФК по расслабляющей методике, лучше – вместе с инструктором по ЛФК. Массаж данной зоны достаточно труден (глубина залегания мышечного массива), используется активно при хроническом процессе, а также как профилактика рецидива при купировании основных проявлений. Дополнительными методами лечения является назначение нейропротективных средств (витамины группы В), иглорефлексотерапия, мануальная терапия.
Всем больным на время лечения следует избегать активных физических нагрузок, переохлаждений. Рекомендовано ношение удобной обуви на низком каблуке или без него, гигиена труда (ограничение длительных однообразных положений сидя или стоя).
Синдром грушевидной мышцы: диагностика, симптомы и лечение
Причины заболевания
Синдром грушевидной мышцы – это патологическое состояние, при котором сдавливается седалищный нерв. В результате этого и возникает болезненность. Чаще всего подобное выражение боли возникает после длительных физических нагрузок, в результате напряжения на ноги или при частой ходьбе.
В то же время существует две категории причин, способных спровоцировать синдром грушевидной мышцы – первичные и вторичные. К разряду первичной этиологии относятся такие факторы:
- неумеренная нагрузка на ягодицы;
- частые случаи переохлаждения;
- длительное мышечное напряжение;
- продолжительное пребывание в неудобном положении;
- травмы поясничного и крестцового отдела позвоночника.
Как вторичная аномалия, синдром грушевидной мышцы развивается на фоне инфекционных или воспалительных заболеваний. Частыми провоцирующими факторами в этом случае могут являться такие болезни, как поясничная дорсопатия, миозит, новообразования в области позвоночного столба, стеноз, остеохондроз, сакроилеит.
В зависимости от причинных факторов различается три формы заболевания:
- сосудистая, вызванная компрессией кровеносных сосудов вследствие некоторых из этиологических факторов;
- локальная, наступающая вследствие спазмов грушевидной мышцы;
- нейропатическая, являющаяся следствием защемления нервов.
/91-1.jpg)
Симптомы синдром грушевидной мышцы
Болезненность в области ягодицы – самый характерный признак этого недуга. Боль локализуется не только в области самой ягодицы, но и отдает в область паха, малого таза. Характер боли ноющий и продолжительный. Ощущение боли постоянно усиливается. Ее интенсивность повышается в сидячем положении, при попытках закинуть ногу за ногу.
На синдром грушевидной мышцы также указывают другие признаки:
- в ногах возникает чувство онемения;
- в области ягодицы – легкие покалывания;
- иногда может появляться хромота;
- возникает бледность кожи в области ягодицы;
- при сдавливании боль отдается в голени;
- сама ягодица обычно расслаблена, в то время как грушевидная мышца сильно напряжена.
Методы диагностики
Во время клинического осмотра диагностируется характер и локализация боли, дополнительные симптомы. При подозрении на синдром грушевидной мышцы проводятся тесты Миркина, Пейса, Гроссмана, Бонне-Бобровниковой и другие.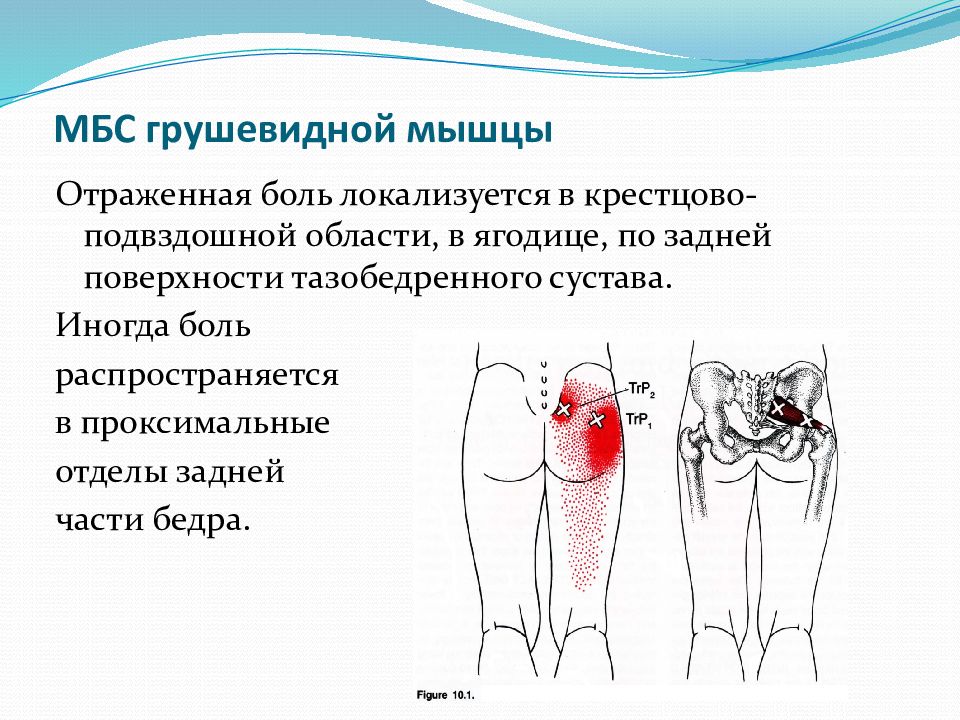 Они помогают определить боль и ее характер при определенных движениях.
Они помогают определить боль и ее характер при определенных движениях.
Одновременно с тем назначается аппаратно-инструментальная диагностика, в комплекс которой входят:
- Рентгенография;
- Компьютерная томография;
- Магнитно-резонансная томография;
- Электромиография.
Как лечить болезнь
Главной задачей на первом этапе терапевтического курса является устранение воспаления и болей. С этой целью назначают комплекс медикаментов:
- анельгетики;
- спазмолитики;
- нестероидные противовоспалительные;
- миорелаксанты.
Одновременно с тем показан курс физиопроцедур, массаж, лазерная акупунктура, рефлексотерапия, вакуумная акупунктура, мануальная терапия и ряд других.
Для снятия спазма в грушевидной мышце проводится комплекс ЛФК.
Весь курс лечения протекает под контролем лечащего врача.
В клинике «Мастерская здоровья» разработаны результативные комплексные программы лечения синдрома грушевидной мышцы, включающие не только перечисленные методы и средства, но и некоторые современные методики.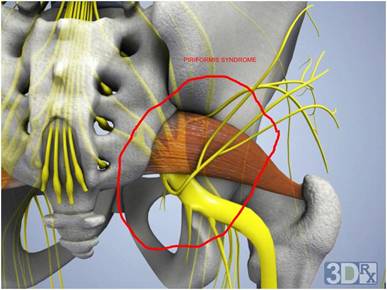
Красота естественно осанки может оказаться беспощадно испорченной из-за все чаще встречающейся патологии – искривления позвоночника. Такая аномалия встречается у людей разного возраста, и при несвоевременном диагностировании ее лечение может оказаться бесполезным.
Синдром грушевидной мышцы — симптомы болезни, профилактика и лечение Синдрома грушевидной мышцы, причины заболевания и его диагностика на EUROLAB
Синдром грушевидной мышцы — это болевой синдром, который локализуется в ягодичной области с возможной отдачей (иррадиацией) в верхнюю часть бедра, голени и паховую область.
Седалищный нерв сдавливается воспаленной грушевидной мышцей либо ее сухожилием (ишиалгия, ишиас). Грушевидная мышца находится под ягодичной мышцей. Между грушевидной мышцей и крестцово-остистой связкой проходит седалищный нерв и нижняя ягодичная артерия.
При длительном тоническом напряжении данной мышцы возникает компрессия (сдавливание) данного нервно-сосудистого образования. Это влечет за собой выраженный болевой синдром и сосудистые нарушения в пораженной нижней конечности. Но данное заболевание встречается редко.
Это влечет за собой выраженный болевой синдром и сосудистые нарушения в пораженной нижней конечности. Но данное заболевание встречается редко.
Проявлениями синдрома грушевидной мышцы могут быть следующие симптомы:
• Боль в ягодичной области, жгучего или ноющего характера, отдающая по задней поверхности бедра и голени.
• Слабость в стопе или голени (пациент не может согнуть ногу).
• Чувство онемения по наружному краю голени и стопы.
• Изменение цвета кожных покровов (бледность или «синюшность»).
• Сухость кожных покровов пациента.
• Возможно чувство зябкости в пораженной конечности.
• Судороги в пораженной конечности, вплоть до перемежающейся хромоты.
• Приведение бедра (сведение ног вместе) приводит к болевому синдрому.
Это заболевание носит доброкачественный характер и достаточно успешно лечится. Оно возникает, в основном, при длительной физической нагрузке на фоне дегенеративного (остеохондроз) поражения позвоночника. Поэтому Ваше внимание должно быть направлено на то, чтобы этот процесс не прогрессировал и лечение начиналось как можно раньше.
Вас что-то беспокоит? Вы хотите узнать более детальную информацию о Синдрома грушевидной мышцы, ее причинах, симптомах, методах лечения и профилактики, ходе течения болезни и соблюдении диеты после нее? Или же Вам необходим осмотр? Вы можете записаться на прием к доктору – клиника Eurolab всегда к Вашим услугам! Лучшие врачи осмотрят Вас, изучат внешние признаки и помогут определить болезнь по симптомам, проконсультируют Вас и окажут необходимую помощь и поставят диагноз. Вы также можете вызвать врача на дом. Клиника Eurolab открыта для Вас круглосуточно.
Как обратиться в клинику:
Телефон нашей клиники в Киеве: (+38 044) 206-20-00 (многоканальный). Секретарь клиники подберет Вам удобный день и час визита к врачу. Наши координаты и схема проезда указаны здесь. Посмотрите детальнее о всех услугах клиники на ее персональной странице.
Если Вами ранее были выполнены какие-либо исследования, обязательно возьмите их результаты на консультацию к врачу. Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
Если исследования выполнены не были, мы сделаем все необходимое в нашей клинике или у наших коллег в других клиниках.
У Вас ? Необходимо очень тщательно подходить к состоянию Вашего здоровья в целом. Люди уделяют недостаточно внимания симптомам заболеваний и не осознают, что эти болезни могут быть жизненно опасными. Есть много болезней, которые по началу никак не проявляют себя в нашем организме, но в итоге оказывается, что, к сожалению, их уже лечить слишком поздно. Каждое заболевание имеет свои определенные признаки, характерные внешние проявления – так называемые симптомы болезни. Определение симптомов – первый шаг в диагностике заболеваний в целом. Для этого просто необходимо по несколько раз в год проходить обследование у врача, чтобы не только предотвратить страшную болезнь, но и поддерживать здоровый дух в теле и организме в целом.
Если Вы хотите задать вопрос врачу – воспользуйтесь разделом онлайн консультации, возможно Вы найдете там ответы на свои вопросы и прочитаете советы по уходу за собой.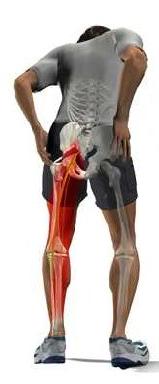 Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Если Вас интересуют отзывы о клиниках и врачах – попробуйте найти нужную Вам информацию в разделе Вся медицина. Также зарегистрируйтесь на медицинском портале Eurolab, чтобы быть постоянно в курсе последних новостей и обновлений информации на сайте, которые будут автоматически высылаться Вам на почту.
Лечение синдрома грушевидной мышцы
В зависимости от тяжести боли ишиаса пациента и других симптомов, специалист в области здравоохранения может порекомендовать несколько вариантов лечения.
Комплексный подход к лечению синдрома грушевидной мышцы может включать комбинацию следующих нехирургических методов лечения:
Видео: Синдром грушевидной мышцы
Синдром грушевидной мышцы — это раздражение седалищного нерва, вызванное сокращением грушевидной мышцы.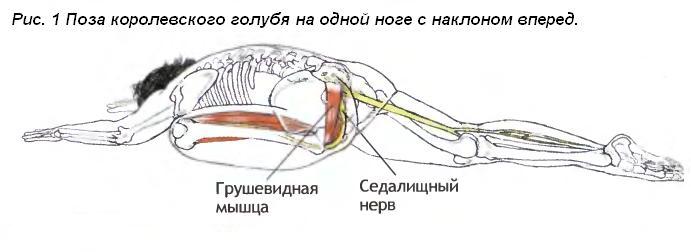 Смотреть сейчас
Смотреть сейчас
Ледяная и тепловая терапия синдрома грушевидной мышцы
Простой способ облегчить дискомфорт в домашних условиях — приложить холодный компресс или грелку к коже над болезненным участком.
Пакеты со льдом и массаж со льдом
При появлении боли лягте в удобное положение на животе и приложите пакет со льдом к болезненному участку примерно на 20 минут. При необходимости повторяйте каждые 2–4 часа.
Возможно, будет полезнее совместить легкий массаж со льдом.Лягте на живот и попросите кого-нибудь нежно помассировать болезненную область большим кубиком льда. Если лед прикладывают непосредственно к коже (вместо холодного компресса), ограничьте его 8-10 минутами, чтобы избежать ожога льдом.
Если определенные действия обычно сопровождаются усилением боли, может быть хорошей идеей приложить лед сразу после действия.
Тепловая терапия
Некоторым людям полезно чередовать холод с теплом. Если вы используете грелку, лягте на живот и приложите грелку к болезненному участку на срок до 20 минут.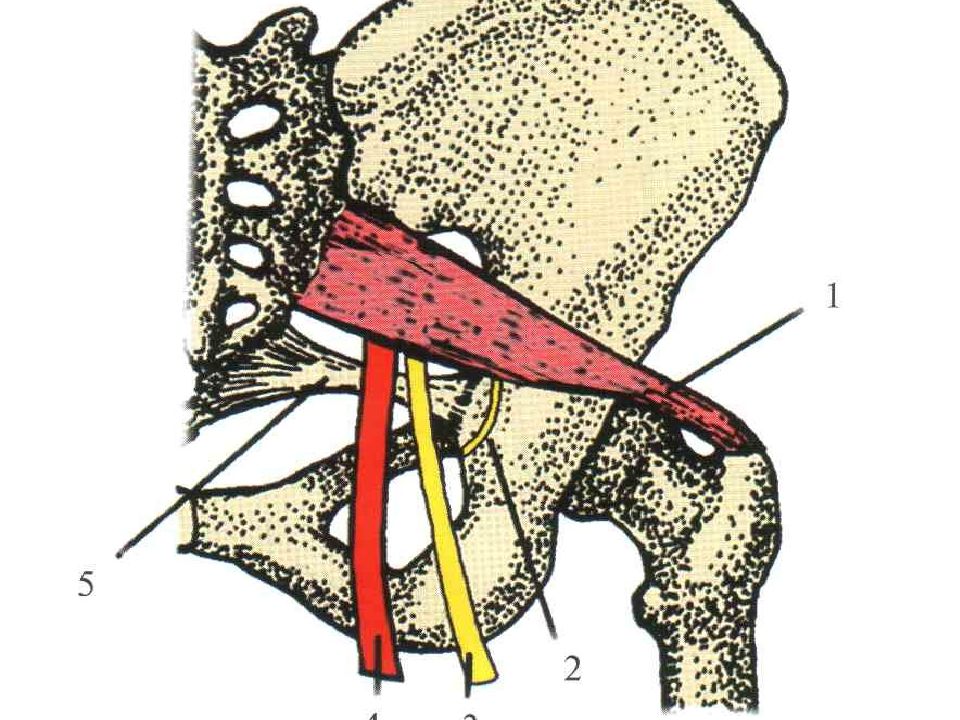 Обязательно не засыпайте на грелке, так как это может привести к ожогам кожи.
Обязательно не засыпайте на грелке, так как это может привести к ожогам кожи.
См. Преимущества тепловой терапии при боли в пояснице
объявление
Лекарства от боли при ишиасе
Так как большинство эпизодов боли включают в себя некоторые типы воспалений, нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или напроксен, могут помочь уменьшить воспаление в пораженной области.
См. Лечение радикулита
Стероиды Piriformis
При сильной боли при ишиасе, вызванной синдромом грушевидной мышцы, инъекция может быть частью лечения.
См. Диагностика причины ишиаса
Пириформ инъекция
Местный анестетик и кортикостероид можно вводить непосредственно в грушевидную мышцу, чтобы уменьшить спазм и боль. Целью инъекции обычно является уменьшение острой боли для достижения прогресса в физиотерапии.
Инъекция ботокса
При стойком спазме грушевидной мышцы, резистентном к лечению инъекциями анестетиков / кортикостероидов, инъекция ботулотоксина (например,г. Ботокс®), средство, расслабляющее мышцы, может быть полезным. Цель инъекции — помочь мышцам расслабиться и снизить давление на седалищный нерв.
Цель обеих инъекций — помочь пациенту прогрессировать в растяжке и физиотерапии, чтобы после окончания действия инъекции мышца оставалась растянутой и расслабленной.
В этой статье:
реклама
Электротерапия при синдроме грушевидной мышцы
Применение электростимуляции ягодиц с помощью устройства чрескожной электрической стимуляции нервов (TENS) или стимулятора интерференционного тока (IFC) может помочь блокировать боль и уменьшить мышечный спазм, связанный с синдромом грушевидной мышцы.
В устойчивых случаях для облегчения симптомов можно разрезать грушевидную мышцу, но это делается редко.
Синдром грушевидной мышцы: симптомы, диагностика и лечение
Синдром грушевидной мышцы вызывает боль в ягодицах и бедрах. Возникает при раздражении седалищного нерва грушевидной мышцей.
Это раздражение может вызывать боль, онемение, покалывание и стреляющие ощущения в ягодицах и бедрах, а иногда и в бедрах и ногах. Синдром грушевидной мышцы может быть хроническим заболеванием, разовой травмой или повторяющимся источником боли.
Поделиться на PinterestКогда грушевидная мышца вызывает раздражение седалищного нерва, это может вызвать боль в бедре и ягодицах.Грушевидная мышца — это грушевидная мышца в ягодицах, которая простирается от основания позвоночника до верхней части бедра. Напряжение в этой мышце может сдавливать седалищный нерв.
Седалищный нерв — самый большой нерв в организме. Он простирается от нижнего отдела позвоночника до стопы.
Сдавление седалищного нерва может вызвать прострелы, покалывание или онемение в любом месте от бедра до голени или стопы.
Наиболее частыми симптомами синдрома грушевидной мышцы являются:
- болезненность или боль в ягодицах, обычно только с одной стороны
- боль, которая распространяется вниз по задней поверхности ноги к подколенным сухожилиям, а иногда икрам
- боли в нерве, исходящей от ягодицы вниз по ноге
Человек может испытывать покалывание, онемение, прострел или электрические ощущения, которые распространяются от ягодиц вниз по ноге.
Некоторые люди с синдромом грушевидной мышцы думают, что проблема в подколенных сухожилиях.Главный признак синдрома грушевидной мышцы — это не болезненность подколенных сухожилий, а очень болезненные точки на бедрах или ягодицах.
Синдром грушевидной мышцы может возникнуть внезапно, обычно после травмы, или постепенно в течение нескольких месяцев.
Поделиться на Pinterest Синдром пириформ может вызывать боль в задней части одной ноги от ягодиц вниз.Напряжение и стеснение в мышце грушевидной мышцы может вызвать спазм мышцы. Как и при напряжении мышц в других частях тела, причины могут быть разными.
Причины могут включать:
- травму, например, падение, удар по местности или автомобильную аварию
- чрезмерное использование, например, частый бег, чрезмерные упражнения или чрезмерное растяжение
- сидячий образ жизни, особенно при длительном сидении
- переход от малоподвижного образа жизни к более частым упражнениям
- истощение мышц ягодиц
- мышечное напряжение и избыточный вес из-за беременности
Синдром грушевидной мышцы — несколько противоречивый диагноз.Врачи утверждают, что это заболевание одновременно недооценивают и переоценивают. Споры в основном вызваны отсутствием научно подтвержденных тестов.
Многие врачи диагностируют синдром грушевидной мышцы только на основании симптомов. Только два доступных теста могут похвастаться убедительными доказательствами в поддержку их использования. Это следующие тесты:
- Магнитно-резонансная нейрография : Этот вид магнитно-резонансной томографии (МРТ) позволяет выявить воспаление нервов.
- FAIR Test : Тест на сгибание, приведение и внутреннее вращение сгибает бедро, чтобы растянуть грушевидную мышцу и сжать седалищный нерв.Он измеряет задержку сигналов седалищного нерва из-за его сжатия под грушевидной мышцей.
Ряд растяжек и упражнений могут укрепить грушевидную мышцу. Выполнение этих упражнений и растяжек может помочь уменьшить выраженность мышечных спазмов и уменьшить мышечное напряжение.
Люди с синдромом грушевидной мышцы могут попробовать одно или несколько из следующих действий:
- Лягте на спину, вытянув ноги. Поднимите больную ногу к груди, взявшись за колено и лодыжку.Подтяните колено к щиколотке на другой стороне тела, пока не произойдет растяжение.
- Лягте на спину, вытянув ноги. Поднимите больную ногу и поставьте ступню на пол с внешней стороны от противоположного колена. Потяните ногу поперек тела с помощью руки, эластичного браслета или полотенца.
- Лягте на спину, скрестив пораженную ногу через противоположное колено и согнув обе ноги. Подтяните нижнюю часть колена к плечу, пока не почувствуете растяжку.
Каждую растяжку следует удерживать в течение 30 секунд и повторять от трех до пяти раз.
Никто никогда не должен с силой выполнять растяжку или выполнять упражнение, которое причиняет боль.
Поделиться на Pinterest Растяжка и легкие упражнения могут помочь облегчить симптомы синдрома грушевидной мышцы. По мере улучшения состояния можно выполнять более сложные упражнения, например, бег трусцой.В дополнение к легкому растяжению, синдром грушевидной мышцы часто можно лечить с помощью самолечения.
Чередование горячих и холодных компрессов может улучшить приток крови к пораженному участку и ускорить заживление. Некоторые люди считают, что тепло или лед работают лучше, поэтому можно использовать только компресс, который наиболее эффективно снимает боль.
При чередовании тепла и холода попробуйте 20 минут, затем 20 минут, а затем еще 20 минут со свежим компрессом.
Другие варианты лечения включают следующее:
- Повышение активности. Ходьба снимает мышечное напряжение по всему телу и предотвращает обострение спазмов.
- Укрепляющие упражнения для поддержки грушевидной мышцы, ягодичных мышц и бедер. Особенно полезны упражнения на разгибание и отведение бедер, которые двигают бедра с сопротивлением.
- Обезболивание с помощью нестероидных противовоспалительных препаратов (НПВП). Эти препараты не следует использовать для уменьшения болезненности тяжелых физических нагрузок.
- Избегать действий, которые усиливают боль. Это часто включает в себя бег. Отдых может помочь, особенно в дни после очевидной травмы.
Может помочь массаж болезненной области, а также окружающих мышц. Напряжение в одной мышце иногда может вызвать напряжение в другой, поэтому может быть полезен массаж всей области бедра и ягодиц.Некоторым людям с синдромом грушевидной мышцы также помогает массаж со льдом или тепловыми пакетами.
Если боль интенсивная, усиливается в течение нескольких дней или не проходит после недели домашнего ухода, пора обратиться к врачу. Ряд методов лечения могут помочь в этом состоянии.
Варианты клинического лечения включают:
- Инъекции ботокса, которые могут уменьшить мышечные спазмы и облегчить боль.
- Обезболивающие или миорелаксанты, отпускаемые по рецепту. Пациенту следует обсудить со своим врачом риски и преимущества обезболивающих, поскольку эти препараты могут вызывать привыкание.
- Инъекции кортикостероидов или анестетиков.
- Альтернативные методы лечения, такие как иглоукалывание, хиропрактические манипуляции и терапия триггерной точки.
- Физиотерапия для восстановления использования грушевидной мышцы и предотвращения истощения, связанного с неиспользованием и дисфункцией окружающих мышц.
В крайнем случае, возможно хирургическое вмешательство. Один из вариантов — перерезать сухожилие грушевидной мышцы в месте прикрепления к бедру. Другой — разрезать грушевидную мышцу, чтобы уменьшить давление на седалищный нерв.
Растяжки, которые помогают при боли в грушевидной мышце, также могут снизить риск развития боли в грушевидной мышце.
У многих людей синдром грушевидной мышцы развивается из-за повторяющихся движений. Развитие хорошей техники может предотвратить повреждение грушевидной мышцы этими повторяющимися движениями.
Очень важно приобретать удобные, хорошо сидящие кроссовки. Обувь должна гарантировать, что человек двигается правильно, и не должна ущемлять или причинять боль другим образом. Неподходящая обувь может подорвать осанку и форму.
Другие стратегии профилактики включают:
- разминку перед каждой тренировкой
- отказ от упражнений, вызывающих боль
- своевременное лечение любых травм
- отказ от упражнений с использованием травмированных мышц до их заживления
- соблюдение хорошей осанки
10 Синдрома грушевидной мышцы
Грушевидная мышца — это глубокая мышца в ягодице, расположенная под большой ягодичной мышцей. Синдром грушевидной мышцы возникает, когда эта мышца набухает, воспаляется или «стягивается» и сдавливает седалищный нерв, который проходит через нее.Синдром грушевидной мышцы внешне не виден. Это может произойти в результате травмы или развиться со временем из-за чрезмерного или неправильного использования мышцы. Следующие симптомы и методы лечения распространены среди тех, кто страдает синдромом грушевидной мышцы.
Боль, покалывание или онемение в ягодицах
Синдром грушевидной мышцы — одно из немногих состояний, которое может вызвать боль в задней части бедра. Боль от опухшей или воспаленной мышцы может ощущаться от верхней части бедра и по всей пораженной стороне.Симптомы могут усугубляться сгибанием, приведением и внутренним вращением бедра — движениями, которым помогает грушевидная мышца. Синдром грушевидной мышцы часто может быть неправильно диагностирован, потому что это не обычное состояние.
Боль в задней части бедра и голени
Когда грушевидная мышца напряжена, она может защемить седалищный нерв — самый большой нерв в человеческом теле, который проходит от нижней части позвоночника через ягодицу до стопы. Когда седалищный нерв поражен и вызывает боль, это называется ишиасом.Это может вызвать боль, исходящую от ягодиц и распространяющуюся по задней части всей ноги. Причину ишиаса также сложно диагностировать — это симптом сдавления нерва, обычно вызванный грыжей межпозвоночного диска. Как только проблемы с диском исключены, можно рассмотреть синдром грушевидной мышцы. По происхождению боли можно различить два: ишиас, вызванный грыжей межпозвоночного диска, может вызывать боль в пояснице и по всей ноге. Седалищная боль, вызванная синдромом грушевидной мышцы, исходит из ягодиц с болью, которая более интенсивна выше колена.
Боль при подъеме по лестнице
Ходьба по склону или подъем по ступеням могут усугубить симптомы синдрома грушевидной мышцы. Эти движения задействуют мышцу, заставляя ее давить на седалищный нерв, что приводит к острой, интенсивной или жгучей боли.
Боль, усиливающаяся после сидения
Наиболее частая причина, по которой у человека может развиться грушевидная мышца
Синдром грушевидной мышцы — симптомы, причины и лечение
Политический сезон.Это хуже, чем сезон гриппа, сезон дождей и даже тот сезон в Далласе, где Бобби Юинг мечтал обо всем этом.(Если у вас нет ссылки, вы можете погуглить.)
Сезон выборов приближается, и вы знаете, что это значит.
Обстрел атакующей рекламы.
Наше телевидение и социальные сети будут заполнены кандидатами, в большинстве своем настроенными отрицательно.
Почему?
Потому что негативная реклама эффективна. Они оставляют след. И они просто продолжают приходить.
Нас больше всего не устраивает сезон выборов. Как показывают большинство опросов, мы как нация недовольны нашими кандидатами или должностями, на которые они стремятся быть избранными.
И что? Это не новость.
А при чем тут хроническая боль ..?
Что ж, кажется, негатив может привести к накоплению сознательного или даже бессознательного уровня стресса. И, как мы все хорошо знаем, психическое напряжение может привести к физическому стрессу и появлению симптомов хронической боли.
Таким образом, отражение атакующей рекламы, негатив является эффективным и может навредить вам. Буквально.
Согласно WebMD:
- На фундаментальном уровне хроническая боль — это вопрос биологии: ошибочные нервные импульсы продолжают предупреждать мозг о повреждении ткани, которого больше не существует, если оно когда-либо существовало.Но также играют роль сложные социальные и психологические факторы, которые, кажется, помогают определить, у кого все хорошо, несмотря даже на сильную хроническую боль, и чья жизнь быстро рушится.
- Отрицательные эмоции, включая печаль и тревогу, по-видимому, усугубляют хроническую боль. Например, люди, которые думают о своем дискомфорте, как правило, больше страдают от хронической боли, чем люди, которые пытаются справиться со своей болью спокойно.
Ты справишься. Старайтесь контролировать не мир вокруг вас, а свою реакцию на него.
Блогер по имени Сью Фолкнер Вуд, которая ведет блог о хронической боли, знает, на что это похоже. Она поделилась этими советами, которые помогут справиться с негативом. Она написала эти 3 совета на сайте «Everyday Health»:
СМОТРИТЕ НА СВЕТ: Нет, не на этот свет. Я говорю о свете жизни. Представьте, что вы заблудились в туннеле.Вы заблудились и не можете выбраться. Смотреть прямо вперед. Не оглядывайся туда, где ты был, смотри вперед. Вы видите этот маленький огонек там, внизу, в конце длинного темного туннеля? Сосредоточьтесь на этом свете. Выход есть. Если вы в это не верите, то вы рискуете никогда не выбраться из темноты. Вы должны продолжать двигаться, продолжать надеяться и ожидать, что это пятно света станет маяком. В конце концов, это так.
ПРИНИМАЙТЕ ОДИН ВЫЗОВ ЗА ВРЕМЯ: У многих из нас так много проблем, что мы забываем половину из них, когда идем к врачу.Вот почему мы составляем длинные списки, чтобы запомнить. Мы не рассказываем своим семьям и друзьям обо всех наших проблемах, потому что это было бы слишком. Мы особенно не говорим друзьям из Sad Sack; в первую очередь потому, что они действительно не хотят этого слышать, и потому что мы не хотим давать им повод «пролить» на нас. Это может дать им что-то еще, что они могут использовать против нас в этой битве, которую мы ведем. Человеческий разум обычно может обрабатывать одну мысль за раз. Я стараюсь выбирать свои мысли. Часто это сложно, не всегда возможно, но это определенно стоящая цель.Если я думаю о «а что, если?» в жизни это было бы потрясающе. Многие из этих «а что, если?» никогда не произойдет. Другие произойдут в свое время. Тогда они привлекут мое внимание и заботу. Достаточно сложной задачи, чтобы сделать жизнь шаг за шагом, одну концепцию и одну проблему за раз.
БЕГИТЕ, КОГДА ВЫ ДОЛЖНЫ: Бывают моменты, когда вам просто не следует и определенно нельзя иметь дело с воздухом, насыщенным негативом. Иногда вам нужно бежать, чтобы выжить.Вы можете потерять дружбу. Если источником является тот, кого вы не хотите терять, возможно, вам придется сменить тему, покинуть комнату или выйти из дома. Уходите от вреда. Возможно, вам даже придется попросить кого-нибудь уйти. Такой пессимизм крайне опасен. Это может вызвать вредные биологические эффекты. Это может повысить кровяное давление. Это может загрузить вас как в прямом, так и в переносном смысле. Бежать все равно можно, повесив трубку или поставив одну ногу перед другой. Спасайся.Идти!
Так что будьте вовлечены, но не злоупотребляйте. Знайте своих кандидатов и голосуйте (конечно). Но в противном случае избегайте цирка, особенно если вы чувствуете, что вам не нравится представление.
Создайте свою собственную независимую партию из одного человека. Поддержите себя. Внесите свой вклад в вашу кампанию жизни. Смотрите и слушайте то, что вас вдохновляет. Прогуляйтесь, выпейте чашечку чая, потянитесь (мы можем с этим помочь!) Позитивные мысли + позитивное поведение = позитивное здоровье. Не спорьте напрасно — празднуйте в бесконечности.
PPT — Синдром грушевидной мышцы Презентация PowerPoint, скачать бесплатно
Синдром грушевидной мышцы • Ситуация, когда грушевидная мышца сдавливает седалищный нерв, что приводит к седалищной невропатии
Синдром грушевидной мышцы таза и выход из седалищного нерва • PM через большую седалищную выемку
Анатомические характеристики • Грушевидная мышца действует как внешний ротатор, слабый отводящий и слабый сгибатель бедра, обеспечивая устойчивость позы во время ходьбы и стояния.• Грушевидная мышца берет начало на передней поверхности крестца, обычно на уровне позвонков с S2 по S4, в или около капсулы крестцово-подвздошного сустава. Мышца прикрепляется к верхней медиальной части большого вертела через круглое сухожилие, которое у многих людей сливается с сухожилиями внутренней запирательной мышцы и мышцами гемелли (рис. 1) .1,13,14 • Грушевидная мышца иннервируется спинномозговые нервы S1 и S2, а иногда и L5.
История • Йомен впервые описал эту связь в 1928 году • Робинсон впервые ввел термин «синдром грушевидной мышцы» в 1947 году
Анатомические вариации • Многочисленные анатомические вариации этой связи
Причины • Комбинация более слабых отводящих и относительно более сильных приводящих мышц также может вызвать синдром грушевидной мышцы.• Проблемы, связанные с крестцово-подвздошными суставами, такие как скованность, перенапряжение и т. Д., Также могут привести к этому состоянию, поскольку напряжение / скованность устраняется окружающими ягодичными и грушевидными мышцами. • В подтаранном и таранно-пяточно-ладьевидном суставах происходит вращательное движение стопы, известное как пронация. Если с этим движением переусердствовать, это может привести к тому, что колено повернется кнутри больше, чем естественная степень вращения, это предотвращается с помощью мышц грушевидной мышцы. Поскольку мышцы грушевидной мышцы не способны выдерживать такую высокую нагрузку / давление, это может привести к развитию синдрома грушевидной мышцы.
Причины • Перенапряжение и напряжение седалищного нерва грушевидной мышцей является основной причиной этого синдрома. • Травма, любой тип травмы или стресса в области, окружающей мышцы грушевидной мышцы, или нарушения, связанные с нервами и мышцами, которые вызывают перенапряжение / напряжение в мышцах грушевидной мышцы, могут привести к развитию этого синдрома. • Инактивация ягодичных мышц, которые играют важную роль в поддержке и поддержке разгибательных мышц бедра и грушевидной мышцы при внешнем вращении бедра, вызванного перенапряжением и сверхактивностью сгибателей бедра; также считается, что приводит к возникновению этого синдрома.• Люди, занимающиеся физическими упражнениями, спортом (гонки, езда на велосипеде и т. Д.) И действиями, которые требуют использования позы / движений тела вперед, склонны к развитию синдрома грушевидной мышцы в результате стресса и напряжения мышц грушевидной мышцы. Чтобы компенсировать стресс и напряжение, вызванные движением вперед, следует использовать растяжку и некоторые другие упражнения, чтобы можно было расслабить и укрепить грушевидные мышцы.
Спорный диагноз • Клиницисты не достигли консенсуса в отношении достоверности этого факта и не документировали его распространение.
Эпидемиологические соображения • Синдром грушевидной мышцы чаще всего возникает в течение четвертого и пятого десятилетий жизни и поражает людей всех профессий и уровней активности.• Зарегистрированные уровни заболеваемости грушевидным синдромом среди пациентов с болью в пояснице широко варьируются — от 5% до 36%. • Синдром грушевидной мышцы чаще встречается у женщин, чем у мужчин, возможно, из-за биомеханики, связанной с более широким углом четырехглавой мышцы бедра (т. Е. «Углом Q») в oscoxae (таз) у женщин
Симптомы • Боль в ягодицах с или без боли в ягодице • Хронические и острые случаи • Часто легкие травмы, такие как падение на ягодицу
Симптомы
Симптомы • Сидение на твердой поверхности усугубляет симптомы боли а также периодическое онемение и парестезии без слабости
Активности •, которые вызывают движение бедра и внутреннее вращение, такое как бег на лыжах и подача над головой в теннисе, также могут усугубить симптомы
Симптомы • Из-за взаимосвязи грушевидной мышцы и боковой стенки таза пациенты могут испытывать боль при дефекации. женщины могут жаловаться на диспареунию
Функциональные ограничения • Боль при длительном сидении на твердых поверхностях, например на церковных скамьях, • Боль при занятиях, вызывающих ИР и приведение бедра
Что такое бумажный знак?
Ваш кошелек вредит вам? Кошелек неврит
Что такое знак Pace?
Физический осмотр — Знак темпа • Сокращение грушевидной мышцы с устойчивостью к активному внешнему вращению и отведению бедра может воспроизводить боль или асимметричную слабость
Знак темпа (тест FAIR) • FAIR (сгибание, аддукция и внутреннее вращение) включает повторение седалищных симптомов.• Тест FAIR выполняется, когда пациент находится в положении лежа на боку, пораженной стороной вверх, бедро согнуто под углом 60 градусов, а колено согнуто под углом от 60 градусов до 90 градусов. Стабилизируя бедро, экзаменующий внутренне вращает и сводит бедро, прикладывая давление к колену.
FAIR Test • Фишман обнаружил, что тест FAIR имеет чувствительность и специфичность 0,881 и 0,832 соответственно. • В качестве альтернативы, тест FAIR может быть выполнен с пациентом в положении лежа на спине или в сидячем положении, с согнутыми коленями и бедрами и вращением бедра медиально, в то время как пациент сопротивляется попыткам обследующего повернуться наружу и отвести бедро.• Результат FAIR положительный, если воссозданы симптомы седалищного нерва.
FAIR Test • FAIR (сгибание, приведение и внутреннее вращение). • выполняется с пациентом в положении лежа на боку, с • пораженной стороной вверх, бедро согнуто под углом 60 градусов, и • колено согнуто под углом от 60 до 90 градусов. Стабилизируя • бедро, обследующий внутренне вращает и сводит бедро •, прикладывая давление к колену.
Что такое положительный признак грушевидной мышцы?
Положительный признак грушевидной мышцы • Сокращенная мышца грушевидной мышцы также вызывает ипсилатеральное внешнее вращение. • Когда пациент с синдромом грушевидной мышцы расслаблен в положении лежа на спине, ипсилатеральная стопа поворачивается наружу (признак, называемый положительным грушевидным движением. • Активные попытки подвести стопу к средней линии приводят к боли.
Что такое положительный признак Фриберга?
Физикальный осмотр • Положительный тест Фрейберга — пассивное отведение бедра и внутреннее вращение могут сдавливать седалищный нерв, воспроизводя боль
Что такое маневр Битти?
Маневр Битти • Пациент лежит на неповрежденном боку и отводит пораженное бедро вверх, что вызывает боль.• Если симптомы седалищного нерва воссоздаются, результат теста положительный.
Какая мышца функционально связана с SI-суставом?
Короткая нога и перекрут крестца • В большинстве случаев синдрома грушевидной мышцы крестец поворачивается кпереди в ипсилатеральную сторону на противоположной наклонной оси, что приводит к компенсирующему вращению нижних поясничных позвонков в противоположном направлении. • Например, синдром грушевидной мышцы на правой стороне может вызвать перекрут крестца слева налево с поворотом вправо.Крестцовая ротация часто создает ипсилатеральную физиологическую короткую ногу.
Физикальное обследование • Нормальное неврологическое обследование (сила и рефлексы) • Болезненность при пальпации — это ощущение от крестца до большого вертела, представляющего область грушевидной мышцы • Пальпируемая тугая полоса при ректальном исследовании
Дифференциальный Диагноз Вторичные причины: • Аневризма верхней и нижней ягодичных артерий • Доброкачественная опухоль таза • Эндометиоз • Оссифицирующий миозит Dx, имитирующий PM Пояснично-фасеточный синдром L5S1 радикулопатия
Диагностическое исследование • Клиническая диагностика других нарушений • МРТ и другие нарушения Удлинение зубца H • ЭМГ для других целей
Лечение • На протяжении всего физического обследования пациентов клиницисты должны поддерживать высокий индекс подозрения на синдром грушевидной мышцы.• Раннее консервативное лечение является наиболее эффективным лечением, как отметил Фишман, который сообщил, что более 79% пациентов с синдромом грушевидной мышцы уменьшили симптомы с помощью нестероидных противовоспалительных препаратов (НПВП), миорелаксантов, льда и отдыха.
Лечение • НПВП • Нагревание • подушки
Лечение • Растяжение грушевидной мышцы и укрепление мышц отводящих и приводящих мышц также должны быть включены в планы лечения в стационаре.• Подход мануальной медицины может сочетать растяжку мышц, технику распыления и растяжения, а также методы мягких тканей, миофасциальной, мышечной энергии и толчков для устранения всех соматических дисфункций у пациента с синдромом грушевидной мышцы.
Лечение • В частности, было доказано, что укрепление приводящих мышц бедра полезно для пациентов с синдромом грушевидной мышцы. • В нескольких исследованиях сообщалось, что дополнительные преимущества могут быть получены от таких методов физиотерапии, как тепловая терапия, холодовая терапия, инъекции BTX-A и ультразвук.• Тепловая или холодовая терапия обычно наиболее эффективно применяется перед сеансами физиотерапии или домашней терапии, поскольку она может уменьшить дискомфорт, связанный с прямым лечением раздраженной или напряженной грушевидной мышцы. • Инъекции BTX-A, используемые в качестве дополнения к физиотерапии, показали более сильное обезболивание, чем лидокаин со стероидами. крестец, грушевидная мышца и заднемедиальный вертел.• Чтобы расположить пациента для контрстрессового лечения, его обычно просят лечь на живот, расположив пораженную сторону тела на краю стола для осмотра. • При выполнении техники противодействия растяжению врач переносит больную ногу за край стола, сгибая ее в бедре и колене, с отведением и внешним вращением в бедре.
Физиотерапия • Пациентов с синдромом грушевидной мышцы можно лечить с помощью физиотерапии, включающей различные двигательные упражнения и техники растяжки.• Важно, чтобы врач четко продемонстрировал растяжку, которую должен выполнять пациент. • Также рекомендуется, чтобы пациент впервые выполнял эти упражнения в офисе, где врач может наблюдать и изменять техники пациента по мере необходимости. • Если пациент демонстрирует чрезмерные трудности в понимании или выполнении упражнений, врач может направить пациента за помощью к лицензированному физиотерапевту. • Если пациент может выполнять необходимые упражнения дома, ему следует посоветовать делать это в несколько коротких сеансов каждый день, причем каждое занятие длится всего несколько минут.
Растяжка
Укрепление • Средняя ягодичная мышца — поясная связка вокруг лодыжек и ходьба вбок
Правильные биомеханические аномалии • Повышенная подвижность поясничного отдела • Дисфункция нижнего отдела позвоночника • Нарушение функции абдукции Плотность подколенного сухожилия • Приводит к походке с бедром в ER, укороченной ногой и функциональной короткой ногой
Ультразвук и растяжка • Инфракрасный датчик бедра выше 90 градусов сгибания бедра • ER бедра ниже 90 градусов сгибания бедра
Другие варианты лечения • Инъекция на 1 см каудально и на 2 см латеральнее нижней границы SI-сустава • Каудальная эпидуральная анестезия • Хирургический выпуск
Синдром грушевидной мышцы и радикулит, что это такое и как исправить
Ноющая болезненность в заднице, стреляющая болью по задней части ноги. Раздражение при каждом шаге при беге, знакомо? Это классические симптомы синдрома грушевидной мышцы. Тяжелая и тяжелая травма.
Это может вызвать боль, похожую на радикулит. Боль, которая может исходить от ягодиц вокруг бедра или до подколенных сухожилий и даже до голени.
Синдром Piriformis сложно диагностировать, поэтому статистические данные о его частоте трудно найти.В лучшем случае на него приходится не более одного-трех процентов всех травм во время бега.
Одно исследование, в котором приняли участие более 2000 травмированных бегунов, по-видимому, включило его в более крупную категорию «крестцово-подвздошных травм».
На долю приходится около одного процента травм. Некоторые случаи также могли быть ошибочно диагностированы как боль в средней ягодичной мышце, на которую приходилось чуть более трех процентов травм в исследовании. 1
В любом случае, каким бы редким он ни был, синдром грушевидной мышцы — настоящая боль, когда она у вас есть.Итак, что вы можете с этим поделать?
Анатомия Синдром Piriformis
Грушевидная мышца — это небольшая узкая мышца, которая проходит чуть выше копчика до головки бедренной кости. Это помогает вращать и отводить бедро наружу. Но это не единственная мышца. Средняя и минимальная ягодичные мышцы — это более крупные и мощные мышцы, которые выполняют, по сути, ту же функцию.
Грушевидная мышца (а также эти малые ягодичные мышцы) также служат для стабилизации бедра, когда вы твердо ставите ступню на землю.Как во время фазы бега в стойке.
Если грушевидная мышца — слабая, маленькая и, казалось бы, неважная мышца, как она могла вызвать столько проблем? У грушевидной мышцы есть одна уникальная анатомическая особенность. Его близость к седалищному нерву. Седалищный нерв — самый длинный нерв в организме. Бегите от основания позвоночника до ступни. Подробнее читайте в «Преодолении радикулита».
Как можно догадаться из названия, седалищный нерв также является источником паттерна боли, который мы называем ишиасом.Ноющая или жгучая боль, которая распространяется по длине седалищного нерва. 2
Седалищный нерв проходит рядом с грушевидной мышцей. Фактически, у 7–21% населения седалищный нерв проходит с по грушевидной мышцы. 4
В результате любое обострение или раздражение грушевидной мышцы может привести к обострению и седалищного нерва. Может вызывать локализованную боль в области грушевидной мышцы и боль при ишиасе в задней части ноги.
Синдром грушевидной мышцы и радикулит
Важно дифференцировать синдром радикулита и грушевидной мышцы у бегунов. Ишиас — это тип боли. Больше симптом, чем травма. Боль в седалищном нерве может быть вызвана несколькими причинами. Чаще встречается грыжа межпозвоночного диска в пояснице.
Но синдром грушевидной мышцы — другой. Боль по ходу седалищного нерва — не единственный симптом синдрома грушевидной мышцы. Отсутствие боли в седалищном нерве также не должно быть причиной для исключения синдрома грушевидной мышцы.
Согласно обзору 2003 года, опубликованному в научном журнале Clinical Orthopaedics and Related Research , некоторые из ключевых симптомов синдрома грушевидной мышцы включают боль в бедре между копчиком и головкой бедра, боль при сгибании бедра или внутреннем вращении и болезненность. над самой грушевидной мышцей.
Боль часто усиливается при сидении или на корточках. 3
Одним из специфических тестов для синдрома грушевидной мышцы является тест FAIR. Что означает сгибание, приведение и внутреннее вращение. 4
Прямое растяжение грушевидной мышцы, как показано ниже, также может воспроизвести симптомы. 4
Когда вы бежите, функция грушевидной мышцы как стабилизатора бедра означает, что синдром грушевидной мышцы вызывает боль во время фазы бега в стойке. Поскольку на более высоких скоростях требуется повышение устойчивости, боль, скорее всего, будет усиливаться по мере того, как вы едете быстрее.
Лечение синдрома грушевидной мышцы у бегунов
Возможно, из-за того, что он редко встречается у спортсменов и широко распространен среди населения в целом, существует множество исследований подходов к лечению малоподвижных людей.Но среди спортсменов сравнительно немного. Среди населения в целом прежде всего уделяется облегчению симптомов.
Типичные методы лечения включают физиотерапевтические процедуры, такие как ультразвук, растяжка и инъекции обезболивающих, противовоспалительных или миорелаксантов.
Одно исследование, опубликованное в 2010 году Джейсоном Тонли и другими исследователями из нескольких клиник и университетов Лос-Анджелеса, описывает другой подход к спортсменам. 5
Tonely et al.Обратите внимание, что, хотя слабость мышц бедра была отмечена в многочисленных исследованиях на людях с синдромом грушевидной мышцы, упражнения по укреплению бедра почти никогда не включаются в стандартные программы физиотерапии при травмах. Кроме того, Tonley et al. Предположим, что грушевидная мышца обостряется, когда она перегружена из-за слабости других мышц, которые отводят бедро и вращают его наружу.
Повышение силы мышц бедра
Чтобы подкрепить свои аргументы, авторы ссылаются на исследование, показывающее, что слабость мышц бедра связана с рядом других травм бедра и колена.И даже процитируйте другое исследование, которое показало, что включение силовых упражнений на бедра в программу реабилитации при синдроме грушевидной мышцы ускоряет выздоровление.
Чтобы продемонстрировать, как такую программу можно реализовать на практике, Тонли и др. расскажите, как они использовали программу укрепления бедер для лечения спортсмена-любителя с типичными симптомами синдрома грушевидной мышцы.
Несмотря на то, что это всего лишь тематическое исследование, программа реабилитации Тонли и др. По-прежнему является хорошей отправной точкой для лечения синдрома грушевидной мышцы у бегунов.Их биомеханический аргумент убедителен, и связь между беговыми травмами и слабостью тазобедренных мышц заслуживает внимания.
Программа реабилитации Тонли и его соавторов может быть дополнена другими методами лечения, рекомендованными в других научных статьях, такими как массаж, растяжка и инъекции лекарств.
Пожалуйста, прочтите «Взаимосвязь между силой бедра и травмами при беге», чтобы узнать больше.
Инсайдерский бонус RunnersConnect
Загрузите наши 5 лучших упражнений для предотвращения травм грушевидной мышцы в личном кабинете участников программы Insider.
Это PDF-файл с изображениями и описанием 5 самых эффективных профилактических и реабилитационных упражнений для бегунов с проблемами грушевидной мышцы.
ПОЛУЧИТЬ БЕСПЛАТНОЕ РУКОВОДСТВО
Агрессивные методы лечения синдрома грушевидной мышцы
Если синдром грушевидной мышцы не проходит после программы растяжки и укрепления (как указано выше), вы можете попробовать несколько препаратов второй линии. В нескольких научных статьях описывается введение лидокаина и кортикостероидов непосредственно в грушевидную мышцу для уменьшения боли и воспаления. 3,4
Это может быть особенно полезно, если у вас болит ишиас. Поскольку воспаление грушевидной мышцы является известной причиной раздражения седалищного нерва. Хотя важно отметить, что это лечение в основном применялось для людей, ведущих сидячий образ жизни, а не для спортсменов.
Техники манипуляции с мягкими тканями, такие как массаж, техника активного высвобождения и терапия Грэстона, использовались некоторыми бегунами для расслабления напряженной грушевидной мышцы. Некоторые бегуны даже катают мяч для лакросса или бейсбола в качестве домашнего средства для достижения того же эффекта.
Хотя официальных исследований эффективности каких-либо из этих методов мягких тканей не проводилось. Слишком сильное нажатие на грушевидную мышцу может вызвать дальнейшее раздражение седалищного нерва, так что подумайте об этом, прежде чем переусердствовать с терапией мягких тканей.
В редких случаях может помочь хирургическое вмешательство, когда боль в грушевидной мышце сохраняется длительно и не поддается лечению другими вмешательствами.


