Основные дыхательные мышцы-это… и ….В осуществлении глубокого вдоха принимают участие
проанализуйте типы избенчевасти найдите схотство и отличея между нимии оформити ответ в види таблицы
споралардың тіршілік циклі
Как называют научный метод, изображенный на фотографии, который позволяет учёным-биологам изучать объекты и процессы в лаборатории в определённых усло … виях? 1) сравнительный метод 2) метод наблюдения 3) метод измерения 4) экспериментальный метод Ответ. Объясните свой ответ, воспользовавшись знанием научных метод Ответ
какому классу относят животных, строение конечностей которых показано на рисунке 3? l) Паукообразные 2) Ракообразные 3) Насекомые 4) Млекопитающие Рис … унок 3 Ответ:
Сопоставьте классы и семейства к которым они относятся:Варианты ответов1.Лилейные и Злаки2.Крестоцветные и Сложноцветные3.Паслёновые, Бобовые и Розоцв … етные
Сопоставьте злак с его характеристикой:Варианты ответов1.в каждом колоске по 2-3 цветка2.за двумя колосковыми чешуями от 2 до 7 цветков3.каждый колосо … к содержит 2 развитых и 1 недоразвитый колосок
прикрепите файл с сделанной таблицей УМОЛЯЮЮ ПОЖАЛУЙСТА!!
Помогите пожалуйста с лабораторной работой«Изучение реакции аквариумных рыб на раздражители и формирование у них рефлексов».1Цель работы: изучить реак
… цию аквариумных рыб на раздражители.Оборудование: аквариум с рыбками.Наблюдая за поведением рыб в аквариуме, выясните, как рыбы реагируют наразличные раздражения: брошенный в воду корм, опущенный в аквариум сачок,постукивание по стенке аквариума.2Несколько дней подряд, непосредственно перед кормлением рыб, включайте надаквариумом электрическое освещение.3Наблюдайте за тем, как рыбы реагируют на вспышку света. После реакции рыб,давайте рыбам корм.4Через несколько дней измените условия опыта и после реакции рыб на освещение,не давайте им корм. Какие изменения в поведении рыб вы наблюдаете?5В тетради напишите вывод о формировании у рыб рефлексов.
Чи потрібна вода для зпліднення хвощів
довести міні твір що посмішка це твір попередження
🚀 Реферат: «Основные дыхательные мышцы», Медицина
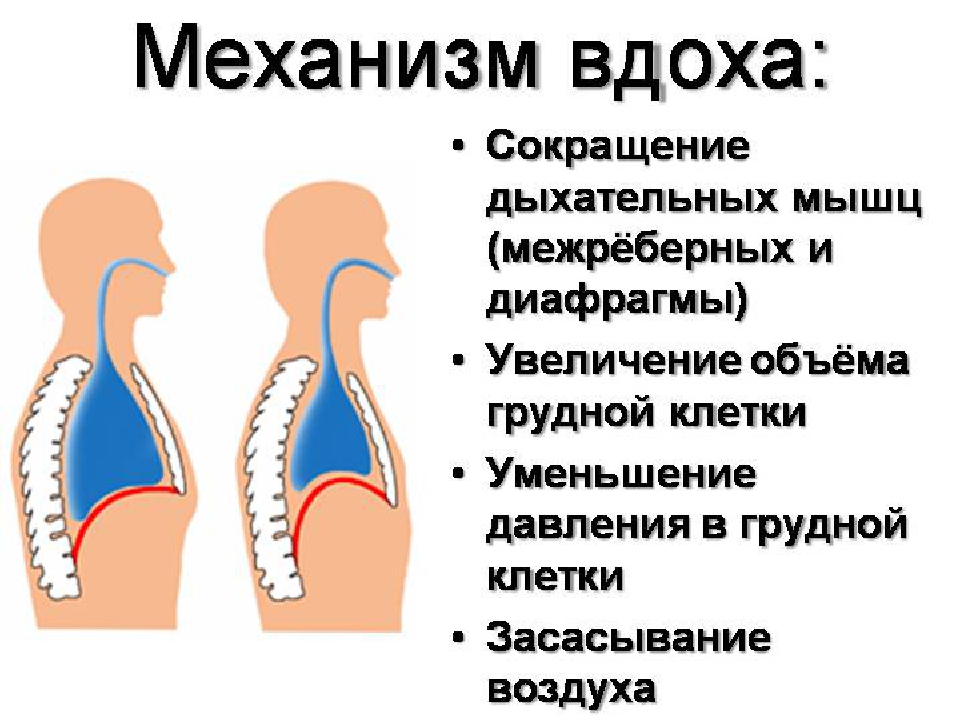
Мышцы при своем сокращении всегда участвуют в дыхательном движении. Это:
1. Диафрагма (diaphragma) — мышечно-сухожильная пластина куполообразной формы, отделяет полость груди от полости живота. Сухожильная часть занимает середину диафрагмы, имеет форму трилистника, обращенного выпуклым краем к грудной кости. Мышечная часть занимает периферию диафрагмы.
К грудной поверхности диафрагмы прилегают легкие и сердце; к брюшной — печень, желудок, селезенка, поджелудочная железа, двенадцатиперстная кишка, почка и надпочечники.
Вся диафрагма в расслабленном состоянии имеет форму скошенной сферической выпуклости, обращенной в сторону грудной полости с двумя куполами. Вершины куполов достигают справа уровня 4-го межреберья, слева — 5-го.
Диафрагма является главной дыхательной мышцей, которая при сокращении уплощается, способствуя вдоху.
- 2. Наружные и внутренние межреберные мышцы. Первые имеют большое плечо силы и большой момент вращения при вдохе, а вторые при выдохе.
- 3. Мышцы, поднимающие ребра имеются только в грудном отделе позвоночного столба. Они идут от поперечных отростков грудных позвонков вниз к близлежащему ребру.
- 4. Верхняя задняя зубчатая мышца начинается от остистых отростков двух нижних шейных и двух верхних грудных позвонков и прикрепляется к задней поверхности II-V ребер.
- 5. Нижняя задняя зубчатая мышца начинается от пояснично-грудной фасции в области остистых отростков двух нижних грудных и двух верхних поясничных позвонков и прикрепляется к задней поверхности четырех нижних ребер.
- 6. Квадратная мышца поясницы начинается от подвздошной кости поперечных отростков нижних поясничных позвонков.
 , а прикрепляется к XII ребру и поперечным отросткам верхних поясничных позвонков. Вид неправильного вытянутого четырехугольника.
, а прикрепляется к XII ребру и поперечным отросткам верхних поясничных позвонков. Вид неправильного вытянутого четырехугольника. - 7. Подвздошно-реберная мышца, пучки которой фиксируются к подвздошной кости, крестцу и ребрам.
Коррекция нарушений функционального состояния дыхательных мышц при хронических обструктивных заболеваниях лёгких Текст научной статьи по специальности «Клиническая медицина»
выражены у лиц занятых в угледобыче, нежели у людей, не связанных с ней.
ЛИТЕРАТУРА
1. Величковский Б. Т. Патогенез профессиональных заболеваний легких пылевой этиологии // Мед. труда и пром. экология.- 1994.- №5-6.- С. 1-8.
2. Величковский Б. Т. Основные патологические механизмы профессиональных заболеваний легких пылевой этиологии // Мед. труда и пром. экология.-1999.- №8.- С. 20-27.
3. Воронцова Е. И., Соколов В. В., Галкина К. А. Борьба с силикозом.- М., 1982.- С. 106-114.
4. Войнов В. А. Актуальные вопросы патогенеза хронических неспецифических заболеваний легких в связи с факторами экологии, новые подходы к их профилактике и терапии // Актуальные проблемы пульмонологии.- Ленинград, 1991.- С. 28-34.
5. Гайер Г. Электронная гистохимия: Пер. с нем.-М.: Мир, 1974.- 448 с.
6. Донец И. К. Влияние пылевой нагрузки на развитие пневмокониоза у проходчиков угольных шахт Донбасса // Гиг. труда и проф. заболевания.- 1986.-№2.- С. 10-12.
7. Заболевания органов дыхания в экстремальных экологических условиях Северо-Востока СССР/ М.Т.Луценко, С.С.Целуйко, В.П.Самсонов и др. -Благовещенск, 1990.- С. 30-74.
8. Коржевский Д.Э. Определение активности НАДФН-диафоразы в головном мозге крыс после
Коржевский Д.Э. Определение активности НАДФН-диафоразы в головном мозге крыс после
фиксации разной длительности // Морфология.-1996.- Т.109, №3.- С. 76-77.
9. Лилли Р.Д. Патогистологическая техника и практическая гистохимия: Пер. с англ.- М.: Мир, 1969.- 646 с.
10. Луценко М. Т., Красавина Н. П. Морфофункциональная характеристика слизистой трахеи при воздействии на организм низких температур // Гистофизиология дыхательной системы при адаптации организма к низким температурам. — Благовещенск, 1983.- С. 6 -36.
11. Луценко М. Т., Перельман Ю. М., Дэвис Е. А. и др. Влияние экологических техногенных факторов на характер течения НЗЛ // Экологические аспекты пульмонологии: Тез. докл. науч-практ. конф.- Благовещенск, 1994.- С. 10-11.
12. Мотавкин П.А., Зуга М.В. Окись азота в регуляции легочных функций // Морфология.- 1998.-Т.114, №5.- С. 99-111.
13. Рыжавский Б.Я. Активность аденилатциклазы в надпочечниках эмбриона человека // Проблемы эндокринологии.- 1979.- №1.- С. 28-30.
14. Чекунова М.П., Минкина Н.А., Суворов И.М. Профессиональная патология при воздействии металлов.- М.: Медицина, 1981.- С. 24-29.
15. Чекунова М. П., Фролова А. Д. Современные представления о биологическом действии металлов // Гиг. и сан.- 1986.- №12.- С. 18-21.
16. Чумаков А. А., Бойкова С. П., Попкова А. М. и др. Морфологические исследования бронхиальных биоптатов при хроническом бронхите до и после лечения //Арх. патол.- 1995.- Т. 57, №6.- С. 21-24.
а а а
УДК 616. 24:616-008:612.217
24:616-008:612.217Н.А.Капустина
КОРРЕКЦИЯ НАРУШЕНИЙ ФУНКЦИОНАЛЬНОГО СОСТОЯНИЯ ДЫХАТЕЛЬНЫХ МЫШЦ ПРИ ХРОНИЧЕСКИХ ОБСТРУКТИВНЫХ ЗАБОЛЕВАНИЯХ ЛЁГКИХ
РЕЗЮМЕ
Представлен обзор отечественной и зарубежной литературы по проблеме диагностики и лечения функциональных нарушений дыхательных мышц у больных хроническими обструктивными болезнями легких. Рассматриваются электрофизиологические методы исследования (электромиография) и медикаментозные, физические, основные и вспомогательные методы коррекции, направленные на восстановление функциональных возможностей организма.
SUMMARY
FUNCTIONAL STATE DISTURBANCE CORRECTION OF RESPIRATORY MUSCLES IN CHRONIC OBSTRUCRIVE PULMONARY DISCASES
I Works of Russian and foreign authers on the I problem of diagnostics and treatment of respira- |
tory muscle function disturbances in patients with COPD. Electrophysiological methods of investigation (electromyography), as well as different correction methods are reviewed.
Лечение нарушений функционального состояния дыхательных мышц является сложной задачей медицины. Успех лечения зависит от вида, степени нарушения, обратимости процесса. Существующие методы коррекции включают в себя как медикаментозные, так и немедикаментозные.
Немедикаментозные методы коррекции
К немедикаментозным методам коррекции относятся:1. Дыхательные тренажеры, создающие инспира-торное сопротивление дыханию — инспираторный резистивный тренинг (ИРТ) [19 , 33].
Дыхательные тренажеры, создающие инспира-торное сопротивление дыханию — инспираторный резистивный тренинг (ИРТ) [19 , 33].
2. Нормобарическая гипоксическая стимуляция (НГОС) [4 , 19].
3. Искусственная вентиляция легких (ИВЛ) [13, 34].
4. Тренировка дыхательных мышц с помощью субмаксимальных нагрузок на велоэргометре [11].
5. Дыхание в режиме положительного давления в конце выдоха (ПДКВ) [13].
6. Чрескожная электростимуляция диафрагмы (чЭСД) [9 , 15, 17, 20].
7. Длительная кислородотерапия [3, 4].
8. Тренировка с помощью максимальной вентиляции легких (МВЛ) [34].
Режим ПДКВ применяется как при спонтанной, так и при ИВЛ. До сих пор ведутся споры о его достоинствах и недостатках [68]. Режимы спонтанной вентиляции показаны при всех заболеваниях легких, в том числе при обострении хронического бронхита (ХБ). Осложнения режима ПДКВ связаны с его отрицательными физиологическими моментами: баротравма и волотравма, которые проявляются в развитии интерстициальной эмфиземы легких, пневмоме-диастинум и др.; нарушение гемодинамики; возникновение или увеличение шунтирования венозной крови; возникновение или увеличение отеков [13].
Оксигенотерапия является важным компонентом респираторной медицины, но не всегда самым эффективным. Разумеется, кислород назначается при различных видах гипоксии. Надо помнить, что окси-генотерапия не может заменить адекватную вентиляцию легких, микроциркуляцию и, в особенности, достаточ
ное количество гемоглобина, ферментов и т.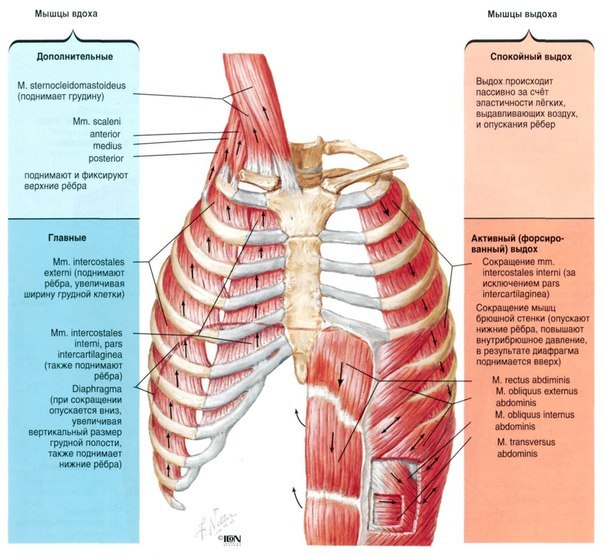 О2 больше 45 мм рт.ст., то применяются кислородные смеси не выше 40% [13].
О2 больше 45 мм рт.ст., то применяются кислородные смеси не выше 40% [13].
Оксигенотерапия является важным компонентом интенсивной терапии больных ХОЗЛ с хронической дыхательной недостаточностью П-Ш степени, так как удлиняет жизнь больных, устраняет гипоксию, снижает легочную гипертензию, сопротивление дыхательных путей и работу дыхания. О.В. Александров и соавт. [3] показали, что длительная кислородотера-пия увеличивает электрическую активность диафрагмы. Но необходимо, чтобы кислородотерапия сопровождалась вспомогательными методами респираторной медицины и была применена больным ХОЗЛ только по строгим показаниям.
В последние годы появилось много сообщений об успешном применении НГОС в лечении и реабилитации больных ХОЗЛ [2 , 19]. Однако четких клинико-физиологических предпосылок и противопоказаний к назначению этого метода у больных ХОЗЛ в литературе нет. По данным О.В. Александрова и соавт. [2], этот вид тренировки можно рекомендовать больным, у которых нет дыхательной недостаточности, либо она не превышает ДН . Они получили сведения об обострении инфекционного процесса в дыхательных путях или об обострении хронического
заболевания. У 7% больных П.В.Стручков и соавт. [19] не получили изменения временных показателей электромиограммы (ЭМГ) диафрагмы к концу курса терапии. Лишь через 2-3 месяца после окончания курса у некоторых больных улучшились показатели ЭМГ. Они пришли к выводу, что курс НГОС повышает эффективность и экономичность выполняемой работы и не нарушает функционального состояния диафрагмы. К такому же выводу пришли и
О.В.Александров и соавт. [4]. Другие исследователи изучали, в основном, влияние НГОС на вентиляцию и гемодинамику у больных ХОЗЛ [2].
К физическим методам воздействия на дыхательные мышцы относится метод чЭСД. По данным
По данным
З.Р.Турановой [20], этот метод показан при хроническом обструктивном бронхите (ХОБ), осложненном легочной гипертензией, без клинических признаков декомпенсации кровообращения. Автор отметила, что в результате лечения чЭСД уменьшилось утомление диафрагмальной мышцы, т. е. снизились амплитудные параметры ЭМГ. Подобные результаты получены
Е.Ю.Манаковой и соавт. [15].
А.Ю.Дзюблик и соавт. [9] изучали влияние электростимуляции (ЭС) наружных межреберных мышц в лечении больных ХОБ. Они сделали вывод, что при использовании этого метода лечения увеличивается электрическая активность межреберных мышц, и рекомендуют применять ЭС в комплексной терапии больных ХОБ. Метод ЭС довольно широко применяется в клинической практике в качестве мощного тренирующего и восстановительного средства, способствующего улучшению функционального состояния скелетных мышц. Но ЭС, как и другие методы лечения имеет ряд противопоказаний [17].
Функциональную способность дыхательных мышц у больных ХОЗЛ можно стимулировать также экспираторным и инспираторным сопротивлением. Однако, ряд авторов считает более целесообразным применять метод ИРТ. По данным Л.Ц.Иоффе и соавт. [14], в ответ на дыхательную нагрузку синхронно увеличивалась электрическая активность межре-берных, грудинно-ключично-сосцевидной (ГКС), лестничных мышц и мышц живота. Они пришли к заключению, что этот вид тренировки преимущественно показан больным с обструкцией периферических бронхов (так как биопотенциалы мышц у них возрастали в 2,6 раза, в отличие от больных с поражением верхних дыхательных путей). П.В.Стручков и соавт. [19] применяли курс ИРТ при лечении больных ХОБ. Они отметили улучшение показателей ЭМГ диафрагмы, увеличение общей работоспособности. Bellemare et al. [33], Gross et al. [49] сообщают о том, что метод ИРТ преимущественно влияет на выносливость дыхательных мышц. Pardy, Rivington [67] обнаружили, что тренировка дыхательных мышц повышает физическую работоспособность и выносливость до 40%.
Pardy, Rivington [67] обнаружили, что тренировка дыхательных мышц повышает физическую работоспособность и выносливость до 40%.
Наряду с такими положительными сторонами этого метода как простота применения, доступность в проведении тренировок в клинике, воздействии на дыхательную мускулатуру, она имеет большой недостаток, который заключается в меньшем воздействии на сердечно-сосудистую систему, скелетную мускулатуру. В то же время, тренировка этих систем
приводит к увеличению силы дыхательных мышц [10]. В литературе появились данные о том, что метод ИРТ повреждает диафрагмальные волокна [79].
Специальная тренировка с помощью МВЛ может применяться для улучшения выносливости дыхательных мышц и физической работоспособности у больных ХОЗЛ [34]. Недостаток этого метода заключается в том, что применение МВЛ приводит к ги-перкапнии, которая, в свою очередь, вызывает увеличение обструкции дыхательных путей, что противопоказано больным с выраженными нарушениями вентиляционной функции легких.
В литературе имеются данные о влиянии обще-тренирующего режима программы физической реабилитации на дыхательные мышцы. Некоторые авторы сообщают, что для тренировки дыхательных мышц необходимо длительное время [69]. Но имеются данные о том, что применение 2-недельного курса велотерапии с субмаксимальной нагрузкой на уровне 70-80% индивидуальной толерантности увеличивают выносливость больных ХБ [6, 7]. Влияние интенсивных тренировок на велоэргометре по методике
Н.Н.Вавиловой [19, 20] на функциональное состояние дыхательных мышц было изучено С. П.Ершовым и соавт. [11]. Они пришли к выводу, что этот метод терапии улучшает функцию диафрагмы и вспомогательной дыхательной мускулатуры, увеличивает силу сокращений мышц. Период отдыха ин-спираторных мышц благотворно влияет на вентиляционную функцию легких — снижается минутный объем дыхания, улучшается бронхиальная проходимость, увеличивается резервный объем выдоха, уменьшается воздухонаполненность легких. Tan Wei et al. [76] отметил увеличение максимального инспи-раторного давления у больных ХОЗЛ. Аналогичные данные получены Lisboa et al. [58].
Tan Wei et al. [76] отметил увеличение максимального инспи-раторного давления у больных ХОЗЛ. Аналогичные данные получены Lisboa et al. [58].
В литературе встречаются единичные данные, связанные с изучением электрической активности, изменением спектральных характеристик и сократительной способности вспомогательных дыхательных мышц после тренировки. Таким образом, немедикаментозная терапия нарушений функционального состояния дыхательных мышц требует дальнейшего изучения.
Фармакологическая терапия
Фармакологическая терапия дыхательных мышц изучена недостаточно, и все еще находится в начальной стадии изучения. В основном, изучалось влияние на респираторные мышцы средств, применяемых в клинике с целью бронходилатации. Но терапия должна быть направлена на увеличение сократительной способности, их выносливости, устойчивости к развитию утомления [22]. Сегодня можно выделить несколько групп препаратов, помимо метилксантинов, благоприятно влияющих на дыхательные мышцы: сердечные гликозиды, кортикостероиды, клеточные метаболиты, р-агонисты, ноотропы.
Метилксантины. В респираторной медицине обычно используют два препарата — кофеин и тео-филлин, которые стимулируют сердечную и скелетные мышцы, расслабляют бронхиальные мышцы. Кофеин повышает частоту и амплитуду потенциала
действия в нестимулируемых мышечных концевых пластинках и повышает потенциал стимулируемых концевых пластинок, которые изучены в восприимчивости к электрической стимуляции двигательного нерва. Кофеин усиливает сукцинилхолин, ингибируя холинэстеразу, действуя через изменение в выделении ацетилхолина. Увеличение выделения нейромедиатора в присутствии кофеина может воздействовать на величину возбуждения скелетной мышцы. Кофеин служит для повышения выделения и торможения поглощения Са2+ в здоровых мышечных клетках и саркоплазматическом ретикулуме.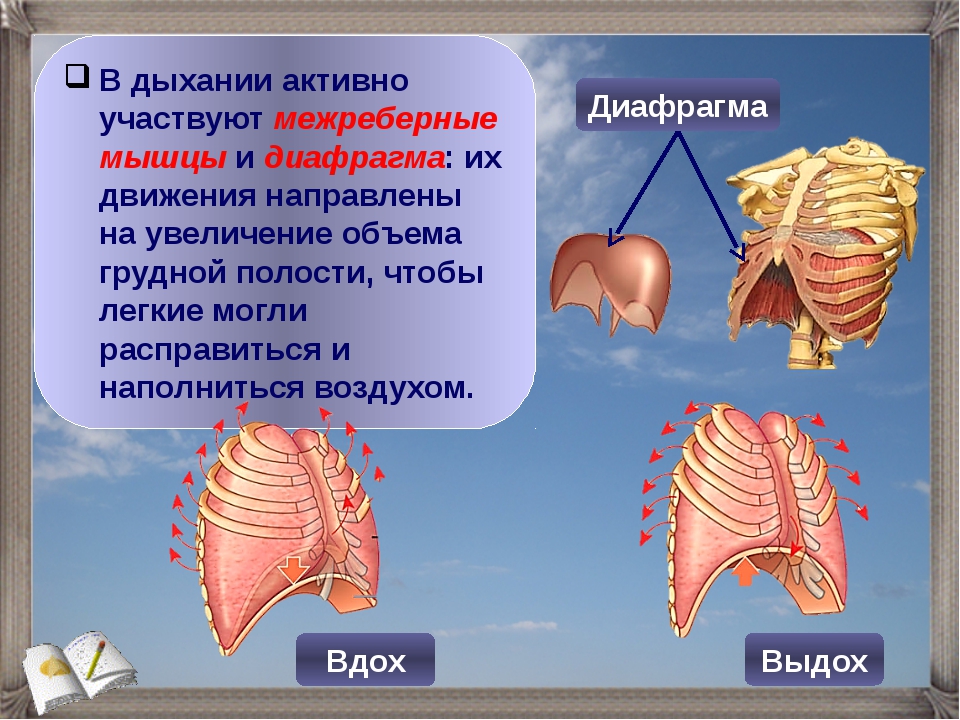 Он подавляет накопление Са2+ в саркоплазматическом ретику-луме. Так как ионы Са2+ являются активаторами сокращения и связывают возбуждение с сокращением, то повышенное мышечное сокращение в присутствии кофеина объясняется его действием на избыточное выделение Са2+ в саркоплазматической ретикулярной ткани. Далее, кофеин повышает число активных взаимодействий между актином и миозином, увеличивая силу сокращений.
Он подавляет накопление Са2+ в саркоплазматическом ретику-луме. Так как ионы Са2+ являются активаторами сокращения и связывают возбуждение с сокращением, то повышенное мышечное сокращение в присутствии кофеина объясняется его действием на избыточное выделение Са2+ в саркоплазматической ретикулярной ткани. Далее, кофеин повышает число активных взаимодействий между актином и миозином, увеличивая силу сокращений.
Очень немногие исследования могут раскрыть действие кофеина на дыхательные мышцы у человека. Lopes, Aubier et al. [59] показали, что терапевтическая доза кофеина повысила напряжение в неповрежденной и утомленной m. adductor pollicis. Supinski et al. [74] обнаружили увеличение сократимости диафрагмы на 40% после назначения кофеина. Singh et al. [24] в эксперименте изучали влияние кофеина на изометрическое сокращение диафрагмы и обнаружили его благотворное влияние на сократительную способность диафрагмальной мышцы. Таким образом, в литературе нет данных относительно действия препарата на дыхательные мышцы у людей, страдающих ХОЗЛ.
Теофиллин. Механизм действия теофиллина на сократимость диафрагмы до сих пор до конца не решен. Одни исследования указывают на его способность препятствовать разрушению цАМФ через угнетение активности фосфодиэстеразы [21]. В других — это утверждение опровергается тем, что максимальная терапевтическая концентрация теофиллина очень мало снижает активность этого фермента in vitro [32]. Имеются данные о стимулирующем действии теофиллина на внутренний кальциевый ток. Механизм его можно объяснить его антагонизмом по отношению к аденозину [77]. Для реализации этого механизма необходимо небольшое количество ами-нофиллина [38]. Для обоснования данных о том, что незначительно повышенный кальциевый ток, индуцированный эуфиллином, может повышать сократимость мышц, была предложена теория «кальций индуцированного освобождения кальция» [45]. Согласно этой теории малые количества пересекающего сарколемму кальция не активируют миофиламенты прямо, а индуцируют освобождение достаточного для их количества катиона и саркоплазматического ретикулума. В дальнейшем с целью исследования механизма, посредством которого теофиллин оказывает инотропное действие, было проведено ряд исследований. Эти исследования дают основание предполагать, что теофиллин вызывает интерполяризацию клеточной мембраны [40, 46] или взаимодействует с внутриклеточным или трансмембранным пе-
В дальнейшем с целью исследования механизма, посредством которого теофиллин оказывает инотропное действие, было проведено ряд исследований. Эти исследования дают основание предполагать, что теофиллин вызывает интерполяризацию клеточной мембраны [40, 46] или взаимодействует с внутриклеточным или трансмембранным пе-
ремещением Са2+ [26, 54]. Однако все эти исследования проводились в эксперименте при оптимальной длине диафрагмы.
Gayan-Ramirez et al. [4S] изучали механизм действия теофиллина при укороченной длине мышцы у собак. Они пришли к выводу, что инотропное влияние теофил-лина на длину пучков сокращенной диафрагмы не связано с внеклеточным Са2+, но существенно зависит от его выделения из саркоплазматического ретикулума. Этот эффект может быть результатом или прямого действия теофиллина на Са2+-каналы или результатом взаимодействия с процессом возбуждения-сокращения скелетных мышц. Эти данные подтверждают модулирующее влияние Са2+ на механизм действия теофиллина. Еще в ряде экспериментов in vitro показана роль Са-гомеостаза в механизме действия метилксантина.
De Vito, Roncoroni [42] изучали воздействие и взаимодействие аминофиллина (АМФ) и верапамила (ВПМ) на восприимчивость диафрагмы путем стимуляции диафрагмального нерва на 5 шейном корешке или внутривенно — на стволе при одиночном судорожном сокращении и тетаническом пульсе на различных частотах. Лекарства были использованы отдельно и в комбинации. Составлены кривые отношения трансдиафрагмальное давление/частота и были получены следующие результаты:
1. АМФ увеличил трансдиафрагмальное давление (ТДД) на всех частотах стимулирования на 5 шейном корешке; внутривенно — на стволе только на частоте 1030 Гц.
2. Во время инфузии ВПМ произошло уменьшение ТДД на всех частотах без изменения диафрагмального кровотока.
3. Эффект ВПМ был восстановлен АМФ.
4. После введения большого количества АМФ (0,21 мг/кг/мин) инфузия ВПМ уменьшила ТДД на всех частотах.
На изолированных половинках диафрагмы Varagic, Kentera [77] обнаружили, что аминофиллин увеличивает судорожное напряжение и максимальную скорость напряжения и этот эффект зависит от присутствия Ca2+ в среде. Он не наблюдался, когда отсутствовал Са2+ или был добавлен верапамил. Подобно этим исследованиям, Aubier et al. [26] показали, что введение аминофиллина увеличивает напряжение, развиваемое в неповрежденной диафрагме, стимулируемой in situ на частоте 20 Гц. Этот эффект не наблюдался, когда присутствовал верапамил.
Другими исследователями, работавшими с диафрагмами собак, стимулированными через нервы на частотах 1-40 Гц, не было отмечено благоприятного эффекта аминофиллина на сократительную способность мышц под влиянием верапамила [43]. Они пришли к выводу, что действие аминофиллина на диафрагму не требует нормальных операций Са2+-каналов. Противоположные данные получены Viires et al. [7S]. В эксперименте они выявили увеличение пикового судорожного напряжения при терапевтическом уровне аминофиллина. После того, как спровоцированная гипокальциемия уменьшила кривые соотношения трансдиафрагмальное давление/частота [31] и верапамил предотвратил действие аминофиллина на усиление сократительной способности [27], было принято, что действие аминофилли-
на зависит от выброса Са2+. Данные о том, что действие теофиллина на сократимость опосредовано клеточным метаболизмом Са2+, получены КоІЬеск еі а1. [54]. Они изучали взаимосвязь между сократимостью перфузируемой диафрагмы крыс и клеточной концентрацией Са2+ и цАМФ. Повышение сократимости, вызванное теофиллином, сопровождалось увеличением Са2+, без изменения цАМФ. При снижении сократимости, вызванное утомлением, отмечалось увеличение как Са2+, так и цАМФ, сохранявшееся даже в присутствии теофиллина. При добавлении в перфузат верапамила наблюдалось ингибирование положительного инотропного эффекта и повышение Са2+, вызванного теофиллином. На снижение сократимости при утомлении — верапамил не влиял. Они сделали вывод, что повышение Са2+ в мышце при утомлении представляет собой результат цАМФ-зависимого повышения активности Са2-АТФ-азы.
При снижении сократимости, вызванное утомлением, отмечалось увеличение как Са2+, так и цАМФ, сохранявшееся даже в присутствии теофиллина. При добавлении в перфузат верапамила наблюдалось ингибирование положительного инотропного эффекта и повышение Са2+, вызванного теофиллином. На снижение сократимости при утомлении — верапамил не влиял. Они сделали вывод, что повышение Са2+ в мышце при утомлении представляет собой результат цАМФ-зависимого повышения активности Са2-АТФ-азы.
Высказывается предположение, что аминофиллин вызывает стимуляцию № — К+-насоса [40, 46] , т.е. происходит увеличение притока К+ и выброса №+, последующий эффект, возможно, зависит от Са2+.
В литературе имеются достаточно противоречивые данные о механизме действия теофиллина на дыхательные мышцы. Влияние теофиллина на дыхательные мышцы широко изучено, хотя результаты оказались спорными.
Первые данные об изучении действия теофиллина на дыхательные мышцы были опубликованы АиЬіег еі а1. [25]. Они обнаружили, что в здоровых организмах при введении лечебной дозы теофиллина наблюдалось усиление сократимости диафрагмы. Такие же результаты получены Зирігакі еі а1. [74] у здоровых лиц. Они получили 16-процентное повышение ТДД. Противоположные данные получены МохЬат еі а1. [62]. Они пришли к выводу, что теофиллин не увеличивает ТДД.
Веїтап еі а1. [34] показали лишь незначительное увеличение МВЛ во время инфузии препарата. ВгорЬу еі а1. [37], изучая действие теофиллина у здоровых людей на дыхательные мышцы, пришли к выводу, что препарат не влияет на сократимость дыхательных мышц при терапевтических дозах. Мигсіапо еі а1. [65], используя методику 2-сторонней стимуляции диафрагмы, наоборот, доказали, что теофиллин в терапевтических дозах значительно улучшает силу диафрагмы.
Важная работа была проделана АиЬіег еі а1. [25] по оценке действия теофиллина на утомленную диафрагму у здоровых людей. Трансдиафрагмальное давление определялось во время электростимуляции диафрагмального нерва на разных частотах, до и после развития утомления, вызванного резистивной нагрузкой вместе и без инфузии препарата. Теофил-лин вводился в терапевтической дозе, как до развития утомления, так и после утомления. Когда тео-филлин вводился до процесса утомления, трансдиафрагмальное давление быстро возвращалось к норме на всех частотах стимулирования, а если он вводился после того, как утомление уже развилось, уровень трансдиафрагмального давления на всех частотах стимулирования достигало нормы и даже превышало уровень, предшествующий введению препарата. Авторы пришли к выводу, что теофиллин благотворно влияет на утомленную диафрагму.
[25] по оценке действия теофиллина на утомленную диафрагму у здоровых людей. Трансдиафрагмальное давление определялось во время электростимуляции диафрагмального нерва на разных частотах, до и после развития утомления, вызванного резистивной нагрузкой вместе и без инфузии препарата. Теофил-лин вводился в терапевтической дозе, как до развития утомления, так и после утомления. Когда тео-филлин вводился до процесса утомления, трансдиафрагмальное давление быстро возвращалось к норме на всех частотах стимулирования, а если он вводился после того, как утомление уже развилось, уровень трансдиафрагмального давления на всех частотах стимулирования достигало нормы и даже превышало уровень, предшествующий введению препарата. Авторы пришли к выводу, что теофиллин благотворно влияет на утомленную диафрагму.
Lewis et al. [57] изучали влияние аминофиллина на сокращаемость ГКС у S-и здоровых людей и пришли к выводу, что препарат в терапевтических дозах не предотвратил, и не изменил низкочастотное утомление ГКС.
Исследования in vitro, проведенные Johes et al. [51], Viires et al. [7S] показали положительный ино-тропный эффект теофиллина на дыхательные мышцы. Johes et al. [51] отметили увеличение судорожного напряжения диафрагмы только при супратерапев-тических концентрациях препарата. Эти результаты были подтверждены in vivo. Howell et al. [50], Sigrist et al. [72] отметили, что выраженность положительного инотропного эффекта зависит от дозы препарата. Увеличение генерации силы диафрагмы после введения теофиллина было отмечено в экспериментах Di Marco et al. [43]. Сила одиночного сокращения возросла на 21%, на частоте 20 Гц на 29%, а при уровне препарата 20-30 мг/л ТДД на частоте 10 Гц увелилось на 31, 3% [27].
В литературе имеется небольшое количество работ, в которых отмечается благотворное дыхание теофиллина на дыхательные мышцы у больных ХОЗЛ. Murciano et al. [64] изучали влияние теофил-лина на диафрагмальные сокращения у больных с ХОЗЛ. Все пациенты находились в стадии ремиссии, имели гипоксию и гиперкапнию, тяжелую обструкцию и гипервоздушность. Они пришли к заключению, что теофиллин оказывает стимулирующий эффект на сократимость и утомление диафрагмы.
Murciano et al. [64] изучали влияние теофил-лина на диафрагмальные сокращения у больных с ХОЗЛ. Все пациенты находились в стадии ремиссии, имели гипоксию и гиперкапнию, тяжелую обструкцию и гипервоздушность. Они пришли к заключению, что теофиллин оказывает стимулирующий эффект на сократимость и утомление диафрагмы.
Murciano et al. [63] провели исследование в группе из 60 человек с тяжелыми формами ХОЗЛ. Они пришли к выводу, что у тяжелых больных с ХОЗЛ теофиллин снижает одышку и способствует насыщению артериальной крови кислородом, и эти улучшения связаны с усилением влияния на дыхательные мышцы. Sherman et al [71] также отметили, что препарат существенно улучшает функцию дыхательных мышц. Nietrzeba et al. [66] обнаружили, что теофиллин улучшает максимальное инспиратор-ное давление (Рвд) и максимальную скорость вдоха у больных ХОЗЛ при 12-минутной ходьбе или нарастающей выполняемой нагрузке на велоэргометре. К противоположным данным пришли Eaton et al. [44]. Они показали, что теофиллин не влияет на одышку в покое у больных ХОЗЛ и не улучшает Рвд и максимальную скорость вдоха при тех же упражнениях.
Большинство исследователей отмечают неэффективность использования теофиллина при утомлении дыхательных мышц в терапевтических дозах. Kongragunta et al. [55] не отметили никаких различий между приемом плацебо и теофиллина на предотвращение и уменьшение утомления диафрагмы у больных с ХОЗЛ умеренной степени тяжести при нор-мокапнии. Исследователи предположили, что гипоксия, гиперкапния и миогенное диафрагмальное утомление являются необходимыми для того, чтобы теофиллин улучшил сокращение диафрагмы.
Foxworth et al. [47] тоже пришли к выводу, что тео-филлин не улучшает сократимость диафрагмы у больных ХОЗЛ при различных терапевтических концентрациях препарата в плазме. Это исследование объясняет «дозы ответа» теофиллина и сократимости диафрагмы.
Эффект теофиллина на дыхательные мышцы соотносится с дозировкой, а опыты in vivo и исследова-
ния на людях показывают, что для увеличения сократимости нужны супертерапевтические дозы [61]. Попытки использовать такие дозы на людях невозможны из-за токсичности препарата, что потенциально опасно для жизни из-за развития сердечной аритмии, эпилептических припадков и др. [3S]. Необходимы дальнейшие исследования для разрешения этих несоответствий и определения места теофиллина в лечении функциональных нарушений дыхательных мышц.
fj-агонисты. Вся группа известна своей способностью влиять на сократимость скелетных мышц. Хотя об их действии in vivo на дыхательные мышцы, в особенности на диафрагму, практически не сообщалось, имеется несколько доказательств, свидетельствующих о том, что эти препараты могут воздействовать на сократимость дыхательных мышц и утомление. В диафрагме имеется огромное количество Р-рецепторов [36].
Действие изопротеренола было изучено в эксперименте на собаках [50]. Установлено, что трансдиафрагмальное давление увеличивалось на 10% при низкочастотном, но оставалось без изменений при высокочастотном утомлении. Также было выявлено увеличение ТДД на 5-10% в присутствии препарата (при проведении пробы Мюллера). Изопротеренол уменьшил время полурелаксации и увеличил пиковое судорожное напряжение в диафрагме.
Изучено также действие другого препарата из группы р-агонистов — тербуталина [29]. Препарат не изменял ТДД при любых частотах стимулирования на интактной диафрагме, хотя частота сердечных сокращений увеличилась на 30%. Так как диафрагма состоит из 3-х типов волокон, тербуталин выявлял противоположный эффект в каждой из групп волокон, а общий эффект сводился к нулю. С другой стороны, препарат оказывает положительный инотроп-ный эффект на утомленную диафрагму при тех же дозах. Продолжая введение препарата, ТДД при низкочастотном стимулировании увеличилось на 25%, при высокочастотном — на 15%. Электрическая активность диафрагмы до и после введения тербутали-на не изменялась. Действие тербуталина только на утомленную диафрагму можно объяснить, что он действует только на быстрые волокна (так как они подвержены утомлению, а медленные — нет). Suzuki et al. [75], при изучении влияния фенотерола на сократительную способность диафрагмы собаки, показали, что препарат увеличил
Продолжая введение препарата, ТДД при низкочастотном стимулировании увеличилось на 25%, при высокочастотном — на 15%. Электрическая активность диафрагмы до и после введения тербутали-на не изменялась. Действие тербуталина только на утомленную диафрагму можно объяснить, что он действует только на быстрые волокна (так как они подвержены утомлению, а медленные — нет). Suzuki et al. [75], при изучении влияния фенотерола на сократительную способность диафрагмы собаки, показали, что препарат увеличил
трансдиафрагмальное давление, объяснив это увеличением транспорта кальция в миоциты. Derom et al. [41] в эксперименте показали, что броксатерол, лучше чем сальбутамол увеличивает силу сокращения утомлённой диафрагмы. Таким образом, необходимо дальнейшее изучение препаратов из этой группы на дыхательную мускулатуру у здоровых и больных людей. Данных по изучению р-агонистов у больных ХОЗЛ в литературе нет.
Дигиталисные препараты. Эта группа известна своим положительным инотропным эффектом на сердечную мышцу, хотя они не оказывают влияния на периферические скелетные мышцы [73]. Это объясняется различием процесса возбуждения-сокращения в 2-х типах мышц. Указанные препараты ингибируют Na — К+-АТФ-азу на уровне клеточных
мембран [52]. Приток Са2+ повышает силу сокращений с повышением концентрации этих катионов вблизи от миофибрилл.
Aubier et al. рассмотрели влияние дигоксина на генерацию силы диафрагмы у собак [30] и у больных ХОЗЛ с острой дыхательной недостаточностью [28]. В обеих работах был обнаружен положительный инотропный эффект дигоксина, происходящий без изменения минутного объема сердца и диафрагмального кровотока, в отличие от опытов in vivo. Это дало основание предполагать, что дигоксин обладает прямым инотропным действием на диафрагмальную сократимость. О таких же результатах сообщают Kikuchi et al.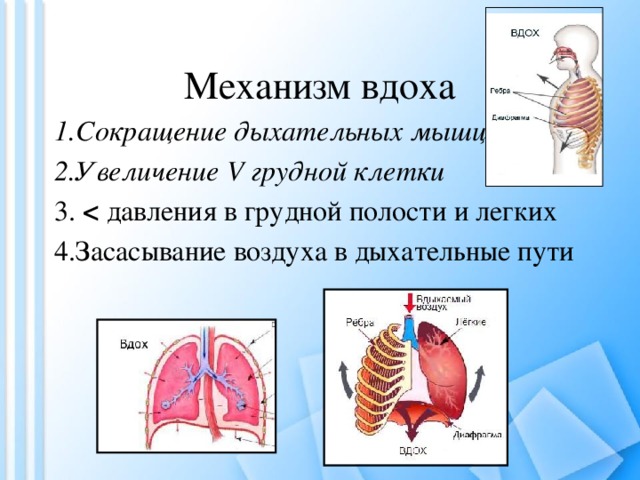 [53].
[53].
Другие медикаментозные средства. Имеются единичные сообщения в литературе о применении АТФ, пирацетама, этимизола, дибазола, фосфокреа-тина и преднизолона для лечения нарушений дыхательных мышц. Д.В.Акимов и соавт. [1, 8] в эксперименте in vivo изучали влияние утомления и гистами-новой бронхоконстрикции на показатели ЭМГ диафрагмы, ЭМГ наружных межреберных мышц и частоту дыхания. Утомление достигали с помощью ин-спираторного резистивного сопротивления. На фоне утомления резко ухудшалось течение бронхоконст-рикторной реакции. Введение исследуемых веществ (этимизола, преднизолона, АТФ, эуфиллина, пираце-тама, дибазола) на фоне утомления позволяло предотвратить гибель животных. При этом наибольшая активность отмечалась у эуфиллина, пирацетама и АТФ. АТФ вводился в дозе 500 мг/кг. Препарат способствовал восстановлению выносливости при утомлении мышц, хотя его эффект исчезал быстро после прекращения лечения. О положительном влиянии АТФ сообщили также Aubier et al. [30].
Пирацетам вводился в дозе 300 мг/кг. Эффект препарата в данном исследовании обусловлен его стимулирующим и антигипоксическим эффектами. Эффект преднизолона (5 мг/кг) был достаточно выраженным. Авторы сделали вывод, что эти препараты можно использовать в комплексной терапии бронхиальной обструкции, так как они улучшают сократительные свойства дыхательных мышц.
А. А Бичевым, Р.В. Франком [5] изучалась эффективность применения фосфокреатина у больных с дыхательной недостаточностью. В результате лечения уменьшилась одышка, увеличилась сократительная способность дыхательной мускулатуры при утомлении.
Антагонисты кальция (АК). Эту группу называют также «блокаторами медленных каналов» или «блокаторами входа ионов кальция».
Роль ионов кальция состоит:
а) в стимуляции сокращений миокарда и гладких мышц, т. е. положительном инотропном эффекте;
е. положительном инотропном эффекте;
б) регуляции функции проводящей системы сердца;
в) в положительном хронотропном эффекте на миокард.
Сокращение миоцитов может происходить только при вступлении в них ионов Са2+, что служит пусковым механизмом для высвобождения Са2+ из внутриклеточных депо. Именно Са2+ сближается с миофиб-риллами. Он также участвует в генерации химической энергии, высвобождающейся в процессе распа-
да АТФ и отщеплением богатой энергией фосфатной связи под влиянием Са2+-зависимой АТФ-азы. Именно Са2+ связывается с тропонином, регулирующим образование перекрестных связей между сократительными белками актином и миозином, которые благодаря этому приближаются друг к другу и вызывают сокращение мышц.
Сокращение гладкой мускулатуры коронарных артерий, артерий и артериол общего сосудистого русла также зависит от ионов Са2+, поступающих в клетки через каналы, подобные медленно входящим Са2+-каналам клеток миокарда. Механизм сокращения сходен с таковым в миокарде, но в гладкомышечных клетках ионы Са2+ связываются с кальмоду-лином, активирующим фермент, фосфорилирующий легкие цепи миозина, которые, в свою очередь, активируют образование перекрестных связей в актино-миозиновом комплексе, что и провоцирует сокращение.
Антагонисты Са2+ предотвращают поступление Са2+ в клетки через медленные Са2-каналы. Эти каналы имеют следующие особенности:
1. Каждый канал пропускает около 30 000 ионов кальция в 1 с.
2. Они относительно селективны.
3. Они медленно активируются по сравнению с №+-каналами.
4. Некоторые из них чувствительны к изменениям уровня цАМФ перфузии миокарда при ишемии, так как АК снимают спазм коронарных артерий, улучшают микроциркуляцию (нифедипин)
5. Функция каналов изменяется под действием неорганических (например, Zn, Ni) и органических ингибиторов (ингибиторов Са2).
Са2+-каналы обнаружены: в синоатриальных, атриовентрикулярных проводящих путях, волокнах Пуркинье, в миофибриллах миокарда, в гладкомышечных клетках сосудов, в скелетных мышцах. АК взаимодействуют с рецепторами на мембране клеток, что вызывает либо уменьшение функционирующих медленных каналов (например, нифедипин), либо к снижении проводимости каналов, либо к изменению кинетики каналов (верапамил). АК обладают тканевой специфичностью.
С учетом этих свойств АК способны оказывать:
1. Антиангинальное действие:
а) уменьшение посленагрузки на сердце из-за снижения сопротивления в системных сосудах,
б) прямое отрицательное инотропное влияние на миокард, снижение уровня окислительновосстановительных процессов, уменьшение механической работы сердца за счет торможения поступления ионов Са2+ в миофибриллы и ингибирование активируемой Са-миофибриллярной АТФ-азы. Определенное значение имеет влияние АК на связывание кальмодулина с ионами Са2+ внутри миофибриллы, отчего зависит активация протеинкиназы и уровень фосфорилирования в миозине,
в) снижение преднагрузки из-за влияния на венозный тонус и возврат крови к сердцу,
г) улучшение функционального состояния левого желудочка, не только из-за уменьшения пред — и постнагрузки, но и улучшения перфузии при ишемии,
так как АК снимают спазм коронарных артерий, улучшают микроциркуляцию.
2. Антиаритмический эффект.
3. Гипотензивный эффект.
Нифедипин в отличие от других препаратов этой группы вызывает:
1) вазодилатацию в дозах, которые не дают отрицательного инотропного эффекта;
2) его антиаритмическая активность мало выражена;
3) умеренно изменяет ударный объем и давление в легочной артерии;
4) увеличивает или не изменяет ЧСС;
5) уменьшает сократительную способность мио-фибрилл при сохранении реакции сердца на симпатические импульсы;
6) антиангинальный эффект обусловлен снижением «посленагрузки», увеличением коронарного кровотока, снижением давления наполнения в левом желудочке.
Противопоказаниями к назначению АК являются:
1. Прогрессирующая недостаточность.
2. Нестабильная антриовентрикулярная блокада.
3. Кардиогенный шок
4. Поражение синусового узла (синдром слабости синусового узла).
5. Острая стадия инфаркта миокарда.
6. Синдром Вольфа-Паркинсона-Уайта и другие состояния, связанные с понижением АД.
Ряд ученых использовали АК для изучения модулирующего действия Са2+ при применении теофиллина. Все эти данные получены только в экспериментах, и, в основном, использовался верапа-мил [27, 42, 46, 54, 77]. о1едо в эксперименте, т.е. их влияние на дыхательные мышцы вообще не изучалось. В экспериментах, в основном, применялся верапамил, который обладает отрицательным инотропным эффектом. Данных о применении АК у больных ХБ для коррекции нарушений функционального состояния дыхательных мышц в литературе нет.
о1едо в эксперименте, т.е. их влияние на дыхательные мышцы вообще не изучалось. В экспериментах, в основном, применялся верапамил, который обладает отрицательным инотропным эффектом. Данных о применении АК у больных ХБ для коррекции нарушений функционального состояния дыхательных мышц в литературе нет.
Проанализировав данные литературы, мы нашли патофизиологическое обоснование применения антагонистов кальция для коррекции функциональных нарушений дыхательных мышц у больных ХБ. Данные литературы [12], результаты собственных исследований указывают, что гиперфункция дыхательных мышц развивается уже на ранних стадиях хронического необструктивного бронхита. Можно рассчитывать, что применение АК устраняет гиперфункцию и создает адекватные условия для отдыха и ликвидации утомления дыхательных мышц.
Утомление дыхательных мышц [12] является одной из наиболее частых форм респираторной мышечной недостаточности. В основе утомления [60] может лежать дискоординация функционирования дыхательных мышц, часто связанная с их неполным расслаблением. Стоит указать, что в аспекте учения Ф.З.Меерсона [16] об адаптации, компенсаторной гиперфункции, гипертрофии и недостаточности сердца нарушение процессов расслабления поперечнополосатых мышц является одним из универсальных механизмов их утомления.
Молекулярная основа расслабления заключается в уменьшении входа в клетку экстраклеточного Са2+ [39]. Известно, что данный механизм можно контролировать, используя фармакологические препараты из группы АК.
Экспериментальные данные, полученные Ко1Ьеск й а1. [54] на крысах, указывают, что утомление диафрагмы может быть связано с повышением внутриклеточного Са2+, обусловленного цАМФ-зависимым повышением активности Са-АТФ-азы. Данный механизм также можно контролировать, используя АК.
Убедительно показана роль нарушения кальциевого гомеостаза в формировании гиперреактивности бронхов [23]. По данным литературы, у больных ХБ имеет место гиперреактивность дыхательных путей [18]. В свою очередь, устранение гиперреактивности дыхательных путей сопровождается уменьшением степени нарушения бронхиальной проходимости и снижением резистивной нагрузки на дыхательные мышцы.
По данным литературы, у больных ХБ имеет место гиперреактивность дыхательных путей [18]. В свою очередь, устранение гиперреактивности дыхательных путей сопровождается уменьшением степени нарушения бронхиальной проходимости и снижением резистивной нагрузки на дыхательные мышцы.
Вышеприведенные данные явились патофизиологической основой для использования АК для коррекции функциональных нарушений дыхательных мышц у больных ХБ.
Таким образом, необходимы дальнейшие исследования для разработки новых, более совершенных
методов лечения нарушений функционального состояния дыхательных мышц у больных ХОЗЛ.
ЛИТЕРАТУРА
1. Акимов Д.В., Виноградова И.А., Шевченко А.И. Влияние некоторых лекарственных средств на бронхиальную проходимость в условиях утомления дыхательной мускулатуры // Физиол. журнал им. Се-ченова.-1995.-Т.81, №2.-С. 83-88.
2. Александров О.В., Виницкая Р.С., Стручков П.В. и др. Возможности гипербарической тренировки в реабилитации больных хроническим бронхитом // Вестник РАМН.-1997.-№5.-С. 27-30.
3. Александров О.В., Каландаршивили Г.Г., Гноевых В.В. Длительная кислородотерапия при хронической легочной недостаточности // Бюл. Сиб. отд-ния АМН СССР.-1989.-№2.-С. 54-59.
4. Александров О.В., Севрунова О.А., Манакова Е.Ю. и др. Функциональное состояние диафрагмальных мышц при некоторых немедикаментозных методах лечения хронической легочной недостаточности // Клиническая медицина.-1991.-№10.-С. 57-61.
5. Бичев А.А, Франк Р.В. Влияние фосфокреатина на функцию дыхательной мускулатуры у больных хроническими обструктивными заболеваниями легких и при дыхательной недостаточности // 1 Всесоюзный конгресс по болезням органов дыхания, Киев, 9-12 октября, 1990: Сборник резюме.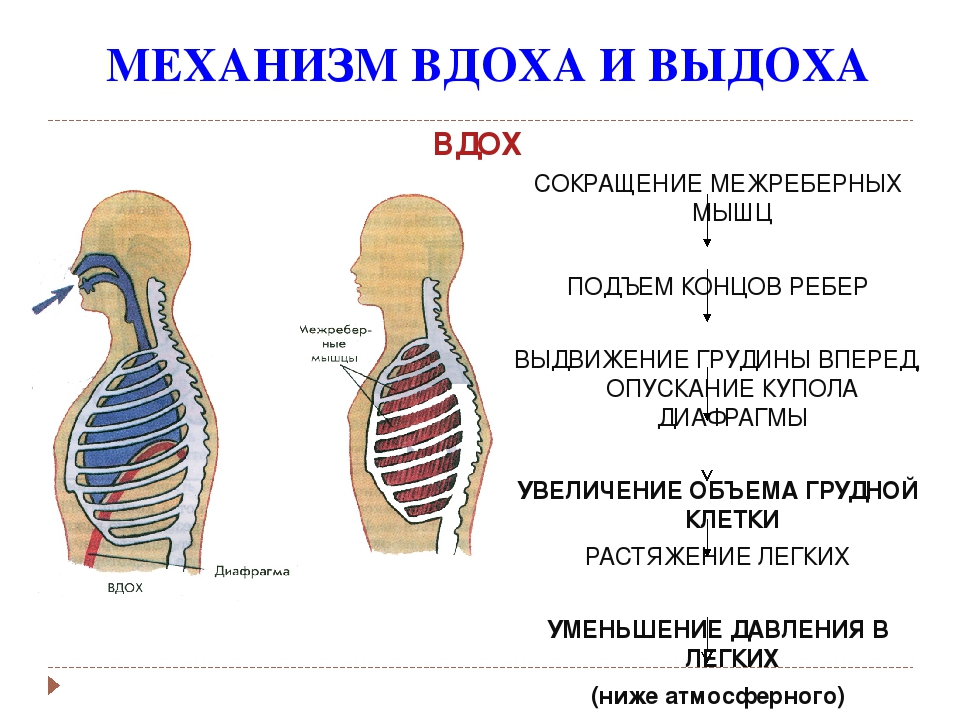 — Киев, 1990. — №236.
— Киев, 1990. — №236.
6. Вавилова Н.Н. Применение дозированной физической нагрузки для оценки функционального состояния дыхательной системы у больных хроническим бронхитом, в процессе физической реабилитации: Автореф. дис… канд. мед. наук.- Л., 1991. -16 с.
7. Вавилова Н.Н., Перельман Ю.М. Дозированная велотерапия в реабилитации больных хроническим бронхитом: Методические рекомендации.- Благовещенск, 1991.-16 с.
8. Виноградова И.А., Акимов Д.В., Шевченко А.И. Фармакологическая коррекция утомления дыхательной мускулатуры в условиях гистаминного бронхоспазма и адренергического дисбаланса // International J.Immunorehabilitation.-1997.-№7.-С. 118.
9. Дзюблик А.Я., Степаненко А.В. Электростимуляция дыхательных мышц в комплексной терапии больных хроническим обструктивным бронхитом // Новые медицинские технологии в профилактики и лечении заболеваний органов дыхания/ВНИИ пульмонологии.- Л., 1990.-С. 36-38.
10. Ершов С.П. Диагностика нарушений функционального состояния дыхательной мускулатуры при хроническом бронхите: Автореф. дис. .. канд. мед. наук.- Благовещенск, 1998.-18 с.
11. Ершов С.П., Вавилова Н.Н., Перельман Ю.М. Тренировка дыхательных мышц с помощью субмак-симальных нагрузок на велоэргометре // Бюл. физи-ол. и патол. дыхания.- 1999.- Вып.3.-С. 41-45.
12. Ершов С.П., Перельман Ю.М. Электрофизио-логическая характеристика дыхательных мышц у больных хроническим бронхитом // Бюл. физиол. и патол. дыхания.- 1999. -Вып.5.-С. 28-35.
13. Зильбер А.П. Этюды критической медицины. Респираторная медицина. Т. 2.- Петрозаводск: Изд-во ПГУ, 1996.-488 с.
14. Иоффе Л.Ц., Болотова Н.А., Рехтман А.Г. и др. Регуляция дыхания резистивным инспираторным сопротивлением у больных хроническими заболеваниями легких // Тер.архив. -1989.-Т.61, №°8.-С. 79-S3.
Иоффе Л.Ц., Болотова Н.А., Рехтман А.Г. и др. Регуляция дыхания резистивным инспираторным сопротивлением у больных хроническими заболеваниями легких // Тер.архив. -1989.-Т.61, №°8.-С. 79-S3.
15. Манакова Е.Ю., Александров О.В., Бенцианов А.Д. Электростимуляция диафрагмы и лечение ХНЗЛ // Клиническая медицина.-1986.- №12.-С. 19-25.
16. Меерсон Ф.З. Адаптация сердца к большой нагрузке и сердечная недостаточность.- М.: Наука, 1975. -263 с.
17. Приймак А. А., Бенцианов А. Д., Дмитриевская Е. М. и др. Лечение дыхательной недостаточности при туберкулезе и хронических болезнях органов дыхания методом электрической стимуляции дыхания : Методические рекомендации.- М., 19SS. -14 с.
1S. Прилипко Н.С., Перельман Ю.М. Гиперреактивность дыхательных путей при хроническом бронхите // Бюл. физиол. и патол. дыхания.- 199S.- Вып.
1.-С. 2S-34.
19. Стручков П.В., Манакова Е.Ю., Давыдов Э.Г. и др. Гипоксическая стимуляция и инспираторный резистивный тренинг в реабилитации больных хроническим бронхитом // Тер.архив.-1992.-Т.64, №3.-С. 46-49.
20. Туранова З.Р. Утомление диафрагмальной мышцы — диагностика и лечение // Тер.архив.-1997.-Т.69, №°8.-С. 77-S0.
21. Чучалин А.Г., Айсанов З.Р. Роль дыхательной мускулатуры в патогенезе обструктивных заболеваний легких и пути терапевтической коррекции // Проблемы туберкулеза.- 1987.-.№7.-С. 65-6S.
22. Чучалин А.Г., Айсанов З.Р. Нарушение функции дыхательных мышц при хронических обструк-тивных заболеваниях легких // Тер.архив.-1988.-Т.60, №>8.-С. 126-132.
23. Чучалин А.Г., Ханаш Х.М., Башкова Т.Л. Астма физического усилия // Тер.архив.-1986.-№ 3.-С. 130-135.
Чучалин А.Г., Ханаш Х.М., Башкова Т.Л. Астма физического усилия // Тер.архив.-1986.-№ 3.-С. 130-135.
24. Aubier M. Pharmacotherapy of respiratory muscles // Clin.Chest Med.-1988.-Vol.9, №2.-P. 311-324.
25. Aubier M., DeTroyer A., Sampson M. et al. Ami-nophylline improves diaphragm contractility // N.EnglJ.Med.-1981.-Vol.305.-P. 249-252.
26. Aubier M., Murciano D., Viires N. et al. Increased ventilation caused by improved diaphragmatic efficiency during aminophylline infusion // Am.Rev.Resp.Dis.-1983.-Vol.127.-P. 148-154.
27. Aubier M., Murciano D., Viires N. et al. Diaphragmatic contractility enhanced by aminophylline: role of extracellular calcium // J.Appl.Physiol.: Respirat. Environ. Exercise Physiol.-1983.-Vol.54.-P. 460-464.
2S. Aubier M., Murciano D., Viires N. et al. Effects of digoxin on diaphragmatic strength generation in pari-ents with chronic obstructive pulmonary disease during acute respiratory failure // Am.Rev.Resp.Dis.-1987.-Vol.135.-P. 544-548.
29. Aubier M., Viires N., Murciano D. et al. Effects and mechanism of action of terbutaline on diaphragmatic contractility // J.Appl.Physiol.-1984.-Vol.56.-P. 922-929.
30. Aubier M., Murciano D., Viires N. et al. Effects digoxin on diaphragmatic strength generation // J.Appl.Physiol.-1986.-Vol.61.-P. 1767-1774.
31. Aubier M., Viires N., Piguet J. et al. Effect of hypocalcemia on diaphragmatic strength generation // J.Appl.Physiol.-1985.-Vol.58.-P. 2054-2061.
32. Beavo J.A., Rogers N.A., Grassford J.C. et al. Effects of xanthine derivates on lipolysis and adenosine 3′-5′-monophosphate phosphodiesterase activity // Mo-lec. Pharmacol.-1970.- Vol.6.-P. 597-603.
Pharmacol.-1970.- Vol.6.-P. 597-603.
33. Bellemare F., Grassino A. Evaluation of the human diaphragm fatigue // J.Appl.Physiol.: Respirat. Environ. Exercise Physiol.-1982.-Vol.53, №5.-P. 1196-1206.
34. Belman M.J., Sieck G.C., Mazar A. Aminophyl-line and its influence on ventilatory endurance in humans // Am.Rev.Resp.Dis .-1985.-Vol.131.-P. 226-229.
35. Bondy A.Y. Effects of verapamil on excitation contraction coupling in frog sartorius muscle // J.Pharmacol.Exp.Ther.-1978.-Vol.205.-P. 49-57.
36. Bowman W.C., Raper C. The effects of adrener-gie other drugs affecting carbohydrate metabolism and contractions of the diaphragm // Br.J.Pharmacol.-1984.-Vol.23.-P. 184-200.
37. Brophy C., Mier A., Moxham J. et al. The effects of aminophylline on respiratory and limb muscle contractility im man // Eur.Resp.J.-1989.-Vol.2, №7.-P. 652-655.
38. Burowskyi M., Nakatsu K., Munt P.W. Theophylline reassessed // Ann.Intern.Med.-1984.-Vol.101.-P. 63-73.
39. Davis C., Kannan M.S., Jones T.R. et al. Control of human airway smooth muscle in vitro studies // J.Appl.Physiol.-1982.-Vol.53, №5.-P. 1080-1087.
40. Delbono O., Kotsias B.A. Hyperpolarizing effect of aminophylline, theophylline and AMP on rat diaphragm fibers // J.Appl.Physiol. -1988. — Vol. 64.-P. 1893-1898.
41. Derom E., Gayan-Ramirez G., Gurrieri G. et al. Broxaterol increases force output of fatigue canine diaphragm more than salbutamol // AmerJ.Resp.Crit.Care Med.-1997.-Vol.155, №1.-P. 181.
42. De Vito E. L., Roncoroni A.J. Effects of aminophyl-line and verapamil upon diaphragmatic force generation in dogs // Eur.Resp.J.-1990.-Vol.3, №4.-P. 456-462.
L., Roncoroni A.J. Effects of aminophyl-line and verapamil upon diaphragmatic force generation in dogs // Eur.Resp.J.-1990.-Vol.3, №4.-P. 456-462.
43. Di Marco A.F., Nochomovitz M., Di Marco M.S. et al. Comparative effect of aminophylline on diaphragm and cardiac contractility // Am.Rev.Resp.Dis.-1984.-Vol.129, part 2.-P. 270.
44. Eaton M., Green B.A., Chruch T.R. et al. Efficacy of theophylline in «irreversible» airflow obstruction // Ann.Int.ern.Med.-1980.-Vo1.92.-P. 758-761.
45. Endo M., Tanaka M., Takahashi K. Calcium induced release of calcium from the sarcoplasmic reticulum of skeletal muscle fibers // Nature.-1970.-Vol.228.-P. 34-36.
46. Esau S. Effect of theophylline on membrane potential and contracting force in hamster diaphragm muscle in vitro // J.Clin.Invest.-1986.-Vol.77.-P. 638-640.
47. Foxworth J.W., Reisz G.R., Knudson S.M. et al. Theophylline and diaphragmatic contractility. Investigation of a dose-response relationship // Am.Rev.Resp. Dis.-1988.-Vol.138, №6.-P. 1532-1534.
48. Gayan-Ramirez G., Janssens S. et al. Mechanism of theophylline-induced inotropic effects on foreshortened canine diaphragm // Eur.Resp. J.-1995.-Vol.8, №11.-P. 1915-1921.
49. Gross D., Ladd H.W., Riley E.J. et al. The effect of training on strength and endurance of the diaphragm in quadriplegia // Am.J.Med.-1980.-Vol.68.-P. 27-35.
50. Howell S., Roussos C. Isoproterenol and aminophyl-line improve contractility of fatigue canine diaphagm // Am.Rev.Resp. Dis.-1984.- Vol.129.-P. 118-124.
51. Low-freguency fatigue in isolated skeletal muscles and the effects of methylxanthines / D.A.Jones,
Low-freguency fatigue in isolated skeletal muscles and the effects of methylxanthines / D.A.Jones,
S.Howell, C.Roussos, R.H.T.Edwards // Clin.Sci.-1982.-Vol.63.-P. 161-167.52
52. Katz A.M., Repke D. Calcium-membrane interactions in the myocardium: effects of ouabain, epinephrine and 3’5′-cyclic adenosine monophosphate // AmJ.Cardiol.-1973.-Vol.31.-P. 193-201.
53. Kikuchi V. Hid W. Shindoh C. et al. Effects of digitalis on the diaphragm in anesthetized dogs // J. Appl. Physiol.-1987.-Vol.63.-P. 277-284.
54. Kolbeck R.C., Speir W.A. Theophylline, fatigue and diaphragm contractility: cellular levels of 45Ca and cAMP // J.Appl.Physiol.-1991.-Vol.70, №5.-P. 1933-1937.
55. Kongragunta V.R., Druz W.S., Sharp J.T. Dyspnea and diaphragmatic fatigue in patients with chronic obstructive pulmonary disease // Am.Rev.Resp.Dis.-1988.-Vol.137, №3.-P. 662-667.
56. Kotsias B.A., Munchnik S. Frequency dependent effect of verapamil on rat soleus muscle // Experientia.-1985.-Vol.41.-P. 1538-1540.
57. Lewis M.I., Belman M.J. Sieck G.C. Aminophylline and fatigue of the sternomastoid muscle // Am. Rev. Resp.Dis.-1986.-Vol.133, №4.-P. 672-675.
58. Lisboa C., Villafranca C., Leiva A. et al. Inspiratory muscle training in chronic airflow limitation: Effect on exercise perfomance // Eur.Resp.J.-1997.-Vol.10, №3.-P. 537542.
59. Lopes J.M., Aubier M., Jardim J. et al. Effect of caffeine on skeletal muscle function before and after fatigue // J.Appl.Physiol.-1983.-Vol.54.-P. 1303-1305.
60. Martin J., Powell E., Shore S. et al. The role of respiratory muscles in the hyperinflation of bronchial asthma // Am.Rev.Resp.Dis.- 1980.-Vol.121, №3.-P. 441-447.
Martin J., Powell E., Shore S. et al. The role of respiratory muscles in the hyperinflation of bronchial asthma // Am.Rev.Resp.Dis.- 1980.-Vol.121, №3.-P. 441-447.
61. Moxham J. Aminophylline and the respiratory muscles: an alternative view // Clin.Chest Med.-1988.-Vol.9, №2.-P. 325-336.
62. Moxham J., Miller J.M., Wiles C.M. et al. The effect of aminophylline on human diaphragm and limb muscles contractility // Thorax.-1983.-Vol.38.-P. 252.
63. Murciano D., Aubier M., Anclair M. et al. Effect of long-term theophylline administration on dyspnea, arterial blood gases and respiratory muscle perfomance in COPD patients // Am.Rev.Resp.Dis.-1986.-Vol.134.-P. 150.
64. Effect of theophylline on diaphragmatic strength and fatigue in patient with chronic obstructive pulmonary dis-ease/ D .Murciano, M. Aubier, V. Lecolgnic, R. Pariente // N.Engl J.Med.-1984.-Vol.311.-P. 349-353.
65. Murciano D., Aubier M., Viires N. et al. Effect of theophylline and euprophilline on diaphragmatic contractility // J.Appl.Physiol.-1987.-Vol.63.-P. 51-57.
66. Nietrzeba R.M., Elliot C.G., Adams T.D. et al. Effect of aminophylline upon the exercise perfomance of patients with stable chronic airflow obstruction // Bull.Eur.Physiopathol.Respir.-1984.-Vol.20.-P. 361-367.
67. Pardy R.L., Rivington R.N., Despas P.I. et al. Inspiratory muscle training compared with physiotherapy in patients with chronic airflow limitation // Am.Rev.Resp.Dis.-1981.-Vol.123, №4.-P. 421-425.
68. Peruzzi W.T. The current status of PEEP // Resp.Care.-1996.-Vol.41, №4.-P. 273-284.
69. Reid M.B., Johnson R.L. Efficiency, maximal blood flow, and aerobic work capacity of canine diaphragm // J.Appl.Physiol.-1983.-Vol.254.-P. 763-772.
Reid M.B., Johnson R.L. Efficiency, maximal blood flow, and aerobic work capacity of canine diaphragm // J.Appl.Physiol.-1983.-Vol.254.-P. 763-772.
70. Sanchez J.A., Stefani E. Inward calcium current in twitch muscle fibres of the frog // J.Physiol.-1978.-Vol.283.-P. 197-209.
71. Sherman M.S., Lang D.M., Matityanu A. et al. Theophylline improves measurements of respiratory muscle efficiency // Chest.-1996.-Vol.110, №6.-P. 1437.
72. The effect of aminophylline on inspiratory muscle contractility/ S. Sigrist, D. Thomas, S. Howell, C. Rous-sos // Am.Rev.Resp.Dis.-1982.-Vol.126.-P. 46-50.
73. Smith T.W., Maber F. Digitalis // N.Engl.J.Med.-1973.-Vol.289.-P. 945-952.
74. Supinski G.S., Deal E.C., Kelsen S.G. The effect of caffeine and theophylline on diaphragm contractility in man // Am.Rev.Resp.Dis.-1984.-Vol.130.-P. 429-433.
75. Suzuki S., Numata H., Sano F. et al. Effect and mechanism of fenoterol on fatigued canine diaphragm // Am.Rev.Resp.Dis.-1988.-Vol.137, №5.-P. 1048-1054.
76. Tan Wei, Lahrmann H., Zwick H. Beijing yike daxue xuebao // J.Beijing.Med.Univ.-1998.-Vol.30, №2.-P. 169-171.
77. Varagic V.M., Kentera D. Interaction of calcium, dibuyryl cyclic AMP, isoprenaline and aminophylline on the isometric contraction of the isolated contraction of the isolated hemidiaphragm of the rat // Naunyn Schmie-deberg’ s Arch.Pharmacol.-1978.-Vol.303.-P. 47-53.
78. Viires N., Aubier M., Murciano D. et al. Effect of theophylline on isolated diaphragmatic fibers // Am.Rev.Resp.Dis.-1986.-Vol.133.-P.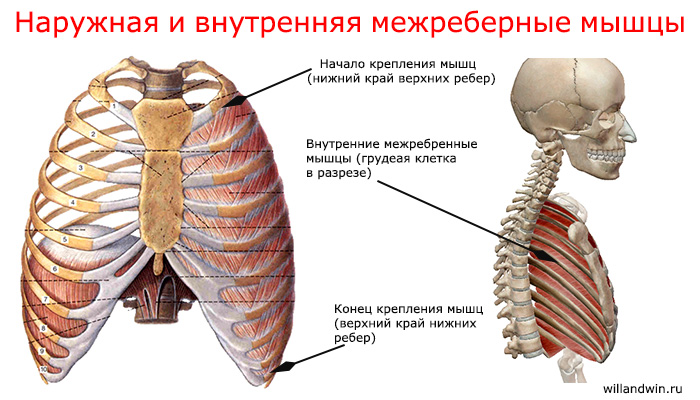 1060-1064.
1060-1064.
79. Zhu E.H., Petrof B.J., Gea J. et al. Diaphragm muscle fiber injury after inspiratory resistive breathing // Amer.J.Resp.CritCare Med.- 1997.- Vol.155, №3.- P. 1110.
п п п
УДК 616.24-099+612.015 Е.В.Егоршина, Е.А.Бородин, Н. В. Новик
К ВОПРОСУ О МЕХАНИЗМАХ РАЗВИТИЯ И МЕТОДАХ ДИАГНОСТИКИ ЭНДОТОКСИКОЗА ПРИ НЕСПЕЦИФИЧЕСКИХ ВОСПАЛИТЕЛЬНЫХ ЗАБОЛЕВАНИЯХ ЛЕГКИХ
РЕЗЮМЕ
Изучены основные биохимические механизмы развития эндогенной интоксикации у 6G больных первичной острой пневмонией. Установлены наиболее информативные лабораторнодиагностические критерии для оценки степени тяжести эндотоксикоза. Применение этих критериев позволит своевременно диагностировать ранние проявления эндотоксикоза и проводить эффективную медикаментозную коррекцию у больных острой пневмонией.
SUMMARY E.V.Egorshina, E.A.Borodin, N.V.Novik
ENDOTOXICOSIS DEVELOPMENT MECHANISMS AND DIAGNOSTICS METHODS IN NON-SPECIFIC INFLAMMATORY LUNG DISCASES
Main biochemical mechanisms of endogi-nous intoxication in 6G patients with primary acute pneumonia were studied. The most informative laboratory diagnostic criteria for assessing endotoxicosis severity were deter-
mined. These criteria will allow to timely diagnose and treat early endotoxicosis in patients with acute pneumonia.
Под эндотоксикозом принято понимать самоотравление организма токсичными продуктами обмена веществ, образующимися как в самом макроорганизме, так и продуцируемыми бактериями [1].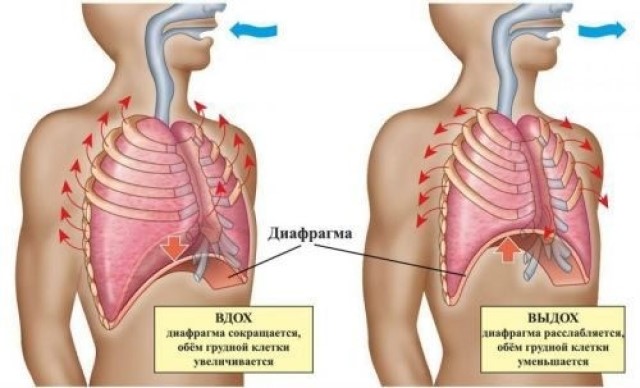 Синдром эндогенной интоксикации, в большей или меньшей степени, сопутствует любому соматическому, инфекционному, хирургическому и другим заболеваниям [9] и в настоящее время трактуется как «клинический синдром с проявлениями симптомов интоксикации при патологических состояниях, неоднородных по этиологии и обусловленных накоплением в тканях и биологических жидкостях организма продуктов патологического обмена веществ, деструкции тканевых структур» [14].
Синдром эндогенной интоксикации, в большей или меньшей степени, сопутствует любому соматическому, инфекционному, хирургическому и другим заболеваниям [9] и в настоящее время трактуется как «клинический синдром с проявлениями симптомов интоксикации при патологических состояниях, неоднородных по этиологии и обусловленных накоплением в тканях и биологических жидкостях организма продуктов патологического обмена веществ, деструкции тканевых структур» [14].
К важнейшим биохимическим механизмам развития эндотоксикоза относятся активация тканевого протеолиза с накоплением токсичных молекул средней массы (МСМ) [4] и процессов перекисного окисления липидов (ПОЛ) [3], действие бактериальных токсинов [16]. Лабораторная диагностика эндотоксикоза включает биохимические [11, 13], биофизические [12] и гематологические [15] методы, а также постановку различных биологических проб [5]. Получаемые с помощью различных методов данные трудно сопоставимы. Многие из предложенных ме-
«Легкие можно тренировать» — УЗ «Гродненская университетская клиника»
Мы дышим не задумываясь, а между тем за сутки, по разным оценкам, наши легкие прокачивают от 300 до 900 литров воздуха. Оказывается, то, что мы вдыхаем, и то, как мы это делаем, в значительной мере влияет на наше самочувствие и работоспособность.
Большинство заболеваний дыхательной системы связано с тем или иным вредным воздействием на человека факторов внешней среды — например, хронический бронхит курильщика, профессиональные хронические бронхиты, хроническая обструктивная болезнь легких и др. Цель первичной профилактики — не подвергать себя тем обстоятельствам, которые заставляют заболеть. Например, если человек не курит и не собирается курить — это и есть первичная профилактика, в том числе рака легкого. Если человек не работает на вредном производстве, ведет здоровый образ жизни — это тоже профилактика.
Но если человек все же заболел, надо сделать все возможное, чтобы болезнь не прогрессировала. В таких случаях необходима вторичная профилактика.
В таких случаях необходима вторичная профилактика.
В чем заключается вторичная профилактика?
– Это поддержка здоровья не только с помощью лекарственных препаратов, но и занятия дыхательной гимнастикой.
Все привыкли, что можно тренировать мышцы, руки, ноги, но точно так же можно тренировать и легкие. Чем лучше легкие вентилируются, тем лучше они снабжаются кровью, тем лучше самочувствие, тем меньше проявления болезни.
Дыхательная разминка
- Расслабьтесь и встаньте прямо, руки необходимо опустить вдоль туловища.
- Сделайте выдох и далее начинайте медленный глубокий вдох. При наполнении легких воздухом ваши плечи начинают подниматься. Затем делается резкий выдох, и плечи соответственно опускаются.
- При следующем вдохе при наполнении легких ваши плечи не спеша отводятся назад, лопатки сводятся, руки за спиной сближаются. Затем нужно не спеша выдохнуть, при этом руки и плечи выдвигаются вперед, а грудная клетка сжимается. Плечи и руки должны быть расслаблены.
- С глубоким вдохом делаем наклон вправо, грудная клетка слева соответственно растягивается. С выдохом возвращаемся в первоначальное положение. Делаем такой же наклон влево. При выполнении этого занятия спину требуется держать ровной, а шею и руки не сгибать.
- При вдохе медленно откинуть голову назад, позвоночник при этом сгибается строго в грудном отделе. С выдохом наклонить голову вперед, чтобы можно было увидеть колени, позвоночник также сгибается в грудном отделе. А руки свободно свисают вдоль туловища.
- Делаем глубокий вдох и с неспешным выдохом позвоночник плавно скручиваем по часовой стрелке, правая рука при этом отводится за спину, а левая уходит вперед. Делаем вдох и принимаем первоначальное положение. Делаем тоже самое, но против часовой стрелки. Следим, чтобы при этом бедра оставались неподвижны.
- Делаем вначале попеременно правым и левым плечами круговые движения, наподобие тех, что делают гребцы на байдарке. Затем вращательные движения делаем одновременно обоими плечами. Дыхание произвольное.
Дыхательную разминку нужно выполнять в течение 6—10 минут. После ее выполнения следует расслабиться и отдохнуть минут 5. После отдыха можно начинать делать дыхательные упражнения для легких из приведенного ниже комплекса.
Основные дыхательные упражнения, которые развивают грудную клетку, различные группы ее мышц и связок
Эти занятия довольно просты, но необыкновенно эффективны. Не следует сразу пытаться освоить много упражнений. Как показывает опыт и практика, ниже предоставленные дыхательные упражнения развивают мышцы и связки грудной клетки, ткань легких. Каждый вид упражнений выполняйте в течение 3-5 минут.
Очистительное дыхание
Данное упражнение не только проветривает и очищает ваши легкие, оно повышает здоровье всего организма, освежая его. Занятие очень полезно людям, чья профессия требует сильно напрягать легкие: певцы, актеры, музыканты, играющие на духовых инструментах, ораторы, учителя и т.д. Выполняется оно следующим образом, вначале делается полный вдох и на несколько секунд задерживается дыхание. Губы сжимаются как бы для свистка, щеки при этом не раздуваются, затем выдохнуть со значительной силой немного воздуха и на секунду остановится, далее таким же образом выдохнуть еще немного и так продолжать до полного выдоха всего воздуха. Очень важно выдыхать воздух с силой.
Задерживание дыхания
Развивает и усиливает дыхательную мускулатуру, а также легкие в целом. Постоянное его выполнение расширит грудную клетку. При этом временная задержка дыхания способствует очищению легких и способствует наилучшему поглощению кислорода кровью. Для выполнения упражнения нужно стать прямо и сделать полный вдох. Дыхание в груди надо задержать как можно дольше, а затем через раскрытый рот с силой выдохнуть воздух. Далее проделать очистительное дыхание.
Возбуждение легочных клеточек
Позволяет возбуждать в легких деятельность воздушных клеточек. Его нужно выполнять с осторожностью, а начинающим не следует им злоупотреблять. Многие после его выполнения чувствуют легкое головокружение. Поэтому всегда надо быть готовым прекратить его выполнение. Для его выполнения надо стать прямо, опустив руки вдоль тела. Медленно и постепенно вдыхаем воздух, до переполнения легких воздухом и задерживаем дыхание. Затем ладонями рук ударяем по груди и начинаем медленно выдыхать воздух. При этом кончиками пальцев «барабаним» по груди. Завершаем упражнение очистительным дыханием.
Радостное верхнее дыхание
Считается, что это упражнение улучшает настроение. Руки для контроля требуется положить на свои ключицы, тогда воздух при вдохе будет заполнять только верхние отделы легких, и грудная клетка будет подниматься вверх. При выдохе она возвращается в исходное положение. Живот при этом остается неподвижным, и не расширяется грудная клетка.
Успокаивающее нижнее дыхание
Воздух при вдохе заполняет нижние отделы легких и поэтому живот выпячивается, при выдохе он втягивается. Грудная клетка при этом остается неподвижной. В комплексе с этим упражнением выполняется среднее дыхание, которое повышает тонус организма. Воздух при вдохе заполняет отделы легких, и грудная клетка расширяется, а при выдохе она возвращается в первоначальное положение. Во время упражнения живот остается неподвижным.
Чтобы увидеть положительный результат от любых упражнений, надо заниматься регулярно, а не бросать начатое дело на полпути. Упорство, желание и сила воли – главные составляющие эффективного успеха.
Материал подготовил врач-пульмонолог
пульмонологического отделения УЗ «Гродненская университетская клиника» Е.Я. Кулага
Possibilities of ultrasound research of the diaphragm | Nekludova
The ultrasound method is a non-invasive and safe diagnostic method. Ultrasound examination (ultrasound) of the diaphragm allows you to conduct a direct study of its structure and function. Using stationary and portable ultrasound scanners, the study of the diaphragm can be carried out in specialized laboratories, in outpatient departments, in various departments of the clinic, including in intensive care units, in patients in different clinical conditions. Ultrasound of the diaphragm can be implemented on devices of different technical levels. Despite the fact that at present the diaphragm ultrasound method is not standardized, nevertheless, it provides clinically important information for solving various clinical studies, including when conducting dynamic observation.
НВЛ — неинвазивная вентиляция легких ОДН — острая дыхательная недостаточность УЗИ — ультразвуковое исследование ХОБЛ — хроническая обструктивная болезнь легких Диафрагма является одной из основных инспираторных дыхательных мышц и играет ведущую роль при вентиляции легких. Вклад диафрагмы в обеспечение вдоха у здорового человека составляет примерно 70% [1]. Информация о морфофункциональном состоянии диафрагмы важна для врачей разных специальностей (пульмонологи, врачи экстренной медицины, неврологи, радиологи, хирурги и т.д.). Нарушение функции и/или структуры диафрагмы может наблюдаться при неврологических, нейромышечных и мышечных патологиях. В пульмонологии особый интерес к состоянию диафрагмы возникает при верификации причин дыхательной недостаточности. Изменение функции и/или структуры возможно на фоне инвазивной вентиляции легких, при приеме глюкокортикостероидов, при гиперинфляции легких, при опухоли легкого, при рестриктивной паренхиматозной патологии легких, при миозитах на фоне воспаления различного генеза и метаболических нарушениях, при наличии жидкости в плевральных полостях, при инвазии опухоли и т.д. [2]. До настоящего времени в основном использовались либо инвазивные методы исследования, либо методы лучевой диагностики. Однако применение традиционных методов исследования диафрагмы имеет ряд ограничений, особенно если речь идет о динамическом наблюдении, об исследовании пациентов, находившихся в критическом состоянии. В настоящее время все чаще при исследовании состояния диафрагмы в диагностическом алгоритме на передний план выходит ультразвуковой метод исследования, поскольку он является неинвазивным и безопасным методом диагностики, позволяющим получить важную информацию как о структуре, так и о функции диафрагмы [3, 4]. Данная методика является простой, хорошо воспроизводимой и может быть использована как при динамическом наблюдении, так и при исследовании больных, находившихся в критическом состоянии, что называется «у постели больного». Диафрагма — куполообразная скелетная поперечно-полосатая мышца, которая разделяет грудную и брюшную полости [5, 6]. При сокращении диафрагма движется в каудальном направлении, в результате чего увеличивается внутригрудной объем и снижается внутригрудное давление. Это приводит к возникновению дыхательного потока из атмосферы в легочные альвеолы. Межреберные и грудные мышцы также участвуют в дыхании, но при спокойном дыхании они вносят существенно меньший вклад по сравнению с диафрагмой. При расслаблении диафрагмы происходит выдох. Благодаря упругой отдачи легких и грудной клетки диафрагма пассивно движется в краниальном направлении. При форсированном маневре быстрый выдыхаемый поток образуется при расслаблении диафрагмы и сокращении внутренних межреберных и абдоминальных мышц [7]. Оценка функции диафрагмы основана на определении экскурсии и утолщения диафрагмы при дыхании. Оценка экскурсии диафрагмы Анализ экскурсии диафрагмы может быть проведен как в М-режиме, так и в B-режиме ультразвукового исследования (УЗИ; рис. 1). В настоящее время нет единого мнения о методике проведения исследования. Некоторые специалисты проводят исследование пациента в положении лежа на спине, другие — стоя или сидя, а третьи — в положении полулежа [3]. Для исследования экскурсии диафрагмы используют низкочастотный УЗ-датчик (2,5-5 МГц) [3]. При исследовании в М-режиме датчик располагают между среднеключичной и переднеаксиллярной линиями, при этом луч сканирования должен быть ориентирован медиально в дорсокраниальном направлении, а курсор УЗ-луча должен быть расположен параллельно направлению движения диафрагмы (т.е. УЗ-луч пересекает диафрагму под прямым углом). При таком способе сканирования проводится анализ движения задней трети диафрагмы, которая в норме характеризуется максимальной экскурсией. При исследовании правого купола диафрагмы печень служит акустическим окном, а движение диафрагмы определяется в виде перемещения гиперэхогенной линии, которая примыкает к печени (см. рис. 1). При исследовании левого купола диафрагмы в качестве ультразвукового окна используют изображение селезенки. Однако исследование диафрагмы слева затруднено из-за недостаточного акустического окна и газа, содержащегося в желудке и кишечнике. В этом случае датчик располагают под ребрами, между переднеаксиллярной и среднеаксиллярной линиями. Следует обратить внимание на то, что движение брюшной стенки может смещать датчик, приводя к ошибке в оценке экскурсии диафрагмы. Поэтому важно во время проведения исследования стабилизировать расположение и наклон датчика. Кроме того, расположение и подвижность диафрагмы находятся в зависимости от состояния органов брюшной полости, таким образом, важно, чтобы специалист, проводящий исследование функции диафрагмы, обладал навыками и опытом проведения УЗИ органов брюшной полости [3]. При оценке дыхательной экскурсии диафрагмы в краниокаудальном направлении в B-режиме низкочастотный датчик располагают перпендикулярно последнему межреберному промежутку, между среднеаксиллярной и заднеаксиллярной линиями, а изображение печени и селезенки используется в качестве акустического окна. Некоторые исследователи вместо анализа движения правого купола диафрагмы предлагают использовать оценку движения портальной вены в краниокаудальном направлении [8]. Проводя аналогию с эхокардиографией, для анализа движения диафрагмы может быть использована оценка скорости движения диафрагмы и методика speckle tracking [9-12]. Однако в настоящее время имеется недостаточно данных об использовании новых УЗ-технологий для исследования диафрагмы, чтобы обосновать достоверность их применения и определить диапазон нормальных значений. Оценка утолщения диафрагмы При сокращении диафрагмы увеличивается ее толщина. Для оценки толщины диафрагмы используется высокочастотный датчик (7-15 МГц), с помощью которого визуализируют диафрагму в месте ее соприкосновения с латеральной грудной стенкой (зона аппозиции) [13]. Оценка зоны аппозиции проводится на протяжении 0,5-2 см ниже костно-диафрагмального синуса. Нижняя граница костно-диафрагмального синуса определяется в конце вдоха как участок перехода УЗ-артефакта от изображения легочной ткани в изображение диафрагмы и печени/селезенки [14]. Датчик располагают в последнем межреберном промежутке по переднеаксиллярной линии, и его поворачивают таким образом, чтобы изображение диафрагмы имело наибольшую четкость [13]. Некоторые исследователи предлагают датчик располагать в 8-9-м межреберном промежутке, между передней и средней аксиллярной линиями либо между средней и задней аксиллярной линиями [3, 15]. При глубоком вдохе движение легких может препятствовать визуализации диафрагмы, в этом случае датчик следует сместить ниже. Диафрагма визуализируется в виде гипоэхогенной структуры выше изображения печени или селезенки, ограниченная двумя тонкими гиперэхогенными линиями, соответствующими диафрагмальной плевре (верхняя линия) и брюшине (нижняя линия) [13] (рис. 2). Для того чтобы измерение толщины было выполнено наиболее точно, необходимо, чтобы УЗ-луч проходил перпендикулярно, а не косо к поверхности диафрагмы. Утолщение диафрагмы при дыхании может быть измерено в М- и B-режиме (рис. 3, 4). Исследование проводят как при спокойном дыхании, так и при дыхательных маневрах (глубокий вдох и sniff-маневр). Толщину диафрагмы измеряют в конце выдоха (на уровне функциональной остаточной емкости легких — tdiFRC) и в конце спокойного вдоха (на уровне дыхательного объема — Vt), глубокого вдоха (на уровне общей емкости легких — tdiTLC) или sniff-маневра (tdiSniff) [13]. В М-режиме толщину диафрагмы измеряют от середины плевральной линии до середины перитонеальной линии [3]. Чтобы минимизировать ошибку, следует выполнить не менее 3 измерений каждого параметра. Одни исследователи для анализа используют среднюю величину, другие — наибольшую величину из выполненных измерений. По проведенным измерениям могут быть рассчитаны следующие параметры [13-16]: 1) коэффициент утолщения = tdiTLC/tdiFRC; 2) фракция утолщения диафрагмы при глубоком вдохе (Dtf)=(tdiTLC — tdiFRC) / tdiFRC; 3) фракция утолщения диафрагмы при sniff-маневре (Stf)=(tdiSniff — tdiFRC) / tdiFRC; 4) фракция утолщения диафрагмы при спокойном дыхании (Ttf)= (tdiVt-tdiFRC) / tdiFRC. Несмотря на то что нет единого мнения о методике проведения УЗИ диафрагмы, тем не менее, определены нормальные значения экскурсии, толщины и фракции утолщения диафрагмы [13, 17, 18]. Показано, что повторные измерения параметров диафрагмы при УЗИ проводятся с достаточно низкой вариабельностью как одним исследователем, так и разными исследователями [13]. При анализе экскурсии диафрагмы выявлена ее связь с легочными объемами, измеренными при спирометрии, кроме того, экскурсия диафрагмы коррелирует с полом и массой тела [13, 19-22]. В исследовании A. Boussuges и соавт. у здоровых лиц экскурсия диафрагмы составила при спокойном дыхании у мужчин 18±3 мм, у женщин 16±3 мм, при sniff-маневре у мужчин 29±6 мм, у женщин 26±5 мм, при глубоком вдохе у мужчин 70±11 мм, у женщин 57±10 мм [23]. Предлагаемый диапазон нормальных значений экскурсии диафрагмы представлен в таблице. При сравнении результатов УЗИ диафрагмы и рентгенографии грудной клетки не было получено четкого соответствия [24]. Так, в ряде случаев при УЗИ диафрагмы выявлена ее недостаточная экскурсия, в то время как при рентгенографии диафрагма имела нормальное расположение и, наоборот, высокое расположение диафрагмы не всегда сопровождалось снижением экскурсии диафрагмы при УЗИ. Эти результаты соответствуют нашему собственному опыту исследования экскурсии диафрагмы. Исследования толщины диафрагмы свидетельствуют о том, что имеется тесная корреляционная связь между толщиной диафрагмы, измеренной при УЗИ и определенной при аутопсии [25]. R. Carrillo-Esper и соавт. провели оценку толщины диафрагмы в конце спокойного выдоха у 109 здоровых лиц [26]. По результатам данного исследования толщина диафрагмы составила у мужчин 1,9±0,4 мм, у женщин 1,4±0,3 мм, т.е. нормальное значение толщины диафрагмы на уровне функциональной остаточной емкости легких должно превышать 1,3-1,5 мм для женщин и 1,7-2,0 мм для мужчин (>1,5-1,7 мм для общей когорты). A.G. Boon и соавт. в своем исследовании также определяли нижнюю границу нормального значения этого показателя (как 5% процентиль), которая составила 1,5 мм [17]. Не выявлено связи между толщиной диафрагмы и индексом массы тела или окружностью грудной клетки, в то время как определялась корреляция между утолщением диафрагмы и легочными объемами, измеренными при спирометрии [13, 17, 26, 27]. В норме при максимально глубоком вдохе толщина диафрагмы должна увеличиваться не менее чем на 20% от толщины диафрагмы на выдохе, причем разница между измерениями, выполненными справа и слева, должна быть минимальной [17]. Итак, представленный алгоритм исследования свидетельствует о том, что данный метод при соблюдении правил проведения исследования позволяет достаточно просто получить точную и важную клиническую информацию. Основные аспекты применения УЗИ диафрагмы представлены ниже. Диафрагма и механическая вентиляция легких Механическая вентиляции легких является жизнесохраняющей процедурой. Однако при длительном ее применении возможно развитие серьезных осложнений [13]. Поскольку механическая вентиляция разгружает дыхательные мышцы, то длительное ее применение может способствовать атрофии диафрагмы и ее сократительной дисфункции [28, 29]. Окислительный стресс и повышение протеолитической активности также вносят вклад в формирование дисфункции диафрагмы [29-31]. В исследовании C. Sassoon и соавт., выполненном на животных, представлено, что при контролируемой механической вентиляции легких наблюдается повреждение миофибрилл диафрагмы [32]. Результаты проведенных исследований показали, что об атрофии диафрагмы свидетельствует уменьшение ее толщины, наблюдаемое со временем при проведении механической вентиляции легких, причем изменение толщины диафрагмы происходит достаточно рано и определяется интенсивностью респираторной поддержки, степень атрофии может быть связана с длительностью механической вентиляции [13, 33]. Таким образом, при механической вентиляции легких атрофия диафрагмы — это быстро развивающийся патологический процесс с экспоненциальным уменьшением ее толщины [34]. Результаты исследований свидетельствуют о том, что выявление дисфункции диафрагмы до того, как будет проведена экстубация трахеи, позволит снизить риск неудачного отлучения от механической вентиляции [35-37]. J. Jiang и соавт. определили пороговое значение амплитуды движения диафрагмы, при котором наилучшим образом удается предсказать успех при отлучении больного от механической вентиляции [36]. При экскурсии диафрагмы более 11 мм это утверждение верно с чувствительностью и специфичностью равными соответственно 84 и 83%, положительная прогностическая значимость составляет 82%, отрицательная прогностическая значимость — 86%, а точность — 84%, причем данный параметр лучше предсказывает успех при экстубации трахеи, нежели традиционные показатели. В исследовании S. Farghaly и А. Hasan пороговое значение этого показателя составило 10,5 мм, при котором чувствительность и специфичность были равны 87 и 71% соответственно [37]. Однако экскурсия диафрагмы при механической вентиляции обусловлена сокращением самой диафрагмы и ее пассивным смещением в результате механической вентиляции. Для того чтобы экскурсия диафрагмы была оценена адекватно, измерения необходимо проводить при попытке спонтанного дыхания. Кроме того, надо учитывать, что величина дыхательного объема, активность мышц грудной клетки и брюшной стенки, наличие асцита могут влиять на движение диафрагмы [13]. По мнению M. Umbrello и соавт., в отличие от экскурсии диафрагмы ее толщина и утолщение при дыхании точнее отражают сократительную способность диафрагмы при вспомогательной механической вентиляции легких [38]. E. DiNino и соавт. провели анализ фракции утолщения диафрагмы для оценки предполагаемого успеха экстубации трахеи. При пороговом значении этого показателя равном 30% положительный прогноз при экстубации трахеи вероятен с чувствительностью и специфичностью равными 88 и 71% соответственно [16]. При увеличении порогового значения фракции утолщения диафрагмы более 36% чувствительность и специфичность равны соответственно 82 и 88% [39]. Таким образом, проведенные исследования демонстрируют, что удачная экстубация вероятна при экскурсии диафрагмы более 10,5 мм и при фракции утолщения диафрагмы более 30-36%. Оценка респираторного усилия В настоящее время появились исследования, посвященные анализу роли УЗИ диафрагмы для оценки работы дыхания. В этих исследованиях проведен сравнительный анализ параметров, получаемых при исследовании диафрагмы с помощью УЗИ и традиционных параметров, характеризующих работу дыхания [трансдиафрагмальное давление при произвольном дыхании и при электрической либо магнитной стимуляции диафрагмального нерва, максимальное инспираторное давление в ротовой полости (MIP), давление в полости носа во время sniff-теста (SNIP) [40-45]]. Имеющийся опыт исследования функции диафрагмы свидетельствует о том, что среди УЗ-параметров именно фракция утолщения диафрагмы лучшим образом отражает респираторное усилие, причем выявлена значимая корреляционная связь этого показателя с параметрами традиционных методов исследования работы дыхания. Так, в исследовании A. Marchioni и соавт. у больных с обострением хронической обструктивной болезни легких (ХОБЛ) выявлена сильная достоверная корреляция (r=0,81; p=0,004) между фракцией утолщения диафрагмы при спонтанном дыхании и трансдиафрагмальным давлением, измеренным при sniff-маневре [15]. Диагностика паралича диафрагмы Если при рентгенографии органов грудной клетки выявлено высокое стояние диафрагмы, то необходимо провести дополнительные исследования, чтобы подтвердить паралич диафрагмы. Традиционно с этой целью используют флуороскопическое исследование диафрагмы при спокойном дыхании, при sniff-маневре и при глубоком вдохе [13]. Однако данная методика обладает недостаточной специфичностью, реализована на громоздком оборудовании и имеет лучевую нагрузку [2]. Измерение трансдиафрагмального давления, исследование проводимости диафрагмального нерва, игольчатая электромиография диафрагмы и динамическое МРТ-исследование также используются для диагностики пареза диафрагмы [13]. В свою очередь УЗИ диафрагмы является неинвазивным методом и позволяет получить результаты, сходные с данными флуороскопии [22, 23]. При этом данная методика лишена лучевой нагрузки, может быть применена многократно для динамического наблюдения и, учитывая возможность использования портативного оборудования, может быть применена «у постели больного», что особенно важно в отделениях интенсивной терапии. Для диагностики пареза диафрагмы с помощью УЗИ должны быть оценены дыхательная экскурсия диафрагмы и ее толщина. УЗ-признаками пареза диафрагмы являются высокое расположение купола/куполов диафрагмы, снижение амплитуды движения, отсутствие движения или парадоксальное движение диафрагмы при спокойном дыхании и парадоксальное движение диафрагмы при нагрузке (например, при sniff-маневре) [46] (рис. 5). Нижняя граница диапазона нормальных значений амплитуды движения диафрагмы представлена в таблице. Снижение экскурсии диафрагмы при максимальном усилии на вдохе менее 25 мм со 100% чувствительностью и 85% специфичностью свидетельствует о тяжелой дисфункции диафрагмы [47]. При парезе диафрагмы помимо нарушения ее подвижности будет отмечаться уменьшение толщины диафрагмы и недостаточное ее утолщение при вдохе [13]. По данным E. Gottesman и F.D. McCool, парез диафрагмы вероятен, когда tdiFRC <2 мм [48]. Однако надо помнить, что на толщину диафрагмы влияют пол, масса тела, рост и нутритивный статус пациента, поэтому более надежным является параметр фракции утолщения диафрагмы [13, 49, 50]. В проведенных исследованиях показано, что при парезе диафрагмы величина Dtf будет <0,2, т.е. при глубоком вдохе от уровня FRC до TLC толщина диафрагмы увеличивается менее 20% [17, 48]. Если использовать комбинацию двух УЗ-признаков, а именно Dtf <0,2 и tdiFRC <1,4 мм, то при диагностике нейромышечного пареза диафрагмы чувствительность и специфичность составляют 93 и 100% соответственно [51]. УЗИ диафрагмы при ХОБЛ В разных исследованиях сообщается как о нормальной, так и о сниженной функции диафрагмы при ХОБЛ [52-58]. В исследовании A. Marchioni и соавт. дисфункция диафрагмы определена у 32% больных с тяжелым обострением ХОБЛ [15]. M.R. Baria и соавт. не выявили достоверных отличий в толщине диафрагмы у здоровых лиц и у больных ХОБЛ за исключением группы больных с гиперинфляцией и выраженными воздушными «ловушками» [59]. В некоторых исследованиях показано, что снижение экскурсии диафрагмы также частично связано с гиперинфляцией легких [60, 61]. Дисфункция диафрагмы при ХОБЛ и других обструктивных заболеваниях легких, сопровождавшихся гиперинфляцией, обусловлена тем, что длина волокон диафрагмы укорачивается [58], при этом геометрия диафрагмы меняется — она уплощается, радиус кривизны диафрагмы снижается, а область, которой диафрагма прилегает к внутренней поверхности грудной клетки (зона аппозиции), уменьшается или даже практически исчезает [62-65]. Помимо механических и функциональных причин формирования дисфункции диафрагмы при ХОБЛ можно также выделить воспаление и апоптоз, образование активных форм кислорода с последующим запуском протеолитических каскадов и усилением оксидативного стресса [58, 66]. В настоящее время нет единого мнения о влиянии терапии стероидами при респираторной патологии на дисфункцию диафрагмы. Таким образом, остается много нерешенных вопросов при исследовании больных с патологией органов дыхания. УЗИ диафрагмы при острой дыхательной недостаточности Существует множество патологических причин, которые сопровождаются повышенной нагрузкой на дыхательные мышцы в результате глубокого и частого дыхания, что ведет к утомлению и истощению дыхательной мускулатуры, в том числе и мускулатуры диафрагмы [13]. Истощение дыхательной мускулатуры приводит к развитию острой дыхательной недостаточности (ОДН), возникает необходимость во вспомогательной вентиляции легких. Одной из частых причин развития ОДН является обострение ХОБЛ [67]. В настоящее время имеется недостаточно данных об использовании УЗИ диафрагмы при ОДН, однако результаты проведенных исследований демонстрируют несомненную важность этого метода. Так, Х. Bobbia и соавт. показали, что у больных с экскурсией диафрагмы >2,3 см, измеренной в М-режиме, не требовалась неинвазивная вентиляция легких (НВЛ), в то время как при экскурсии <2 см потребность в НВЛ значимо возрастала [68]. Результаты исследования F. Antenora и соавт. свидетельствуют о том, что 1/3 пациентов, которым требовалась НВЛ, имели фракцию утолщения диафрагмы <0,2 [69]. Исследование A. Marchioni и соавт. показало, что у больных с обострением ХОБЛ при наличии дисфункции диафрагмы более чем в 4 раза возрастает риск неудачной НВЛ, а такой УЗ-параметр дисфункции диафрагмы, как фракция утолщения диафрагмы, продемонстрировал большую точность в предсказании неблагоприятного результата НВЛ при ОДН, чем исходные значения pH<7,25 или изменения pH и парциального напряжения СО2 в артериальной крови в первые 2 ч после начала НВЛ, с помощью которых традиционно оценивают эффективность НВЛ [15]. Признаки дисфункции диафрагмы коррелируют с вероятностью летального исхода, длительностью пребывания в отделении интенсивной терапии, необходимостью проведения длительной механической вентиляции легких. Заключение Таким образом, подводя итог, следует сказать, что УЗ-метод оценки функции диафрагмы является перспективным. Безопасность и информативность метода позволяют широко использовать данный метод, в том числе и при динамическом наблюдении. Особенно актуальным исследование диафрагмы может быть при обследовании больных с выраженной одышкой. Он дает возможность принять правильное решение при ведении больных, находившихся на вспомогательной вентиляции легких. Однако небольшой объем имеющихся данных требует проведения дальнейших исследований. Авторы заявляют об отсутствии конфликта интересов.
G V Nekludova
Pulmonology Scientific Research Institute under Federal Medical and Biological Agency of Russsian Federation; I.M. Sechenov First Moscow State Medical University of the Ministry of Health of the Russian Federation (Sechenov University)Email: [email protected]
S N Avdeev
Pulmonology Scientific Research Institute under Federal Medical and Biological Agency of Russsian Federation; I.M. Sechenov First Moscow State Medical University of the Ministry of Health of the Russian Federation (Sechenov University)- Mead J, Loring S.H. Analysis of volume displacement and length changes of the diaphragm during breathing. J Appl Physiol. 1982;53:750-5. doi: /10.1152/jappl.1982.53.3.750
- Laghi F, Tobin M.J. Disorders of the respiratory muscles. Am J Respir Crit Care Med. 2003;168:10-48. doi: 10.1164/rccm.2206020
- Papa G.F.S, Pellegrino G.M, Di Marco F, Imeri G, Brochard L, Goligher E, et al. A Review of the Ultrasound Assessment of Diaphragmatic Function in Clinical Practice. Respiration. 2016;91:403-11. doi: 10.1159/000446518
- Перлей В.Е., Гичкин А.Ю., Каменева М.Ю., Александров А.Л. Функциональное состояние диафрагмы у больных хронической обструктивной болезнью легких. Вестник Тверского государственного университета. 2013;29:211-9. ISSN 1995-0160
- Исаев Г.Г. Физиология дыхательных мышц. В кн.: Бреслав И.С., Исаев Г.Г. (ред.) Физиология дыхания. СПб.: Наука, 1994:178-97.
- Чучалин А.Г., Покровский В.М. Дыхание. В кн.: Покровский В.М., Коротько Г.Ф. (ред.) Физиология человека. М.: Медицина, 2003: 347-85.
- Toledo N.S.G, Kodaira S.K, Massarollo P.C.B, Osvaldo I.P, Mies S. Right hemidiaphragmatic mobility: assessment with US measurement of craniocaudal displacement of left branches of portal vein. Radiology. 2003;228:389-94. PMID: 12819344. doi: 10.1148/radiol.2282011554
- Testa A, Soldati G, Giannuzzi R, Berardi S, Portale G, Silveri N.G. Ultrasound M-mode assessment of diaphragmatic kinetics by anterior transverse scanning in healthy subjects. Ultrasound Med Biol. 2011;37:44-52. doi: 10.1016/j.ultrasmedbio.2010.10.004
- Ye X, Xiao H, Bai W, Liang Y, Chen M, Zhang S. Two — dimensional strain ultrasound speckle tracking as a novel approach for the evaluation of right hemidiaphragmatic longitudinal deformation. Exp Ther Med. 2013;6:368-72. doi: 10.3892/etm.2013.1133
- Orde S.R, Boon A.J, Firth D.G, Villarraga H.R, Sekiguchi H. Diaphragm assessment by two dimensional speckle tracking imaging in normal subjects. BMC Anesthesiol. 2016;16:43. doi: 10.1186/s12871-016-0201-6
- Goutman S.A, Hamilton J.D, Swihart B, Foerster B, Feldman E.L, Rubin J.M. Speckle tracking as a method to measure hemidiaphargm excursion. Muscle Nerve. 2017;55:125-7. doi: 10.1002/mus.25380
- Ferrari G, Skaarup S.H, Panero F, Wrightson J.M. The diaphragm. In: Laursen C.B, Rahman N.M, Volpicelli G, eds. Thoracic Ultrasound (ERS Monograph). Sheffield, European Respiratory Society, 2018:129-147. doi: 10.1183/2312508X.10006917
- Vivier E, Dessap A.M, Dimassi S, Vargas F, Lyazidi A, Thille A.W. Diaphragm ultrasonography to estimate the work of breathing during non — invasive ventilation. Intensive Care Med. 2012;38:796-803. doi: 10.1007/s00134-012-2547-7
- Marchioni A, Castaniere I, Tonelli R, Fantini R, Fontana M, Tabbì L, et al. Ultrasound — assessed diaphragmatic impairment is a predictor of outcomes in patients with acute exacerbation of chronic obstructive pulmonary disease undergoing noninvasive ventilation. Critical Care. 2018;22:109. doi: 10.1186/s13054-018-2033-x
- Di Nino E, Gartman E.J, Sethi J.M, Mc Cool F.D. Diaphragm ultrasound as a predictor of successful extubation from mechanical ventilation. Thorax. 2014;69:423-7. doi: 10.1136/thoraxjnl-2013-204111
- Boon A.J, Harper C.J, Ghahfarokhi L.S, Strommen J.A., Watson J.C, Sorenson E.J. Two — dimensional ultrasound imaging of the diaphragm: quantitative values in normal subjects. Muscle Nerve. 2013;47:884-9. doi: 10.1002/mus.23702
- Harper C.J, Shahgholi L, Cieslak K, Hellyer N.J, Strommen J.A, Boon A.J. Variability in diaphragm motion during normal breathing, assessed with B-mode ultrasound. J Orthop Sport Phys Ther. 2013;43:927-31. doi: 10.2519/jospt.2013.4931
- Ayoub J, Cohendy R, Dauzat M, Targhetta R, De la Coussaye J.E, Bourgeois J.M, et al. Non — invasive quantification of diaphragm kinetics using M-mode sonography. Can J Anaesth. 1997;44:739-44.
- Cohen E, Mier A, Heywood P, Murphy K, Boultbee J, Guz A. Excursion — volume relation of the right hemidiaphragm measured by ultrasonography and respiratory airflow measurements. Thorax. 1994;49:885-9. PMID: 7940428
- Harris R.S, Giovannetti M, Kim B.K. Normal ventilatory movement of the right hemidiaphragm studied by ultrasonography and pneumotachography. Radiology. 1983;146:141-4. doi: 10.1148/radiology.14 6.1.6849035
- Houston J.G, Angus R.M, Cowan M.D, Mc Millan N.C, Thomson N.C. Ultrasound assessment of normal hemidiaphragmatic movement: relation to inspiratory volume. Thorax. 1994;49:500-3. doi: 10.1136/thx.49.5.500
- Boussuges A, Gole Y, Blanc P. Diaphragmatic motion studied by M-mode ultrasonography: methods, reproducibility, and normal values. Chest. 2009;135:391-400. doi: 10.1378/chest.08-1541
- Fedullo A, Lerner R.M, Gibson J, Shayne D.S. Sonographic measurement of diaphragmatic motion after coronary artery bypass surgery. Chest. 1992;102:1683-6. doi: 10.1378/chest.102.6.1683
- Cohn D, Benditt J.O, Eveloff S, Mc Cool F.D. Diaphragm thickening during inspiration. J Appl Physiol. 1997;83:291-6. doi: 10.1152/jappl.1997.8 3.1.291
- Carrillo-Esper R, Perez-Calatayud A.A, Arch-Tirado E, Díaz-Carrillo M.A, Garrido-Aguirre E, Tapia-Velazco R, et al. Standardization of sonographic diaphragm thickness evaluations in healthy volunteers. Respir Care. 2016;61:920-4. doi: 10.4187/respcare.03999
- Ueki J, De Bruin P.F, Pride N.B. In vivo assessment of diaphragm contraction by ultrasound in normal subjects. Thorax. 1995;50:1157-61. PMID: 8553271
- Jubran A. Critical illness and mechanical ventilation: effects on the diaphragm. Respir Care. 2006;51:1054-61. PMID:16934168
- Grosu H.B, Lee Y.I, Lee J, Eden E, Eikermann M, Rose K.M. Diaphragm muscle thinning in patients who are mechanically ventilated. Chest. 2012;142:1455-60. doi: 10.1378/chest.11-1638
- Levine S, Nguyen T, Taylor N, Friscia M.E, Budak M.T, Rothenberg P, et al. Rapid disuse atrophy of diaphragm fibers in mechanically ventilated humans. N Engl J Med. 2008;358:1327-35. doi: 10.1056/NEJMoa070447
- Shanely R.A, Zergeroglu M.A, Lennon S.L, Sugiura T, Yimlamai T, Enns D, et al. Mechanical ventilation — induced diaphragmatic atrophy is associated with oxidative injury and increased proteolytic activity. Am J Respir Crit Care Med. 2002;166:1369-74. doi: 10.1164/rccm.200202-088 OC
- Sassoon C.S, Caiozzo V.J, Manka A, Sieck G.C. Altered diaphragm contractile properties with controlled mechanical ventilation. J Appl Physiol. 2002 Jun;92(6):2585-95. doi: 10.1152/japplphysiol.01213.2001
- Goligher E.C, Fan E, Herridge M.S, Murray A, Vorona S, Brace D, et al. Evolution of diaphragm thickness during mechanical ventilation: impact of inspiratory effort. Am J Respir Crit Care Med. 2015;192:1080-8. doi: 10. 1164/rccm.201503-0620OC
- Schepens S, Verbrugghe W, Dams K, Corthouts B, Parizel P.M, Jorens P.G. The course of diaphragm atrophy in ventilated patients assessed with ultrasound: a longitudinal cohort study. Crit Care. 2015;19:422-8. doi: 10. 1186/s13054-015-1141-0
- Kim W.Y, Suh H.J, Hong S.B, Koh Y, Lim Ch-M. Diaphragm dysfunction assessed by ultrasonography: influence on weaning from mechanical ventilation. Crit Care Med. 2011;39:2627-30. doi: 10.1097/ CCM.0b013e3182266408
- Jiang J, Tsai T, Jerng J. Ultrasonographic evaluation of liver/spleen movements and extubation outcome. Chest. 2004;126:179-85. PMID: 1524 9460
- Farghaly S, Hasan A.A. Diaphragm ultrasound as a new method to predict extubation outcome in mechanically ventilated patients. Aust Crit Care. 2017;30:37-43. doi: 10.1016/j.aucc.2016.03.004
- Umbrello M, Formenti P, Longhi D, Galimberti A, Piva I, Pezzi A, et al. Diaphragm ultrasound as indicator of respiratory effort in critically ill patients undergoing assisted mechanical ventilation: a pilot clinical study. Critical Care. 2015;19:161. doi: 10.1186/s13054-015-0894-9
- Ferrari G, De Filippi G, Elia F, Panero F, Volpicelli G, Aprà F. Diaphragm ultrasound as a new index of discontinuation from mechanical ventilation. Crit Ultrasound J. 2014;6:8. doi: 10.1186/2036-7902-6-8
- Davison A, Mulvey D. Idiopathic diaphragmatic weakness. BMJ. 1992;304:492-4. PMID: 1547426
- ATS/ERS Statement on respiratory muscle testing. Am J Respir Crit Care Med. 2002;166:518-624. doi: 10.1164/rccm.166.4.518
- Mier A, Brophy C, Moxham J, Green M. Twitch pressures in the assessment of diaphragm weakness. Thorax. 1989;44:990-6. PMID: 2617452
- Verin E, Delafosse C, Straus C, Morélot-Panzini C, Avdeev S, Derenne JP, et al. Effects of muscle group recruitment on sniff transdiaphragmatic pressure and its components. Eur J Appl Physiol. 2001;85:593-8. doi: 10.1007/s0042101004
- Doorduin J, van Hees H.W, van der Hoeven J.G, Heunks L.M. Monitoring of the respiratory muscles in the critically ill. Am J Respir Crit Care Med. 2013;187:20-7. Nlm PMID: 23103733
- Авдеев С.Н., Черняк А.В. Оценка силы дыхательных мышц. В кн.: Чучалин А.Г. (ред.) Функциональная диагностика в пульмонологии. М.: Атмосфера, 2009:105-121.
- Alexander C. Diaphragm movements and the diagnosis of diaphragmatic paralysis. Clin Radiol. 1966;17:79-83. doi: 10.1016/S0009-9260(66)80128-9
- Lerolle N, Guerot E, Dimassi S, Zegdi R, Faisy Ch, Fagon J-Y, et al. Ultrasonographic diagnostic criterion for severe diaphragmatic dysfunction after cardiac surgery. Chest. 2009;135:401-7. doi: 10.1378/chest.08-1531
- Gottesman E, Mc Cool F.D. Ultrasound evaluation of the paralyzed diaphragm. Am J Respir Crit Care Med. 1997;155:1570-4. doi: 10.1164/ ajrccm.155.5.9154859
- Anderson L, Benditt J.O, Conomos P, Hoppin F.G, Mc Cool F.D, Sherman C.B. Variability of diaphragm structure among healthy individuals. Am J Respir Crit Care Med. 1997;155:1323-8. PMID: 9105074
- Arora N.S, Rochester D.F. COPD and human diaphragm muscle dimensions. Chest. 1987;91:719-24. PMID: 3568775
- Boon A.J, Sekiguchi H, Harper C.J, Strommen J.A, Ghahfarokhi L.S, Watson J.C, et al. Sensitivity and specificity of diagnostic ultrasound in the diagnosis of phrenic neuropathy. Neurology. 2014;83:1264-70. doi: 10.1212/WNL.0000000000000841
- Суркова Е.Г., Александров А.Л., Перлей В.Е., Гичкин А.Ю. Оценка функции диафрагмы у больных хроническими заболеваниями легких по данным ультразвуковых методов исследования. Ученые записки СПбГМУ им. акад. И.П. Павлова. 2009;16(1):28-32.
- Александров А.Л., Перлей В.Е., Гичкин А.Ю., Суркова Е.Г., Яковлева Н.Г., Кузубова Н.А. Взаимосвязь функционального состояния диафрагмы с показателями функции внешнего дыхания у больных ХОБЛ с тяжелым и среднетяжелым течением. Ученые записки СПбГМУ им. акад. И.П. Павлова. 2012;19(3):66-9.
- Горбунков С.Д., Варламов В.В., Гичкин А.Ю., Перлей В.Е., Черный С.М., Романихин А.И. и др. Ультразвуковая оценка состояния диафрагмы у больных, прошедших отбор для хирургической редукции объема легких. Вестник хирургии имени И.И. Грекова. 2015;174(5):13-7. doi: 10.24884/0042-4625-2015-174-5-13-17
- Ottenheijm C.A, Heunks L.M, Dekhuijzen R.P. Diaphragm adaptations in patients with COPD. Respir Res. 2008;9:12. doi: 10.1186/1465-9921-9-12
- Ottenheijm C.A, Heunks L.M, Sieck G.C, Zhan W.Zh, Jansen S.M, Degens H, et al. Diaphragm dysfunction in chronic obstructive pulmonary disease. Am J Respir Crit Care Med. 2005;172:200-5. doi: 10.1164/rccm. 200502-262OC
- Macklem P.T, Macklem D.M, De Troyer A. A model of inspiratory muscle mechanics. J Appl Physiol Respir Environ Exerc Physiol. 1983;55:547-57. doi: 10.1152/jappl.1983.55.2.547
- Clanton T.L, Levine S. Respiratory muscle fiber remodeling in chronic hyperinflation: dysfunction or adaptation? J Appl Physiol. 2009;107:324-35. PMID: 19359619
- Baria M.R, Shahgholi L, Sorenson E.J, Harper C.J, Lim K.G, Strommen J.A, et al. B-mode ultrasound assessment of diaphragm structure and function in patients with COPD. Chest. 2014;146:680-5. doi: 10.1378/chest.13-2306
- Paulin E, Yamaguti W.P, Chammas M.C, Shibao S, Stelmach R, Cukier A, et al. Influence of diaphragmatic mobility on exercise tolerance and dyspnea in patients with COPD. Respir Med. 2007;101:2113-8. doi: 10.1016/ j.rmed.2007.05.024
- Dos Santos Yamaguti W.P, Paulin E, Shibao S, Chammas M.C, Salge J.M, Ribeiro M, et al. Air trapping: the major factor limiting diaphragm mobility in chronic obstructive pulmonary disease patients. Respirology. 2008;13:138-44. doi: 10.1111/j.1440-1843.2007.01194.x
- De Troyer A. Effect of hyperinflation on the diaphragm. Eur Respir J. 1997;10:708-13. doi: 10.1183/09031936.97.100307
- Whitelaw W.A, Hajdo L.E, Wallace J.A. Relationships among pressure, tension, and shape of the diaphragm. J Appl Physiol. 1983;62:180-6. doi: 10.1152/jappl.1983.55.6.1899
- Similowski T, Duguet A, Prodanovic H, Straus C. Exploration du diaphragm en réanimation. Réanimation. 2003;12:6-18.
- Tobin M.J. The respiratory muscles in disease. Clin Chest Med. 1988;9:263-86. PMID: 3292127
- Jung B, Sebbane M, Rossel N, Rossel N, Chanques G, Futier E, et al. Moderate and prolonged hypercapnic acidosis may protect against ventilator — induced diaphragmatic dysfunction in healthy piglet: an in vivo study. Crit Care. 2013;17:R15. doi :10.1186/cc12486
- Авдеев С.Н. Неинвазивная вентиляция легких у пациентов с хронической обструктивной болезнью легких в стационаре и домашних условиях. Пульмонология. 2017;27(2):232-49. doi: 10.18093/0869-0189-2017-27-2-232-249
- Bobbia X, Clement A, Claret P.G, Bastide S, Alonso S, Wagner P, et al. Diaphragmatic excursion measurement in emergency patients with acute dyspnea: toward a new diagnostic tool? Am J Emerg Med. 2016;34:1653-17. doi: 10.1016/j.ajem.2016.05.055
- Antenora F, Fantini R, Iattoni A, Castaniere I, Sdanganelli A, Livrieri F, et al. Prevalence and outcomes of diaphragmatic dysfunction assessed by ultrasound technology during acute exacerbation of chronic obstructive pulmonary disease: a pilot study. Respirology. 2017;22(2):338-44. doi: 10.1111/resp.12916
Views
Abstract — 278
PDF (Russian) — 45
Cited-By
Article Metrics
PlumX
Dimensions
Refbacks
- There are currently no refbacks.
Дышите лучше, тренируйтесь лучше
Правильная техника дыхания может помочь улучшить спортивные результаты, отодвинуть срок наступления усталости и сократить время восстановления. Недавние исследования показали, что неэффективное дыхание и слабые дыхательные мышцы могут стать причиной неправильного выполнения упражнений и слишком быстрой утомляемости, из-за чего люди не могут пройти всю тренировку целиком. Плохое дыхание становится причиной одышки и усталости, из-за чего человек не может поддерживать длительную активность высокой интенсивности.
Профессор Элисон Макконнелл, автор книги «Дышите сильнее, работайте лучше», объясняет: «Одышка является неприятным побочным эффектом тренировок и знаком того, насколько тяжело мы тренируемся. Одышка заставляет людей остановиться или замедлить темп, чтобы облегчить свое состояние». Тем не менее, одышка не всегда является признаком истинного физического истощения, которое происходит только во время очень интенсивной или очень длительной тренировки. Это подтверждается исследованиями в журнале Sports Sciences, которые объясняют: одышка не обязательно означает, что люди достигли максимального уровня физической нагрузки — это просто знак того, что упражнение стало некомфортным и они хотят остановиться.
Гипервентиляция и мышечная усталость
Интересная точка зрения на происхождение мышечной усталости была предложена физиотерапевтом и тренером по спортивному дыханию Тесс Грэхем. Она говорит: люди ошибочно полагают, что для достижения максимальной производительности нужно дышать глубоко, когда на самом деле секрет успеха — в эффективности дыхания. Грэхем объясняет, что «когда человек вдыхает больше воздуха, он выдыхает больше углекислого газа, чем обычно находится в его теле. Низкий уровень углекислого газа во время тренировки вызывает сужение кровеносных сосудов и препятствует поступлению кислорода в ткани. Это заставляет организм испытывать нехватку кислорода и производить молочную кислоту, которая появляется в мышцах, когда они устают».
Привычки здорового дыхания
Обучая своих клиентов правильно дышать, тренер Тесс Грэхем разработала список из девяти здоровых привычек дыхания:
1. Осознание того, как ваше дыхание соотносится с нормальным
2. Носовое дыхание
3. Осанка
4. Регулярное, плавное, ровное дыхание
5. Диафрагмальное дыхание — когда вы вдыхаете через нос, воздух достигает диафрагмы
6. Нормальная частота дыхания 8–12 вдохов в минуту — это также происходит естественным образом, когда у вас правильная осанка. Дыхание, как правило, замедляется, когда поза улучшается и внимание фокусируется на дыхании
7. Тихое невидимое дыхание
8. Контроль дыхания во время речи
9. Управление дыханием во время занятий спортом
Эффективное дыхание
По словам доктора Розальбы Кортни, остеопата и дыхательного терапевта, которая написала исследование по дыхательным дисфункциям, эффективное дыхание имеет несколько характеристик: «Во-первых, скорость дыхания и объем вдыхаемого воздуха должны соответствовать обстоятельствам и уровню активности. Кроме того, применение и напряжение мышц должны соответствовать уровню физической и метаболической активности». Естественно и уместно дышать чаще и глубже по мере увеличения физической нагрузки. Естественно для
дыхательной мускулатуры становиться активнее и больше двигаться к верхней части грудной клетки. Кортни объясняет, что у многих людей гипервентиляция вызывается физическими упражнениями. Это означает, что упражнения заставляют их дышать быстрее и (или) чаще, чем было бы идеально для их уровня физической активности. Они могут также переусердствовать с верхним, грудным дыханием. Доминирование верхнего дыхания связано с ощущением напряженности в груди и вспомогательных дыхательных мышцах и может свидетельствовать о чрезмерном укорочении и уплощении диафрагмы, нашей самой важной дыхательной мышцы. Короткие и напряженные дыхательные мышцы функционально слабы и не реагируют соответствующим образом, когда к ним поступают сигналы от мозга. Чем больше несоответствие между двигательной командой мозга и возможностями диафрагмы и других дыхательных мышц, тем более выражена одышка. Хорошо функционирующая диафрагма и расслабленные дыхательные мышцы являются ключом к эффективному дыханию и уменьшению одышки.
Некоторые исследования показали, что 20–50% спортсменов в зависимости от вида спорта имеют проблемы с дыханием. Это часто проявляется в виде одышки неизвестного происхождения, которая диагностируется как астма, вызванная физическими нагрузками. Доктор Кортни считает: чтобы действительно понять, почему человек имеет дисфункциональное или неэффективное дыхание, нужно смотреть на человека в целом, его уровень стресса, его привычки, общее состояние здоровья и функционирование других мышц.
Дыхательные тренировки
Существуют различные подходы к тренировке дыхания. Грэхем рекомендует тренерам сначала понаблюдать базовый дыхательный паттерн клиента, который проявляется при дыхании в покое. «Мы делаем эффективным дыхание спортсмена в состоянии покоя, а потом работаем над дыханием во время физической активности», — говорит она.
Грэхем начинает упражнения с того, что убеждается: клиенты могут комфортно и тихо дышать через нос с помощью диафрагмы во время ходьбы. После этого она переводит клиентов на бег по ровной, а затем по холмистой местности.
Кортни говорит, что дыхательные тренировки должны начинаться с исправления осанки, нормализации дыхания в покое и при низком уровне физической нагрузки. Затем клиенты постепенно учатся носовому расслабленному дыханию на более высоких уровнях нагрузки. Эта прогрессивная система тренировок является дополнением к силовому тренингу. Исследования, проведенные с участием профессиональных велогонщиков, показали, что производительность повышается, когда спортсмены обучаются дышать более расслабленно с использованием нижнего сегмента рёбер и живота.
Доктор Кортни говорит, что обучение клиентов правильному дыханию включает адаптацию их дыхания как к активному времяпровождению, так и к отдыху. Для этого нужно освоить ряд дыхательных, двигательных техник, стратегию релаксации в дополнение к силовому тренингу.
Тренировка дыхательных мышц
Дыхательные мышцы состоят из двух групп: инспираторной и экспираторной. Главная мышца инспираторной группы — диафрагма, наряду с вспомогательными мышцами в грудной клетке и шее (кивательная и лестничная). Основные экспираторные мышцы — мышцы живота (прямая, поперечная, косые). Тренировка этих мышц включает в себя использование специальных устройств, которые заставляют мышцы сопротивляться при вдохе или выдохе. Исследования швейцарских ученых показали, что тренировки дыхательных мышц уменьшают их усталость, таким образом, снижая вероятность того, что человек бросит тренировку из-за одышки. Результаты исследования говорят, что две трети здоровых людей, которые включают в свои тренировки развитие дыхательных мышц, имеют значительные улучшения в результативности.
В другом исследовании было выявлено улучшение производительности и выносливости в диапазоне от 24–50%. «Самый распространенный и удобный метод развить эти мышцы — это дыхательные тренировки с сопротивлением», — говорит Макконнелл. Она объясняет, что во время
тренировок «инспираторные мышцы нагружаются и это стимулирует их адаптироваться к нагрузкам таким же образом, как другие мышцы, когда вы поднимаете тяжести». Макконнелл объясняет, как дыхательная тренировка вызывает улучшение производительности. «Когда дыхательные
мышцы перегружены, активизируется сосудистый рефлекс, вызывая ограничение притока крови к конечностям, ухудшая доставку кислорода и удаляя мышечные метаболиты, ускоряя усталость конечностей. Тренировки дыхательной мускулатуры задерживают активацию этого рефлекса, или, возможно, даже его отмену, и усталость конечностей наступает не так быстро», — говорит Макконнелл. Она отмечает, что «поскольку дыхательные мышцы становятся сильнее после тренировок, дышать становится проще, и спортсмены могут делать больше при том же уровне восприятия усилий». Экспираторные мышцы можно тренировать так же, как инспираторные, однако результаты исследования о наиболее эффективном сочетании форм респираторного тренинга неоднозначны, и требуются дальнейшие исследования.
До начала любых тренировок дыхательных мышц тренер должен исследовать состояние здоровья и выявить потенциальные риски тренировки для здоровья клиента. Тренеры и инструкторы должны гарантировать, что разработанные ими программы основаны на индивидуальных потребностях и способностях клиента.
Купить дыхательный тренажер POWERbreathe можно в интернет-магазине Eaglesports
Респираторная поддержка при терминальных состояниях у мелких домашних животных
Данилов А.Ф.
Ветеринарный центр “Зоовет»
Дыхание — совокупность процессов, обеспечивающих потребление кислорода и выделение двуокиси углерода в атмосферу. В основе дыхательной функции лежат тканевые окислительно-восстановительные процессы, обеспечивающие обмен энергии в организме.
Типы дыхания. У животных различают три типа дыхания: реберный (грудной) — характеризуется при вдохе преобладающим сокращением наружных межреберных мышц; диафрагмальный (брюшной) — когда расширение грудной клетки происходит преимущественно за счет сокращения диафрагмы; реберно-брюшной — когда вдох обеспечивается в равной степени межреберными мышцами, диафрагмой и брюшными мышцами. Последний тип дыхания свойственен сельскохозяйственным животным. Изменение типа дыхания, может свидетельствовать о заболевании органов грудной или брюшной полости. Например, при заболевании органов брюшной полости преобладает реберный тип дыхания, так как животное оберегает больные органы.
Регуляция внешнего дыханияВ соответствии с метаболическими потребностями дыхательная система обеспечивает газообмен О2 и СО2 между окружающей средой и организмом. Эту жизненно важную функцию регулирует сеть многочисленных взаимосвязанных нейронов ЦНС, объединяемых в комплексное понятие «дыхательный центр». При воздействии на его структуры нервных и гуморальных стимулов происходит приспособление функции дыхания к меняющимся условиям внешней среды. Структуры, необходимые для возникновения дыхательного ритма, находятся в продолговатом мозге.
Респираторная система животных подразделяется на два больших отдела: Верхние дыхательные пути (нос, пазухи, ротовая полость, гортань).- В них происходит увлажнение, и согревание атмосферного воздуха.
Нижние дыхательные пути, которые в свою очередь подразделяются на две зоны: Проводящую( трахею, бронхи, бронхиолы)- «мёртвое пространство»
Дыхательную (дыхательные бронхиолы, альвеолярные ходы, альвеолярные мешочки, альвеолы)
Лёгочные объёмыВ физиологии дыхания различают несколько динамических лёгочных обьёмов, меняющихся в зависимости от функционального состояния системы внешнего дыхания. Выделяют следующие основные лёгочные объёмы ( по русскоязычной и международной номенклатуре).
ДО— дыхательный объём (VT – Tidal Volume): это объём дыхательного газа во время спокойного вдоха и выдоха. У животных описано три способа определения ДО.
- 10-18 мл\кг (H. Schebitz)
- до 8 кг – вес в кг умножается на 20; массой тела от 8 до 14 кг – вес в кг умножается на 15; массой тела от 14 до 25 кг – вес в кг умножается на 12; массой тела свыше 25 кг – вес в кг умножается на 10. (О.Б. Павлов, О.Т. Прасмыцкий)
- VT = 7.69 kg1.04 , или 8 мл\кг для больших животных, 10 мл\кгдля мелких животных. (Jeff Ko, DVM, MS, DACVA)
МОД — объем воздуха, проходящий через легкие за 1 минуту.
МОД = ДО * ЧДД Примерно равен 150 мл\кг\мин (H. Schebitz)
РОВд – резервный объём вдоха (IRV – Inspiratory Reserve Volume): дополнительный объём, который животное может вдохнуть по окончании спокойного вдоха. Составляет примерно 100-150 % от ДО.
РОВыд – резервный объём выдоха (EVR – Expiratory Reserve Volume ): дополнительный объём который животное может выдохнуть после окончания спокойного выдоха. Составляет примерно 100 – 120 % от ДО.
Евд — емкость вдоха (IC – Inspiratory Capacity): объём максимального вдоха после спокойного выдоха. Равен ДО + РОВд (VT + IRV)
ЖЕЛ – жизненная ёмкость лёгких (VC – Vital Capacity) Один из важнейших показателей функции внешней вентиляции; представляет собой объём максимального выдоха (вдоха), после максимального вдоха (выдоха): ЖЕЛ = ДО + РОВыд + РОВд (VC = VT + EVR + IRV)
Снижение этого показателя более чем на 1\3 от нормы говорит о серьёзной функциональной недостаточности системы внешнего дыхания (снижения податливости лёгких, прогрессирование обструктивной патологии,нарушение нейромышечного управления дыханиемс и т.д.).
ОО – остаточный объём (RV – Residual Volume): объём, остающийся в лёгких после максимального выдоха.
ФОЕ – функциональная остаточная ёмкость (FRC – Functional Residual volume): представляет собой объём газа, который остаётся в лёгких после спокойного выдоха.
ФОЕ = РОВыд + ОО (FRC = ERV + RV) Состовляет примерно 300-400 % от ДО.
Косвенно ФОЕ коррелирует с площадью газообмена. ФОЕ уменьшается при: ожирении, снижении тонуса диафрагмы, беременности, рестриктивной патологии лёгких и т.д.
ОЕЛ – общая ёмкость лёгких (TLC – Total Lung Capacity): объём лёгких во время максимального вдоха.
Растяжимость лёгочной ткани (податливость(compliance)) – это мера упругости лёгочной ткани т.е. её податливость. Истинную эластическую податливость лёгких отражает так называемый статический комплайнс (Cst) в норме она равна 50 мл\см.вод.ст., и вычисляется по формуле Cst.=Vt\Pplat-PEEP
Сопротивление дыхательных путей (resistance) –сопротивление контура и трахиобронхиального дерева на вдохе. Верхняя граница инспираторного сопротивления – 5 см вод.ст./л∙сек рассчитывается по формулеR= 8 η l\ 3,14r2 где: η-это вязкость газа, l — длинна трубки(бронхов), r – радиус трубки (бронха) или RI = PD – PplatoInsp /Flow, где RI – инспираторное сопротивление, Flow – поток (обычно пиковый поток респиратора), PD — пиковое давление в дыхательных путях, PplatoInsp — давление на плато вдоха (в условиях окончания вдоха и остановки потока). Увеличение инспираторного сопротивления свидетельствует об ухудшении проходимости трахео-бронхиального дерева из-за бронхоспазма, отека, скопления мокроты.
Дыхательная недостаточность(ее виды и терминальные состояния при которых она возникает).
— это неспособность легких превратить притекающую к ним венозную кровь в артериальную.
(Зильбер, 1978)
— тяжелое нарушение обмена дыхательных газов.
(M.A.Grippiz, 2001)
Основные механизмы развития недостаточности дыхания заключаются в нарушении процессов вентиляции, перфузии, диффузии, а также их количественного соотношения
Острую дыхательную недостаточность подразделяют по патогенезу на: вентиляционную и паренхиматозную [Ю. Н. Шанин, А. Л. Костюченко, 1975]. К вентиляционной относят дыхательную недостаточность, развившуюся в результате поражения дыхательного центра любой этиологии, нарушении передачи импульсов в нервно-мышечном аппарате, повреждении грудной клетки, легких и т.п. Паренхиматозная форма может быть обусловлена развитием обструкции, рестрикции, констрикции дыхательных путей, нарушениями диффузии газов и кровотока в легких.
По этиологии выделяют 6 видов ОДН :
- Центрального генеза (ЧМТ, повышение ВЧД и отёк мозга любой этиологии, н\о головного мозга, интоксикации, медикаментозное воздействие на головной мозг и т.д.).
- Нарушение нейро – мышечной передачи ( столбняк, миастении, кахексия, травмы спинного мозга, метаболические расстройства ( гипокалий – магнийемия), введение миорелаксантов)).
- Нарушение целостности дыхательного аппарата (торако – диафрагмальная) (травмы грудной клетки, множественные переломы рёбер, разрыв диафрагмы, высокое стояние диафрагмы( асцит, заворот желудка, ожирение), пневмо-гидро-гемоторакс, болевой синдром при торакальных операциях)).
- Бронхолегочная
- Обструктивная ( ларинго-, бронхо-, бронхиолоспазм (астма), инородное тело в дыхательных путях, н\о дыхательных путей, нарушение дренажной функции бронхов и т.д.).
- Рестриктивная (полисегментарная пневмония, ОРДС, синдром Мендельсона, отёк лёгких любой этиологии).
- Перфузионная (ТЭЛА, гиповолемия (кровопотеря, дегидратация))
- Смешанная
ИВЛ – основные понятия, режимы, особенности использования в клинических ситуациях (ЧМТ, отёк лёгких, травма грудной клетки, пневмоторакс, гемоторакс, шок, поражения спинного мозга, ОРДС, астматический статус, эпистатус, общая анестезия, реанимационные мероприятия.
Основные понятия
Триггер (trigger – запуск) – запуск аппаратного вдоха ( инициируется аппаратом (задаётся врачём), пациентом, врачём (вручную)).
Условн. обозначения Ед.измерения
— Ppeak cm.h3O Пиковое давление вдоха
— Ppause cm.h3O Давление паузы вдоха
— Pmean cm.h3O Среднее давление в дыхательных путях
— PEEP cm.h3O Положительное давление конца выдоха (ПДКВ)
— PEEPtot. cm.h3O Общее ПДКВ
— VTi ml Объём вдоха (ДО)
— VTe ml Реальный выдыхаемый объём
— MVe(Ve) L\min Минутныйобъём дыхания (МОД)
— Vexp. L\min Пиковый экспираторный поток (Flow)
— Vinsp. L\min Пиковый инспираторный поток (Flow)
— Freq (f) b\min Частота Принудительного Дыхания
— I : E —- Отношение вдоха к выдоху
— Cs ml\cm h3O cтатическая податливость лёгких (комплайнс)
— Re cm.h3O \L\s сопротивление на выдохе (резистайнс)
— Ri cm.h3O \L\s сопротивление на вдохе (резистайнс)
— ETS ml\s; cm.h3O чувствительность экспираторного триггера
— О2 insp. % концентрация О2 в смеси на вдохе
— ETCO2 % концентрация СО2 конца выдоха
Эти показатели вы можете задавать при проведении МВЛ, либо мониторировать.
В принципе, если это позволяет ваш аппарат ИВЛ, вы можете задать следующие настройки: Ppeak, PEEP, VTi, MVe(Ve), Freq (f), I : E, Vinsp., О2 insp. Остальные параметры ваш аппарат ИВЛ может мониторировать (при условии, если в нём есть необходимые функции).
Показания к искусственной вентиляции лёгких:
- Отсутствие самостоятельного дыхания (апноэ).
- Остро развившиеся нарушения важных параметров дыхания (ритма, частоты и глубины):
-полипное (тахипноэ), когда цель дыхания сводится к обеспечению кислородом дыхательных мышц (высокая цена дыхания), если оно не связано с гипертермией, выраженной неустранённой гиповолемией (в последних случаях нужно попытаться устранить эти причины).
— некоторые (аритмичные) патологические и агональные типы дыхания - Клиническое проявление нарастающей гипоксии и/или гиперкапнии, если они не исчезают после проведения консервативной терапии — адекватного обезболивания, оксигенотерапии, ликвидации опасного для жизни уровня гиповолемии и грубых нарушениях метаболизма — и после проверки проходимости дыхательных путей!
- Нарушение защитных рефлексов гортани.
Первые три пункта являются абсолютными показаниями к проведению ИВЛ.
Механический вдох состоит:
- Начала вдоха (фаза запуска)
- Собственно вдох (фаза доставки дыхательного потока)
- Окончание вдоха (фаза переключения с вдоха на выдох)
Классификация основных режимов ИВЛ:
VCV- Volum Control Ventilation — Вентиляция с контролем по Объёму
PCV— Pressure Control Ventilation – Вентиляция с управляемым давлением
IMV – (Intermittent Mandatory Ventilation) – Перемежающаяся (периодическая) принудительная вентиляция
SIMV — (Synchronized Intermittent Mandatory Ventilation) – алгоритм синхронизированной перемежающейся обязательной вентиляции
CMV — (Control Mandatory Ventilation) – IPPV (Intermittent Positive Pressure Ventilation) — режим контролируемой обязательной вентиляции
Assist Control — SIPPV (Synchronized Intermittent Positive Pressure Ventilation) – алгоритм контролируемой поддержки
PSV — (Pressure Support Ventilation) – режим вентиляции с поддержкой давлением (аналог Pressure Support)
VAPS — (Volume Assured Pressure Support) — режим гарантированного объема при поддержке давлением
CPAP (Continuous Positive Airway Pressure) – режим постоянного положительного давления в дыхательных путях
BIPAP — (Biphasic Positive Airway Pressure) – режим двухфазного положительного давления в дыхательных путях
HFV – (High Frequency Ventilation) – Высокочастотная ИВЛ
Исскуственная вентиляция лёгких при некоторых клинических состояниях.
ИВЛ при кардиогенном отёке лёгких и Остром Респираторном Дистресс Синдроме
Задачи ИВЛ:
- Сохранение функциональной способности относительно «здоровых» непоражённых зон лёгких.
- Вовлечение в газообмен спавшихся, но ещё способных к расправлению участков лёгочной ткани
- Поддержание потенциально вентилируемых зон лёгких в «открытом» состоянии, предупреждение их экспираторного коллапса (концепция открытых лёгких).
- Мониторинг границы положительного влияния ИВЛ на сердечный выброс(СВ).
Параметры ИВЛ: Режим А\С; SIMV, FiO2-0,4-0,6, VT- 6-8мл\кг, Отношение I:E-1:2, Ppeak— не более 35 см.вод.ст.(с тенденцией к снижению), PEEP- 10-15 cм.вод.ст. (при повышение PEEP выше 15 см.вод.ст. контроль СВ!)
ИВЛ при Черепно Мозговой Травме (ЧМТ)
Задачи ИВЛ:
- Поддержание достаточного МОД при нарушении центрального контроля
- Поддержание нормо или умеренной гипервентиляции (SpO2 не менее 92-95%)
- Поддержание умеренной гипокапнии PaCO2 – 30-35 мм.рт.ст.
Параметры ИВЛ: режим А\С , FiO2-0,4-0,6, VT- 10-12 мл\кг, Отношение I:E – 1:2-2,5, Ppeak– не более 25-28 см.вод.ст., PEEP- не более 5 см.вод.ст. Pmean-не более 10-12 cм.вод.ст.
ИВЛ при травме грудной клетки
Задачи ИВЛ:
- Поддержание внешней вентиляции и оксигенации
- Профилактика баротравмы как фактора провоцирующего пневмоторакс.
- Пневматическая стабилизация грудной клетки,ограничение её излишней подвижности.
Параметры ИВЛ: режим SIMV, FiO2-0,4-0,8,VT- не более 10 мл\кг, Ppeak– не более23-26 см.вод.ст., PEEP- не более 5 см.вод.ст.
ИВЛ при пневмотораксе
Задачи ИВЛ:
- Максимально увеличить время выдоха, чтобы обеспечить декомпрессию и выход задержанного газа (Tin до 0,25 — 0,30 сек.) при неизменной частоте.
- Максимально уменьшить РЕЕР до 1-2 см. для уменьшения сопротивления на выдохе.
- Максимально уменьшить пиковое инспираторное давление и, следовательно, ДО с целью предупреждения больших колебаний давления в дыхательных путях.
ИВЛ при воспалительных процессах или травме брюшной полости
Задачи ИВЛ:
- Преодоление повышенного давления в брюшной полости
- Разгрузка дыхательных мышц (в частности диафрагмы)
- «Раскрытие лёгких»
Параметры ИВЛ: режим SIMV, A\C, FiO2-0,4-0,8, Ppeak– 35-40 см.вод.ст., PEEP-10-15 см.вод.ст.
ИВЛ при обострении астмы
Задачи ИВЛ:
- Обеспечение адекватного выдоха
- Должны бытьприняты меры по диагностике и компенсации внутреннего PEEP
- Повышение давления вдоха для преодоления обструкции дыхательных путей.
Параметры ИВЛ: режим SIMV (с вентиляцией по объёму), FiO2-0,6-0,8, Ppeak– 40-45 см.вод.ст., Ppause – до 30 см. вод. ст., PEEP – 0, VT- 12-15 мл\кг, отношение I:E – 1: 2,5-3,5
ИВЛ при гемморагическом, гиповолемическом, септическом шоке
Задачи ИВЛ:
- Применение ИВЛ при выраженной гипоксии, обеспечение адекватной вентиляции и SpO2
- По возможности сохранение спонтанного дыхания и применение вспомогательных режимов ИВЛ.
- Контроль за отрицательным влиянием ИВЛ на гемодинамику и сердечный выброс.
Параметры ИВЛ: режим SIMV,CPAP,BIPAP, FiO2-0,6-0,8, Ppeak– 13-16 см.вод.ст., VT- 8-10 мл\кг, PEEP- 2-3 см.вод.ст., отношение I:E – 1:1-2.
Список использованной литературы:
- H. Schebitz «Оперативная хирургия собак и кошек»
- С.В Царенко «Практическийкурс ИВЛ»
- О.Е.Сатишур «Механическая вентиляция лёгких»
- П.А.Брыгин «Методы и режимы современной искусственной вентиляции лёгких» Nystrom, MD «Вентиляционная поддержка новорожденных»
- Е.В.Суслин «Искусственная и вспомогательная вентиляция лёгких».
- Б.Д. Зислин «(ВЧ ИВЛ): вчера, сегодня, завтра»
- Аверин А.П. «Особенности проведения традиционной искусственной вентиляции легких у новорожденных»
- Дж.Эдвард Морган-мл.,Мэгид С. Михаил. «Клиническая анестезиология».
- Вингфилд В.Е. «Секреты неотложной ветеринарной помощи: Кошки и собаки».
Анатомия дыхания: Процесс и мышцы дыхания
Автор:
Адриан Рад Бакалавр (с отличием)
• Рецензент:
Элизабет Джонсон, доктор философии
Последний раз отзыв: 29 октября 2020 г.
Время чтения: 19 минут
Скорее всего, вы были возбуждены, нервничали, возбуждены или полны энергии более одного раза в жизни и пытались расслабиться. Возможно, вы занимались спортом, были на самом важном собеседовании в своей жизни или непосредственно перед экзаменом по анатомии. Несмотря ни на что, слова, которые обычно исходят от окружающих, — это «дыши, просто дыши медленно и расслабься».Но что такое , дышит ?
В мире медицины дыхание определяется как легочная вентиляция , описываемая как движение воздуха между атмосферой и легочными альвеолами. Он включает в себя два события: вдох, , когда воздух попадает в легкие, и выдох, , когда воздух выходит из легких. Дыхание — это один из четырех компонентов дыхания, три других — это диффузия газа, транспортировка газа и регулирование. Путь к легким обеспечивается дыхательными путями, и вместе эти компоненты образуют дыхательную систему , которая расположена внутри грудной или грудной полости.
Грудная клетка и стенки охватывают эту полость и ее структуры и играют важную роль в легочной вентиляции. Диафрагма и множество других мышц также участвуют в процессе вентиляции. Дыхание строго контролируется дыхательным центром , расположенным внутри ствола головного мозга.
| Механические компоненты | Грудная клетка: грудины, 12 ребер, 12 грудных позвонков Мышцы вдоха (спокойное дыхание): диафрагма, межреберные мышцы Вспомогательные мышцы вдоха (используются при респираторном дистрессе, серно-гребенчатые мышцы): грудинно-гребневая чешуя anterior, pectoralis major, pectoralis minor, trapezius, latissimus dorsi, erector spinae, iliocostalis lumborum, quadratus lumborum Мышцы выдоха (используются при форсированном выдохе): rectus abdominis, поперечные мышцы живота, внутренние, косые мышцы живота |
| Airways | Проводящие дыхательные пути: нос, носоглотка, гортань, трахея, бронхи, бронхилы, терминальные бронхиолы Дыхательная зона: респираторные бронхиолы, альвеолы |
| Дыхательный цикл | Вдохновение — диафрагма сокращается и опускается, межреберные мышцы сокращаются и расширяют грудную клетку -> воздух входит в легкие Выдох — диафрагма расслабляется и поднимается вверх, межреберные мышцы расслабляются и грудная клетка разрушается -> воздух выходит из легких |
| Дыхательный центр | Нейронные группы продолговатого мозга и моста ствола мозга: — дорсальная респираторная группа: инспираторный центр — вентральная респираторная группа: форсированный выдох — Пневмотаксический центр : контролирует частоту и глубину дыхания |
| Клинические отношения | Тахипноэ, брадипноэ, гипервентиляция, гиповентиляция, острый респираторный дистресс-синдром, пневмоторакс, эмфизема, ателектаз |
В этой статье обсуждаются анатомические основы дыхания и описываются анатомические компоненты, которые перемещаются каждые 5 секунд, чтобы поддерживать вашу жизнь.
Грудная клетка
Компоненты
Грудная клетка является составной частью грудной стенки и охватывает большинство структур дыхательной системы. Он образует костный каркас для дыхания. Куполообразный грудной кейдж обеспечивает необходимую жесткость для защиты органов , вес поддерживает для верхних конечностей и для крепления для мышц. Несмотря на сопротивление, кейдж динамический , что позволяет осуществлять легочную вентиляцию.Потенциал движения связан с гибкостью, обеспечиваемой ребрами и их суставами. Грудная клетка состоит из грудного скелета , который включает грудину, 12 пар ребер и 12 грудных позвонков, связанных с реберными хрящами и межпозвоночными дисками, соответственно.
Ребра
Ребра легкие и упругие , состоящие из трех типов: истинных , ложных и плавающих ребер .Они образуют большую часть грудной клетки, простираясь от задней стенки грудной клетки до передней. На передних концах они прикрепляются реберными хрящами , которые либо обеспечивают прямое прикрепление к грудины, либо к реберному краю. Некоторые ребра, так называемые «плавающие», не имеют переднего прикрепления. Гибкие реберные хрящи придают грудной стенке необходимую эластичность.
Грудина образует среднюю часть передней грудной клетки и состоит из трех частей: рукоятки , тела и мечевидного отростка .По ее боковым краям проходит грудина с реберными выемками в месте прикрепления реберных хрящей. грудных позвонков , пронумерованных от Т1 до Т12, образуют часть задней грудной клетки. Они содержат двусторонние реберные фасетки на телах позвонков в местах прикрепления головок ребер. Головки также частично прикрепляются к межпозвоночным дискам . За исключением последних двух или трех грудных позвонков, они также содержат реберные фасетки на поперечных отростках для сочленений с бугорками ребер.
Все вышеперечисленные компоненты скелета завершают грудную клетку от переднего до заднего, обеспечивая как защиту , так и гибкость для вентиляции. Однако грудная клетка открывается сверху и снизу через так называемые отверстия (отверстия). Верхнее отверстие обеспечивает прохождение трахеи, что облегчает движение воздуха во время дыхания. Более крупное нижнее грудное отверстие полностью закрыто диафрагмой.
Более подробную информацию о грудной клетке вы можете узнать ниже:
Мышцы дыхания
Мышцы грудной клетки
Несмотря на то, что грудная клетка представляет собой прочный, но гибкий каркас, вам было бы невозможно дышать без действия грудных мышц.Более подробная информация будет представлена ниже, но вентиляция осуществляется путем расширения и сжатия легких. Один из способов сделать это — изменить переднезадний диаметр грудной полости, приподняв или надавив на ребра. Наиболее важными мышцами, поднимающими грудную клетку, являются наружных межреберных мышц . Эти мышцы входят в группу межреберных мышц, расположенных в межреберных промежутках между ребрами. Наружные межреберные кости — это самый поверхностный слой этой группы, в то время как два других более глубоких слоя — это внутренних межреберья и самых внутренних межреберья .Между бугорками ребер и реберно-хрящевыми суставами 11 пар наружных межреберных суставов. Они проходят в нижне-переднем направлении между краями двух соседних ребер.
Внутренние межреберные мышцы также важны для изменения переднезаднего размера грудной полости. Эти мышцы, также состоящие из 11 пар, проходят вдоль тел и реберных хрящей ребер между грудиной и углом ребер. Они прикрепляются между реберной бороздой и верхней границей двух разных ребер в межреберных промежутках.
Мышцы шеи
Наружные и внутренние межреберные кости не работают по отдельности во время дыхания. Им помогают грудинно-ключично-сосцевидные и лестничные мышцы шеи.
Две грудино-ключично-сосцевидной мышцы берут начало от сосцевидного отростка височной кости и верхней затылочной линии затылочной кости. Прикрепляясь к рукоятке, следовательно, к грудины, через их головки грудины и ключицы через их головки ключицы, эти мышцы могут поднимать кости, а затем поднимать передние ребра .Следовательно, они используются как вспомогательных мышц при легочной вентиляции.
лестничных мышц также играют роль вдохновения. Они состоят из передней, средней и задней чешуй. Все трое участвуют в дыхании. Передняя мышца Scalenus проходит от передних бугорков поперечных отростков позвонков C3 до C6 до первого ребра, способствуя его возвышению. Scalenus medius проходит от поперечных отростков оси и от поперечного отростка C3 до C7 до первого ребра, также поднимая его.Scalenus medius является наиболее значимым для дыхания в этой группе. scalenus posterior проходит от задних бугорков поперечного отростка C4-6 до второго ребра. Таким образом, это помогает поднять второе ребро.
Мышцы грудного пояса
Мышца этой области, которая важна для дыхания, — это передняя зубчатая мышца . Он перекрывает боковую часть грудной клетки и образует боковую стенку подмышечной впадины. Отходит от 1-й до 8-й пар ребер и прикрепляется к медиальному краю лопатки.Фиксируя лопатку в нужном положении, эта мышца играет важную роль в затрудненном дыхании , когда держится за опору или остается в так называемом положении треноги.
Мышцы живота
Передняя зубчатая мышца (вид снизу)Как видите, процесс дыхания, который вы принимаете как должное и о котором почти не подозреваете, довольно сложен, и в нем задействовано довольно много мышц. Неудивительно, что мышцы брюшной полости тоже играют роль. В частности, rectus abdominis тянет ребра вниз во время активного истечения .Его источником являются лобковый симфиз и лобковый гребень, и он прикрепляется к мечевидному отростку и реберным хрящам с 5-го по 7-й. Эта пара мышц разделена белой линией.
Диафрагма — еще одна важная конструкция, которая делает возможным дыхание. В то время как все другие мышцы в основном изменяют переднезадний диаметр грудной полости, диафрагма удлиняет и укорачивает полость , двигаясь вверх и вниз. Это действие также расширяет и сжимает легкие.Диафрагма имеет куполообразную форму и разделяет грудную и брюшную полости. Во время дыхания это главная мышца вдоха . Он происходит от его фиксированной и круглой периферии, которая простирается вокруг нижнего края грудной клетки и верхних поясничных позвонков. Таким образом, во время дыхания может двигаться только центральная часть. Диафрагма состоит из правого и левого купола , которые поднимаются до уровня 4-го межреберья.
Дыхательные пути и легкие
Дыхательная система (анатомическая диаграмма)До сих пор вы видели, как грудная клетка представляет собой каркас, который охватывает дыхательную систему и позволяет дышать.На эту структуру воздействуют несколько мышц, охватывающих несколько областей тела, таких как сама грудная стенка, шея, плечевой пояс и живот. Изменяя форму грудной клетки, воздух перемещается между внешней средой и легкими через ряд дыхательных путей, детали которых будут обсуждаться в этом разделе.
Дыхательные пути подразделяются на проводящую зону (дыхательные пути) и респираторную зону. Воздуховодные пути переносят воздух в легкие и из них, а зона дыхания , образованная альвеолами, является местом газообмена.Проводящие дыхательные пути состоят из следующего:
Свежие легкие трупаПомимо переноса воздуха, они также фильтруют , увлажняют и согревают его. Эти функции выполняют ресничек и секретирующие слизь клетки, выстилающие стенки дыхательных путей. В гортани дыхательные пути укреплены С-образным гиалиновым хрящом , кольцами . Все, что находится ниже гортани, анатомически называется трахеобронхиальным деревом .Трахея , которая находится в верхнем средостении, служит стволом дерева. На уровне грудины он разделяется на два основных бронха , по одному в каждое легкое. Они попадают в легкие по адресу hilum . Внутри легких бронхи делятся на более мелкие бронхи, образуя ветви трахеобронхиального дерева.
Первичные бронхи делятся на долевых бронхов , снабжающих различные доли легких. Далее они делятся на сегментарных бронхов, каждый для определенного бронхолегочного сегмента.Они продолжают делиться и ветвиться, заканчиваясь терминальным и, наконец, респираторными бронхиолами , которые переносят воздух в альвеолы.
Воздух, переносимый дыхательными путями во время дыхания, в конечном итоге достигает легких. Эти жизненно важные органы дыхания внутри грудной клетки являются местом, ответственным за обмен кислорода и углекислого газа. Эти мягкие и губчатые структуры очень эластичны, расположены по обе стороны от сердца, отделены друг от друга средостением.Каждое легкое имеет верхний конец, называемый вершиной , который простирается до уровня, соответствующего шейке первого ребра, примерно на 2,5 см выше уровня ключицы. Основание — это вогнутая нижняя поверхность, которая опирается непосредственно на диафрагму. Правое легкое имеет три доли , а левое — две. Первичные бронхи, несущие воздух, входят в легкое на его воротах , расположенных на его средостенной поверхности.
Критически важными для дыхательного механизма являются плевральные мешки, окружающие легкие.Этот мешок состоит из двух непрерывных оболочек: висцеральной и париетальной плевры. Висцеральная плевра контактирует с легкими, а париетальная плевра выстилает внутреннюю поверхность грудной стенки. Между двумя слоями находится плевральная полость , потенциальное пространство, содержащее очень небольшое количество жидкости, важной для смазки и сцепления плевральных слоев. Эта жидкость также способствовала созданию отрицательного давления внутри полости, которое необходимо для вентиляции.
Париетальная плевра у трупа: париетальная плевра выстилает грудную стенку, образуя внешний плевральный слой, окружающий легкие.Дыхательный механизм
Теперь у вас есть все необходимые детали и понимание, чтобы собрать головоломку, иллюстрирующую дыхание. Вы знаете, как компоненты дыхательной системы расположены внутри костной и гибкой грудной клетки. Затем несколько мышц воздействуют на эту клетку, изменяя ее диаметр и позволяя воздуху выходить или входить через проводящие дыхательные пути на всем пути к легким и из них.
Во время дыхательного цикла легкие можно расширять и сокращать двумя способами. Во-первых, удлинением и укорочением грудной полости, а во-вторых, увеличением и уменьшением ее переднезаднего диаметра . Первый метод в основном выполняется с помощью диафрагмы, а второй — с помощью подъема и опускания ребер. Две фазы дыхания — вдох и выдох .
Вдохновение
Вдохновение — это попадание воздуха в легкие из внешней среды.Нормальный и спокойный вдох осуществляется диафрагмой , которая удлиняет и укорачивает грудную полость. Диафрагма сжимается и тянет вниз нижние поверхности легких. Одновременно мышцы вдоха приподнимают грудную клетку. Эти мышцы в основном внешних межреберных . За счет подъема ребер и опускания органов брюшной полости на внутригрудной объем на увеличивается. Из-за прикрепления париетальной плевры к грудной стенке и тенденции легких сжиматься по направлению к воротам, в плевральной полости создается постоянное отрицательное давление .Это похоже на тонкий слой воды, к которому прикреплены два куска пластика. Таким образом, легкие прикрепляются к висцеральной плевре, которая контактирует с париетальной плеврой через жидкость, которая, в свою очередь, контактирует со стенкой. В результате, когда мышцы на вдохе расширяют стенку, легким ничего не остается, кроме как расширяться. Это действие, в свою очередь, снижает внутрилегочное давление на по сравнению с внешним давлением. Когда воздух переходит от высокого давления к низкому, воздух устремляется в легкие.Поскольку мышцы должны сокращаться во время вдоха, эта фаза является активным процессом .
Бывают моменты, когда вам может потребоваться более глубокий или сильный вдох, например, во время тренировки. В этом случае вмешиваются дополнительных мышц , которые еще больше увеличивают размер грудной полости за счет дальнейшего вытягивания грудины и первых двух ребер. Этими мышцами являются грудино-ключично-сосцевидная мышца , лестничная мышца и serati передняя мышца .
Срок годности
Пока вдох активен, выдох — это пассивный процесс , потому что он использует упругую отдачу мышц и легких. Во время нормального выдоха внешних межреберных промежутков вместе с диафрагмой расслабляются. Все происходит наоборот по сравнению с вдохновением. внутригрудной объем уменьшается, внутрилегочное давление увеличивается, и воздух удаляется из легких. Вытеснение воздуха продолжается до тех пор, пока давление внутри легких не сравняется с внешним давлением, после чего вдохновение возобновляется.
Подобно вдохновению, истечение может стать активным в определенных ситуациях, таких как упражнения или игра на музыкальном инструменте. Активизируются прямая мышца брюшной полости и внутренние межреберные мышцы. Первая пара увеличивает внутрибрюшное давление, подталкивая диафрагму еще больше вверх. Вторая пара тянет ребра вниз и внутрь, еще больше уменьшая размер грудной полости.
Анатомия легких может очень быстро усложниться.Разберитесь в теме и закрепите свои знания с помощью опросов Kenhub по респираторной системе и диаграмм .
Регуляция дыхания
Дыхательный цикл контролируется дыхательным центром , расположенным внутри продолговатого мозга и моста ствола головного мозга. Этот центр образуют три основных набора нейронов. дорсальная респираторная группа в дорсальной части продолговатого мозга отвечает за большую часть дыхательного цикла.Вентральная респираторная группа в вентролатеральной части продолговатого мозга играет роль в форсированном выдохе. Пневмотаксический центр , расположенный дорсально в верхней части моста, регулирует частоту и глубину дыхания.
Чтобы инициировать дыхание, группа спинного дыхания посылает импульсы через диафрагмальный нерв к диафрагме и через межреберных нервов к внешним межреберным мышцам. Чтобы выдох произошел, группа заднего дыхания прекращает выпускать импульсы, позволяя мышцам расслабиться.Когда необходим форсированный выдох, импульсы от респираторной группы достигают вентральной группы, активируя ее. В свою очередь, эта группа инициирует импульсы, которые достигают прямых мышц живота через торакоабдоминальных нервов и внутренних межреберных нервов через межреберные нервы.
Для получения дополнительной информации об анатомии легких и дыхательном механизме см. Обзор ниже:
Сундук с цепом
Большое количество патологий грудной клетки может негативно сказаться на дыхании.В то время как одни воздействуют непосредственно на грудную стенку, другие отрицательно влияют на дыхание, повреждая легкие, плевру или диафрагму.
Одно из распространенных состояний — это цепная грудная клетка, возникшая в результате травмы , где имеется множественных переломов ребер , вызывающих парадоксальное движение сегмента грудной стенки. Обычно пораженный участок стенки движется внутрь на вдохе и наружу на выдохе (парадоксальное движение), вызывая боль и затрудняя вентиляцию.
Pulsenotes | Мышцы дыхания. Примечания
Диафрагма представляет собой мышечно-сухожильную структуру , разделяющую грудную и брюшную полости.Это мышца, которая в первую очередь отвечает за дыхание.
Когда диафрагма сжимается, оба купола опускаются на , расширяя грудную полость. Это увеличение объема вызывает падение внутригрудного давления, втягивая воздух. В то же время оно увеличивает внутрибрюшное давление. Комбинация повышенного внутрибрюшного давления и пониженного внутригрудного давления «засасывает» венозную кровь в сердце, способствуя венозному возврату.
При нормальном дыхании диафрагма может двигаться только на 1.5 см, при глубоком дыхании может увеличиться до 7 см.
СтруктураДиафрагма представляет собой двухглавую структуру, в которой мышечные волокна переходят в центральное сухожилие. Окружающий мышечный компонент делится на три части:
- Sternal : два мышечных смещения, которые прикрепляются к задней части мечевидного отростка.
- Костальный : прикрепляется к шести нижним ребрам и реберным хрящам.
- Поясничный : возникает от 1–3 поясничных позвонков, а также от медиальной и латеральной дугообразных связок.
Правый купол обычно выше из-за наличия ниже печени.
Сосудистое кровоснабжение и иннервацияДиафрагма иннервируется диафрагмальным нервом , который отходит от корешков спинномозговых нервов C3, C4 и C5. Это можно запомнить, используя фразу «C3, 4, 5, держите диафрагму в живых» .
Имеет обширное кровоснабжение:
- Артериальное кровоснабжение : верхняя поверхность снабжается верхними диафрагмальными артериями (от грудной аорты), мышечно-диафрагмальной и перикардиофренальной артериями (от внутренних грудных артерий).Нижняя поверхность снабжается нижними диафрагмальными артериями (от брюшной аорты).
- Венозный дренаж : верхняя поверхность дренируется верхней диафрагмальной веной, мышечно-диафрагмальной и перикардиафренической венами. Нижняя поверхность дренируется нижними диафрагмальными венами (до НПВ и надпочечников).
Диафрагма имеет три основных отверстия:
- Кавалный перерыв : нижняя полая вена проходит через этот перерыв в центральном сухожилии на уровне Т8.Через это отверстие проходят и ветви правого диафрагмального нерва.
- Пищеводный перерыв : пищевод проходит через этот перерыв, обнаруженный в правой ножке (хотя и слева от средней линии) диафрагмы на уровне Т10. Через этот перерыв также проходят блуждающие нервы и мелкие пищеводные артерии.
- Перерыв аорты : аорта проходит через этот перерыв на уровне Т12, расположенного между голени и позвоночника. Через этот перерыв также проходят несиготные и полузиготные вены и грудной проток.
Дыхательная система и респираторные мышцы
Изображение: «Пространственные легкие» Hey Paul Studios. Лицензия: CC BY 2.0
.Дыхательная система: устройство и функции
Дыхательная система — это совокупность органов, которые функционируют как единое целое для насыщения организма кислородом путем вдыхания воздуха и выдыхания углекислого газа. Дыхательная система состоит из трех основных частей: дыхательных путей, легких и дыхательных мышц.
Дыхательные мышцыДыхательные мышцы — это мышцы, которые необходимы для того, чтобы изменить соотношение давления при вдохе и выдохе. С помощью сокращения они могут активно увеличивать объем грудной клетки (вдох) или уменьшать его (выдох) путем пассивного расслабления. Диафрагма и межреберные мышцы управляют дыханием при спокойном дыхании.
Дыхание
Дыхание в более узком смысле обычно относится к внешнему дыханию и также называется легочным дыханием.Помимо фактического газообмена между альвеолами и капиллярами легких, этот термин относится к выделению и удалению газов через кровь и воздух; Следовательно, дыхание состоит из трех компонентов, которые охватывают весь процесс.
- Вентиляция альвеол
- Перфузия капилляров
- Диффузия : перенос и обмен газа через мембрану
Изображение: Транспорт углекислого газа. Фил Шац. Лицензия: CC BY 4.0.
Для газообмена воздух окружающей среды должен быть обменен в альвеолах, что соответствует вентиляции альвеол. Это достигается за счет попеременного увеличения разницы давлений между окружающим воздухом и легкими, так что дыхательный воздух может входить ( вдох ) и выходить ( выдох ).
Легкое повторяет движения грудной стенки из-за отрицательного давления в плевральной полости ( низкое давление Дондера) .Это давление действует против сил упругого втягивания легких, которые в противном случае сжимались бы.
Изображение: Дыхательная зона. Фил Шац. Лицензия: CC BY 4.0.
Видео по теме
Вдохновение
Для вдохновения свежий и богатый кислородом воздух из окружающей среды переносится в альвеолы, где происходит обмен газов. «Втягиванию» воздуха в легкие способствует внутриплевральное давление, которое ниже по сравнению с окружающей средой.Как упоминалось выше, активные силы дыхательных мышц и отрицательное давление в плевральной полости ответственны за создание этого отрицательного давления.
На вдохе грудная клетка расширяется, давление снижается, легкие расширяются, и внутрь поступает воздух.
Изображение: Взаимосвязь внутрилегочного и внутриплеврального давления. Фил Шац. Лицензия: CC BY 4.0.
В частности, вдохновением являются следующие конструкции:
- Дыхательные мышцы: диафрагма (см. Ниже)
- Наружные межреберные мышцы: Эти мышцы проходят наискось от одного ребра к следующему в вентрально-каудальном направлении.Вместе с внутренними межреберными мышцами и ребрами они образуют грудную стенку. Сокращение внешних мышц ребер приподнимает ребра и расширяет грудную клетку. Эти мышцы поддерживают вдохновение. Наружная грудная фасция покрывает мышцы с вентрального направления.
- Дополнительные респираторные мышцы: Есть три мышцы, связанные с дополнительной функцией вдоха: грудино-ключично-сосцевидная (поднимает грудину), лестничную мышцу (поднимает верхние ребра) и грудные мышцы малая.
Изображение: Мышцы живота. Фил Шац. Лицензия: CC BY 4.0.
Грудино-ключично-сосцевидная мышцаПо ходу эта мышца делит шею на два треугольника: задний треугольник шеи и передний треугольник шеи . Мышца делится на боковую головку и медиальную головку . Начало боковой головки находится в ключице ; медиальная головка берет начало от рукоятки грудины .
В середине шеи две головы образуют толстый, округлый мышечный живот. Мышца sternocleidomastoideus прикрепляется к латеральной стороне сосцевидного отростка височной кости . Иннервация происходит через добавочный нерв и ветви шейного сплетения (C1 – C3 / 4).
Scalenus передняя мышцаИстоки этой мышцы — передних бугорков из поперечных отростков в области третьего-шестого шейных позвонков.Он проходит наклонно в каудальном направлении и прикрепляется к бугорку лестничной мышцы передней мышцы первого ребра. Иннервация происходит через передние ветви спинномозговых нервов в области C5 – C7.
Когда имеется двустороннее сокращение и шейный отдел позвоночника зафиксирован, мышца поднимает первое ребро и, следовательно, расширяет грудную клетку.
Scalenus medius мышцаОт начала поперечных отростков 3–7 шейных позвонков мышца scalenus medius проходит к первому ребру, иногда также и ко второму ребру.Иннервацию обеспечивают спинномозговые нервы сегментов C4 – C7. Во время двустороннего сокращения мышца поднимает верхние ребра и таким образом расширяет костную ткань грудной клетки.
Scalenus posterior мышцаЭта мышца берет начало от задних бугорков поперечных отростков 5–6 шейных позвонков. Отсюда мышечные волокна выходят на внешнюю поверхность второго или третьего ребра. Иннервация происходит через передние ветви спинномозговых нервов сегментов C7 и C8.Во время двустороннего сокращения эта мышца также поддерживает подъем костной ткани грудной клетки.
Грудная мышца Большая мышцаСильная, настоящая «большая грудная мышца» расположена поверх малой мышцы pectoralis . Это одна из грудных мышц, соединяющая брюшной плечевой пояс с туловищем. Из-за большой протяженности он топографически разделен на три части, а именно:
- Ключичная часть: Начало в медиальной части ключицы
- Грудино-реберная часть: Начало на ипсилатеральном крае грудины и хряще от второго до шестого ребра
- Абдоминальная часть: Начало у переднего листка апоневроза Прямая мышца живота мышца
Волокна всех трех частей сливаются в плоское сухожилие, которое входит в гребень большого бугорка плечевой кости .Сухожилие состоит из двух скрученных пластинок (слоев). При поднятии руки этот поворот меняется на противоположный.
Иннервация обеспечивается медиальным грудным нервом (C8 – Th2) и боковым грудным нервом (C5 – C7) плечевого сплетения . Наряду с малой грудной мышцы , она служит в качестве поддерживающего дыхательных мышц.
Грудная мышца Малая мышца«Малая грудная мышца» берет начало от вентральных поверхностей третьего-пятого ребра и проходит краниально и латерально.Как плоское сухожилие, оно вставляется на краниальную поверхность клювовидного отростка лопатки .
Он иннервируется медиальной грудной мышцей (C8 – Th2) и боковой грудной мышцей (C5 – C7) плечевого сплетения . Волокна мышцы служат в качестве поддерживающей дыхательных мышц.
Верхняя задняя часть зубчатая мышца мышцаЭта мышца является частью мигрировавших мышц спины, которые иннервируются передними ветвями спинномозговых нервов (Th3 – Th5).Он происходит от остистых отростков шестого-седьмого шейных позвонков, а также первого и второго грудных позвонков.
Зазубренные мышечные волокна вставляются со второго / третьего по пятое ребро, латеральнее реберного угла . Сокращение приподнимает ребра и, таким образом, поддерживает вдох.
Нижняя задняя зубчатая мышца мышцаКак мигрированная мышца спины, она также иннервируется передними ветвями спинномозговых нервов (Th21 – L2).Он берет начало от остистых отростков двух последних грудных позвонков и первых двух поясничных позвонков. Они вставляются с девятого по двенадцатое ребро.
В отличие от верхней задней зубчатой мышцы мышцы , волокна идут вверх. Двустороннее сокращение перемещает нижние ребра дорсально и каудально, что приводит к сужению грудной клетки и, таким образом, фактически поддерживает выдох.
Поддержка вдоха и выдоха нижними ребрами связана с сокращением диафрагмы.Когда диафрагма сокращается, плевральное давление падает, оказывая каудальное и внутреннее усилие на всю грудную клетку. Однако, диафрагма также оказывает силы в краниальном направлении и наружу на нижние ребра .
Одна из этих сил, «сила прижатия», прилагается мышцей в местах ее прикрепления к нижним ребрам. Вторая называется «силой соприкосновения» из-за передачи абдоминального давления на нижнюю грудную клетку в зоне соприкосновения. Условие контроля при функциональной остаточной емкости ( FRC ) — это объем воздуха, присутствующий в легких в конце пассивного выдоха, состояние баланса между вдохом и выдохом, когда обе силы уравновешены при равном давлении.
Воздействие этих двух сил на нижние ребра почти одинаково и перевешивает эффект плеврального давления, тогда как для верхних ребер влияние плеврального давления больше. В соответствии с этим нижние ребра противодействуют краниальному и вентральному натяжению диафрагмы, что не способствует расширению легких.
Передняя зубчатая мышца мышцаЭта мышца является частью мышц груди, а также соединяет плечевой пояс с туловищем.Он разделен на три части, а именно:
- Верхняя часть: Начало от первого до второго ребра, а место прикрепления — от лопатки, которая отвечает за подъем плеча.
- Промежуточная часть: Начало от второго до третьего ребра, а место прикрепления к медиальному краю лопатки, которая является основной частью мышцы и тянет лопатку вентрально.
- Нижняя часть: Начало от четвертого до девятого ребра, а место прикрепления на медиальном крае и нижнем углу лопатки, что позволяет поднимать руку.
Иннервация всех трех частей обеспечивается длинным грудным нервом надключичной части из плечевого сплетения (C5 – C7). Если рука зафиксирована, она служит в качестве поддерживающей мышцы для вдохновения.
Изображение: Мышцы грудного пояса. Фил Шац. Лицензия: CC BY 4.0.
На диафрагму приходится почти 75% мышечной доли респираторной функции. Топографически куполообразная мышечная пластинка толщиной 5 мм расположена между грудной клеткой и животом.
Мышца берет начало от поясничного отдела позвоночника, грудины и ребер. Два купола доходят до грудной клетки и покрыты соединительной тканью. В грудной клетке диафрагма дополнительно покрыта плеврой, а в брюшной полости — брюшиной. Правый купол выступает в грудную клетку на 1-2 см (0,4-0,8 дюйма) выше, чем левый купол. Эта морфология определяет его асимметричный вид .
Анатомия диафрагмы
Диафрагма расположена в самой нижней части грудной клетки, заполняя нижнюю грудную апертуру.Он действует как дно грудной полости и брюшной полости. Он имеет три насадки, а именно:
- Поясничные позвонки и дугообразные связки
- Реберные хрящи 7–10 ребер (прикрепляются непосредственно к 11–12 ребрам)
- Мечевидный отросток грудины
Изображение: Мышцы диафрагмы. Фил Шац. Лицензия: CC BY 4.0.
- Перерыв пищевода ( перерыв пищевода ): Пищевод, блуждающий нерв (передний / задний стволы блуждающего нерва), левая желудочная артерия и вена, а также лимфатические сосуды проходят через эти лимфатические сосуды.Окруженное мускулами, это отверстие сужается при вдохе (сокращении мышцы), при движении, которое препятствует возникновению рефлюкса.
- Кавальное отверстие ( foramen vena cavae ): В форме твердого кольца соединительной ткани полая вена срастается с диафрагмой. Таким образом, он не сжимается при сжатии диафрагмы. Помимо нижней полой вены, через это отверстие проходит и правый диафрагмальный нерв.
- Перерыв аорты ( hiatus aorticus ) : Опять же, прочная сухожильная дуга для стабилизации отверстия препятствует сужению при вдохе.Перерыв аорты также содержит грудной проток и непарную вену.
Большой и малый чревные нервы, верхняя надчревная вена , левый диафрагмальный нерв , полузиготная вена и симпатический ствол проходят через малые отверстия.
Следующие структуры заботятся о снабжении питательными веществами и нервном контроле:
- Артерии : брюшная аорта, внутренние грудные артерии, левая и правая диафрагмальные артерии
- Вены : левая надпочечная вена и непереносимая система
- Нервы : диафрагмальный нерв, берущий свое начало в шейном сегменте (шейное сплетение C3 – C5)
Диафрагмальное дыхание
Мышца сокращается для вдоха; по истечении срока он расслабляет.Это контролируется вегетативной нервной системой через дыхательные центры в продолговатом мозге и мосту и происходит непроизвольно.
Во время вдоха легкие расширяются, и объем грудной клетки увеличивается за счет объема брюшной полости. Диафрагма становится более плоской, опускается в каудальном направлении, а также каудально толкает органы брюшной полости. Выступает брюшная полость.
Дыхательный объем при расслабленном вдохе составляет примерно 500 мл. Выдох сопровождается расслаблением диафрагмы.Во время этого процесса диафрагма поднимается, воздух выходит из легких, а выступающий живот сглаживается и возвращается к своей первоначальной куполообразной форме.
Изображение: Вдохновение и истечение срока. Фил Шац. Лицензия: CC BY 4.0.
Диафрагма не только управляет большей частью дыхательной деятельности, но также действует как пресс для пресса в сотрудничестве с брюшными мышцами. Этот пресс необходим для процессов родов и дефекации.
Заболевания и состояния диафрагмы
Ниже перечислены возможные заболевания и состояния диафрагмы:
- Боковые швы : Боковые швы — это сильная колющая боль под нижним краем грудной клетки, возникающая при выполнении упражнений.Считается, что это происходит из-за того, что это место боли в диафрагме через диафрагмальный нерв. В основном они возникают на начальных этапах физической активности. Они возникают в результате перегрузки и одновременного дефицита кислорода.
- Диафрагмальная грыжа : Это заболевание обычно врожденное и проявляется краниальным смещением органов брюшной полости в грудное пространство. Такие симптомы, как вздутие живота, одышка и тошнота, могут быть вызваны этим заболеванием. В большинстве случаев лечится хирургическим путем.
- Высота диафрагмы : Нарушение вдоха в сочетании с выступом диафрагмы в грудную клетку указывает на подъем диафрагмы. Часто это вызвано аномальными изменениями брюшной полости или заболеваниями легких. Паралич гемидиафрагмы, вызванный повреждением одного из диафрагмальных нервов, может привести к одышке и дыхательной недостаточности.
Диафрагмальный паралич : Это вызвано нарушением снабжения нервом диафрагмы из-за повреждения, вызванного механической травмой, сдавлением опухолью внутри грудной полости, миастенией гравис и диабетической невропатией.Обычно это бессимптомно при одностороннем параличе диафрагмы. Это может привести к одышке и утомляемости.
Особый случай — икота .
В основном икота возникает внезапно и неожиданно. Это непроизвольные спазматические сокращения диафрагмы, вызванные раздражением диафрагмального нерва . Вдохновение внезапно прерывается смыканием голосовых связок, что вызывает характерный звук вдохновения («шипение»). Продолжительные приступы серьезны и связаны с болезнью и даже могут привести к смерти.
Цель этого сильного движения вдохновения остается неизвестной. Часто икота является следствием слишком быстрого приема пищи, курения, нервозности, а также горячих или холодных напитков.
Помимо этих безвредных триггеров, существуют также патологические причины, которые приводят к хронической икоте. Они могут быть признаком других заболеваний, таких как расстройства центральной нервной системы (ЦНС) ( субарахноидальные кровоизлияния , опухоли и энцефалит ), поражения диафрагмального нерва (инфаркт миокарда) и / или нарушения диафрагмы (язва желудка, плеврит , гастроэзофагеальный рефлюкс и панкреатит ).Лечение обычно симптоматическое.
Срок действия
В процессе выдоха деоксигенированный воздух, насыщенный углекислым газом и лишенный кислорода в результате газообмена, произошедшего в альвеолах, выходит наружу. По мере того, как легкое становится меньше и выше, давление окружающей среды увеличивается. Таким образом, воздух выходит наружу.
В выдохе участвуют диафрагма, межреберные мышцы и дополнительные дыхательные мышцы, а именно:
- Диафрагма : Она упруго схлопывается и допускает отдачу легких.
- Межреберные мышцы : Внутренние межреберные мышцы сокращаются, опускаются и уменьшают диаметр грудной клетки.
- Дополнительные мышцы выдоха: К ним относятся внутренние межреберные мышцы, квадратная мышца поясницы и мускулатура живота (все они работают, чтобы тянуть ребра вниз).
Изображение: Межреберные мышцы. Фил Шац. Лицензия: CC BY 4.0.
Прямая мышца живота МышцаЭта парная длинная скелетная мышца проходит вертикально и относится к мышцам живота.Его начало находится на передней поверхности пятого, шестого и седьмого ребер. Правая и левая мышцы пересекаются на белой линии ( linea alba ) и вставляются на верхней ветви ramus лобковой кости и связок тазового симфиза. Особенностью является то, что мышцы прямой мышцы живота полностью разделены тремя прерывистыми сухожилиями ( пересечение сухожилий ) и частично четвертым сухожилием.Эти сухожилия делят мышцу на сегменты.
Две широкие сухожильные оболочки полностью окружают мышцу как с вентральной, так и с дорсальной сторон, образуя оболочку rectus . У спортсменов с небольшим количеством подкожно-жировой клетчатки рельеф мускулов на поверхности тела можно увидеть в виде пресловутого «шести кубиков».
Иннервация этой мышцы обеспечивается передними ветвями седьмого – двенадцатого грудных или межреберных нервов (Th7 – Th22), а также первым и вторым поясничными нервами (L1 – L2).Артериальное кровоснабжение обеспечивается верхней надчревной артерией и нижней надчревной артерией .
Мышца rectus abdominis увеличивает напряжение брюшной стенки и вместе с мышцами тазового дна и диафрагмой увеличивает давление в брюшной полости.
Поперечная мышца живота мышцаВолокна этой внутренней мышцы проходят в основном горизонтально и берут начало от внутренней поверхности 11-го и 12-го ребер, гребня подвздошной кости , паховой связки , грудопоясничной фасции (глубокий лист) и верхней передней передней части . подвздошная ость .
Мышечные вставки по белой линии и лобковой кости ; его апоневроз образует часть влагалища прямой мышцы живота . Особенностью этой мышцы является то, что она соединяется с внутренней косой мышцей , образуя мышцу кремастера , и прикрепляется к семенному канатику. Эквивалент у женщин — круглая матка связка .
Иннервация обеспечивается межреберными нервами (Th7 – Th21), а также подвздошно-паховым нервом , бедренно-половым нервом , подвздошно-гипогастральным нервом и подреберным нервом (Th7-Th21) .Во время двустороннего сокращения органы брюшной полости выталкиваются внутрь, что способствует увеличению пресса брюшной полости на выдохе.
Наружная косая мышцаОт внешней поверхности 5–12 ребра эта самая внешняя мышца живота проходит в каудальном и медиальном направлениях и перпендикулярно внутренней косой мышце . Мышца имеют общие точки начала с прикрепляющимися шипами передней зубчатой мышцы . У спортсменов хорошо видна зубчатая линия.
Точки прикрепления можно разделить на медиальную ножку и боковую ножку . Медиальная ножка голени образует оболочку прямой мышцы живота и переходит в белую линию . Боковая ножка голени вставляется в гребень подвздошной кости и лобковый бугор . Между двумя ножками есть щель, которая образует внешнее кольцо пахового канала.
передних ветвей спинномозговых нервов Th5 – Th22 иннервируют эту мышцу.Он поддерживает брюшной пресс на выдохе.
Внутренняя косая мышцаЭта скелетная мышца, относящаяся к мышцам живота, происходит от глубокой пластинки грудопоясничной фасции , боковой половины паховой связки и верхней передней подвздошной ости . После своего краниально-медиального хода он прикрепляется к нижнему краю реберных хрящей 9–2.
Кроме того, мышца участвует в формировании оболочки прямой мышцы живота .Как упоминалось выше в разделе, посвященном внешней косой мышце , их пучки волокон образуются вместе с мышцей cremaster .
Иннервация этой мышцы обеспечивается передними ветвями спинномозговых нервов Th8 – Th22, а также подвздошно-паховым нервом , подвздошно-гипогастральным нервом и генитофеморальным нервом . Помимо прочего, эта мышца играет роль в брюшном прессе и выдохе.
Выпрямитель позвоночника МышцаЭта большая группа мышц спины, лежащая на позвоночнике, относится к внутренним мышцам спины. Эти внутренние (или автохтонные) мышцы спины делятся на медиальную и латеральную части, которые не будут описаны здесь более подробно.
Он получает иннервацию от дорсальных ветвей спинномозговых нервов: медиальная часть иннервируется медиальными ветвями , латеральная часть — боковыми ветвями .
Quadratus lumborum мышцаЭта глубокая мышца живота берет начало от гребня подвздошной кости и подвздошно-поясничной связки , и прикрепляется к нижнему краю 12-го ребра и реберным отросткам 1–4 поясничных позвонков.
Иннервация обеспечивается передними ветвями от Th22 – L3. При форсированном выдохе эта мышца фиксирует свободные ребра.
Примечание: Вдохновение — это активный процесс, истечение — пассивное.Альвеолярное давление описывает разницу давлений между атмосферой и плевральной полостью. Во время вдоха альвеолярное давление становится отрицательным; воздух всасывается в альвеолярное пространство снаружи. Когда инспираторные мышцы расслабляются, легкие отталкиваются, и это создает положительное альвеолярное давление, которое выталкивает воздух из легких (выдох). Во время вдоха диафрагма и внешние межреберные мышцы сокращаются, в результате чего грудная клетка расширяется и перемещается наружу, увеличивая грудную полость и объем легких.Это создает более низкое давление в легких, чем в атмосфере, в результате чего воздух втягивается в легкие. Во время выдоха внутренние межреберные мышцы и мышцы живота могут участвовать в вытеснении воздуха из легких. В случаях сужения дыхательных путей, таких как астма, вдох и выдох нарушаются, что может привести к свистящему звуку (стридор). Поскольку респираторные бронхиолы являются наиболее узкими дыхательными путями проводящей зоны легких и из-за отсутствия хрящей для поддержки, бронхиолы могут сжиматься сильнее при выдохе из-за повышенного окружающего давления.Это вызывает хрипы на выдохе.
Пациенты часто спрашивают
Что такое нормальная частота дыхания?Нормальная частота дыхания здорового взрослого человека в состоянии покоя составляет 12–18 / мин. Средняя частота дыхания в покое по возрасту показана в следующей таблице:
| Возрастная категория | Частота дыхания | Пояснение |
| Новорожденные | 30–40 | Новорожденные и дети младшего возраста имеют меньшие органы, которые должны функционировать быстрее, чтобы достичь того же уровня метаболического клиренса, что и дети более старшего возраста.Кроме того, у них более высокая скорость основного обмена, поэтому их телам требуется больше кислорода для выполнения этих функций. В-третьих, легкие и грудная клетка новорожденного почти равны по размеру и, следовательно, им не хватает площади для полного расширения. Это компенсируется учащенным дыханием. |
| Младенческий | 25–40 | |
| 1–5 лет | 20–30 | |
| 5 лет — совершеннолетие | 16–24 | У них средняя скорость метаболизма, с максимальным разрастанием грудной полости; следовательно, они могут поддерживать самую низкую частоту дыхания, поскольку легкие расширяются до максимального объема и им требуется умеренное снабжение кислородом. |
| Взрослый (65–80 лет) | 12–28 | |
| Взрослый (> 80 лет) | 10–30 | В этой популяции наблюдается повышенный уровень метаболизма, но грудная клетка достаточна для максимального расширения легких; поэтому они дышат быстрее, но не так быстро, как новорожденные. |
Строение и функция дыхательной мускулатуры
λήρες Κείμενο
ВВЕДЕНИЕ
Дыхание, как и большинство других движений тела, зависит от мышечной деятельности.Примерно в 3 веке до нашей эры один из первых известных наблюдателей этой взаимосвязи, Эрасистрат Хиосский, которого иногда называли «отцом физиологии», считал диафрагму единственной дыхательной мышцей 1-2 . Несколькими столетиями позже замечательный Гален понял, что задействованы не только диафрагма, но и межреберные, и различные вспомогательные мышцы 3 . До Возрождения не было никаких успехов, кроме Леонардо да Винчи в Италии, который провел аналогию между действием дыхания и действием пары мехов.
Позже, в 16 веке великий бельгийский анатом Везалиос наблюдал движения легких у живой собаки, создав плевральное окно с осторожным рассечением. 4 . В 17 веке в Англии Джон Мэйоу написал четкое описание дыхательного механизма 5 . В 18 веке выделяются два имени; G.E. Hamberger 6 , представивший геометрическую модель действия межреберных мышц и Альбрехта фон Галлера. Гамбергер потратил большую часть своих усилий на споры с Галлером, главным образом, по поводу действия внутренних межреберных позвонков.Споры о детальном действии дыхательных мышц, особенно межреберных, продолжались на протяжении всего 19 века. Гийом Дюшенн в 1846 году изучал действие мышц с помощью электростимуляции как у животных, так и у людей 7 . Этим он многое сделал для прояснения работы дыхательных мышц, особенно диафрагмы. С тех пор этими мышцами все чаще пренебрегают, поскольку они находятся в серой зоне между анатомией и физиологией. Описание их функции в большинстве учебников по физиологии и анатомии, опубликованных за последнее десятилетие, содержит очень мало информации, а в некоторых из них извиняющимся тоном напечатано мелким шрифтом 8-10 .Дыхательная система состоит в основном из двух частей: газообменного органа, легких и насоса для подачи и отвода газа в газообменную часть, состоящую из дыхательных мышц и грудной клетки (рис. 1). Легкие и их заболевания традиционно были в центре внимания, тогда как помповым заболеваниям уделялось сравнительно мало внимания. Это больше похоже на кардиолога, игнорирующего сердце. Удивительно, что это произошло, особенно потому, что древние греки считали диафрагму вместилищем той части души (phrenes), которая связана с эмоциями, желаниями и ощущениями, как приятными, так и болезненными.Однако дыхательные мышцы функционируют как насос, столь же жизненно важный, как и сердце. В последнее время физиологи уделяют больше внимания механике дыхания, и важность дыхательных мышц становится все более очевидной. По этой причине исследования дыхательных мышц ускорились в течение последних двух десятилетий.
Гистология респираторных мышц
Дыхательные мышцы — это все скелетные мышцы, имеющие такой же состав волокон, как и мышцы конечностей.Состав волокон дыхательных мышц является важным фактором их выносливости и сократительных свойств (Таблица 1).
Состав волокна
Классическое различие между красными и белыми мышцами 12 было основано на темноте волокон, которая связана с их содержанием миоглобина и митохондрий, но классификация волокон на этой основе имеет ограничения. Миозиновая АТФ-азная реакция, которая получила широкое признание, разделяет мышечные волокна на две группы 13 .Было показано, что окрашенные в темный цвет обладают наибольшей активностью миозина и актомиозина АТФ-азы и, кроме того, быстрее всего сокращаются, как показано в нескольких экспериментах с людьми. Таким образом, эти два типа волокон были названы соответственно быстросокращающимися (FT) и медленными (ST) волокнами. Из волокон FT были идентифицированы две подгруппы, названные FOG и FG 14 . Однако, за некоторыми исключениями, волокна ST и FT равномерно представлены в мышцах с большими вариациями между индивидуумами 15 .
В то время как волокна ST и одна группа FT (FR = FOG) демонстрируют небольшую утомляемость при повторяющейся стимуляции, напряжение, создаваемое волокнами другого типа FT (FF = FR), почти исчезает после 3000 сокращений 16 . Гистохимические и биохимические определения окислительной и гликолитической способности показали, что волокна ST обладают более высокой способностью к аэробному метаболизму и имеют больше капилляров на одно волокно. При подразделении волокон FT на две группы, волокна FOG, по-видимому, обладают более высоким окислительным и более низким гликолитическим потенциалом и окружены большим количеством капилляров.Спортсмены в соревнованиях на выносливость, как правило, имеют преобладание волокон ST (SO), а у тяжелоатлетов и спринтеров преобладают волокна FT. Косвенные данные об использовании частично нервно-мышечной заблокированной мускулатуры предполагают, что волокна FT обладают большей электромиографической активностью, а также более высокой средней частотой мощности при развитии заданного напряжения 17 . Межреберные мышцы человека состоят примерно на 60% из волокон ST. В наружных межреберных мышцах количество капилляров и наличие волокон FF такое же, как и в других мышцах.Напротив, внутренние межреберные мышцы, расположенные по средней подмышечной линии, не имеют волокон FF и относительно много капилляров. Таким образом, эти выдыхательные мышцы, по-видимому, широко используются. Диафрагмы большинства млекопитающих, включая человека, состоят из всех трех типов волокон. Диафрагма имеет высокий процент устойчивых к усталости мышечных волокон, и большинство диафрагм млекопитающих состоят примерно на 60% из волокон ST. Для данного вида диафрагма обладает большей окислительной способностью и большим кровотоком, чем у мышц конечностей, и более устойчива к утомлению.Сократительные свойства диафрагмы предсказуемы по составу мышечных волокон. Адаптация к тренировкам и отстранению от тренировок, как это более подробно наблюдалось в мышцах конечностей, также происходит в мышечных волокнах диафрагмы 18 .
Анатомия дыхательных мышц
Основными дыхательными мышцами являются диафрагма, межреберные мышцы и мышцы брюшной стенки. К вспомогательным дыхательным мышцам относятся грудинно-сосцевидные и другие мышцы шеи, спины и плечевого пояса 19 .
ДИАФРАГМА
Анатомия диафрагмы
Диафрагма является структурной особенностью млекопитающих 9 и анатомически представляет собой сложную мышцу (рис. 2). Основная часть куполообразная с большим центральным волокнистым сухожилием, вокруг которого расположены мышцы нескольких групп волокон. Эти мышечные волокна диафрагмы сгруппированы в три части: (i) позвоночную, (ii) реберную и (iii) грудинную. Позвоночные волокна отходят от второго и третьего поясничных позвонков, от медиальных дугообразных связок (поясничная мышца) и от боковых дугообразных связок (квадратная мышца поясницы).Реберные волокна отходят сбоку и от верхнего края шести нижних ребер, пересекаясь с волокнами поперечной мышцы живота. Грудинные волокна отходят от задней части мечевидного отростка. Все волокна сходятся на центральном сухожилии. Реберные волокна, составляющие большую часть диафрагмы, идут прямо вверх, параллельно и «прилегают» к внутренней поверхности грудной клетки. Эта область соприкосновения (рис. 1) составляет до одной трети площади поверхности грудной клетки в конце выдоха (FRC), но уменьшается на вдохе 20 .И истоки, и места прикрепления этих реберных волокон подвижны и потенциально перемещаются при дыхании. Напротив, голень не двигается при дыхании.
Иннервация диафрагмы
Шейные нейромеры, обеспечивающие двигательные волокна диафрагмальных нервов, — это C3, C4 и C5 у человека 21 . Волокна, идущие из верхних сегментов, иннервируют в основном вентромедиальную часть, волокна, идущие из нижних сегментов, иннервируют дорсо-латеральную часть (таблица 2).Однако диафрагма сжимается как единое целое 22 .
Афферентные волокна
Афферентная иннервация диафрагмы осуществляется через диафрагмальные нервы, за исключением краевой части, которая снабжается нервами, идущими от Т6 к Т12, и большей частью ножек, которые снабжаются Т12 21 -23 . Диафрагма содержит относительно меньше сенсорных конечных органов, и кажется, что органов сухожилий больше, чем мышечных веретен 24 . Однако в диафрагмальном нерве кошки есть афферентные волокна, и было зарегистрировано афферентное движение.Малочисленность концевых органов может отражать тенденцию диафрагмы к однородному сокращению, поэтому для точного определения ее функции необходимо относительно небольшое количество сенсорных окончаний 25 .
Кровоснабжение диафрагмы
В диафрагму поступает артериальная кровь из трех основных источников: (i) внутренней молочной железы, (ii) межреберных и (iii) нижних диафрагмальных артерий. Верхняя диафрагмальная артерия, небольшая артерия, прилегающая к диафрагмальному нерву, также обеспечивает небольшую часть артериального кровоснабжения.Недавно Comptois и его коллеги показали, что существует обширная сеть анастомотических соединений между этими сосудами 26 . Эти авторы обнаружили, что внутренние молочные и диафрагмальные артерии имеют анастомозы голова к голове, образуя внутренний артериальный круг вокруг центрального сухожилия диафрагмы. Коллатеральные ветви этого круга проходят между волокнами диафрагмы, соединяясь с ветвями межреберных артерий, образуя реберно-диафрагмальные дуги. Таким образом, более крупные артерии проходят перпендикулярно мышечным волокнам, а артериолы снова проходят под прямым углом к мышечным волокнам.Мелкие мышечные артерии образуют петли анастомоза, за исключением реберной части диафрагмы. Расположение вен большого и среднего размера аналогично артериальному рисунку 27 . Анатомическое расположение сосудов, по-видимому, предотвращает перекручивание кровеносных сосудов во время сокращения диафрагмы. Было обнаружено, что конфигурация и разветвление мелких артерий, артериол и капилляров диафрагмы идентичны двум другим скелетным мышцам, а именно трехглавой мышце и межреберям 28 .
Лимфодренаж диафрагмы
Диафрагма снабжена обширной системой лимфатических сосудов, которые не только удаляют интерстициальные жидкости и клетки из диафрагмы, но также играют важную роль в удалении жидкостей и клеток как из плевральной, так и из брюшной полостей. Эти серозные полости продолжаются лимфатическими сосудами диафрагмы через открытые поры (устьица), которые существуют на ее поверхности. Такая организация лимфатических сосудов обеспечивает систему открытых каналов, через которые жидкости и клетки могут быстро удаляться из серозных полостей.Как только жидкости и клетки попадают в лимфатические сосуды, сокращение диафрагмальных мышечных волокон также вызовет сокращение лимфатических собирающих сосудов, сжимая их стенки и тем самым вызывая выталкивание содержимого к более крупным собирающим сосудам 29 .
Межреберные мышцы
Они подразделяются на две группы: (i) внешние и (ii) внутренние межреберные (рисунок 3).
АНАТОМИЯ
Наружные межреберные кости проходят от бугорков ребер до реберно-хрящевого соединения, где они переходят в переднюю межреберную перепонку.Они толще кзади, чем кпереди 30 и толще внутренних межреберных 31 . Их волокна наклонены наклонно вниз и вперед от верхнего ребра к нижнему. Внутренние межреберные кости простираются от переднего конца межреберного промежутка до углов ребер кзади, где они переходят в заднюю межреберную перепонку. Спереди они толще, чем сзади. Волокна наклонены наклонно вниз и назад. Внутренние межреберные кости можно разделить на заднюю или межкостную часть, где ребра наклонены вниз и вперед, и переднюю или межхрящевую часть (парастернальные костей), где реберные хрящи наклонены вверх и вперед.
ИННЕРВАЦИЯ МЕЖКОСТНЫХ МЫШЦ
Межреберные нервы отходят от первого до одиннадцатого грудных сегментов и происходят от вентральной первичной ветви ветви (таблица 2). У человека каждый главный межреберный нерв, который снабжает волокна межреберных мышц, лежит глубоко во внутренней межреберной мышце, давая на раннем этапе боковую ветвь, боковую кожную ветвь и конечную переднюю кожную ветвь. Нижние межреберные нервы, которые снабжают мышцы живота после проникновения через диафрагму (к которой они отдают несколько чувствительных ветвей), свободно сообщаются друг с другом через брюшную стенку 32 .Межреберные мышцы хорошо снабжены проприорецепторами. Гистологические исследования продемонстрировали мышечные веретена, органы сухожилий и тельца Пачини 33 .
Кровоснабжение межреберных мышц
Межреберные мышцы питаются межреберными артериями и ветвями внутренних молочных артерий и дренируются межреберными венами и ветвями внутренних молочных вен. Межреберные вены впадают в неполную и гемизиготную системы.Поскольку эти системы связаны между собой, кровь в непарной вене, которая поступает в верхнюю полую вену с правой стороны, представляет собой дренаж межреберных мышц с обеих сторон.
Мышцы живота
Брюшная полость ограничена передней и задней продольными мышцами, которые соединяют грудную клетку с тазом и содержатся в прочных фасциальных оболочках вместе с тремя мышечными листами, которые окружают остальную часть живота (рис. 3).
Анатомия мышц живота
Наружный косой. Эта мышца возникает от внешних поверхностей восьми нижних ребер. Таким образом, он находится на поверхности межреберных мышц в нижних отделах. Дорсальные волокна проходят вниз к гребню подвздошной кости. Остальная часть мышцы наклоняется наклонно вниз и вперед и переходит в фиброзный апоневроз, который образует часть влагалища прямой мышцы живота и сливается со своим собратом с другой стороны в белой линии.Нижняя граница апоневроза образует паховую связку. Внутренний косой. Внутренняя косая мышца проходит от поясничной фасции, гребня подвздошной кости и боковой части паховой связки до обширного прикрепления вдоль реберного края к апоневрозу, способствующему влагалищу прямой мышцы живота вниз к лобку. Transversus abdominis. Поперечная мышца живота возникает из реберных хрящей шести нижних ребер, поясничной фасции, гребня подвздошной кости и боковой части паховой связки.Основная часть мышцы проходит горизонтально вперед в апоневроз, аналогичный по протяженности апоневрозу наружной косой мышцы. Поперечная мышца живота — самая глубокая из этих мышц. Прямая мышца живота. Покрывает внешнюю поверхность грудной клетки, проходя вертикально вниз от горизонтальной линии прикрепления к пятому, шестому и седьмому реберным хрящам (иногда третьему и четвертому) до сужающегося сухожильного прикрепления к лобку. Оболочка прямой мышцы живота охватывает большую часть мышцы и происходит от апоневроза трех боковых мышц 34 .
Иннервация брюшных мышц
Наружная косая мышца и прямая мышца живота снабжаются пятью нижними межреберными нервами (Т7-11), внутренняя косая и поперечная мышцы — пятью нижними межреберями, подреберьем (Т12), подвздошно-гипогастральный (L1) и подвздошно-паховый (L1) нервы (таблица 2).
Кровоснабжение мышц живота
Гораздо меньше информации известно об артериальном снабжении и венозном оттоке брюшной полости, а также остальных дыхательных мышц.
Добавочные мышцы
Из всех так называемых дополнительных дыхательных мышц только грудинно-сосцевидные, лестничные и треугольные мышцы проявляют значительную дыхательную активность у человека 35,36 .
грудино-сосцевидные отростки
Грудинно-сосцевидная кость возникает двумя головками от подмышечной впадины грудины и медиальной части ключицы (рисунок 3). Волокна этих двух головок сливаются в одно, которое вставляется в сосцевидный отросток и затылочную кость.Мышца снабжается спинным мозгом и вторым шейным нервом.
Скалистые
Скалистые кости возникают из поперечного отростка пяти нижних шейных позвонков и проходят вниз, чтобы вставляться в верхнюю поверхность первого ребра (передняя и средняя лестничная мышца) и второго ребра (задняя лестничная мышца). Scalenus medius — самый крупный из них. Они снабжены пятью нижними шейными нервами (рис. 3).
Треугольник стерни
Волокна triangularis sterni исходят из дорсальной части каудальной половины грудины и вставляются во внутреннюю поверхность реберных хрящей с 3-го по 7-е ребро.Моторное питание мышцы происходит от межреберных нервов. Это плоская мышца, которая лежит глубоко в грудины и парастернальных межреберных промежутках 36 .
Другие мышцы
Есть много других мышц, которые могут участвовать в акте дыхания (рис. 3). Это трапеция, большая грудная мышца, малая грудная мышца, подключичная широчайшая мышца спины, передняя зубчатая мышца, верхняя зубчатая мышца, нижняя зубчатая мышца задняя, квадратная мышца поясничная и крестцово-спинальная.Маловероятно, что большинство этих мышц по анатомическим причинам играют важную роль в механике дыхания 8 .
МЕХАНИЧЕСКОЕ ДЕЙСТВИЕ ДЫХАНИЯ МЫШЦЫ
Действие диафрагмы
Сокращение диафрагмы снижает внутригрудное давление и увеличивает давление в брюшной полости у нормального человека. Кажется очевидным, что понижение диафрагмального купола создает эти давления. С другой стороны, трудно оценить, облегчаются или затрудняются эти эффекты прямым воздействием диафрагмы на ребра , 8, .Эта проблема — классический повод для споров. Гален 3 считал, что диафрагма расширяет грудную клетку, но это мнение было оспорено Борелли в 1680 году, который предположил, что диафрагма сжимает ее. Duchenne в 1867 году показал, что сокращение диафрагмы расширяет грудную клетку при условии, что нормальные взаимоотношения диафрагмы сохраняются, а брюшная полость закрывается 7 . Эксперименты на собаках показали, что реберная и бедренная части диафрагмы по-разному воздействуют на грудную клетку, но детали сегментарной иннервации и региональной активации диафрагмы человека не очень хорошо известны 37 .Форма нормальной человеческой диафрагмы в состоянии покоя представляет собой эллиптический цилиндроид, увенчанный куполом. Цилиндрическая часть диафрагмы прилегает к внутренней части нижней грудной клетки и составляет «зону приложения» диафрагмы к грудной клетке 20,38 . Зона соприкосновения имеет важное значение для диафрагмальной функции, потому что, когда диафрагма сокращается, повышенное напряжение в диафрагмальных мышечных волокнах заставляет диафрагмальный купол смещаться каудально относительно места прикрепления.Волокна направлены в осевом направлении в направлении движения купола, поэтому происходит поршневое осевое смещение диафрагмального купола 39,40 . При объемах легких ниже TLC у нормальных людей аналогия с поршнем, вероятно, верна, и трансдиафрагмальное давление, создаваемое сокращающейся диафрагмой, является функцией, в основном, нервной активации диафрагмы и соотношением силы, длины и скорости силы диафрагмальной мышцы. Эти принципы кажутся верными для людей 39 и собак 40 .Когда диафрагма укорочена достаточно, чтобы исключить зону соприкосновения с части окружности грудной клетки, или когда соприкасающиеся диафрагмальные волокна не параллельны грудной оси, аналогия с поршнем нарушается (рис. 4).
В этих условиях сила диафрагмы отражает радиус ее кривизны и анизотропное натяжение в куполе диафрагмы. Когда диафрагма сжимается, она расширяет грудную полость и имеет тенденцию смещать внутренние органы брюшной полости, что приводит к более низкому плевральному давлению и более высокому абдоминальному давлению.Диафрагма также оказывает силу в месте ее прикрепления к грудной клетке, силу, направленную краниально. Падение плеврального давления оказывает воздействие на верхнюю грудную клетку на выдохе. Смещение внутрь верхней грудной клетки наблюдается во время диафрагмального вдоха у пациентов с тетраплегией 41-43 и у пациентов, находящихся под спинномозговой анестезией до T1 44 . Сокращение диафрагмы оказывает на нижнюю грудную клетку два инспираторных эффекта (рис. 4). Первый из них был назван «аппозиционным» компонентом инспираторного действия диафрагмы на грудную клетку 20,37,45 и является результатом увеличения абдоминального давления, действующего на нижнюю грудную клетку.Второй эффект вдоха был назван «инсерционным» компонентом воздействия диафрагмы на грудную клетку. Эта сила направлена по направлению его волокон, а именно к голове. Эта сила воздействует на ребра, заставляя их вращаться вверх и наружу (рис. 5).
Объем легких и функция диафрагмы
Длина диафрагмальных мышечных волокон тесно связана с объемом легких 38 , и поэтому изменение объема легких сопровождается изменением рабочей длины и, следовательно, силы диафрагмы 38 .Действие диафрагмы на грудную клетку также сильно зависит от объема легких. С увеличением объема легких часть грудной клетки, подвергающаяся воздействию плеврального давления, увеличивается, поскольку часть грудной клетки, подвергающейся воздействию абдоминального давления, уменьшается 20,38 , уменьшая инспираторное действие диафрагмы на грудную клетку и увеличивая ее экспираторное действие за счет плеврального давления 45 . При очень больших объемах зона соприкосновения исчезает, и волокна диафрагмы могут втягиваться внутрь на своих вставках, вызывая прямое экспираторное воздействие на нижнюю грудную клетку (признак Гувера).Эти эффекты были продемонстрированы на животных 37,46,47 .
Механическое действие мышц грудной клетки
Чтобы понять действие определенных мышц грудной клетки, мы должны понимать движение и сочленение ребер (рис. 5). Ребра перемещаются вокруг осей, определяемых их сочленением с телами позвонков и поперечными отростками 48,49 . Верхние ребра вращаются таким образом, что их передние части перемещаются в головном и вентральном направлении во время вдоха, так называемое движение ребер «насос-рукоятка».Нижние ребра имеют заметное поперечное и вентральное движение во время вдоха, так называемое движение «ручка ведра». У расслабленного взрослого человека ребра наклонены вниз (каудад), так что во время вдоха нижнее и промежуточное ребра перемещаются наружу, от позвоночника, обеспечивая эффективное вентральное и латеральное расширение грудной клетки 48,49 . В настоящее время различными исследованиями установлено, что межреберные мышцы перемещают грудную клетку. Пациенты, у которых для лечения туберкулеза легких подверглись деструкции межреберных нервов на одной стороне грудной клетки, меньше дыхательных движений ребер на пораженной стороне 50 ; у пациентов с гемиплегией смещение ребра наружу уменьшено на парализованной стороне 51 .У пациентов в положении лежа на спине с полным параличом диафрагмы смещения грудной клетки преувеличены, а смещения брюшной стенки парадоксальны, когда мышцы живота остаются расслабленными 10,52,53 . Функция межреберных мышц была предметом споров на протяжении всей истории болезни 54 . В настоящее время принято считать, что внешние межреберные мышцы и межхондральная часть внутренних межреберных мышц (парастернальные мышцы) являются инспираторными и служат для подъема ребер, тогда как межкостная часть внутренних межреберных мышц является выдыхательной и действует для опускания ребер.
Механическое действие мышц живота
Мышцы брюшного пресса выполняют ряд функций: вращающие или сгибающие мышцы туловища, постуральные и респираторные функции. Поскольку дыхательные мышцы выполняют как дыхательные, так и выдыхательные функции. Поскольку выдыхательные мышцы действуют двояко: а) они втягивают брюшную стенку внутрь и вызывают повышение внутрибрюшного давления. Поскольку содержимое брюшной полости несжимаемо, это приводит к краниальному перемещению диафрагмы в грудную клетку.Это сокращение приводит к увеличению плеврального давления и уменьшению объема легких. Поэтому мышцы живота считаются мощными мышцами выдоха, помогающими в таких действиях, как форсированный выдох и кашель. Другая функция брюшных мышц по отношению к дыханию — смещение грудной клетки, действуя, чтобы тянуть нижние ребра вниз и внутрь, опять же, выдыхательное действие 55 . Они способствуют вдохновению двумя способами: а) путем прямого облегчения диафрагмальной деятельности за счет постоянных сокращений живота, как это происходит, когда нормальные люди принимают положение стоя.Их активность является тонизирующей, не связана с фазами дыхания, и она максимальна в зависимых областях живота 25,55,56 и б) благодаря второму механизму, с помощью которого мышцы живота могут помогать вдоху, заключается в сокращении в фазе с выдохом. . Сжимаясь во время выдоха и выталкивая диафрагму краниально в грудную полость, эти мышцы могут уменьшить объем легких ниже нейтрального положения дыхательной системы. Следовательно, когда они расслабляются в конце выдоха, они способствуют пассивному опусканию диафрагмы, поэтому объем легких может увеличиваться до начала сокращения инспираторных мышц.Таким образом, большая активность мышц живота появляется при вентиляции 70-90 л / мин 36,57,58 .
Механическое воздействие дополнительных мышц
Многие из этих мышц имеют явно недыхательные функции, и многие из них относительно малы или недоступны. В результате они не были тщательно изучены респираторными физиологами.
Чешуйчатые мышцы
Важность лестничных мышц как мышц вдохновения оспаривается, но теперь считается, что они являются настоящими мышцами вдохновения и, вероятно, не должны называться «вспомогательными» 59,60 .Исследования с использованием игольчатых электродов показывают, что чешуйки активны при спокойном дыхании в вертикальном положении и на спине. Другие относят их к грудино-сосцевидным мышцам как вспомогательные. По своему происхождению и прикреплению эти мышцы должны поднимать первые два ребра, и, следовательно, они могут быть инспираторными, но их точный способ действия неизвестен, потому что эти мышцы редко, если вообще когда-либо, действуют индивидуально.
Грудино-ключично-сосцевидные мышцы
Было высказано предположение, что грудинно-ключично-сосцевидные мышцы человека действуют преимущественно на грудную клетку как «насос-ручка», поднимая первое ребро и грудину и позволяя в результате снизить трансторакальное давление, вызывая смещение внутрь боковой грудной клетки и живота 41 .Грудинососцевидные кости, вероятно, являются наиболее важными вспомогательными мышцами вдоха, и их участие в дыхании с одышкой является хорошо известным клиническим наблюдением.
Треугольник стерни
Большинство нормальных субъектов при дыхании в состоянии покоя в положении лежа на спине не активируют эту мышцу, в отличие от кошек и собак 61 . Он всегда сокращается во время интенсивных выдохов, таких как кашель, смех, и во время выдоха ниже FRC 61,62 .Во время таких маневров triangularis sterni опускает ребра и увеличивает плевральное давление.
Другие мышцы
Существуют и другие мышцы, происхождение и прикрепление которых предполагают, что они могут выполнять дыхательную функцию при правильных условиях. В частности, во время вдоха сокращаются трапеции и платизма, а также некоторые мышцы гортани. Несмотря на это, они считались несущественными для дыхания нормального человека 8,63.
ФИЗИОЛОГИЯ ДЫХАТЕЛЬНЫХ МЫШЦ
Дыхательные мышцы обеспечивают движущую силу дыхания.Несмотря на их центральную роль в вентиляции, их физиологией почти не уделялось внимания, возможно, отчасти из-за сложности их функций и трудностей с их изучением 64 . Статику и динамику сокращения этих мышц трудно изучить в VIVO, поскольку силу, начальную длину, скорость сокращения и величину нервного возбуждения отдельных мышц невозможно измерить без инвазивных методов 11 . Понимание функции дыхательных мышц зависит от соотношений частота-сила, длина-напряжение, сила-скорость и частота утомляемости.
Частота-давление
Сила, развиваемая скелетной мышцей, зависит от частоты стимуляции (рис. 6). Частотно-силовые отношения являются результатом суммирования напряжения сокращений во время повторной стимуляции. Это соотношение полезно для оценки развития силы разными мышцами и для оценки утомления одной и той же мышцы с высокой и низкой частотой.
Поскольку дыхательные мышцы недоступны для измерения силы непосредственно in vivo, их сила измеряется косвенно как измерение создаваемого ими давления.Кривая частота-сила (давление) для дыхательных мышц аналогична кривой для других скелетных мышц человека. Используя технику чрескожной стимуляции двигательной точки грудино-сосцевидной мышцы, можно описать функцию грудино-сосцевидной мышцы в тех же терминах, которые используются для описания функции скелетных мышц конечностей у людей. Аналогичные частотно-силовые кривые были записаны с тензодатчика, приложенного к сосцевидному отростку, с использованием датчика силы 65 .Регистрация Pdi в ответ на электрическую стимуляцию правого диафрагмального нерва позволяет получить аналогичную миограмму из диафрагмы 66 . Когда диафрагма утомляется, ее кривая частота-давление снижается на всех частотах стимуляции.
Соотношение усилия и длины
Соотношение силы и длины указывает на то, что когда мышца стимулируется на оптимальной длине покоя, она создает максимальную сократительную силу (рисунок 7).Когда мышца либо растягивается сверх оптимальной длины в состоянии покоя, либо, альтернативно, укорачивается перед сокращением, сверхмаксимальная стимуляция мышцы создает субмаксимальную силу. В случае диафрагмы нет или почти нет доказательств компрометации ее сократительной силы из-за чрезмерного растяжения, но при объемах легких выше нормального FRC диафрагма и другие инспираторные мышцы укорачиваются, а их сократительная сила сокращается. Напротив, сила сокращения выдыхательной мышцы снижается при малых объемах легких 39,67-73 .
Взаимосвязь силы и скорости
Для любой длины мышцы максимальная сократительная сила является наибольшей, когда мышца не укорочена (рисунок 8). Если мышце позволяют укорочиться во время сокращения, ее сократительная сила гиперболически снижается в зависимости от скорости, с которой сокращается мышца. Это называется «соотношением силы и скорости» 75-76 . Когда и напряжение, и скорость нормализованы до максимального значения, медленные мышцы имеют большую кривизну, чем быстрые.Это означает, что волокна типа I (ST) генерируют меньшую выходную мощность, чем волокна типа II (FT). Соотношение силы и скорости мышцы диафрагмы занимает промежуточное положение между медленными (тип I) и быстрыми (тип II) скелетными мышцами 77 .
СЛАБОСТЬ ДЫХАТЕЛЬНЫХ МЫШЦ
Дыхательные мышцы подвержены слабости из-за различных процессов, которые влияют на двигательные нервы, нервно-мышечные соединения и мышечные клетки как таковые (таблица 3).
Влияние слабости дыхательных мышц на объем легких
Слабость этих мышц снижает способность создавать отрицательное внутригрудное давление для расширения легких с уменьшением общей емкости легких (TLC) и параллельным падением жизненной емкости легких (VC).Слабость мышц выдоха, в основном мускулатуры живота и внутренних межреберных мышц, снижает способность создавать положительное внутригрудное давление. Эта слабость снижает или увеличивает резервный объем выдоха, увеличивает остаточный объем и еще больше снижает жизненную емкость. У этих пациентов соотношение ОФВ 1 / ФЖЕЛ является нормальным, что свидетельствует о чисто рестриктивном дефекте вентиляции, а соотношение остаточного объема (ПЖ) / общей емкости легких (ОВЛ) является обычно высоким. Газообмен с поправкой на уменьшенный объем легких (KCO) нормальный или высокий, а низкий KCO означает, что мышечная слабость вряд ли будет единственным объяснением респираторной проблемы 79 .
Влияние слабости дыхательных мышц на механику легких
Умеренная слабость инспираторных мышц препятствует развитию давления отдачи в легких (Pst, L) при полном надувании и, следовательно, усекает верхнюю часть кривой статического давления-объема (PV) в легких. Однако у пациентов с длительной и тяжелой слабостью дыхательных мышц также снижается эластичность легких 80-82 , что указывает на изменение эластических свойств легких у этих пациентов.Причина снижения растяжимости легких не ясна. Теоретически на податливость легких могут влиять три фактора: (i) рассредоточенный альвеолярный коллапс, не обнаруживаемый рентгенологическими методами 83 , (ii) общее увеличение поверхностного натяжения слоя выстилки альвеол 84 и (iii) укорочение и повышение жесткости эластичной ткани. волокна в легких.
Механика грудной стенки при слабости дыхательной мышцы
Несколько патогенных механизмов вовлечены в нарушение функции грудной клетки у пациентов с нервно-мышечными расстройствами.Как отмечалось ранее, у этих пациентов часто снижается FRC. Было высказано предположение, что снижение FRC в этих условиях вызвано, в первую очередь, уменьшением внешнего напряжения грудной стенки. Несколько исследований показали, что растяжимость грудной клетки снижается примерно до двух третей от нормальных значений у пациентов с длительными нервно-мышечными расстройствами. Эти измерения применимы ко всей грудной стенке, но кажется разумным предположить, что эти изменения в первую очередь связаны с изменением жесткости грудной клетки 85,86 .Дополнительными способствующими факторами могут быть развитие сколиоза, особенно у пациентов с мышечной дистрофией, а также фиброзные изменения и спастичность мышц грудной клетки, как это происходит у пациентов с тетраплегией. В заключение, изменения объемов легких, наблюдаемые у пациентов с хроническими нервно-мышечными расстройствами, можно отнести на счет сочетания мышечной слабости и изменений механических свойств легких и грудной стенки 87 .
Кашель с нарушением функции дыхательных путей
Эффективность кашля снижается при слабости выдыхательных мышц, поскольку кашель вызывает динамическое сжатие, влияющее на линейную скорость воздушного потока через большие внутригрудные дыхательные пути.В результате у этих пациентов нарушается кашель и выведение секрета, что способствует высокой распространенности бронхолегочных инфекций. Можно ожидать, что слабость дыхательных мышц будет иметь большее влияние на максимальную частоту вдоха по двум причинам: а) эти скорости потока зависят от способности инспираторных мышц снижать плевральное давление и б) уменьшение растяжимости легких препятствует потоку вдоха. Было проведено очень мало исследований максимальной скорости вдоха при респираторной слабости 88,89 .Точно так же можно было ожидать, что максимальная произвольная вентиляция (MVV), измеренная в течение 15 секунд, будет непропорционально снижена по сравнению с изменениями FEV 1 при слабости дыхательных мышц, но только небольшая тенденция в этом направлении была обнаружена при миастении 90 а при миотонической дистрофии 91 .
Привод вентиляции
Пациенты со слабостью дыхательных мышц дышат быстрее и с меньшим дыхательным объемом, чем здоровые субъекты 82,92,93 .Это тахипноэ может быть связано с диффузным микротелектазом, снижением эластичности легких или различными сигналами от самих ослабленных мышц 92 .
Изменения в центральных механизмах контроля дыхания неоднократно предполагались у ряда пациентов с нервно-мышечными расстройствами 94-98 . Однако снижение респираторных реакций может рассматриваться как свидетельство повреждения медуллярных дыхательных центров только в том случае, если отсутствуют сопутствующие аномалии дыхательных мышц нижних мотонейронов или механики легких.
Вентиляция и газы крови
Основным изменением газов крови у пациентов со слабостью дыхательной мускулатуры обычно является падение артериального PO 2 99 . Гипоксемия без повышенного PaCO 2 была зарегистрирована у пациентов с острым полиомиелитом во время лечения респираторных заболеваний 100 и у ряда пациентов с другими нервно-мышечными расстройствами 82,101,102 . В этих случаях снижение PaO 2 сосуществует с увеличением разницы альвеолярного и артериального натяжения кислорода (A-a) PO 2 .Первоначально тахипноэ вызывает усиление альвеолярной вентиляции, что приводит к альвеолярной и артериальной гипокапнии 99,101 . Стойкая гиперкапния может быть поздним и драматическим событием и может возникать только на последней стадии заболевания, как при мышечной дистрофии Дюшенна. Однако гиперкапния может иногда появляться относительно рано в течение некоторых хронических нервно-мышечных расстройств, таких как дистрофия конечностей или миотоническая дистрофия.
УСТАЛОСТЬ ДЫХАТЕЛЬНЫХ МЫШЦ
Вопрос о том, вызывает ли утомление дыхательных мышц дыхательную недостаточность, возник более 60 лет назад, но у нас до сих пор нет окончательного ответа на этот вопрос 103 .
Физиологическая классификация утомления
Мышечная усталость может быть определена как неспособность поддерживать требуемую или ожидаемую силу при продолжающихся сокращениях. Когда упражнения прекращаются или их интенсивность уменьшается, мышцы восстанавливаются. Восстановление после некоторых форм утомления периферических мышц завершается в течение нескольких секунд, но может быть постепенным с полным выздоровлением за 104 часов. Цепочка команд для произвольной мышечной активности включает в себя много шагов и отказ силы i.е. утомляемость — может возникнуть в результате нарушения работы одного или нескольких звеньев цепочки подчинения. В качестве простого практического анализа стоит отделить центральную усталость от периферической 105 . В истории утомления мускулов человека в первые годы было популярно приписывать утомление поражению центральных нервных процессов. Сравнение сил, создаваемых максимальными стимулированными сокращениями, и силами максимального произвольного сокращения на разных этапах эксперимента позволило оценить центральное утомление 106 .Важность периферического утомления впервые была ясно продемонстрирована Мертоном (1954). Он показал, что выработка силы нарушалась из-за подергивания мышцы, отводящей большой палец, обеспечиваемой сверхмаксимальной стимуляцией локтевого нерва на запястье в результате устойчивого максимального произвольного сокращения (MVC), во время которого мышца утомлялась настолько, что создавалась максимальная сила. менее 20% силы, полученной с помощью MVC с неутомленными мышцами 105 .
Причины утомления периферических мышц
Несколько экспериментальных моделей использовались для изучения усталости: произвольная активация мышц, выход силы или электрическая стимуляция для определения их сократительных свойств.Существует множество возможных участков и механизмов, при которых утомление может возникать в периферической мышце. Изменения электрических характеристик мембраны в результате оттока ионов калия 107,108 или повышенного содержания воды в клетках во время упражнений могут влиять на распространение потенциала действия вдоль мышечной мембраны и Т-канальца, что приводит к снижению активации и, следовательно, к генерации силы. Процесс сопряжения возбуждения и сокращения может быть нарушен из-за изменений количества кальция, хранящегося в саркоплазматическом ретикулуме или высвобождаемого из него 109 .На формирование козмоста можно повлиять, и это может снизить выработку силы несколькими способами, например, чувствительность тропонина к кальцию может быть уменьшена 110 , так же как и скорость 111 и выходная мощность 112 для каждого цикла коссбриджа. Часто думают, что снижение внутриклеточного pH является причиной мышечной усталости, но такая связь не ясна. В то время как любое увеличение концентрации ионов водорода снижает выработку изометрической силы in vitro 113 снижение силы более чем на 50% может происходить при упражнениях низкой интенсивности, при которых не вырабатывается молочная кислота, а pH остается неизменным 106 .Пациенты, страдающие синдромом Макардла (дефицит миофорилазы), могут утомляться без выработки молочной кислоты 114 . Другие метаболические изменения, то есть повышение АДФ в сочетании со снижением pH, могут играть ключевую роль в развитии утомляемости, поскольку эти изменения были связаны со снижением силы. Кроме того, при снижении pH концентрация фосфокреатинина (Pcr) падает, аденозиндифосфата (ADP), аденозинмонофосфата (AMP) и неорганического фосфата (Pi) в дипротонированной форме увеличивается, последнее, как было установлено, напрямую связано с силовыми изменениями 115 .Недавно было высказано предположение, что метаболические детерминанты утомления, а также восстановление после него связаны с природой упражнений, используемых для его стимуляции 25,116. Когда работа продолжается 1-2 часа, точка истощения связана с истощением запасов гликогена в работающей мышце 117 . Во время тяжелых упражнений большое количество энергии преобразуется в тепло, и последующее повышение температуры тела и потеря жидкости могут ухудшить работоспособность и усилить центральную усталость.Эксцентрические сокращения (когда мышца принудительно растягивается во время активации) вызывают более глубокую и длительную усталость, несмотря на низкие метаболические затраты 118,119 .
Усталость дыхательных мышц
По аналогии с мышцами конечностей, утомляемость может развиваться в дыхательных мышцах и способствовать гиперкапнической недостаточности вентиляции 103 . У пациентов с тяжелыми заболеваниями легких и гиперинфляцией снижается способность дыхательных мышц генерировать силу.Напротив, их потребности в вентиляции увеличены. Эти мышцы, особенно инспираторные, подвергаются большим нагрузкам при каждом вдохе в течение продолжительных периодов времени с небольшими возможностями для отдыха 64 . В этих обстоятельствах кажется вероятным, что дыхательные мышцы, особенно мышцы вдоха, могут утомляться и вызывать или усиливать дыхательную недостаточность 66,103 .
ССЫЛКИ
1. Кулурис Н. Сила и утомляемость дыхательных мышц человека.Докторская диссертация, Лондонский университет, 1989.
2. Франклин, К. Дж .: Краткая история физиологии (2-е изд.). Лондон: Staples, 1949.
3. Май М. Т .: Гален о полезности частей тела: (De usu partium) Ithaca, N Y. Cornell Univ. Press, 1968.
4. Фостер М .: Лекции по истории физиологии Лондон: Кембриджский унив. Press, 1901.
5. Мэйоу Дж .: Медико-физические работы (Перевод Tractatus Quiinque Medico-Physici. 1674). Эдинбург: Alenbic Club, 1907.
6. Hamberger, G.E .: Respirationis Mechanismo et Usu Genuino Dissertatio, Jena, Germany: Groeker, 1748.
7. Duchenne G.B .: Физиология движения. Перевод Э. Каплан. N.B. Saunders, London, 1959, стр. 443-503.
8. Кембелл Э.Дж.М .: В: Дыхательные мышцы: Механика и нейронный контроль, 2-е издание. Ллойд-Люк, Лондон, 1970.
9. Агостони Э., Сант Амброджио Г .: Диафрагма, В: Дыхательные мышцы, механика и нервный контроль. 2-е изд. Ллойд-Люк, 1970; С. 145-160.
10. Ньюсом-Дэвис Дж., Стэгг Д., Лох Л., Кассон М .: Влияние слабости дыхательных мышц на некоторые особенности дыхательного паттерна. Clin. Sci. 1976; 50: 10с-11с.
11. Локхарт А. Взгляд непрофессионала на дыхательные мышцы. Бык. Евро. Physiopathol Respir. 1984; 20: 395-397.
12. Ранвье М. Л.: Собственность и структуры различных румян и белых мышц, chez les Lapins et chex les Raies C. R Acad Sci (Париж), 1873; 77: 1030-1034.
13. Падикила М.А., Герман Э .: Специфика гистохимического метода определения аденозинтрифосфатазы.J. Histochem Cytochem 1955; 3: 170-195.
14. Брук М.Х., Кайзер К.К .: Три миозин-аденозинтрифосфатазные системы, природа их предрасположенности к ЛГ и сульфгидрильной зависимости. J Histochem Cytachem 1970; 18: 670–672.
15. Салтин Б., Голлник П.Д .: Значение адаптивности скелетных мышц для обмена веществ и производительности. В Справочнике по физиологии, раздел 10: Скелетные мышцы. Л.Д. Пичи и др. ред. Американское физиологическое общество, Мэриленд, 1983, стр. 556-631.
16. Гамнет Р.А.Ф., О’Донован М.Дж., Стивенс Дж. А .: Тейлор А. Организация двигательных единиц медиального желудочно-кишечного тракта человека. J. Physiol (Лондон) 1979; 287: 33-43.
17. Secher N.H., Koumi P.V .: Влияние тобукарина и дексаметония на электромиографическую активность во время произвольного сокращения у человека. Acta Angesch Scand 1984.
18. Секер Н.Х., Мизуно М., Салтин Б .: Адаптация скелетных мышц к тренировкам. Bull Eur Physiopathol Respir 1984; 20: 453-457.
19. Грин М., Моксхэм Дж .: Дыхательные мышцы: Последние достижения в области респираторной медицины.Эд Черчилль — Ливингстон. Лондон, 1983; С. 1-20.
20. Mead J .: Функциональное значение области приложения диафрагмы к грудной клетке. Am Rev Respir Dis 1979; 119: 31-32.
21. Гамильтон У.С., Бойд Дж., Моссман Х. У .: Эмбриология человека, 3-е изд. Кембридж; Хеффер; 1962 г.
22. Сант’Амброджо Г., Фрейзер Д.Т., Уилсон М.Ф. и Agostoni E .: Моторная иннервация и паттерн активности диафрагмы кошки. J Appl Physiol 1963; 48: 43-46.
23. Расмуссен А.Т .: Основные нервные пути, Нью-Йорк: Macmillan 1952; стр. 43.
24. Корда М., Фон Эйлер К., Леннерстанд Г.: Проприорецептивная иннервация диафрагмы. Журнал физиологии (Лондон), 1965; 178: 161-177.
25. Грин М., Мид Дж., Сирс Т.А .: Мышечная активность во время ограничения грудной стенки и дыхания с положительным давлением у человека. Respir Physiol 1978; 35: 283-300.
26. Комтуа А., Горчица Н., Грассино А.: Анатомия диафрагмального кровообращения. J Appl Physiol 1987; 62: 238-244.
27. Бек Ф. и Бакстер Дж. С. Некоторые наблюдения о диафрагмальном кровоснабжении.J Anat 1960; 94: 224-230.
28. Schroufnagel D.E., Roussos C.H., Mackem P.T. и Ван, Н.С.: Геометрия микрососудистого ложа диафрагмы: сравнение межреберных и трехглавых мышц. Microvasc Res 1983; 26: 291-306.
29. Лук Л.В. и Рахиль К.: Проницаемость мезотелия диафрагмы: ультраструктурная основа «устьиц». Am J Anat 1978; 151: 557.
30. Брюс Т.Х .: В Элементах анатомии Куэйна, 11-е изд. 1923; 4 (часть 2) Лондон: Longmans. Бельман М.Дж. (ред.). Клиники грудной медицины, 1988; 9: 175-193.
31. Джонстон Т.Б. и Уиллис: Анатомия Грея, 30-е издание. 1949; pp557-564. Лондон: Лонгманс.
32. Дэвис Ф., Гладстон Р.Дж. и Стиббе Е.П .: Анатомия межреберных нервов. Дж. Анат (Лондон) 1932; 66: 323-333.
33. Баркер Д .: Строение и распределение мышечных рецепторов. В: Симпозиум по мышечным рецепторам; 1962 г.
34. Осмонд Д.Г .: Функциональная анатомия грудной стенки. В: The Thorax edt by Roussos C.H. и Macklem P.T. 1985; Часть A: стр. 199-233, Marcel Dekker, Inc — Нью-Йорк.
35. Кембелл Э.Дж.М .: Сосудистый контроль дыхания у человека (докторская диссертация, Лондонский университет), 1954.
36. Де Тройер А., Эстен М .: Функциональная анатомия респираторных мышц. В: Дыхательные мышцы: функции при здоровье и болезнях. Бельман М.Дж. (ред.). Клиники грудной медицины 1988; 9: 175-193.
37. Де Тройер А., Сэмпсолл М., Сингрист С. и Маклем П.Т. Действие реберной и бедренной частей диафрагмы на грудную клетку у собаки. J. Appl Physiol 1982; 53: 30-39.
38. Мид Дж.и Лоринг С. Анализ смещения объема и длины диафрагмы во время дыхания. J. Appl Physiol 1982; 53: 750-755.
39. Браун Н.М.Т., Арора Н.С., Рочестер Д.Ф .: Соотношение силы и длины нормальной диафрагмы человека. J. Appl Physiol 1982; 53: 405-412.
40. Ким М.Дж., Друз В.С., Данон Дж., Махнач Н., Шарп Дж. Т.: Механика диафрагмы собаки. J. Appl Physiol 1976; 41: 369-382.
41. Данон Дж., Друз В.С., Голдберг Н.Б., Шарп Дж. Т.: Функция изолированной диафрагмы кардиостимулятора и шейных дополнительных мышц у квадриплегиков класса С1.Am Rev Respir Dis 1979; 119: 909-919.
42. Мортола Дж. П. и Сант Амброджио Г.: Движение грудной клетки и живота у пациентов с тетраплегией. Clin Sci Med 1978; 54: 25-32.
43. Урмей В.Ф., Лоринг С.Х., Мид Дж., Браун Р. И. Слуцкий А.С., Саркарати М., Россье А. Механика грудной клетки у пациентов с параличом нижних конечностей. Физиолог 1981; 24: 97 (аннотация).
44. Eisele J., Trenchard D., Bruki N., Guz A .: Влияние блока грудной стенки на респираторные ощущения и контроль у человека. Clin Sci 1968; 35: 23-33.
45. Лоринг С.Х. и Мид Дж .: Действие диафрагмы на грудную клетку, определенное на основе анализа баланса сил. J Appl Physiol 1982b; 53: 756-760.
46. Д’Анджело Э., Сант-Амброджио Дж.: Прямое действие сокращающейся диафрагмы на грудную клетку у кроликов и собак. J. Appl. Physiol. 1974; 36: 715-719.
47. Сант Амброджо Г., Сайбене Ф .: Сократительные свойства диафрагмы у некоторых млекопитающих. Respir Physiol 1970; 10: 349-359.
48. Jordanoglou J .: Движение ребер в здоровье / кифосколиоз и анкилозирующий спондилит.Торакс 1967; 24: 407-414.
49. Jordanoglou J .: Векторный анализ движения ребер. Respir Physiol 1970; 10: 109-120.
50. Александр Дж .: Множественная межреберная неврэктомия при туберкулезе легких. Ам Рев Туберк 1929; 20: 637-684.
51. Флак, округ Колумбия: движения грудной клетки при гемиплегии. Clin Sci 1966; 31: 383-388.
52. Крейцер С.М., Фельдман Н.Т., Сандерс Н.А., Ингрэм Р.Х .: Младший Двусторонний диафрагмальный паралич с гиперкапнической дыхательной недостаточностью: физиологическая оценка. Am J Med 1978; 65: 89-95.
53. Скатруд Дж., Ибер К., МакХью В., Расмуссен Х., Николс Д. Детерминанты гиповентиляции во время бодрствования и сна при диафрагмальном параличе. Am Rev Respir Dis 1980; 121: 587-593.
54. Кембелл Б.Дж.М., Ньюсом-Дэвис Дж .: Межреберные мышцы и другие мышцы грудной клетки. В кн .: Дыхательные мышцы: механика и нервный контроль. 2-е издание. Кембелл Э.Дж.М., Агостони Э., Ньюсом-Дэвис Дж. Редакторы. Lloyd-Luke Ltd, 1970 год; pp 161-174.
55. Де Тройер А .: Механическая роль мышц брюшного пресса по отношению к позе.Respir Physiol 1983; 53: 341-353.
56. Де Тройер А .: Действия дыхательных мышц или движение грудной клетки у стоящего человека. Bull Eur Physiopathol Respir 1984; 20: 409-413.
57. Cambell E.J.M. и Грин Дж. Х .: Изменения внутрибрюшного давления и активности брюшных мышц во время дыхания и усиление легочной вентиляции. J. Physiol (Лондон) 1953; 122: 282-290.
58. Cambell E.J.M., Green J.H .: поведение мышц живота и внутрибрюшное давление при спокойном дыхании и усиленной легочной вентиляции.Этюд на человеке. J. Physiol (Lond.) 1955; 127: 423-426.
59. Рэпер А.Дж., Томсон В.Т.-младший, Шапиро Н., Паттерсон Дж.Л.Дж .: Скален и функция грудино-сосцевидных мышц. J Appl Physiol 1966; 21: 497-502.
60. Де Тройер А., Эстен М .: Координация между мышцами грудной клетки и диафрагмой во время спокойного дыхания у людей. J. Appl Physiol 1984; 57: 899-906.
61. Де Тройер А., Нинан В., Гилмартин Дж. Дж .: Использование треугольной грудной мышцы во время эупноэ у людей: влияние позы. Respir Physiol 1988; 74: 151-162.
62. Ninane v., Decramer M., De Troyer A .: Сцепление между triangularis sterni и parasternalis при дыхании у собак. J. Appl Physiol 1986; 61 (2): 539-544.
63. Delhez L., Petit J.M. Donnιes actuelles de l ‘Electromyographie respiratoire chez l’ homme normal. Электромиография 1966; 6: 101-146.
64. Грин М., Моксхэм Дж .: Дыхательные мышцы. Clin Sci 1985; 68: 1-10.
65. Moxham J., Wiles C.M., Newham D. I. Edwards R.H.T .: Функция грудино-сосцевидного отростка и утомляемость у человека. Clin Sci 1980; 59: 433-468.
66. Moxham J., Morris A.J.R., Spiro S.G., Edwards R.H.T., Green M .: Сократительные свойства и утомляемость диафрагмы у человека. Торакс 1981; 36: 154-168.
67. Маршалл Р .: Взаимосвязь между стимулом и работой дыхания при различных объемах легких. J Appl Physiol 1962; 17 (6): 917-921.
68. Эванич М.Дж., Франко М.Дж., Лоренко Р.В .: Выходное усилие диафрагмы в зависимости от скорости возбуждения диафрагмального нерва и объема легких. J. Appl Physiol 1973; 35 (2): 208-212.
69. Маккалли Р.К., Фолкнер Дж. А .: Соотношение длины и напряжения мышц диафрагмы млекопитающих. J. Appl Physiol 1983; 54 (6): 1681-1686.
70. Фаркас Г.А., Руссос К.Х .: Острое сокращение диафрагмы: Механика in vitro и усталость. Am Rev Respir Dis 1984; 130: 434-438.
71. Fitch s., McComas A .: Влияние длины мышц человека на утомляемость. J. Physiol 1985; 363: 205-213.
72. Лоринг С.Х., Мид Дж., Гриском Н.Т .: Зависимость длины диафрагмы от объема легких и торакоабдоминальной конфигурации. J. Appl Physiol 1985; 59 (6): 1961-1970.
73. Смит Дж., Беллемар Ф .: Влияние объема легких на характеристики сокращения диафрагмы человека in vivo. J. Appl Physiol 1987; 62 (5): 1893-1900.
74. Хилл А.В .: Теплота укорочения и динамические константы мышцы. Труды Королевского общества, Лондон, B, 1938; 126: 136-195.
75. Уилки Д.Р .: Связь между силой и скоростью в мышцах человека. J. Physiol (Лондон) 1950; 110: 240-280.
76. Гольдман М.Д., Грассино А., Мид Дж., Сирс Т.А.: Механика диафрагмы человека в динамике произвольного сокращения.J. Appl Physiol 1978; 44 (6): 840-848.
77. Эдвардс Р.Х.Т., Фолкнер Дж.А .: Структура и функция дыхательных мышц грудной клетки: Roussos Ch. и Macklem P.T. изд. Marcell Dekker Inc., Нью-Йорк, 1985; 1: 297-326.
78. Pride N.B .: Взаимодействие между грудной стенкой, дыхательными мышцами и функцией легких при заболевании. Bull Eur Physiopathol Respir 1984; 20: 423-428.
79. Моксхэм Дж .: Функция и утомляемость дыхательных мышц В: Современная медицина 18. Эд М. Сарнер Лондон Питтман 1982; 18: 127-137.
80. Де Тройер А., Боренштейн Се, Кордье Р.: Анализ ограничения объема легких у пациентов со слабостью дыхательной мускулатуры. Торакс 1980; 35: 603-610.
81. Де Тройер А., Дайссер П .: Влияние прерывистого дыхания с положительным давлением на пациентов со слабостью дыхательных мышц. Am Rev Respir Dis 1981; 124: 132-137.
82. Гибсон Г.Дж., Прайд Н.Б., Ньюсом-Дэвис Дж., Ло Л.К .: Легочная механика у пациентов со слабостью дыхательных мышц. Am Rev Respir Dis 1977; 115: 389-395.
83.Прис-Робертс К., Нанн Дж. Ф., Добсон Р. Х., Робинсон Р. Х. Гринбаум Р., Харрис Р. С. Рентгенологически неопределяемый коллапс легких в положении лежа на спине. Ланцет 1967; 2: 399-401.
84. Янг С.Л., Тирни Д.Ф., Клементс Дж.А .: Механизм изменения податливости в легких крыс с физической нагрузкой при низком транспульмональном давлении. J. Appl Physiol 1970; 29: 780-785.
85. Affeldt J.E., Whittenberger J.L., Mead J., Ferris B.G .: Jr. Легочная функция у выздоравливающих пациентов с полиомиелитом. II. Соотношение давление-объем в грудной клетке легких пациентов с хроническими респираторными заболеваниями.N Engl J Med 1952; 247: 43-47.
86. Феррис Б.Г., Мид Дж., Уиттенбергер Дж. Л., Сакстолл Г.А.: Функция легких у выздоравливающих пациентов с полиомиелитом. III. Податливость легких и грудной клетки. N Engl J Med 1952; 247: 390-393.
87. Де Тройер А., Прайд Н.Б .: Дыхательная система при нервно-мышечных расстройствах. В: Thorax. Roussos C. и Macklem P.T. под ред. Marcel Dekker Inc., N. York, 1985; 2: 1089-1121.
88. Гал Т.Дж., Арора Н.С.: Механика дыхания у субъектов, лежащих на спине, во время прогрессирующей частичной кураризации.J. Appl. Physiol 1982; 52: 57-63.
89. Де Тройер А., Боренштейн С .: Острые изменения в механике дыхания после инъекции пиридостигмина у пациентов с миастенией гравис. Am Rev Respir Dis 1980; 121: 629-638.
90. Рингквист Дж., Рингквист Т .: Механика дыхания при нелеченной миастении с особым упором на дыхательные силы. Acta Med Scand 1971; 190: 499-508.
91. Серисье Д.Е., Масталья Ф.Л., Гибсон Г.Дж .: Функция дыхательных мышц и дыхательный контроль. I. У больных с заболеванием двигательных нейронов.II. У пациентов с миотонической дистрофией. QJ M 1982; 51: 205-226.
92. Begin R., Bureau M.A., Lupien, Lemieux B .: Контроль и модуляция дыхания при миотонической дистрофии Штейнера. Am Rev Respir Dis 1980; 121: 281-280.
93. Ньюсом Дэвис Дж., Голдман М., Ло Л. И. Кассон М .: Функция диафрагмы и альвеолярная гиповентиляция. QJ M 1976; 45: 87-100.
94. Слива Ф., Суонсон А.Г .: Нарушения центральной регуляции дыхания при остром и выздоравливающем полиомиелите. Arch Neurol Psychiatry, 1958; 80: 267-285.
95. Килбурн К.Х., Иган Дж. Т., Сикер Х. О., Хейман А.: Сердечно-легочная недостаточность при миотонической и прогрессирующей мышечной дистрофии. N Engl J Med 1959; 261: 1089-1096.
96. Розенов E.C. и Энгель А.Г .: Кислотно-мальтазный дефицит у взрослых, проявляющийся дыхательной недостаточностью. Am J Med 1978; 64: 485-491.
97. Беллами Д., Ньюсом-Дэвис Дж. М., Хики Б. Д., Бенатаер С. Р., Кларк Т. Дж. Х .: Случай первичной альвеолярной гиповентиляции, связанной с легкой проксимальной миопатией. Am Rev Respir Dis 1975; 112: 867-873
98.Кембелл Б.Дж.М., Агостони Э., Ньюсом-Дэвис Дж. Редакторы: Loyd-Luke Ltd, 1970; pp 161-174.
99. Харрисон Б.Д.Н., Коллинз Дж.В., Браун К.Г.Е., Кларк Т.Дж.Х .: Дыхательная недостаточность при нервно-мышечных заболеваниях.
100. Аффельдт Дж. Э .: Нейромоторный паралич В: Справочник по физиологии, раздел 3. Дыхание, том 2. Под ред. Фенн В.О. и Ран Х. Вашингтон, округ Колумбия, Американское физиологическое общество, стр. 1509-1518.
101. Hapke E.J., Meek J.C., Jacobs J .: Легочная функция при прогрессирующей мышечной дистрофии. Сундук 1972; 61: 41-47.
102. Ньюсом-Дэвис Дж., Ло Л .: Альвеолярная гиповентиляция и слабость дыхательных мышц. Bull Eur Physiopathol Respir 1979; 15: 45-51.
103. Macklem P.T., Roussos C.S .: Усталость дыхательных мышц: причина дыхательной недостаточности. Clin Sci 1977; 53: 419-422.
104. Джонс Д.А., Бигленд-Ричи Б .: Электрические и сократительные изменения при мышечной усталости. В кн .: Салтин Б. под ред. Биохимия упражнений. Международная серия по спортивным наукам 1986; 16: 377-392.
105. Ewards R.H.T .: Новые методы изучения метаболизма мышечной функции человека и усталости.Мышечный нерв 1984; 7: 599-609.
106. Бигленд-Ричи Б., Кафарелли Э., Воллестад Н .: Усталость от субмаксимальных статических сокращений. Acta Physiol Scand 1986; 128 (Дополнение 556) 137-148.
107. Vyscocil F., Huik P, Rechfeldt H., Vejsada R., Ujec E .: Измерение изменений концентрации Ke в мышцах человека во время волевых сокращений. Арка Пфлюгерса 1983; 399: 235-237.
108. Sjogaard G .: Потоки воды и электролитов во время упражнений и их связь с мышечной усталостью. Acta Physiol Scand 1986; 128 (Дополнение 556): 129-136.
109. Джонс Д.А .: Мышечная усталость из-за изменений, выходящих за пределы нервно-мышечного соединения. В: Портер Р., Уилан Дж. Ред. Мышечная усталость человека: физиологические механизмы. Симпозиум Фонда Ciba 82. Лондон, Питман, Лондон, 1981: 178–196.
110. Хермансен Л .: Влияние метаболических изменений на выработку силы в скелетных мышцах во время упражнений. В: Портер Р., Уилан Дж. Ред. Физиологическая механика мышечного утомления человека. Симпозиум Фонда Ciba 82. Лондон, Питман, 1981: 75-88.
111. Кук Р., Пейт Э.: Влияние АДФ и фосфата на сокращение мышечных волокон. Biophysical J 1985; 48: 789-798.
112. Кентиш Дж .: Влияние неорганического фосфата и креатинфосфата на производство силы в ободранных мышцах желудочка крысы. J. Physiol 1986; 370: 585-604.
113. Мецгер Дж.М., Мосс Р.Л .: Большой ион водорода вызывает снижение напряжения и скорости в ободранных отдельных волокнах быстрых, а не медленных мышц. J. Physiol 1987; 393: 727-742.
114. Эдвардс Р.Х.Т., Джонс Д.А.: Болезнь скелетных мышц.В: Пичи Д., Адриан Р.Х., Грейгер С.Р. ред. Справочник по физиологии: Скелетные мышцы. Балтимор: Уильямс и Уилкинс, 1983; 633-672.
115. Носек Т.М., Фендер Р.Ю. И Годт Р.Э .: Это дипротонированный неорганический фосфат, который подавляет силу кожных волокон скелетных мышц. Наука 1987; 236: 191-193.
116. Hultman E., Shjoholm H .: Биохимические причины усталости. В: Джонс Н.Л., Маккарти Н., МакЛомас А.Дж., ред. Сила мышц человека. Кампания. Издательство Human Kinetics, 1986; 215-238.
117.Бергстром Дж., Хермансенл Л., Халтман Э., Салтин Б .: Диета, гликоген в мышцах и физическая работоспособность. Acta Physiol. Scande 1967; 71: 140-150.
118. Knuttgen H.G., Bonde-Peterson F. I. Klausen R .: Поглощение O2 и реакция частоты сердечных сокращений на упражнения, выполняемые с концентрическими и эксцентрическими сокращениями мышц. Med Sci Sports 1971; 3: 1-5.
119. Ньюхэм Д.Дж .: Последствия эксцентрических сокращений и их связь с отсроченным возникновением мышечной боли. Eur J Appl Physiol 1988; 57: 353-359.
Улучшение активации дополнительных респираторных мышц с помощью NMES
Первичные дыхательные мышцы при нормальном спокойном дыхании включают диафрагму и внешние межреберные мышцы.Вспомогательные дыхательные мышцы помогают основным мышцам, когда грудная клетка не расширяется или не сокращается эффективно для обеспечения вентиляции. Возраст, стресс, плохая осанка, ХОБЛ, пневмония и болезни — это состояния, которые негативно влияют на правильный обмен кислорода и углекислого газа в легких.
- Вспомогательные мышцы вдоха: Грудино-ключично-сосцевидная, лестничная, большая и малая грудные мышцы, передняя зубчатая мышца, широчайшая мышца спины, верхняя трапеция
- Добавочные мышцы выдоха: Прямая мышца живота, наружная и внутренняя косые, внутренние межреберные мышцы
Многие из этих мышц помогают поддерживать осанку, и улучшение их силы не только улучшает выравнивание позы, но также может помочь в увеличении расширения / сокращения грудной клетки для улучшения дыхания.Кроме того, дополнительные мышцы выдоха могут способствовать сильному кашлю и очищению дыхательных путей.
Research поддерживает улучшение положения тела и дыхательной функции с помощью электростимуляции:
- Переход от вертикального положения головы к положению головы вперед или кривошеи (голова вперед с вращением) немедленно оказал негативное влияние на функцию дыхания. (Зафар и др., 2018)
- Применение функциональной электростимуляции брюшной полости (ФЭС) может привести к функциональному улучшению кашля и дыхательной способности у людей с тетраплегией.(McCaughey et al., 2019)
- Положение сутулого сидения имело значительно более низкую оценку давления при вдохе через нос при вдохе (SNIP) по сравнению с положением сидя, что свидетельствует о снижении напряжения и подвижности диафрагмы из-за изменения положения тела. (Альбаррати и др., 2018)
Узорчатая электрическая нервно-мышечная стимуляция (PENS) до или во время дыхательных и постуральных упражнений, применяемых к вспомогательным дыхательным мышцам, может улучшить рекрутирование мышц для улучшения положения тела и вентиляции.
Ссылки:
Альбаррати А., Зафар Х., Альгадир А. Х. и Анвер С. (2018). Влияние вертикальных и согнутых сидячих позы на силу дыхательных мышц у здоровых молодых мужчин. BioMed Research International.
https://doi.org/10.1155/2018/3058970
МакКоги, Э. Дж., Батлер, Дж. Э., Макбейн, Р. А., Босуэлл-Руйс, К. Л., Хадсон, А. Л., Гандевиа, С. К., и Ли, Б. Б. (2019). Электрическая стимуляция брюшной полости для улучшения дыхательной функции при травме спинного мозга.Темы в реабилитации после травм спинного мозга
, 25 (2), 105-111. https://doi.org/10.1310/sci2502-105
Зафар, Х., Альбаррати, А., Альгадир, А. Х., и Икбал, З. А. (2018). Влияние различных положений головы и шеи на функцию дыхания у здоровых мужчин. BioMed Research International. http://doi.org/10.1155/2018/4518269
Что такое дыхательные мышцы — Expand a Lung
Дыхательные мышцы
«Мышцы дыхательного насоса представляют собой сложную структуру, которая образует полужесткие сильфоны вокруг легких.»Www.physio-pedia.com. Все мышцы, прикрепляющиеся к грудной клетке, помогают создавать дыхательные движения. Мышцы, расширяющие грудную полость, помогают выполнять функцию вдоха (вдох), а мышцы, расширяющие грудную полость, помогают выполнять функцию выдоха (выдох). Дыхательные мышцы имеют такую же базовую структуру, как и все другие скелетные структуры. Это важно учитывать, когда мы думаем о том, как улучшить функцию дыхательных мышц. Мышцы вдоха и выдоха можно разделить на две основные категории: основные мышцы и вспомогательные мышцы.
Основными мышцами для вдоха являются диафрагма и внешние межреберные мышцы; для выдоха основными мышцами являются внутренние межреберные, межреберные и подреберные. Эти основные инспираторные мышцы заставляют грудную клетку и грудину подниматься при вдохе; в то время как мышцы основного выдоха подавляют их.
Когда мы стремимся улучшить объем наших легких, наиболее эффективно сосредоточиться на основных мышцах, поскольку они являются основными движущими силами, которые управляют нашим вдохом и выдохом.Так же, как мы делаем упражнения для укрепления наших скелетных мышц, есть упражнения, которые укрепляют наши дыхательные мышцы . Дыхательные упражнения — эффективный метод укрепления диафрагмы и межреберных мышц (включая внутренние межреберные мышцы и подреберья). Expand-A-Lung — отличный тренажер для дыхания, поскольку он обеспечивает сопротивление на вдохе и выдохе и помогает укрепить оба набора основных дыхательных мышц. Хотя мы не часто слышим, как люди в тренажерном зале хвастаются или напрягают дыхательные мышцы, есть несколько упражнений с отягощениями (мушки гантелей и пуловеры со штангой), которые отлично подходят для проработки межреберных мышц.Имитация основных дыхательных мышц — отличный способ предотвратить одышку и улучшить общее состояние здоровья, но мы не можем игнорировать вспомогательные мышцы.
Ваши вспомогательные мышцы для вдоха: грудино-ключично-сосцевидная, передняя, средняя и задняя лестничная мышца, большая и малая грудная мышца, нижние волокна передней зубчатой мышцы и широчайшей мышцы спины.
Грудинно-ключично-сосцевидная мышца, передняя, средняя и задняя лестничная мышца — это мышцы шеи, которые соединяются либо с грудной клеткой, либо с грудиной.Поскольку они соединяются с грудной клеткой или грудиной, они действуют как вспомогательные мышцы для основных движителей. Грудные мышцы находятся в груди и бегают вверх и вниз по верхним ребрам. Нижние волокна передней зубчатой мышцы и широчайшей мышцы спины — это мышцы спины, которые соединяются с грудной клеткой.
Ваши вспомогательные мышцы для выдоха: прямая мышца, брюшной пресс, внешняя косая, внутренняя косая и поперечная мышцы живота. В основном то, что люди в фитнес-индустрии называют вашим прессом или вашим «ядром».
Поскольку вспомогательные мышцы для вдоха и выдоха легче увидеть, мы чаще сосредотачиваемся на этих областях при выполнении упражнений, поскольку укрепление мышц кора, спины и груди является обычным аспектом большинства тренировок. Это нормально! Здорово тренировать все мышцы нашего тела, но важно учитывать, как укрепление мышц влияет на наше здоровье и благополучие, а не только на внешний вид. Да, укрепляя эти мышцы, мы можем добиться более стройного и подтянутого телосложения, но, кроме того, мы будем укреплять мышцы, которые работают как аксессуары к мышцам, которые помогают нам дышать (самая основная функция, необходимая для жизни).
Если потратить время на укрепление (всех) наших дыхательных мышц, это поможет максимально увеличить емкость легких, что означает более легкое дыхание, уменьшение одышки, повышение выносливости / выносливости, а для некоторых может оказать огромное влияние на качество жизни.
Узнайте, какие мышцы нужно тренировать для улучшения дыхания
Принято считать, что использование тренировки дыхательных мышц (RMT), серии упражнений и дыхательных техник для увеличения силы и выносливости дыхательных мышц, улучшит дыхание (и, следовательно, дыхание) во время физических упражнений.Тем не менее, понимание науки, лежащей в основе RMT, важно для лучшего использования техник для улучшения дыхания и выносливости.
ОБЪЕМ ЛЕГКИХ
При нормальном дыхании (необученном и автоматическом) человек использует только 10-15% объема легких. RMT может увеличить используемую емкость, поощряя глубокое дыхание, позволяя большему количеству кислорода попасть в кровоток. Этот повышенный кислород становится доступным для работающих мышц, увеличивая их способность продолжать работать. Кроме того, одновременно укрепляются дыхательные мышцы.
МЫШЦЫ, УЧАСТВУЮЩИЕ В ДЫХАНИИ
При дыхании используются 12 групп мышц. Как определить, кого нужно (и можно) тренировать? Некоторые мышцы, например поперечные мышцы живота, тренируются с помощью обычных упражнений, таких как скручивания и движения планкой. Эти мышцы прорабатываются в процессе регулярных силовых и силовых тренировок. Однако есть и другие мышцы (и группы мышц), на которые можно воздействовать с определенным фокусом тренировки.
ПЕРВИЧНЫЕ ДЫХАТЕЛЬНЫЕ МЫШЦЫ
Это мышцы, которые используются при нормальном дыхании, которое происходит без особых размышлений.
Межреберные мышцы: Эти короткие мышцы, проходящие между ребрами, подразделяются на две разновидности: внешние и внутренние. Каждый тип мышц выполняет определенную функцию.
- Наружные межреберные мышцы приподнимают грудную клетку и помогают при вдохе.
- Внутренние межреберные мышцы сдавливают грудную клетку и способствуют форсированному выдоху.
- Такие упражнения, как пуловеры со штангой, взлет гантелей и позы ворот, хороши для тренировки межреберных мышц.
Диафрагма : Эта упускаемая из виду мышца работает в тандеме с межреберными мышцами как при вдохе, так и при выдохе.
- Выдох: диафрагма расслабляется (вместе с межреберными мышцами), позволяя воздуху покинуть легкие.
- Вдох (вдох): диафрагма сжимается, позволяя воздуху проникать в легкие, снижая давление в грудной полости.
ПРИМЕЧАНИЕ: Одна серьезная ошибка, которую взрослые совершают при дыхании, связана с желанием «всасывать кишечник»; при этом диафрагма не задействуется и желудок не сжимается!
ВТОРИЧНЫЕ ДЫХАТЕЛЬНЫЕ МЫШЦЫ
- Трапеция верхняя
- Скалены
- Грудино-ключично-сосцевидный отросток
- Леватор лопатки
- Малая грудная мышца
Во время тяжелого дыхания (как и в периоды физических нагрузок) эти мышцы работают вместе, чтобы быстро и полностью вытеснить воздух.Это более интенсивное «грудное дыхание» требует, чтобы эти вторичные мышцы помогали поднимать грудную клетку, чтобы легкие могли расширяться дальше по мере поступления в легкие большего количества воздуха.
КОМБИНИРОВАННАЯ ВДОХНОВЛЯЮЩАЯ И ЭКСПИРАТОРНАЯ ТРЕНИРОВКА МЫШЦ
Дыхательные мышцы (как и любые другие мышцы) повышают силу с помощью высокоинтенсивных и непродолжительных занятий, в то же время повышая выносливость при низкой интенсивности и длительных занятиях.


